Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO  Similares em Google
Similares em Google
Compartilhar
Nutrición Hospitalaria
versão On-line ISSN 1699-5198versão impressa ISSN 0212-1611
Nutr. Hosp. vol.18 no.5 Madrid Set./Out. 2003
Original
Nutrición postoperatoria en pacientes con cáncer de cabeza y cuello
C. Martín Villares, M. E. Fernández Pello, J. San Román Carbajo, M. Tapia Risueño y J. Domínguez Calvo
Servicio de ORL. Hospital del Bierzo. Ponferrada. León. España.
| Resumen Los pacientes sometidos a cirugía por cáncer de cabeza y cuello son enfermos con problemas nutricionales especiales por la localización del tumor y las secuelas poscirugía. El objetivo del presente trabajo será el estudio del tipo de nutrición que precisan estos pacientes en el postoperatorio y los problemas asociados. (Nutr Hosp 2003, 18:243-247) Palabras clave: Cáncer de cabeza y cuello. Faringostoma. Neumonía. Nutrición. | POSTOPERATIVE NUTRITIONAL SUPPORT IN HEAD AND NECK CANCER PATIENTS Abstract Patients who underwent surgery for head and neck malignant neoplasms are problematic because dysphagia, pain and postoperative secuelaes. Nutritional support is necesary in more than 90% of all patients with head and neck cancer. The purpose of this study is to determine nutritional support in these patients and problems related to nutrition. (Nutr Hosp 2003, 18:243-247) Keywords: Head neck neoplasms. Malnutrition. Pharyngostoma. Tumor recurrence. |
Correspondencia: C. Martín Villares.
Hospital del Bierzo.
La Dehesa, s/n.
24400 Ponferrada (León).
Correo electrónico: cmvillares@hotmail.com
Recibido: 9-VI-2002.
Aceptado: 10-VII-2002.
Introducción
Los pacientes con cáncer de cabeza y cuello sometidos a cirugía presentan problemas nutricionales especiales por la localización del tumor y las secuelas poscirugía, que les impiden con frecuencia ser alimentados por boca, necesitando alimentación artificial. La nutrición enteral por sonda nasogástrica es el tipo de alimentación más empleada en estos pacientes, siendo efectiva para que no se deteriore el estado nutricional durante el postoperatorio1-3, aunque en algunos casos es necesario recurrir a la alimentación parenteral1, 2, 4.
El objetivo de este trabajo será valorar la forma de alimentación en el posoperatorio de un grupo de pacientes sometidos a cirugía por cáncer de cabeza y cuello y definir sus problemas y complicaciones.
Material y métodos
Pacientes
Se incluyen en este estudio 54 pacientes con diagnóstico de carcinoma epidermoide de cavidad oral, oro e hipofaringe y laringe tratados mediante cirugía en nuestro servicio durante los años 1998-2000, con seguimiento mínimo de 2 años en nuestras consultas. En todos los enfermos, la cirugía fue el primer tratamiento realizado, seguido o no de radioterapia complementaria en función de la existencia de metástasis ganglionares o márgenes quirúrgicos afectados.
Diseño del estudio
Realizamos estudio descriptivo prospectivo estudiando las siguientes variables:
1. Tipo de nutrición empleada en el postoperatorio:alimentación por boca, nutrición enteral por sonda nasogástrica o nutrición parenteral.
2. Problemas asociados a la nutrición postoperatoria: neumonía por aspiración, fístula faringocutánea.
3. Tiempo de permanencia de la sonda nasogástrica.
4. Forma de alimentación del paciente al alta: alimentación por boca mediante dieta normal, alimentación por boca mediante dieta blanda/semiblanda, incapacidad de alimentación por boca, necesidad de suplementos enterales.
Resultados
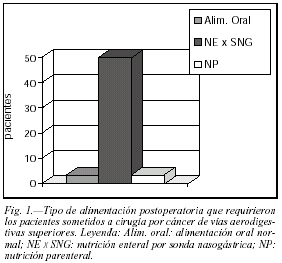
De los 54 pacientes que se incluyeron en el presente estudio, tan sólo 4 de ellos (7%) pudieron ser alimentados normalmente por la boca a las 48 horas del postoperatorio, precisando el 93% alguna forma de alimentación artificial tras la cirugía. De éstos, 47 pacientes fueron alimentados mediante sonda nasogástrica y 3 enfermos precisaron inicialmente nutrición parenteral, seguida posteriormente en los tres casos de alimentación por sonda nasogástrica (fig. 1).
Al iniciar la alimentación postoperatoria identificamos los siguientes problemas (tabla II): de los 4 pacientes que iniciaron alimentación por boca a las 48 horas del postoperatorio (2 T1 de cuerda vocal y 2 T1 de lengua), 1 presentó neumonía por aspiración en LII por lo que se suspendió la alimentación por vía oral y se inició alimentación enteral por sonda nasogástrica. De los 4 pacientes que precisaron nutrición parenteral, solo en 1 se detectó fiebre y flebitis, sin ningún problema en los otros dos enfermos. De los 46 enfermos restantes, diagnosticamos 2 neumonías por aspiración y 15 fístulas faringoesofágicas o faringostomas. Por tanto, globalmente tenemos 3 neumonías por aspiración, 15 faringostomas y 1 flebitis con fiebre, con una incidencia global de complicaciones de un 25%.
El tiempo medio de permanencia de la sonda nasogástrica en nuestros pacientes oncológicos ha sido de 15 días, con un rango entre 3 y 68 días (tabla II). Estudiamos las causas de permanencia de la sonda nasogástrica más de 14 días, que ocurrió en el 31% de nuestros enfermos (17 pacientes), observando que la causa principal de permanencia prolongada de la sonda se debió a la aparición de fístula faringocutánea (10 pacientes), seguido de secuelas de la técnica quirúrgica en 7 pacientes. Cuando el paciente presentó faringostoma, el tiempo medio de permanencia de la sonda nasogástrica fue de 25 días, mientras que si en el postoperatorio no se identificó la presencia de fístula faringocutánea, la permanencia media de la sonda fue de 10 días (fig. 2).

Al alta, el 98% de los pacientes habían recuperado su capacidad de alimentarse por boca (53 pacientes), aunque 6 de ellos (11%) referían alimentarse únicamente de dieta blanda/semiblanda (1 por trismus por fibrosis residual, 2 por mandibulectomía que les impedía utilizar su dentadura, 1 por dolor y 2 por acalasia cricofaríngea). Por problemas de malnutrición, 9 pacientes precisaron suplemento enteral al alta (17%). Tan sólo 1 paciente mantiene la sonda nasogástrica al cierre del estudio por imposibilidad para alimentarse por boca por secuela de la cirugía.

Discusión
Los pacientes sometidos a cirugía por un cáncer en cavidad oral o en faringolaringe son enfermos que presentan problemas nutricionales especiales por la localización del tumor y las secuelas poscirugía. En general, si bien cuando el paciente presenta un estado nutricional preoperatorio aceptable y la resección quirúrgica sobre las vías aerodigestivas es limitada es posible tolerar un periodo de ayuno de hasta 5 días5, la mayor parte de estos pacientes van a necesitar soporte nutricional. En nuestros pacientes, el 93% precisaron algún tipo de nutrición artificial, siendo tan sólo 4 pacientes los que pudieron reiniciar la alimentación por boca antes de 72 horas poscirugía por haber requerido una resección muy limitada de cuerda vocal (cordectomía) o de lengua móvil (glosectomía parcial). La mayor parte de los enfermos sometidos a cirugía sobre la vías aerodigestivas superiores pueden ser alimentados mediante nutrición enteral por sonda nasogástrica1- 3. La nutrición parenteral está reservada a casos excepcionales en los enfermos con cáncer de cabeza y cuello6 ya que ambos tipos de alimentación son igual de efectivas en los pacientes1, 2, 7 y la nutrición enteral presenta menores problemas. Tan sólo 3 de nuestros pacientes precisaron nutrición parenteral periférica en los primeros días del postoperatorio, mediante dieta hipocalórica por vía periférica8, 9. Las causas de esta situación fueron por salida accidental de sonda nasogástrica en pacientes con amplia resección de mucosa faríngea y reconstrucción compleja de ésta, que desaconsejaron manipular la neofaringe para evitar dehiscencias de sutura con consecuencias desastrosas en el posoperatorio de estos enfermos como alternativa a la gastrostomía. Quizás en el momento actual estos 3 enfermos habrían sido candidatos a gastrostomía endoscópica percutánea10, 11.
Tras cirugía sobre las vías aerodigestivas superiores, el 7-15% de los enfermos presentan neumonía por aspiración globalmente12-14. Uno de nuestros pacientes con neumonía aspirativa fue sometido a alimentación oral tras cordectomía, pero en dos pacientes la neumonía apareció mientras el paciente estaba siendo alimentado por sonda nasogástrica. Es conocido en la literatura la asociación entre nutrición enteral por sonda nasogástrica y aspiración por aspiración gastroesofágico15 aunque en estudios controlados no ha podido ser demostrada16.
La disfagia orofaríngea tras cirugía por alteraciones anatómicas y/o funcionales en estos pacientes no es excepcional: aunque al alta el 98% de los pacientes habían recuperado su capacidad de alimentarse por boca, el 11% referían alimentarse únicamente de dieta blanda/semiblanda. Un estudio reciente ha demostrado que este problema es mucho mayor cuando el tumor se localiza en cavidad oral y en hipofaringe que en laringe o hipofaringe17.
En la cirugía sobre las vías aerodigestivas superiores se considera clásicamente que es necesario evitar el paso de alimento durante 7-14 días para evitar dehiscencias de la sutura de la faringe18, aunque sigue siendo un tema de discusión en la literatura: algunos cirujanos consideran que la alimentación por boca precoz no aumenta la incidencia de faringostomas19-21. En nuestro estudio el tiempo medio de retirada de la sonda nasogástrica fue de 15 días (rango entre 3 y 68 días). Al estudiar por qué razón permanecía la sonda nasogástrica más de 15 días -que ocurrió en el 31% de los pacientes- observando que la causa principal de permanencia prolongada de la sonda se debió a la aparición de fístula faringocutánea (15 pacientes), seguido de secuelas de la técnica quirúrgica en 7 pacientes. El faringostoma es la complicación más característica de estos enfermos, siendo la causa de su aparición multifactorial (bordes quirúrgicos afectados, desnutrición previa, infección, mala técnica quirúrgica, radioterapia preoperatoria...). En este estudio, su aparición duplica el tiempo de permanencia de la sonda nasogástrica en el enfermo (de una media de 10 días en los pacientes sin faringostoma a una media de 25 días cuando se identifica un faringostoma).
Conclusiones
1. El 93% de los pacientes intervenidos por cáncer de cabeza y cuello precisan nutrición artificial en el posoperatorio.
2. El tipo de nutrición más empleado en estos enfermos es la nutrición enteral por sonda nasogástrica (87%) siendo poco frecuente la necesidad de nutrición parenteral (6%).
3. El 35% de los pacientes presentaron complicaciones en relación con la alimentación (27% faringostoma, 5% neumonía por aspiración y 2% fiebre por flebitis).
4. El 98% de los pacientes recupera la capacidad de alimentarse por la boca al alta.
5. El 19% de los pacientes precisa suplemento enteral al alta.
Referencias
1. Sobol SM, Conoyer JM, Zill R, Thawley SE y Ogura JH: Nutritional concepts in the management of the head and neck cancer patient. II. Management concepts. Laryngoscope, 1979, 89(6 Pt 1):962-979. [ Links ]
2. Reilly JJ: Does nutrition management benefit the head and neck cancer patient? Oncology (Huntingt), 1990, 4:105-115. [ Links ]
3. Herranz González-Botas J, Gallego Carracedo E, Martínez Vidal J, Larraneta Alcalde L y Vázquez Barro C: Postoperative enteral nutrition in patients with cancer ofthe neck and head. Acta Otorrinolaringol Esp, 1990, 41:392-396. [ Links ]
4. Espi Macías A: Nutrición y Fluidoterapia en cirugía de cabeza y cuello. En: Suárez C: Tratado de Otorrinolaringología y Cirugía de Cabeza y Cuello. Ed Proyectos Médicos, 1999: 209- 218. [ Links ]
5. Cerra FB: Hypermetabolism, organ failure and metabolic support. Surgery, 1987, 101:1-14. [ Links ]
6. De Gier HH, Balm AJ, Bruning PF y Hilgers FJ: Systematic approach to the treatment of chylous leake after neck dissection. Head neck, 1996, 18:347-351. [ Links ]
7. Sako K, Lore JM, Keufman R, Razak MS, Bakamjian V y Reese P: Parenteral hyperalimentation in surgical patients with head and neck cancer: a randomized study. J Surg Oncol, 1981, 16:391-402. [ Links ]
8. Culebras JM, García de Lorenzo A y Marín León I: Europan: the European project for study of hypocaloryc peripheral parenteral nutrition in surgical patients. Nutr Hosp, 1989, 4:2-5. [ Links ]
9. García de Lorenzo A, Zarazaga A y Culebras JM: Peripheral parenteral nutrition: myth or reality? Nutr Hosp, 1993, 8:1-21. [ Links ]
10. Gibson S y Weing BL: Percutaneous endoscopic gastrostomy in the manegement of head and neck carcinoma. Laryngoscope, 1992, 102:977-980. [ Links ]
11. Selz PA y Santos PM: Percutaneousbendoscopic gasterosotomy. A useful tool fot the otolaryngologyst-head and neck surgeon. Arch otolaryngol head neck Surg, 1995, 121:1249- 1252. [ Links ]
12. Pelczar BT, Weed HG, Schuller DE, Young DC y Reilly TE: Identifying high-risk patients before head and neck oncologic surgery. Arch otolaryngol Head neck Surg, 1993, 119:861- 864. [ Links ]
13. Weber RS, Hankins P, Rosenbaum B y Raad I: Nonwound infections following head and neck oncologic surgery. Laryngoscope, 1993, 103:22-27. [ Links ]
14. McCulloch TM, Jensen NF, Girod DA, Tseue TT y Weymuller EA: Risckfactors for pulmonary complications in the postoperative head and neck surgery patient. Head neck, 1997, 19: 372-377. [ Links ]
15. Mullan H, Rounbenoff RA y Rounbenoff R: Risk of pulmonary aspiration among patients receiving enteral nutrition support. JPEN, 1992, 16:160-164. [ Links ]
16. Lazarus BA, Murphy JB y Culpepper L: Aspiration associated with long-term gastric versus jejunal feeding: a critical analysis of the literature. Arch Phys Med Rehabil, 1990, 71:46-53. [ Links ]
17. Chen AY, Frankowski R, Bishop-Leone J, Herbert T, Leyk S, Lewing J y Goepfert H: The development and validation of dysphagia-specific quality-of-life questionnary for patients with head and neck cancer: the MD Anderson dysphagia inventory. Arch otolaryngol Head Neck Surg, 2001, 127:870- 876. [ Links ]
18. Latkowsky B, Gryczynski M y Morawiev-Bajda A: Incidence of pharyngocutaneous fistulas after laryngectomy dependind on the method of nutritive drain insertion. Otolaryngol Pol, 2000, 54:663-667. [ Links ]
19. Boyce SE y Meyers AD: Oral feeding after total laryngectomy. Head Neck, 1989, 11:269-273. [ Links ]
20. Rodríguez-Cuevas S, Labastida S, Gutiérrez F y Granados F: Oral feeding after total laryngectomy for endolaryngeal cancer. Eur Arch Otorhinolaryngol, 1995, 25:130-132. [ Links ]
21. Medina JE y Khafif A: Early oral feeding following total laryngectomy. Laryngoscope, 2001, 111:368-372. [ Links ]