INTRODUCCIÓN
Las venas suprahepáticas y la vena cava a menudo están involucradas en numerosos procesos oncológicos, tanto de tumores primarios como secundarios, principalmente neoplasias de hígado y de riñón. La proximidad de estos órganos con el sistema venoso puede hacer que exista un compromiso de su permeabilidad a corto plazo (1-4).
La trombosis de vena cava suele estar asociada hasta en un 41 % de los casos a malignidad y puede manifestarse con cuadros clínicos muy variados: asintomático, sobrecarga cardiaca derecha y ascitis, edema de miembros inferiores o tromboembolismo pulmonar (5). Esta variabilidad en la clínica de un síndrome de vena cava inferior viene determinada por la etiología y por las redes colaterales naturales que drenan el retorno venoso del hemicuerpo inferior hacia el superior, como son los plexos paravertebrales y la vena ácigos y hemiácigos (6).
En el caso concreto de los colangiocarcinomas intrahepáticos, se ha registrado que entre el 2,5 y 7,4 % de estos pacientes sufren una trombosis de alguna vena hepática mayor o de la vena cava inferior y de la aurícula derecha (1).
El tratamiento viene indicado por el tumor maligno y la extensión de la propia trombosis. De hecho, resulta prioritario conocer la localización y la extensión de la trombosis venosa en los tumores intrahepáticos, ya que constituyen el dintel a partir del que puede modificarse la supervivencia libre de enfermedad y la indicación terapéutica (4).
Son muy poco frecuentes las situaciones en las que además se asocia una infección intraabdominal que por contigüidad afecte al territorio venoso. Estos casos se conocen como tromboflebitis sépticas. Su incidencia es desconocida, pero sus repercusiones resultan de alta morbilidad, como: endocarditis y uveítis sépticas y otros casos de embolismos sépticos sistémicos. Su diagnóstico es clínico y apoyado con estudio de imagen. En este caso descrito, la presencia de shock séptico con hemocultivos positivos y una angiotomografía computarizada (angio TC) que confirma la trombosis de la vena cava son criterios diagnósticos de tromboflebitis séptica (7,8). Con la llegada de la era de la antibioterapia, esta patología se ha convertido en una patología con cura, aunque algunos casos se escapan de la respuesta de los fármacos y deben abordarse mediante la cirugía para el abordaje del foco (8,9).
En estos casos de trombosis de la vena cava por malignidad, con o sin infección sobreañadida, el tratamiento quirúrgico de referencia no está definido, ya que solo existen revisiones de casos y la literatura disponible hasta ahora ofrece una evidencia escasa (1,4,7,8).
CASO CLÍNICO
Mujer de 66 años con diagnóstico en el año 2019 de colangiocarcinoma intrahepático de estadio T2aN1M0 que se abordó mediante cirugía abierta para resección tumoral y quimiorradioterapia neoadyuvante. Presentó remisión de la enfermedad con estabilización del cuadro hasta el año 2021, fecha en la que se detectó una recidiva tumoral en los controles evolutivos con angio TC. Fue entonces cuando se decidió realizar un nuevo rescate quirúrgico mediante resección hepática parcial con quimioterapia y radioterapia neoadyuvante.
En el posoperatorio inmediato se detectó una fístula biliar con una trombosis de una vena suprahepática que sugería síndrome de Budd-Chiari. Se manejó de forma conservadora y la paciente presentó buena evolución hasta que fue dada de alta.
Tres semanas después de la cirugía, la paciente acudió al servicio de urgencias y presentó un cuadro de shock séptico con fiebre, dolor abdominal, ictericia, vómitos y elevación de reactantes de fase aguda en la analítica. Precisó ingreso en la Unidad de Cuidados Intensivos para tratamiento antibioterápico y apoyo vasopresor. Se extrajeron hemocultivos que resultaron ser positivos para Escherichia coli, por lo que se inició antibioterapia con meropenem y vancomicina. 24 horas después del ingreso, la paciente presentó mala evolución clínica, requirió dosis máximas de dos tipos de drogas vasopresoras, además de la fluidoterapia y de la antibioterapia, y se consideró un caso de shock séptico refractario.
Se realizó un angio TC en el que se objetivó una colección a nivel perihiliar derivada de la fístula biliar conocida que había crecido respecto al TC de control. Además, se evidenció un defecto de repleción parcial de la vena cava inferior supra- e infradiafragmática con extensión cercana a la aurícula derecha (Figs. 1 y 2). Estos signos en la prueba de imagen, junto con la clínica de la paciente y los resultados de hemocultivos positivos, se consideraron diagnósticos de una tromboflebitis séptica de la vena cava inferior.
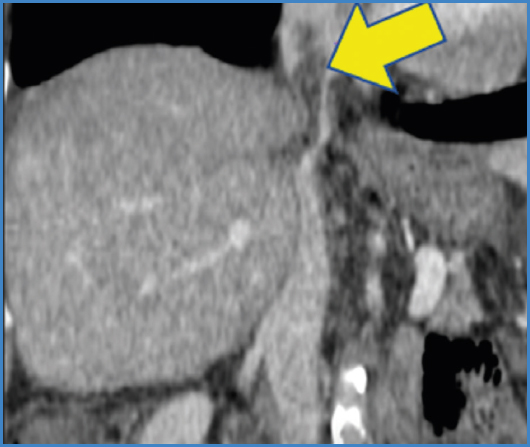
Figura 1. Corte sagital de angio TC que objetiva un defecto de repleción en la vena cava infra- y supradiafragmática
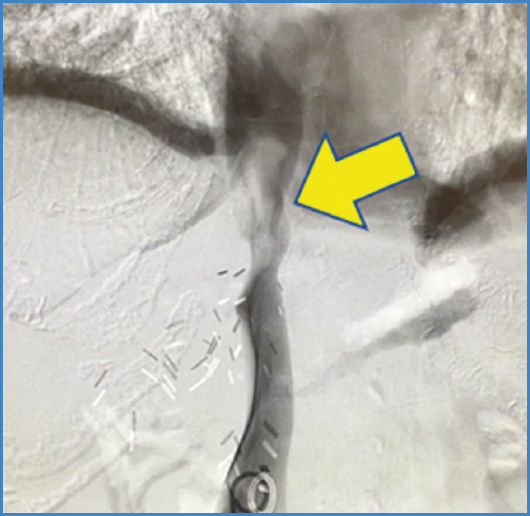
Se entró en contacto con el servicio de Angiología y cirugía vascular, y tras comentar el caso y dada la refractariedad al tratamiento sintomático, se decidió realizar una trombectomía mecánica percutánea reolítica de la vena cava supra- e infradiafragmática.
El abordaje se realizó mediante punción ecoguiada de la vena femoral común derecha. Tras la cateterización de la vena cava se intercambió por un introductor de 10 F y se realizó la trombectomía con el dispositivo AngioJet™ (concretamente, se utilizó el catéter Zelante, que está destinado para calibres mayores y es específico de territorios venosos). Posteriormente se realizó una flebografía en la que se objetivó la resolución completa de la trombosis. Se retiró el material y se realizó una hemostasia mediante compresión manual de la zona de punción. La cirugía transcurrió sin incidencias durante una hora. En la evolución posoperatoria de la paciente destacó una mejoría franca de la clínica con resolución del shock séptico y retirada de soporte vasopresor (Fig. 3).
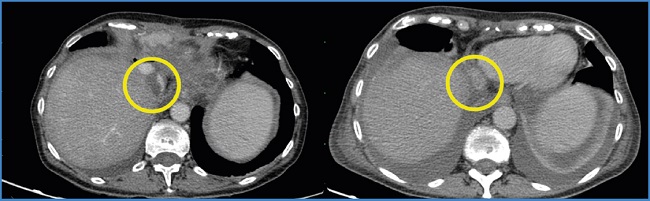
Figura 3. Angio TC prequirúrgico y posquirúrgico en los que se objetiva la repermeabilización satisfactoria del segmento de la vena cava intervenida al mes del tratamiento
En un seguimiento de siete meses la paciente se mantiene asintomática y con remisión de la enfermedad, por el momento mediante controles con angio TC. Se mantiene con tratamiento anticoagulante con heparina de bajo peso molecular a dosis terapéuticas.
DISCUSIÓN
El colangiocarcinoma constituye uno de los dos tumores intrahepáticos primarios más frecuentes. Presenta una subclasificación según la localización de los conductos afectos (intrahepático, perihiliar y ductal) y el de tipo intrahepático es el menos frecuente con respecto al resto (20 % del total en la población estadounidense) (1).
La cirugía constituye el manejo primario, aunque solo se realiza con intención curativa en un 35 % de las ocasiones. La asociación de la resección quirúrgica y la quimiorradioterapia han demostrado mejores resultados que la quimiorradioterapia aislada (4-6).
En cuanto a la cirugía de estos tumores, cuando existe trombosis de vena cava la alternativa terapéutica más descrita es la trombectomía mediante disección quirúrgica abierta, ya que el hallazgo de la trombosis suele ser concomitante al diagnóstico de la neoplasia. No existen publicaciones de trombectomías de la vena cava inferior en el contexto de una tromboflebitis séptica en el posoperatorio de un colangiocarcinoma (1,4,5).
En el caso clínico expuesto se optó por una técnica disponible y al alcance de cualquier cirujano vascular, pero que no ha sido descrita en la literatura para estos casos: la trombectomía mecánica reolítica. Es importante la individualización de los casos, valorando la condición clínica del paciente y el riesgo-beneficio de unas cirugías con potencial morbimortalidad. La baja invasividad de la trombectomía reolítica en el contexto de una paciente en shock séptico ha permitido resolver un cuadro que tradicionalmente se hubiera resuelto de forma más agresiva y con mayor morbimortalidad (1,4-6).
Existe numerosa literatura publicada a favor del tratamiento del síndrome de vena cava inferior con anticoagulación a dosis terapéuticas. Sin embargo, estudios recientes que comparan el tratamiento con trombectomía percutánea frente a la anticoagulación simple destacan ciertas ventajas de la primera, como la reducción de las potenciales complicaciones derivadas de la trombosis de la vena cava inferior (embolismo pulmonar, empeoramiento de los síntomas de dolor abdominal, edema de miembros inferiores o ascitis, entre otros) (6).
La tromboflebitis séptica es una entidad clínica de frecuencia desconocida. Se estima que en el caso de la trombosis del seno dural o en el del síndrome de Lemierre no llegan a dos casos por millón de habitantes al año. A nivel intraabdominal las causas más conocidas son la apendicitis o la infección de las vías biliares. En la era preantibiótica la cirugía constituía la primera opción terapéutica, como la trombectomía o incluso la propia escisión de las estructuras venosas. Sin embargo, hoy queda relegada a los casos refractarios de tratamiento sintomático. Los microorganismos responsables de los focos de infección suelen ser Estreptococos viridans, Escherichia coli y Estafilococos aureus, según el foco de origen, y la antibioterapia dirigida es el metronidazol con la cefalosporina de tercera generación o carbapenem, entre otros (8,9).
El caso descrito es un síndrome de vena cava inferior, más infrecuente que el síndrome de vena cava superior y de prevalencia desconocida, que se explica porque en numerosas ocasiones puede cursar de forma asintomática (6). En el caso de la paciente descrita en este artículo se diagnostica por una sobreinfección de las vías biliares que, por contigüidad, afecta a la vena cava y provoca una tromboflebitis séptica.
A pesar de que se tratan de casos desafortunados y de baja frecuencia, es importante tener presente las distintas opciones terapéuticas y elegir la más apropiada para cada paciente. Hay que destacar la importancia del abordaje multidisciplinar en estos campos, ya que en la especialidad de la cirugía vascular es propio e imperativo la participación de otras especialidades para tener presente que una actitud terapéutica no implica siempre una actuación curativa, sino también paliativa.