INTRODUCCIÓN
Las nuevas guías europeas de prevención cardiovascular (CV) (1) se han publicado cinco años después de las últimas del 2016 (2), aunque se hizo una actualización en 2020 (3), de la que el Comité Español Interdisciplinar para la Prevención Vascular (CEIPV) hizo un comentario crítico (4).
Las guías de 2021 han sido elaboradas por 13 sociedades científicas europeas y han introducido novedades destacables, que se comentan a continuación. Además del abordaje individual de la prevención cardiovascular, ponen un énfasis especial en la estrategia poblacional y de salud pública, que desde el CEIPV siempre se ha considerado muy pertinente, como reflejan los documentos publicados y los programas de las jornadas bienales organizadas en el Ministerio de Sanidad. Son unas guías más complejas que las anteriores, ya que buscan un abordaje más personalizado, lo que ciertamente refleja la diversidad fenotípica de los pacientes atendidos en la práctica clínica.
EVALUACIÓN DEL RIESGO VASCULAR
En las nuevas guías de prevención cardiovascular se recomienda el cálculo del riesgo vascular (RV) de manera sistemática a todas las personas adultas con algún factor de RV (pueden considerarse también en los hombres > 40 años y en las mujeres > 50 años) y que pueda repetirse cada 5 años. Algunas publicaciones (5) han evidenciado potenciales riesgos de etiquetar a las personas como de bajo RV, ya que puede dárseles una falsa seguridad de que están protegidos frente a la enfermedad vascular, lo que compromete su motivación para la prevención de los factores de riesgo. La mayoría de la población se encuentra en estas franjas de riesgo (moderado o bajo), en la que se dan más casos de enfermedad vascular en números absolutos. Por esta razón es fundamental la promoción de estilos de vida saludables en toda la población.
Los objetivos terapéuticos para el colesterol LDL (cLDL), la presión arterial (PA) y la glucemia no han cambiado respecto a las anteriores guías, pero se ha modificado la manera de controlarlos en las personas: de forma escalonada (etapas 1 y 2). Este abordaje no es conceptualmente nuevo e intenta reflejar la práctica clínica habitual de intensificación progresiva de las estrategias terapéuticas como parte de un proceso de decisiones compartidas entre profesionales sanitarios y pacientes. Se recomienda llegar siempre hasta la etapa 2. La intensificación del tratamiento dependerá del riesgo a los 10 años y de por vida, del beneficio del tratamiento, de las comorbilidades, de la fragilidad y de las preferencias de los pacientes. Sin embargo, no debemos olvidar que según los resultados del estudio EUROASPIRE (6), realizado en 27 países europeos, todavía estamos lejos de la consecución de los objetivos terapéuticos (un 71 % de las personas con patología coronaria tenían un cLDL ≥ 70 mg/dL). Esta estrategia en etapas podría facilitar la inercia, lo que compromete la consecución de los objetivos lo antes posible, sobre todo en pacientes de alto o muy alto RV. Por tanto, en pacientes de alto o muy alto RV, particularmente los que ya han padecido un evento vascular, seguimos recomendando la consecución estricta de los objetivos de cLDL junto a la reducción ≥ 50 % del cLDL respecto al basal en una sola etapa y lo más pronto posible. Independientemente del riesgo, se recomienda para todas las personas el abandono del tabaco, la adopción de un estilo de vida saludable y tener una presión arterial sistólica (PAS) < 160 mmHg.
Las guías presentan por primera vez un nuevo modelo para calcular el riesgo (SCORE2 [7] y SCORE2-OP [8]), que ha sido calibrado para cuatro regiones de Europa según las tasas de mortalidad vascular. España pertenece a los países de bajo RV. Esta herramienta permite el cálculo del riesgo de morbimortalidad vascular en 10 años (infarto de miocardio, ictus y mortalidad vascular) en hombres y mujeres de entre 40 y 89 años. Pueden usarse las tablas coloreadas que aparecen en las guías (utilizan PAS, edad, sexo, tabaco y colesterol no HDL), la aplicación de la European Society of Cardiology (ESC) o la herramienta disponible en la web (https://u-prevent.com), que permite la entrada del colesterol total y HDL. Mediante estas aplicaciones es posible calcular también el RV de por vida (LIFE-CV model) y los beneficios del tratamiento en términos de años de vida ganados sin enfermedad vascular. Además, hay herramientas específicas para calcular el riesgo en personas con diabetes (ADVANCE risk score o DIAL model) y con enfermedad vascular establecida (SMART REACH score o SMART REACH model).
CATEGORÍAS DE RIESGO VASCULAR SEGÚN SCORE2/SCORE2-OP EN PERSONAS APARENTEMENTE SANAS
Otra de las novedades sustanciales es el establecimiento de diferentes umbrales de riesgo dependiendo de la edad, como se muestra en la tabla I, a diferencia de las versiones anteriores, que establecían un único umbral de riesgo, con el objetivo de evitar el infratratamiento en jóvenes y el sobretratamiento en mayores, ya que el beneficio a largo plazo del tratamiento de los factores de RV es mayor en pacientes jóvenes.
Se recomienda tratar a toda persona de muy alto riesgo y debería considerarse el tratamiento para las de alto riesgo en función de los modificadores de riesgo, el riesgo de por vida, los beneficios del tratamiento y las preferencias personales.
En las figuras 1, 2 y 3 se exponen los algoritmos de cálculo del RV y del tratamiento de los factores de RV para personas aparentemente sanas, pacientes con diabetes y pacientes con enfermedad vascular aterosclerótica. Los pacientes con enfermedad renal crónica se considerarán de riesgo alto o muy alto según la tasa del filtrado glomerular y el cociente albúmina/creatinina. Los pacientes con hipercolesterolemia familiar se consideran de alto riesgo.
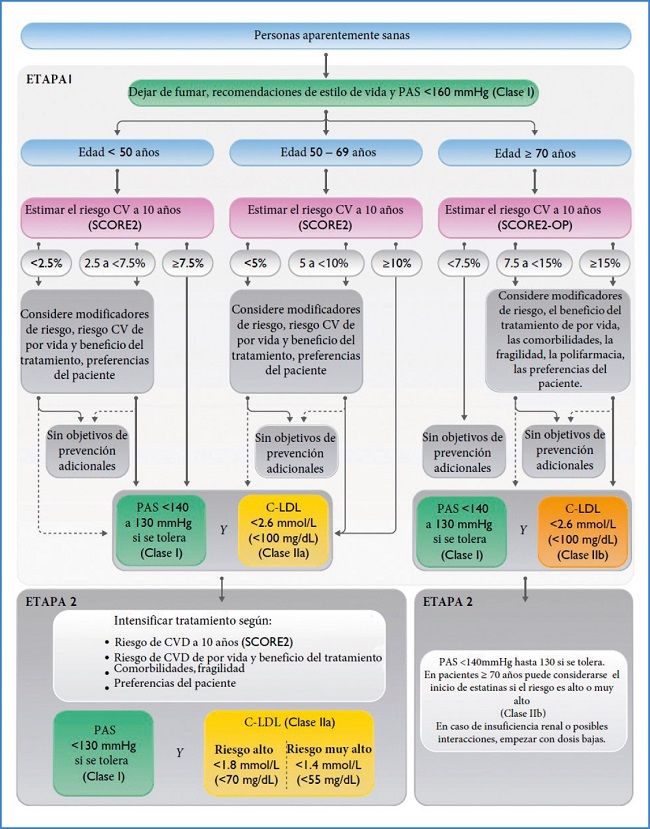
Figura 1. Algoritmo de riesgo vascular y objetivos terapéuticos en pacientes aparentemente sanos. Adaptada de Visseren, et al. (1): fig. 6, p. 26. CV: cardiovascular; C-LDL: colesterol unido a lipoproteínas de baja densidad; PAS: presión arterial sistólica; SCORE 2: Systematic Coronary Risk Estimation 2; SCORE 2-OP: Systematic Coronary Risk Estimation 2-Older Persons.
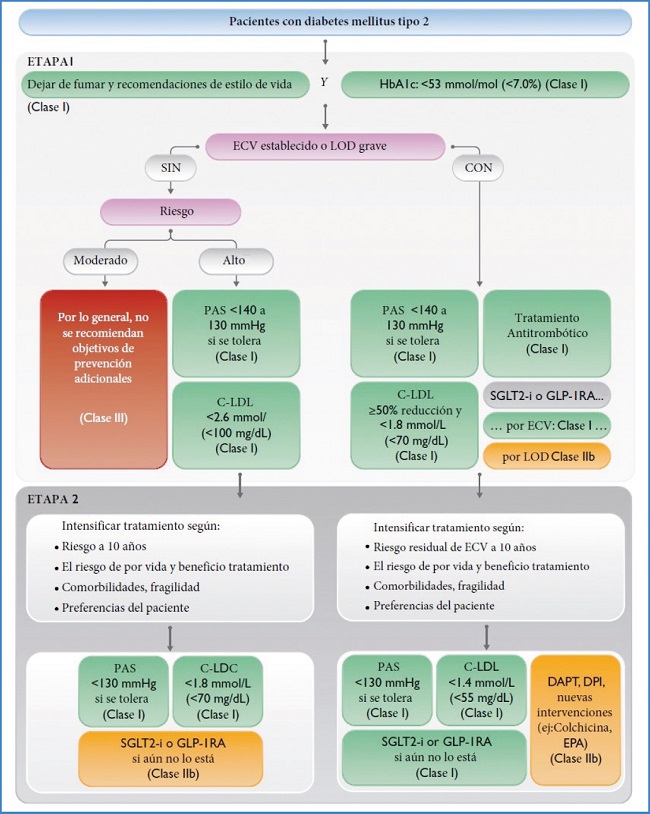
Figura 2. Algoritmo de riesgo vascular, objetivos terapéuticos y tratamiento farmacológico en pacientes con diabetes. Adaptada de Visseren, et al. (1): fig. 8, p. 29. C-LDL: colesterol unido a lipoproteínas de baja densidad; DAPT: dual antiplatelet therapy; DPI: dual pathway inhibition; ECV: enfermedad cardiovascular; GLP-IRA: agonistas del receptor del péptido similar al glucagón de tipo 1; HbAIc: hemoglobina glucosilada; LOD: lesión de órgano diana; PAS: presión arterial sistólica; SGLT2-i: inhibidores del cotransportador de sodio y glucosa; EPA: eicosapentaenoic acid.

Figura 3. Algoritmo de objetivos terapéuticos y tratamiento farmacológico en pacientes con enfermedad vascular establecida. Adaptada de Visseren, et al. (1): fig. 7, p. 27. CV: cardiovascular; DAPT: dual antiplatelet therapy; DPI: dual pathway inhibition; C-LDL: colesterol unido a lipoproteínas de baja densidad; ECV: enfermedad cardiovascular; PAS: presión arterial sistólica; EPA: eicosapentaenoid acid.
Se resalta la importancia de la comunicación con el paciente. Se recomienda tener una discusión informada sobre el riesgo y los beneficios terapéuticos, adaptados a las necesidades del individuo. Concretamente, se comenta la necesidad de utilizar el RV de por vida, sobre todo en los más jóvenes, o los beneficios de por vida tras la intervención o la edad vascular.
MODIFICADORES DEL RIESGO
Pocos modificadores del riesgo cumplen los criterios para considerarse en el cálculo del RV: mejorar la predicción (discriminación y reclasificación), tener un impacto claro en salud pública (número necesario de pacientes a tratar o a cribar) y ser factibles de llevar a cabo en la práctica clínica. En la tabla II se resumen los modificadores más relevantes.
NOVEDADES EN LAS RECOMENDACIONES SOBRE ESTILOS DE VIDA
El CEIPV ha adaptado las recomendaciones de las nuevas guías con base en las de la Organización Mundial de la Salud (OMS) y del Ministerio de Sanidad. Se recomienda:
– Realizar actividad física moderada durante un tiempo al menos de entre 150 y 300 minutos a la semana (o entre 75 y 150 de actividad vigorosa o una combinación equivalente de ambas) y practicar al menos 2 días a la semana actividades de fortalecimiento muscular, de mejora de masa ósea y de flexibilidad (9,10).
– Reducir los periodos sedentarios, con descansos activos cada 1 o 2 horas, incrementar el transporte activo y limitar el tiempo delante de una pantalla (9,10).
– Adoptar una alimentación saludable y sostenible basada en alimentos frescos, de temporada y proximidad: comer al menos 5 raciones de fruta y verdura al día, cereales integrales, priorizar la proteína de origen vegetal (legumbres y frutos secos) y pescado, preferentemente azul, incorporando huevos, pollo, yogur natural y leche con moderación, y evitar carnes rojas o procesadas, alimentos precocinados, bollería industrial y bebidas azucaradas (11).
– Evitar el consumo de bebidas alcohólicas, ya que es la única recomendación que evita los riesgos asociados a su consumo. Si se consume, cuanto menos, mejor, y siempre por debajo de los límites de consumo de bajo riesgo: 10 gramos alcohol/día (1 unidad de bebida estándar [UBE]) en mujeres y 20 g/día (2 UBE) en hombres (12), dejando algunos días a la semana libres sin alcohol y evitando los episodios de consumo intensivo, así como en menores de 18 años. Durante el embarazo y la lactancia materna debe evitarse el consumo completamente.
– Abandonar el consumo de tabaco en cualquiera de sus formas, incluido el tabaco calentado y productos relacionados, como los cigarrillos electrónicos, y evitar la exposición ambiental al humo del tabaco.
Novedades en el tratamiento de los factores de riesgo en pacientes con enfermedad vascular:
– Lípidos: se aconseja un abordaje escalonado de intensificación del tratamiento en personas aparentemente sanas de alto o muy alto RV y en pacientes con enfermedad vascular o diabetes, teniendo en cuenta el RV, el beneficio del tratamiento, los modificadores del riesgo, las comorbilidades y las preferencias personales. En pacientes que han padecido una enfermedad vascular, para conseguir llegar a los objetivos terapéuticos de cLDL lo antes posible, se recomienda pasar directamente a la etapa 2 (ver apartado “Riesgo Vascular”). Se recomiendan las estatinas de alta intensidad en personas de muy alto riesgo o con enfermedad vascular, y si no se consiguen los objetivos de cLDL, debería añadirse ezetimiba, y si aún no se consiguen los objetivos, debería añadirse un inhibidor del PCSK9. Aunque esta recomendación está en línea con la consecución de los objetivos en dos etapas, es difícil conseguir reducciones ≥ 50 % en cLDL, excepto con las máximas dosis de atorvastatina y rosuvastatina. Las evidencias disponibles permiten cambiar la terminología de estatinas de alta potencia por la de terapias hipolipemiantes de alta intensidad (13). De esta forma, la primera opción en pacientes de alto o muy alto RV podría ser utilizar dosis no máximas de estatinas (atorvastatina de 40 mg o rosuvastatina de 10 mg) asociadas a ezetimiba, que facilitan la consecución de los objetivos terapéuticos con una mejor tolerancia y adherencia. Podría considerarse añadir ácidos grasos n-3 (icosapento de etilo 2 × 2 g/día) al tratamiento con estatinas en pacientes de alto o muy alto riesgo con hipertrigliceridemia leve/moderada (a partir de niveles de triglicéridos superiores a 150 mg/dL).
– Hipertensión arterial: en contraposición a las guías americanas (ACC/AHA 2017), sigue recomendándose el mismo umbral clásico para la definición de hipertensión (HTA) y para la clasificación en PA óptima, PA normal, normal-alta e HTA de grados 1-3 (Tabla III). La Sociedad Española de Hipertensión-Liga Española para la Lucha contra la Hipertensión arterial (SEH-LELHA) ya publicó un documento de posicionamiento justificando la conveniencia de mantener este mismo punto de corte para la definición de HTA (14).
Tabla III. Clasificación de la PA clínica (en consulta) según los valores de la PA clínica.

*Las definiciones se basan en la PA medida en sedestación en la consulta. La PA para la clasificación se basará en la media de 2 o más lecturas, en 2 o más ocasiones, siguiendo las recomendaciones estandarizadas para medidas de calidad. Los sujetos con PAS y PAD en categorías diferentes se clasificarán en la categoría más alta.
Las guías actuales sobre el diagnóstico y el tratamiento de la HTA indican la necesidad de conocer los niveles de PA ambulatoria mediante MAPA o AMPA dada la elevada prevalencia de HTA de bata blanca y HTA enmascarada.
PA: presión arterial; PAS: presión arterial sistólica; PAD: presión arterial diastólica; HTA: hipertensión arterial; MAPA: monitorización ambulatoria de la presión arterial; AMPA: automedida de la presión arterial.
Se recomienda iniciar el tratamiento en personas con HTA de grado 1 teniendo en cuenta el RV, el beneficio de por vida y la presencia de afectación de órganos diana. Por otra parte, a pesar de la evidencia sobre el beneficio de la disminución de la PA para reducir la morbilidad y la mortalidad vascular, el control de la PA en Europa y en otras zonas del mundo es subóptimo, especialmente en países con un nivel medio o bajo de ingresos (15), y en los últimos años ha empeorado (16). Aunque la causa es multifactorial, la adherencia deficiente juega un papel relevante. La estrategia recomendada para el tratamiento inicial sigue siendo el uso de combinaciones farmacológicas, con un inhibidor de la enzima de conversión de la angiotensina (IECA) o un antagonista de los receptores de la angiotensina II (ARA II) asociado a un diurético tiazídico o a un antagonista del calcio de vida media larga (Fig. 4). Un reciente metaanálisis ha mostrado que esta estrategia mejora la adherencia y la tasa de control en pacientes con HTA (17).

Figura 4. Esta estrategia básica es válida también para la mayoría de los pacientes con lesión subclínica de órgano diana, diabetes, enfermedad cerebrovascular y enfermedad arterial periférica. Hay algoritmos específicos para pacientes con cardiopatía isquémica (CI), enfermedad renal crónica, insuficiencia cardiaca (IC) y fibrilación auricular (FA). ARA II: antagonista de los receptores de la angiotensina II; BB: betabloqueante; CA: calcioantagonista; Comp: comprimido; IECA: inhibidor de la enzima de conversión de la angiotensina; PAS: presión arterial sistólica.
– Diabetes mellitus: se recomienda la metformina como tratamiento de primera línea para la diabetes mellitus (DM) con seguimiento de la función renal para su uso, especialmente en pacientes sin enfermedad vascular, insuficiencia renal crónica o cardiaca. En estos casos, además del uso o no de la metformina, se recomienda el tratamiento con agonistas del receptor del péptido similar al glucagón de tipo 1 (arGLP1) o inhibidores del cotransportador de sodio y de glucosa (iSGLT2) que hayan demostrado reducción de episodios vasculares y renales. En los pacientes con DM y enfermedad renal crónica se recomienda la utilización de iSGLT2 por los beneficios vasculares y renales. En los pacientes con DM y fracción de eyección reducida se recomiendan los iSGLT2 para reducir las hospitalizaciones por insuficiencia cardíaca y las muertes vasculares.
– Enfermedad renal crónica: la enfermedad renal crónica (ERC), definida por el filtrado glomerular estimado (FGe) y el cociente albúmina/creatinina en orina (CAC), condiciona el pronóstico (Fig. 5). En pacientes sin DM, tener un FGe < 30ml/min/1,73 m2 o un FGe 30-44 ml/min/1,73 m2 con CAC > 30 mg/g condiciona un riesgo de eventos vasculares muy alto, de la misma manera que haber tenido un evento vascular previo. Por otra parte, tener FGe 30-44 ml/min/1,73 m2 y CAC < 30 mg/g o FG 45-59 ml/min/1,73 m2 y CAC 30-300 mg/g o FGe ≥ 60 ml/min/1,73 m2 y CAC > 300 mg/g condiciona un riesgo elevado de eventos vasculares (18). En pacientes con DM, se considera como lesión severa de órgano diana la presencia de FGe < 45 mL/min/1,73 m2 o FGe 45-59 mL/min/1,73 m2 y CAC 30-300 mg/g o CAC > 300 mg/g y, de igual manera, la presencia de complicaciones microvasculares en tres sitios diferentes, lo que confiere una situación de muy alto RV. En los pacientes con ERC se recomiendan medidas generales de abandono del tabaco y optimización del estilo de vida, objetivos de control de PA sistólica de entre 130 y 140 mmHg y de PA diastólica < 80 mmHg, según tolerancia, y objetivos de cLDL inferiores a 70 mg/dL o 55 mg/dL en pacientes con alto o muy alto RV. En pacientes con DM y enfermedad renal diabética se recomienda el uso de fármacos hipoglucemiantes, con reconocidos efectos de protección renal.
– Tratamiento antitrombótico: debería considerarse añadir a la aspirina un segundo fármaco antitrombótico (inhibidor del receptor plaquetario P2Y12 o dosis bajas de rivaroxabán) en la prevención secundaria de la enfermedad vascular en pacientes con alto riesgo isquémico y bajo riesgo hemorrágico. Podría considerarse el tratamiento combinado de aspirina y de dosis baja de rivaroxabán en pacientes con diabetes y enfermedad arterial periférica. Podría considerarse el tratamiento con bajas dosis de colchicina (0,5 mg al día) en prevención secundaria de la enfermedad vascular si otros factores de RV están insuficientemente controlados o en presencia de episodios isquémicos recurrentes a pesar del tratamiento óptimo.

Figura 5. Riesgo relacionado con la enfermedad renal crónica según las categorías de filtrado glomerular y de albuminuria (expresada como cociente albúmina/creatinina). Áreas en verde: riesgo de referencia (no hay enfermedad renal si no hay otros marcadores definitorios); áreas en amarillo: riesgo moderado; áreas en naranja: riesgo alto; áreas en rojo: riesgo muy alto. Guías Kidney Disease: Improving Global Outcomes (KDIGO) sobre enfermedad renal crónica.
ESTRATEGIAS DE PREVENCIÓN A NIVEL POBLACIONAL
Se pone mucho más énfasis en las políticas sanitarias como estrategia de prevención poblacional. El objetivo es reducir el riesgo atribuible de los factores de riesgo, es decir, la carga de enfermedad vascular que podemos prevenir eliminando o reduciendo la prevalencia de cada factor. Estas estrategias se basan en el paradigma de Geoffrey Rose, según el cual pequeños desplazamientos en la distribución poblacional de los factores de riesgo hacia la izquierda tienen un gran impacto en la carga global de enfermedad (19). En las guías y en otras recomendaciones de organismos internacionales, como la Organización Mundial de la Salud (OMS) (20-23), proponen las intervenciones más costo-efectivas a nivel poblacional para crear entornos que fomenten unos estilos de vida saludables, modificando factores de riesgo como la inactividad física, la alimentación no saludable, el consumo de tabaco y de alcohol (24), la exposición a contaminación atmosférica y acústica (25) (sobre todo por tráfico rodado) y actuando sobre el cambio climático. Además, se describen diferentes métodos (gubernamentales, en los medios de comunicación y de educación, en el etiquetado e información e incentivos económicos), entornos (escuelas, lugar de trabajo, comunidad, etc.) y acciones para cada uno de ellos, respaldados con un nivel de evidencia y una clase de recomendación. El objetivo y la tarea para las autoridades nacionales regionales y locales es hacer fácil lo saludable, creando entornos donde las opciones por defecto sean promotoras de salud.
Entre las recomendaciones para promover la práctica de actividad física y la reducción del sedentarismo se incluyen medidas urbanísticas que faciliten una movilidad activa y saludable, el transporte activo y aumentar la disponibilidad de espacios y de equipamientos que faciliten la actividad física en las escuelas y en el entorno comunitario. Para promover una alimentación saludable se incluyen medidas legislativas para prohibir o reducir las grasas trans, reducir el aporte calórico, de sal, de azúcares añadidos y de grasas saturadas en los alimentos y en las bebidas preparadas, medidas fiscales (impositivas o incentivas) sobre algunos alimentos y bebidas y la disponibilidad de comidas saludables en los menús servidos y en las máquinas distribuidoras de alimentos en el entorno escolar y laboral. Se incluyen también recomendaciones, principalmente legislativas, para reducir el consumo de tabaco y de alcohol: regulación sobre el consumo en lugares públicos, disponibilidad y venta, publicidad, etiquetado y empaquetado, políticas de precios y la implementación de campañas educacionales (21-26). Por último, se recomiendan medidas para reducir las emisiones de partículas pequeñas y contaminantes gaseosos, el uso de combustibles sólidos y el tráfico rodado y para limitar las emisiones de dióxido de carbono para reducir la morbimortalidad CV.
El enfoque poblacional puede traer numerosos beneficios, como reducir la brecha en las desigualdades en salud, prevenir otras enfermedades no transmisibles que tienen factores de riesgo y determinantes comunes con los eventos vasculares, como el cáncer, enfermedades pulmonares y DM de tipo 2, y ahorrar los costes sanitarios y sociales de los episodios vasculares evitados.
















