INTRODUCCIÓN
La edad no debería suponer una contraindicación en la prescripción de prótesis en pacientes con amputaciones mayores de una extremidad inferior (AMEI). Sin embargo, la dificultad que entraña el proceso de rehabilitación, unida al aumento de comorbilidades y de complicaciones posoperatorias asociadas a estos procedimientos, hacen que en muchos casos no se plantee de inicio esta posibilidad y solo tras constatarse una buena evolución en las semanas siguientes a la amputación se incluya a estos pacientes en un programa específico de rehabilitación para protetizar.
La etiología más frecuente asociada a la amputación de una extremidad inferior es sin duda la enfermedad oclusiva arterial periférica (EOAP), que afecta aproximadamente al 20 % de los adultos mayores de 55 años en los países occidentales (1).Es una manifestación de aterosclerosis sistémica que puede causar dolor e impotencia funcional de las extremidades inferiores por isquemia e infección y que, pese a un tratamiento médico adecuado, entre el 1 % y el 2 % de las personas con las formas más graves acabarán con una amputación de un miembro inferior.
Es menos frecuente que la causa sea postraumática, infecciosa o tumoral, pero también estas suponen un pequeño porcentaje de las amputaciones de ancianos (2).
El aumento de la esperanza de vida que se ha producido en las últimas décadas, junto con los cambios de hábitos alimenticios y la mayor tendencia al sedentarismo, hacen pensar en un incremento de las amputaciones durante los próximos años (3). En el año 2014 en el Reino Unido se estimó una media de 8,2 / 100 000 amputaciones, mientras que en España fue de 7,6 / 100 000 en el mismo año (4).
Afortunadamente, estas previsiones no están cumpliéndose y en estudios recientes de población está observándose una estabilización o incluso una disminución del número de amputados mayores (5,6).
El aumento de la edad se asocia con un menor uso de las prótesis, así como con una menor tasa de prescripción (7), ya sea por problemas relacionados con la intervención o con el muñón o, sobre todo, por las comorbilidades asociadas.
La recuperación de la capacidad de caminar se relaciona con un aumento de la calidad de vida del paciente amputado (8,9), pero el proceso de rehabilitación no puede limitarse solo a conseguir este objetivo. Es necesario en aquellos pacientes que no sean candidatos a prótesis intentar mejorar la fuerza y la movilidad de las extremidades, así como la capacidad para ayudar en las transferencias e incluso la utilización de silla de ruedas manuales o eléctricas que les permitan, a pesar de no poder caminar, una buena calidad de vida con la menor dependencia posible (10,11).
El objetivo principal de este trabajo ha sido conocer los factores que influyeron en la recuperación funcional de los pacientes ancianos que sufrieron una AMEI de etiología vascular, y como objetivos secundarios, analizar la recuperación de la marcha y la mortalidad al año de la amputación.
MATERIAL Y MÉTODO
Estudio longitudinal observacional de los pacientes valorados por el servicio de rehabilitación tras una AMEI en un hospital de tercer nivel desde el 1 de enero de 2019 hasta el 1 de enero de 2021. Se utilizaron los datos de la historia clínica y la exploración realizada por el médico rehabilitador en la primera valoración del paciente tras la amputación y se revisaron antes de los 12 meses de forma presencial o telefónica a todos los pacientes que dieron su consentimiento para participar en el estudio.
Criterios de inclusión:
– Pacientes de 70 años o más.
– Amputación supracondílea, infracondílea, hemipelvectomía o desarticulación de rodilla o cadera de etiología vascular y que fueran intervenidos en nuestro hospital.
– Solicitud de interconsulta al servicio de rehabilitación por el servicio de cirugía-COT.
– Que dieran su consentimiento a participar en el estudio.
Criterios de exclusión:
– Enfermedad terminal con una supervivencia previsible inferior a un año.
– Deterioro cognitivo severo.
Todos los pacientes fueron valorados en la primera semana tras la amputación y tras dar su consentimiento se recogieron los siguientes datos:
Sociodemográficos y de situación clínica antes de la amputación: edad, sexo, situación sociofamiliar, etiología, índice de masa corporal (IMC), comorbilidades médicas recogidas mediante la escala de Charlson (12), necesidad de diálisis, diabetes mellitus, presencia de deterioro cognitivo leve o moderado diagnosticado por los servicios de neurología-geriatría, capacidad de deambulación, utilizando la escala Functional Ambulation Classification (FAC) (13) y estado funcional previo medido mediante la escala de Barthel (14).
Detalles operatorios: nivel de amputación.
Variables posoperatorias: complicaciones, protetización o no y tiempo de rehabilitación.
Al año de la amputación: mediante una entrevista telefónica o presencial en la consulta externa se recogió de nuevo la capacidad de marcha (FAC), además de la utilización de la prótesis, utilizando la escala de Hougthon (15), que valora el porcentaje de deambulación que realiza el paciente con la prótesis, el tipo de deambulación (interiores o exteriores), el uso de ayudas técnicas y la sensación de inestabilidad. La puntuación máxima es de 12 puntos. A partir de 9 puntos se considera que la rehabilitación ha sido satisfactoria.
Finalmente se preguntó por los cambios en la situación sociofamiliar y se recogió la mortalidad al año.
Este protocolo se presentó al comité de ética del Hospital General Universitario Gregorio Marañón, que autorizó la realización del trabajo.
El análisis estadístico se realizó con el programa IBM SPSS Statisticsfor Windows, Version 25.0 (Armonk, Nueva York: IBM Corp). Para el análisis descriptivo se utilizaron frecuencias y porcentajes para las variables cualitativas y media y desviación estándar (DE) para las cuantitativas, con distribución simétrica y mediana en aquellas de distribución asimétrica.
Para conocer la influencia de las variables cualitativas en la predicción de protetización al año de la amputación se realizó un análisis univariante mediante la prueba de χ2 de Pearson o exacta de Fisher. En el caso de las variables numéricas, la asociación se estudió mediante la prueba no paramétrica de Mann-Whitney. Se consideraron como estadísticamente significativos aquellos resultados con un valor de p < 0,05.
RESULTADOS
El estudio se realizó en 45 pacientes, con una edad media de 80,34 años, rango 70-95, 29 hombres y 16 mujeres. Todos los pacientes fueron amputados por patología vascular, de los que 32 eran diabéticos y 6 estaban en hemodiálisis. El índice de Charlson fue de 4,36 como media. Hay que mencionar que 5 habían sido diagnosticados de deterioro cognitivo (minimental 12-23).
En cuanto al nivel de amputación, 31 fueron amputaciones supracondíleas y 14, infracondíleas; 2 pacientes ya tenían una amputación de la otra extremidad.
La complicación más frecuente asociada a la amputación fue la dehiscencia del muñón (en 10 pacientes) y el dolor del miembro fantasma (en 3). Como complicaciones médicas, hay que destacar los cuadros confusionales que presentaron 7 pacientes: 4 sufrieron neumonía y 2, TEP.
Respecto a su situación funcional antes de la amputación, la media del índice de Barthel era de 74,48 y el FAC, de 3,4.
Se consiguió la protetización en 13 pacientes y realizaron tratamiento rehabilitador 21, con una media de sesiones de 15,9.
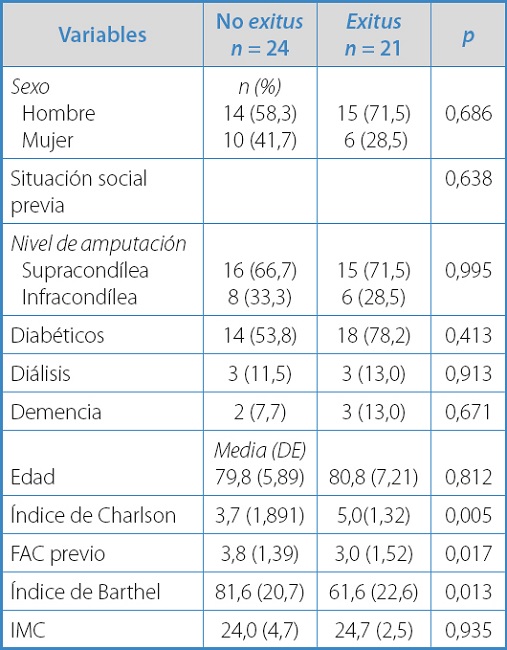
En la tabla I se recogen los datos sociodemográficos y clínicos de todos los pacientes en la primera valoración por el médico rehabilitador, diferenciando entre los que siguieron un programa de rehabilitación con protetización y los que no. Destacan como factores relacionados con la no protetización: mayor comorbilidad, medida por el índice de Charlson, ser diabético y tener una menor independencia funcional y capacidad de marcha antes de la amputación (Barthel y FAC).
Tabla I. Variables sociodemográficas y clínicas estratificadas en función de protetización o no.
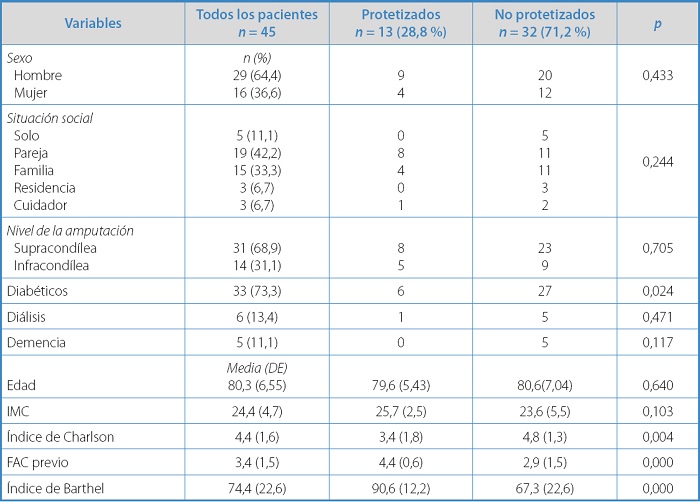
DE: desviación estándar; IMC: índice de masa corporal.
En la tabla II se muestran los resultados de la recuperación de la capacidad de marcha al año de la amputación (FAC = 4 o 5).
Tabla II. Recuperación de marcha independiente al año de la amputación.
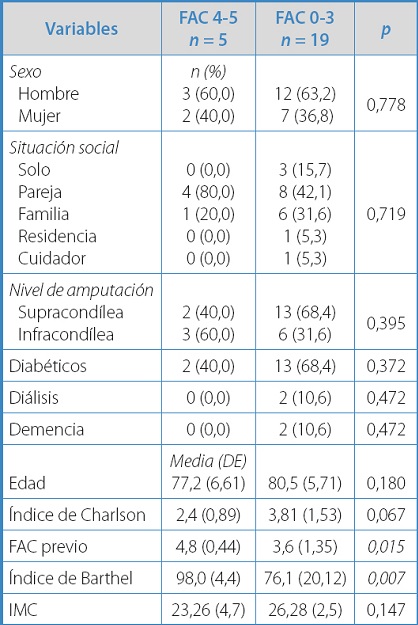
DE: desviación estándar; IMC: índice de masa corporal.
De los 24 paciente que vivían al año de la amputación, 12 estaban protetizados y solo había fallecido 1, pero tan solo 5 tenían una marcha independiente (FAC 4,5) y utilizaban la prótesis de forma habitual (más del 50 % de su deambulación) en el domicilio y en la calle y con ayuda de bastones o andador (Hougthon > 8).
En el análisis univariante encontramos una relación estadísticamente significativa entre la capacidad de marcha y la situación funcional previa, pero no con las comorbilidades, la edad, el sexo, el nivel de amputación o su situación sociofamiliar previa.
Al año habían fallecido 21 pacientes (46,7 %), 6 durante los primeros 60 días tras la amputación. En el análisis de los factores que se relacionan con la mortalidad (Tabla III), hay que destacar la mayor comorbilidad de los pacientes, así como una menor independencia funcional y para caminar previa a la amputación como factores más importantes relacionados con exitus al año.
DISCUSIÓN
La decisión de protetizar a una persona después de una amputación es compleja y en ella intervienen numerosos factores, no solo de índole médica, sino también económica y familiar. En los ancianos esto todavía es más difícil debido a la mayor comorbilidad y fragilidad social de las personas mayores. Algunos autores (16) encuentran que la edad avanzada, en el momento de la amputación, tiene un efecto adverso sobre el potencial para caminar; sin embargo, no existe un acuerdo sobre en qué medida la edad es un factor para determinar la candidatura o el éxito de la prótesis. La mayoría de los estudios sugieren que la edad tiene un papel en las determinaciones protésicas y funcionales, pero que no debería restringir la candidatura a ser protetizado. Webster y cols. (17) obtienen una asociación entre el aumento de edad y una menor capacidad de deambulación protésica. Stineman y cols. (18) informaron de que la edad avanzada se asoció con menores ganancias del FIM motor (medida de independencia funcional), pero no vieron una correlación directa entre la edad y la candidatura protésica. Otros autores, como Wong y cols. (19), informaron de que la edad no fue un factor predictivo significativo en el resultado funcional en pacientes con amputación infracondílea, y para van Eijk y cols. (20), la edad no se asoció significativamente con el uso de prótesis.
En nuestro trabajo, pese a tener una edad media alta (80,3 años), se consiguió protetizar al 28,8 % de los pacientes, una cifra similar a la de Avital Hershkovitz y cols. (21), que llegó al 27 % en una serie de 117 pacientes con una edad media de 74,7 años, y a la de Peters CM y cols. (10), que en una serie de 49 pacientes con una edad media de 82 años protetizaron al 35 %.
Los factores que influían de forma significativa en nuestro trabajo en la protetización y en la recuperación de la marcha independiente fueron la menor tasa de comorbilidades y la mejor situación funcional previa. Estos mismos factores son los que también se señalan en otros trabajos:
Para Chopra A y cols. (8), en un estudio de pacientes con menor edad (62,5 años), los factores con mayor peso específico en el pronóstico de recuperar la capacidad de deambulación fueron las comorbilidades. Estos autores no utilizan el índice de Charlson, sino el índice de fragilidad modificado (mFI). Hamamura y cols. (22) reportaron una diferencia significativa entre los grupos de ambulatorios exitosos y no exitosos en el número de comorbilidades (menos comorbilidades tienen un efecto positivo) y Webster y cols. (17) informaron de que un antecedente de diálisis se asoció con una deambulación protésica significativamente menor y ninguno de los 21 pacientes del estudio de Chopra (8) que estaban en hemodiálisis consiguió andar. de nuestros 6 pacientes en hemodiálisis, 1 fue protetizado, pero al año no era independiente para caminar.
Con respecto a la situación funcional previa, Van Eijk y cols. (20) informaron de que el IB preoperatorio se asoció significativamente de forma positiva con el uso de prótesis y Samsan y cols. (16) encontraron que la dependencia para el autocuidado antes de la amputación era un predictor negativo independiente de la capacidad para caminar.
El aumento en el IMC en varios estudios (8,23) también se asoció de forma significativa con la no recuperación de la marcha en AMEI; sin embargo, este factor es algo controvertido y no fue importante en otros casos (16,24) o incluso obtiene peores resultados en pacientes con menor IMC (25). En nuestro trabajo no fue una variable con significación estadística en los resultados.
Otro factor, como es el nivel de la amputación, no resultó significativo en nuestro trabajo, al igual que en el de Suckow y cols. (26), pero otros (16,24,27) encuentran una mejor capacidad para caminar y para lograr independencia en las AVD después de amputaciones distales y unilaterales en comparación con amputaciones más proximales o bilaterales. El nivel de amputación es un factor para determinar la capacidad protésica, pero no una exclusión para protetizar o no. Tener más articulaciones intactas (es decir, tener una rodilla intacta en comparación con no tenerla) se asocia con un mayor nivel funcional, pero no es un requisito para lograr la deambulación en la comunidad, ya que incluso amputados con desarticulación de cadera también pueden lograr la deambulación en la comunidad
Con respecto a la mortalidad, nuestra tasa de mortalidad al año fue del 46,7 % y los factores relacionados también fueron el mayor número de comorbilidades, así como la peor situación funcional previa. No resultaron significativos ni la edad, ni el nivel de amputación ni ser diabético, tener demencia o estar en hemodiálisis.
En el estudio de Cascini S. y cols. (28), la mortalidad fue del 33 % en el primer año, incluyendo pacientes de todas las edades, pero de estos, la mayoría (el 76,9 %) eran mayores de 65 años. Como factores más significativos relacionados con la mortalidad, aparte de la edad, encontraron la enfermedad renal crónica.
En el metaanálisis de Jordan R Stern y cols. (29), la tasa de mortalidad al año fue del 47,9 %, Además de la diabetes y de la enfermedad vascular periférica, los factores comórbidos asociados con un aumento de la mortalidad de al menos 2 veces fueron la enfermedad arterial coronaria, la enfermedad cerebrovascular, la disfunción renal, la demencia y el estado no ambulatorio.
En el estudio de Herskovics A. y cols. (21), murieron al año el 46,2 %, con una edad media de 74,5 años, y en el de Peters (10), el porcentaje fue del 39 %, con una edad media de 82 años.
Después de un año, las tasas de mortalidad en pacientes con isquemia crítica de miembros son aún más altas (de hasta un 44 %) en pacientes de 70 años o más y a los dos años se estima que 1 de cada 2 pacientes habrá fallecido después de una amputación importante de una extremidad (27,30).
Estas altas tasas de mortalidad plantean la cuestión de qué resultado es más importante lograr después de una amputación mayor de una extremidad inferior. En ocasiones el retraso en la toma de una decisión tan traumática como es la amputación puede aumentar el riesgo de complicaciones y, por tanto, de mortalidad, por lo que sería prioritario considerar a los pacientes que más pueden beneficiarse de una amputación y que tengan un menor riesgo haciendo partícipes de esta decisión, como no puede ser de otra manera, a la persona y a su familia, ya que cada paciente puede valorar salvar su extremidad de manera diferente.
CONCLUSIÓN
La mejor situación funcional y clínica antes de la amputación es el factor más importantes tanto para la posibilidad de rehabilitación protésica como para la supervivencia de nuestros ancianos amputados.
LIMITACIONES DEL ESTUDIO
Se trata de un estudio observacional realizado en un único hospital con un número limitado de pacientes. Hemos utilizado datos de la historia clínica en algunas de las valoraciones en las que no puede conocerse con exactitud la gravedad de las comorbilidades. Por otro lado, la evaluación del resultado de la capacidad de marcha al año se realizó en algunos casos por teléfono con la información aportada por el paciente o por sus familiares. Otra limitación sería no haber utilizado escalas funcionales específicas para amputados.
La falta de un gran número de pacientes reduce la potencia del estudio, lo que puede haber evitado la significación estadística en algunas variables que podría esperarse que estuvieran asociadas.