Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos Españoles de Urología (Ed. impresa)
versión impresa ISSN 0004-0614
Arch. Esp. Urol. vol.58 no.9 nov. 2005
Técnicas Quirúrgicas
PROSTATECTOMÍA RADICAL LAPAROSCÓPICA EXTRAPERITONEAL. EXPERIENCIA PRELIMINAR.
Juan Antonio Peña González, José Luis González Sala, Darío García Rojo, Angel Prera Vilaseca, Naim Hannaoui,
Eduardo Vicente Palacio, Carlos Abad Gairin, Assunció Graells Batet1, Mª Concepción Descalzo Abad1 y Joan Prats López.
Unidad de Urología. Hospital de Sabadell. Corporació Sanitaria Parc Tauli.
1 Enfermería de Corporació Sanitaria Parc Tauli
Sabadell. Barcelona. España.
Resumen.- OBJETIVOS: Presentar nuestra experiencia inicial en la práctica de la prostatectomía radical laparoscópica por via extraperitoneal. Se describe la técnica quirúrgica y se revisan las dificultades técnicas, los costes de tiempo y las complicaciones.
MÉTODOS: Entre Enero y Mayo de 2005 hemos indicado 17 prostatectomías radicales laparoscópicas por via extraperitoneal en nuestro centro. Dos de ellas se realizaron con ayuda de un maestro. La técnica empleada, de la que se hace una somera descripción, es la de Bruselas.
RESULTADOS: De las 17 cirugías, se ha completado el procedimiento íntegramente por laparoscopia en ocho casos. De los casos realizados sin ayuda externa y que son los que se analizan en este trabajo, 6 han sido íntegramente laparoscópicos y 9 han requerido reconver sión a cirugía abierta. De los últimos 6 únicamente se reconvirtió 1. El tiempo quirúrgico medio ha sido 304 minutos (355 para las completadas por laparoscopia). La tasa de transfusión es del 13% . Los márgenes positivos han sido del 26% (16% en los laparoscópicos puros). No ha habido complicaciones mayores ni íleos paralíticos prolongados. En un caso se tuvo que recolocar la sonda a los 7 días de la intervención. La reconversión de la vía extraperitoneal a cirugía abierta no es compleja al no estar abierta la cavidad peritoneal pero requiere de experiencia previa en cirugía abierta puesto que los planos no se observan con facilidad.
CONCLUSIONES: La prostatectomía radical laparoscópica extraperitoneal es factible en un centro de nuestras características siempre y cuando se disponga de un equipo con experiencia previa en laparoscopia y se este dispuesto a invertir un considerable esfuerzo especialmente en lo que respecta al número de horas de quirófano. El aprendizaje no se ha traducido en complicaciones importantes.
Palabras clave: Próstata. Cáncer de próstata. Prostatectomía radical. Laparoscopia.
Summary.- OBJECTIVES: Presentation of our initial experience with the practice of the laparoscopic radical prostatectomy through the extraperitoneal access (ELRP). We describe the proceeding and its technical difficulties, time consumption and complications.
METHODS: From January to May 2005 we have indicated 17 ELRP in our institution. Two of them were performed with the help of a mentor. We followed the Brussels technique but without preservation of the neuro vascular bundles.
RESULTS: Laparoscopic approach was indicated in 17 patients, 8 of them were completed and 9 converted to open surgery. Of the cases performed without external aid (which are the analysed in this communication), 6 were pure laparoscopic and 9 were permuted to open. Of the last 6, only one was not completed by laparoscopy. Mean operative time was 304 minutes (355 for the pure laparoscopy cases). Transfusion rate was 13%. Positive surgical margins were observed in 26% of the cases (16% of the complete laparoscopic procedures). There were not major complications. Not ileus was observed. In one case, bladder catheter had to be replaced after 7 days because it was not properly placed during surgery. Conversion to open surgery during extraperitoneal laparoscopic proceeding is not very difficult but previous surgical experience is required.
CONCLUSIONS: ELPR is feasible in an institution like ours but is necessary a team with previous experience in laparoscopic surgery and the aim of invest a big effort, specially regarding operative time. Initial learning curve has not caused any important complication.
Keywords: Prostate. Prostate cancer. Radical prostatectomy. Laparoscopy.
Correspondencia
Juan Antonio Peña
Unidad de Urología Hospital de Sabadell
Corporació Sanitaria Parc Tauli
Parc Tauli s/n
08208 Sabadell (España)
e-mail: japena@cspt.es
Trabajo recibido: 15 de julio 2005
INTRODUCCIÓN
La primera prostatectomía radical laparoscópica (PRL) fue realizada por Schuessler et al. (1) en 1992 aunque no fue hasta 1998 cuando se publicó por Guillenau et al (2) la primera serie de 28 casos con una técnica estándar basada en un acceso primario a las vesículas seminales. Posteriormente, en 2000, otra vez Guillenau y Vallancien (3) objetivaron por primera vez que la PRL podía ser realizada en tiempos quirúrgicos competitivos con menor pérdida de sangre, buenos resultados iniciales tanto oncológicos como funcionales y todas las ventajas que en general proporciona la laparoscopia respecto de la cirugía abierta.
La siguiente revolución en el campo de la cirugía radical de la próstata mínimamente invasiva fue la descripción de la técnica laparoscópica extraperitoneal. Tras la publicación del primer caso por Raboy et al (4), fue Bollens (5) el que presentó la primera serie de 42 cirugías. Desde entonces, la Técnica de Bruselas se ha convertido en una de las guias principales para la práctica de la PRL extraperitoneal (PRLE).
En nuestro país, la introducción de la laparoscopia en la extirpación de la próstata ha sido más reciente y, en general, los diferentes grupos han empleado la vía transperitoneal marcada por la técnica de Montsouris con o sin alguna modificación. (6,7).
En este artículo presentamos nuestra experiencia quirúrgica inicial en la práctica de la PRL extraperitoneal. La adopción de esta vía en lugar de la clásica transperitoneal ha sido más por una cuestión de concepto- evitar al invasión quirúrgica del peritoneo si es que es posible- que por el hecho de que estemos convencidos de que proporciona ventajas quirúrgicas respecto de la otra puesto que a pesar de que se han publicado diferentes artículos sobre las teóricas ventajas de la vía extraperitoneal respecto de la transperitoneal y de que esta es la técnica que parece imponerse en las diferentes escuelas europeas (8-10), tampoco se han logrado demostrar unas diferencias tan evidentes (11-13). Presentamos nuestra experiencia quirúrgica preliminar con la prostatectomía radical laparoscopica extraperitoneal según la técnica de Bruselas (14) realizando un análisis de los datos quirúrgicos de los 15 primeros casos en que la hemos intentado realizar, una somera descripción de la técnica empleada y una reflexión sobre las dificultades con las que nos hemos encontrado.
MATERIAL Y MÉTODOS
Entre Enero y Mayo de 2005 hemos indicado PRL extraperitoneal en 17 pacientes diagnosticados de adenocarcinoma de próstata en estadio clínico localizado, de ellas, dos las realizamos con ayuda del Dr Bollens (cuando ya llevábamos once) y no entran en el objeto de este trabajo.
Tras la experiencia de las cinco primeras indicaciones, decidimos realizar una selección inicial más estricta de los pacientes. Los criterios de elección fueron los de enfermedad en estadío clínico organoconfinado y a la que, según nuestro protocolo, no fuera necesario realizar linfadenectomía. Los de exclusión: Obesidad mórbida, hernia inguinal gigante, antecedentes de hernioplastia inguinal con malla.
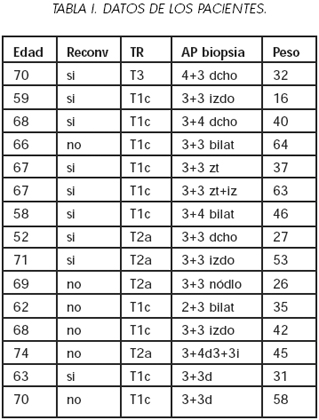
Las características de los pacientes quedan recogidas en la Tabla I. Como antecedentes patológicos de interés cabe destacar que uno, el primero de la serie, había recibido quimioterapia y hormonoterapia neoadyuvante y que el tercero de la serie presentaba una hernia inguinoescrotal bilateral gigante que dificultó el procedimiento desde el inicio. La edad media de los pacientes fue de 65 años con un rango de 52 a 74 años. El PSA medio fue de 6.7 con un rango de 0.82 a 12 ng/ml. El volumen prostático medio por ecografía transrectal fue 39 cc ( rango 16 a 64). En lo que respecta a los estadíos clínicos, la distribución es la siguiente: 10 T1c, 4 T2a y 1 T3 (paciente en protocolo de neoadyuvancia, primer caso de la serie, que se incluyó en la serie a pesar de requerir linfadenectomía al ser el primero y considerar poco probable que completáramos la cirugía por vía laparoscópica). La media de los grados de Gleason en la biopsia fue de 6.2. El diagnóstico se estableció por biopsia transrectal por sextantes guiada por ultrasonidos, en dos de ellos también se habían tomado muestras adicionales de la zona transicional al tratarse de segundas biopsias.
La técnica quirúrgica realizada fue la prostatectomía radical extraperitoneal según la técnica de Bruselas (14). No hemos realizado preservación de las bandeletas en estos primeros quince casos. En este procedimiento no se emplean otros elementos que las pinzas bipolares, tijera monopolar y pinzas de agarre, no hemos requerido la utilización de dispositivos de coagulación más complejos. A continuación realizamos una breve descripción de la técnica tal y como la hemos realizado.
Preparación preoperatoria
El paciente ingresa en la misma mañana de la cirugía o en la tarde previa y no recibe ningún tipo de preparación intestinal. Se realizan tres tipos de profilaxis: 1. Infecciosa: con una única dosis de ciprofloxacino (200 mg) endovenoso al inicio de la intervención 2. Tromboembólica: Con vendaje compresivo de las extremidades inferiores que se mantiene hasta el día siguiente de la intervención y con heparina de bajo peso molecular que se mantiene a lo largo del ingreso. 3. Ulcerosa: Con pantoprazol vía oral.
Posición
El procedimiento se realiza con el paciente en decúbito supino, con los brazos paralelos al cuerpo y las piernas entreabiertas de modo que la torre de laparoscopia quede entre ellas. A pesar de que el Trendelemburg que se realiza durante el procedimiento extraperitoneal es discreto, el paciente es sujetado a la mesa mediante dos soportes sobre la articulación acromioclavicular (y nunca más mediales a la misma para evitar compresiones del plexo braquial).
Técnica quirúrgica
Para valorar nuestra curva de aprendizaje hemos dividido el procedimiento quirúrgico en seis etapas y cronometramos cada una de ellas. De este modo podremos ver a lo largo del tiempo en que pasos de la cirugía empleamos más tiempo y en cuanto lo reducimos. Las etapas son:
- Colocación de puertos y confección del espacio extraperiotneal
- Disección del cuello vesical y de vesículas seminales
- Disección y ligadura del plexo de Santorini
- Disección de la pieza y colocación de la pieza en bolsa
- Anastomosis vésico uretral
- Final del procedimiento
1. Colocación de puertos y confección del espacio extraperitoneal
En la PRL extraperitoneal se colocan 5 trócares en total. El primero, de diez mm, se ubica discretamente por debajo y a la derecha del ombligo. Tras abrir 1 cm de la aponeurosis del músculo recto del abdomen, el músculo es desplazado de la línea media. Posteriormente se introduce la lente con el puerto ya cargado y se desliza anteriormente a la aponeurosis posterior del músculo (Arco de Douglas) hasta entrar en el espacio de Retzius. Seguidamente se insufla aire a una presión de 12mm de Hg y con flujo máximo desde el inicio y mediante movimientos de la óptica se diseca el espacio extraperitoneal. (Figura 1).
Una vez creado el espacio, se coloca un puerto de 5mm unos dos cm por encima de la sínfisis púbica y algo a la izquierda de la línea media. A través de este puerto se introduce una pinza bipolar mediante la que se abrirá el espacio ubicado entre los vasos epigástricos y la reflexión peritoneal a nivel del anillo inguinal profundo (espacio de Bogros). Una vez insinuado el espacio, se introduce la lente en él y mediante una suave tracción, se desplaza el peritoneo cranealmente aumentando el espacio creado. El siguiente paso es la colocación de un tercer puerto de 5mm unos dos cm medialmente a la espina iliaca anterior. Posteriormente se procede a la disección del espacio de Bogros izquierdo empleando la pinza bipolar introducida por el puerto suprapúbico y una pinza por el último trócar que habíamos ubicado. Una vez completada la disección, se coloca un puerto de 12 mm al mismo nivel que el contralateral. Finalmente se ubica un último puerto de 5 mm aproximadamente a la mitad de la línea que une el puerto de la óptica con el del lado derecho prestando especial atención a los vasos epigástricos (que son visibles) para evitar lesiones de los mismos. (Figura 2)
El cirujano, que trabaja subido a una plataforma para evitar conflicto con los brazos del ayudante, emplea el puerto izquierdo y el del flanco derecho mientras que el ayudante utiliza el medial para la cámara y el lateral derecho para el aspirador. El puerto suprapúbico puede ser utilizado para la retracción craneal de la vejiga si se precisa.
2. Disección del cuello vesical y de vesículas seminales
Una vez creado el espacio extraperitoneal, se procede a la disección del plano vésico prostático y a la disección de vesículas seminales. Tres aspectos nos permitirán identificar correctamente la unión vésico prostática: La dificultad de la liberación de la grasa periprostática a este nivel, la intersección de unos tractos fibrosos que partiendo de los ligamentos puboprostáticos interseccionan a este nivel ( no siempre visibles) y la ubicación del globo vesical. En esta disección es fundamental, en nuestra breve experiencia, mantener una tracción continua sobre la vejiga para no desviarse del plano correcto. Una vez disecada la uretra anterior se procede a su apertura, retirada de la sonda vesical y colocación de un beniqué que nos permitirá desplazar la pieza anteriormente. Tras insinuar el plano de disección posterior mediante coagulación, se identifica el plano de vesículas seminales lateralmente a nivel del tejido graso ubicado medialmente al pedículo prostático principal. Desde este nivel se continúa la disección hasta contactar con el plano uretral posterior previamente insinuado completando así la disección del plano.
Una vez disecado el tejido circundante, se aprecian los vasos deferentes. Se procede primero al corte frío de uno de ellos, coagulación de los vasos ubicados entre éste y la vesícula seminal y finalmente disección de la vesícula con especial atención a la hemostasia de los vasos previa a la sección de los mismos puesto que un sangrado a este nivel, dado del poco espacio del que se dispone, es muy incómodo y difícil de controlar. Una vez completada la disección de un lado, se sigue el mismo proceso en el contralateral. Con las dos vesículas disecadas completamente y desplazadas en sentido anterior, se identifica la porción anterior de la fascia de Denonvilliers y se procede a su sección mediante corte frío. Durante todo este tiempo, el segundo ayudante o la instrumentista han mantenido la próstata desplazada anteriormente mediante el Benique y la vejiga desplazada cranealmente -cuando es necesario- mediante una pinza colocada a través del puerto suprapúbico.
3. Disección y ligadura del plexo de Santorini
Tras completar la disección de las vesículas seminales, se procede a la apertura de la aponeurosis perineal profunda con disección roma de la musculatura perineal e identificación de ligamentos puboprostáticos que se seccionan. Todo ello permitirá un buen acceso al plexo de Santorini que será ligado con punto de material reabsorvible de 2/0. El plexo no se secciona en este momento.
4. Disección de la pieza y colocación en bolsa
Una vez controlado el plexo de Santorini se procede a la coagulación y sección de los pedículos prostáticos principales. En este momento está descrita la preservación de la bandeleta neurovascular aunque no la comentaremos aquí puesto que carecemos de experiencia en su realización por el momento. Al completar este punto, la próstata únicamente está fija por el ápex.
Tras desplazar la próstata dorsalmente mediante el Benique, se procede al corte frío del Plexo de Santorini visualizando la uretra. Se desplaza el benique hasta colocar la punta a nivel de la uretra y también mediante corte frío se procede al corte de la misma intentándola preservar lo máximo posible. Durante toda esta fase, al igual que durante el resto de la intervención, el movimiento del Benique para permitir la visión de los planos es fundamental. En nuestro caso, contamos con la colaboración de nuestras enfermeras instrumentistas para ello.
Una vez la pieza está libre, se coloca en una bolsa introducida por el puerto de 12 mm que mediante tracción del hilo de cierre tras sacarlo del canal del trócar, queda colocada a la izquierda del campo quirúrgico permitiendo continuar con el trócar operativo, por un lado, y con una buena visión, por el otro. Se realiza una revisión concienzuda de la hemostasia así como de la indemnidad rectal.
5. Anastomosis vésico uretral
La anastomosis la realizamos mediante aproximadamente seis puntos de vicryl 3/0 de los que el de las seis y el de las doce son dobles y el resto son sueltos. La reconstrucción del cuello, si precisa, la realizamos mediante una sutura continua también de vicryl 3/0 que puede hacerse tanto antes como después de la anastomosis si es que el cuello lo requiere. Toda la anastomosis se realiza mediante puntos que van desde la vejiga a uretra y no al revés (para evitar desgarros) y con el Benique dentro de la vejiga una vez colocados los tres puntos posteriores. Esto permite un mayor desplazamiento de la uretra para facilitar la sutura.
Una vez se han colocado todos los puntos, retiramos el Benique y colocamos una sonda vesical siliconada foley de 18 ch ayudados por un mandril. Tras la colocación de la sonda, se comprueba la estanqueidad y si es correcta, se ubica un drenaje no aspirativo a través del puerto suprapúbico.
6. Final del procedimiento
Tras colocar el drenaje se procede a la retirada de los puertos bajo visión para comprobar la ausencia del sangrado. Posteriormente ampliamos la incisión del puerto izquierdo (siempre en sentido lateral para evitar lesiones de vasos epigástricos) y procedemos a la exéresis de la pieza dentro de la bolsa. Posteriormente cerramos el puerto de diez y la incisión inguinal con sutura de la aponeurosis para evitar hernias y los puertos de 5 mm con grapas
RESULTADOS
De las quince PRLE hemos completado únicamente seis. Los motivos de reconversión han sido variados: hernia inguino escrotal bilateral gigante en un caso, imposibilidad para identificar correctamente el plano de vesículas seminales en cinco, sangrado del plexo de Santorini en otro más e imposibilidad para completar la anastomosis vésico uretral en un paciente. En la mayoría de los casos hemos optado por reconversión al exceder el tiempo quirúrgico el límite que nos habíamos marcado como máximo (seis horas) y no por la existencia de una complicación mayor. Cabe destacar que de los últimos seis casos, sólo se ha reconvertido uno.
El tiempo quirúrgico medio ha sido de 304 minutos para toda la serie con rango de 475 a 260 minutos. En los casos en los que se ha completado el procedimiento por laparoscopia la media ha sido de 355 minutos con rangos de 475 (la primera que completamos) a 300 minutos (última realizada).
No hemos tenido ninguna complicación importante durante el acto quirúrgico, en ningún caso se ha presentado lesión intestinal o vascular importante. El sangrado medio ha sido de 606 cc (1300-300) para toda la serie y de 550 cc (300 - 900) para las laparoscópicas. En dos casos ha sido necesaria la transfusión de sangre, en ambos había sido necesaria la reconversión.
En lo que respecta a la evolución postoperatoria únicamente cabe destacar una fuga urinaria persistente a nivel de la anastomosis tras una incorrecta colocación de la sonda vesical durante el procedimiento quirúrgico (quedó alojada en el espacio retrovesical) que requirió recolocación mediante instilación de contraste y control por radioescopia. La fuga de orina persistió y únicamente cedió tras la retirada del drenaje condicionando un ingreso de 19 días en el primer caso que completamos por laparoscopia. Por lo general, la evolución de los pacientes reconvertidos ha sido algo más lenta que la esperable tras cirugía abierta convencional con íleo paralítico de 24 a 36 horas en 4 de ellos y una mayor afectación del estado general. En los completados por laparoscopia sí que se ha apreciado una clara diferencia con rápida recuperación del peristaltismo (inicio de ingesta hídrica a las 12 horas de la intervención). La estancia media de todo el grupo ha sido de 6.87 días (rango de 2-19) y de los completados por laparoscopia ha sido de 6 días pero si excluyéramos al paciente de la fuga urinaria quedaría reducida a 3 días de media (con un rango de 2-4).
El tiempo de sonda vesical ha sido variable y ha venido determinado más por la propia idiosincrasia de nuestro centro, dado que les hemos realizado cistografía a todos los pacientes completados por laparoscopia, que por la evolución clínica.
Los resultados anatomopatológicos han sido pT2a en 4 casos, pT2c en 9 y pT3a en 2. Han habido 4 márgenes positivos (4/15, 26%) En los casos completados por laparoscopia, la incidencia de márgenes positivos ha sido del 16% ( 1/6). El Gleason medio de las piezas ha sido de 6.6 con un rango de 5 a 9 (Tabla II)
DISCUSIÓN
La prostatectomía radical continua siendo considerada uno de los tratamientos de elección del cáncer de próstata organoconfinado. La tendencia actual a emplear medios cada vez menos invasivos en el tratamiento de las enfermedades se ha traducido en la Urología en la introducción de la laparoscopia. Este proceso que hace tan sólo diez años se había considerado reservado a determinadas patologías, entre las que no entraba el cáncer prostático, y a ciertos centros de excelencia (15) es hoy un proceso generalizado en Europa y en franca expansión en nuestro país. Entre las ventajas descritas del abordaje laparoscópico están, además de las propias de cualquier proceso mínimamente invasivo, la mejor visualización del campo operatorio, una anastomosis mas exacta y estanca, la posibilidad de retirar la sonda precozmente, una pérdida de sangre menor y una estancia hospitalaria y periodos de convalecencia mucho más cortos (9).
La PRL extraperitoneal permite un acceso a la glándula prostática sin violar la cavidad peritoneal. Numerosas publicaciones han avalado su factibilidad y reproducibilidad (8-14) y mas aún, en algunas de ellas se la considera una técnica superior a la prostatectomia laparoscópica transperitoneal. Así, en la comparativa de 20 casos por cada una de las vías que realizan Hoznek y cols (8) observan ventajas para la vía extraperitoneal en lo que respecta a la duración del dolor postoperatorio y requerimientos de analgesia, duración del procedimiento quirúrgico y en la recuperación del transito intestinal. Stolzeburg y cols (9), en un artículo de revisión de la literatura existente, encuentran equivalencia de resultados oncológicos basada en los porcentajes de márgenes positivosequiparables para los distintos estadíos clínicos en las dos vias de acceso-, ausencia de diferencias en los ratios de continencia y potencia y similar riesgo de lesión rectal pero ventajas a favor de la vía extraperitoneal en el tiempo quirúrgico dado que no es necesario abrir el peritoneo ni liberar adherencias en caso de que existan, en reducción de morbilidad cardio pulmonar al obviar un Trendelemburg forzado para evitar la interposición del intestino delgado y en ausencia de íleo paralítico. Otra potencial ventaja del abordaje extraperitoneal es que, en caso de reconversión – hecho poco frecuente en las largas series pero no inhabitual en las fases iniciales de la curva de aprendizaje-, el acceso se realiza directamente al espacio de Retzius sin la interposición de asas intestinales. A pesar de ello, en nuestra experiencia, la cirugía abierta en caso de reconversión es algo más compleja que la convencional puesto que el campo quirúrgico ya no es virgen, la identificación de los planos es más dificultosa y el lecho quirúrgico sangra con mayor facilidad. En la revisión de Eden de 200 casos realizados por laparoscopia pero con cambio de acceso transperitoneal a extraperitoneal a partir del número cien concluye que la vía extraperitoneal es mejor en lo que respecta al tiempo operatorio, la continencia precoz y los días de ingreso pero probablemente estos resultados están sesgados al tener una mayor experiencia quirúrgica en los cien últimos.
En nuestro centro decidimos iniciarnos en la postatectomia radical por la vía extraperitoneal. El hecho de tener un bagaje previo de varios años en cirugía laparoscópica renal por parte de dos cirujanos de nuestro servicio nos permitió afrontar este nuevo reto pero, tras varios intentos infructuosos de realizar el proceso durante el año 2004 siguiendo las indicaciones de la literatura publicada hasta el momento, decidimos solicitar ayuda a un experto. El principal escollo con el que nos encontrábamos era el de crear una correcta cavidad preperitoneal que nos permitiera trabajar y, en aquellos casos en que lo conseguíamos, identificar correctamente el plano vésico prostático. Por ello y ante el hecho de que en nuestro país no existiera ningún grupo realizando esta técnica por vía extraperitoneal, solicitamos ayuda al Dr Bollens del Hospital Erasme de Bruselas. La serie que presentamos incluye todos los casos realizados tras una estancia de seis semanas en dicho centro.
Uno de los aspectos fundamentales en nuestra experiencia a la hora de iniciar este tipo de cirugía es disponer del equipo necesario. En nuestro caso, el cambio de portaagujas por unos nuevos en el caso cinco supuso un gran avance. El material disponible en nuestros hospitales no siempre es el ideal y los puntos de la anastomosis vésico prostática (en un espacio reducido y con la aguja dispuesta no en ángulo recto) quizás resultan más complejos que el punto estándar que se realiza en la cirugía general, por ello recomendamos revisar el material aunque los cirujanos generales del hospital ya dispongan de él.
Otro aspecto a considerar es realizar una buena selección de los pacientes. El inicio de esta técnica puede ser desalentador por la dificultad y por el esfuerzo en tiempo que supone. El aprendizaje de la prostatectomía radical laparoscópica supone tiempos quirúrgicos superiores a cinco horas y por lo tanto consume toda una sesión quirúrgica. La reconversión precoz por una mala selección del paciente supone un pérdida de horas de quirófano muy difícil de justificar desde el punto de vista de la gestión. Además es fundamental evitar iatrogenia que pudiera derivarse de nuestra formación. Todo lo anterior hace recomendable limitar los casos iniciales a pacientes no obesos, sin hernias inguino escrotales importantes y sin patología respiratoria severa además de a las clásicas indicaciones de la prostatectomia radical.
De la progresiva adquisición de experiencia así como de una buena selección de los pacientes y del material empleado, deriva el hecho de que de los últimos seis casos de esta serie únicamente se haya reconvertido uno. En el momento de enviar este trabajo y si incluimos los casos realizados posteriormente a esta serie, de los nueve últimos procedimientos únicamente se ha reconvertido uno. Este hecho nos hace creer que la curva de aprendizaje probablemente no será tan larga como en otras series iniciales descritas puesto que la mayor experiencia publicada así como las mejoras técnicas del equipo e insufladores hacen que iniciar hoy en día un programa de prostatectomía laparoscópica no resulte tan complejo como hace tan sólo unos pocos años.
En lo que respecta al capítulo de las complicaciones destacar que el porcentaje de transfusión es 13% (2/15) similar a la primera serie de prostatectomía laparoscópica transperitoneal publicada en nuestro país por el Dr Cecchini con un 11% (tres de 27 casos). Nos han sorprendido los volúmenes registrados de pérdidas hemáticas en los casos laparoscópicos puros de nuestra serie (300-900 cc.) aunque ninguno de ellos ha requerido transfusión puesto que los niveles de hemoglobina postoperatorios eran mucho mejores que lo esperable para las pérdidas registradas, por ello pensamos que quizás el registro se vea sesgado por la producción de orina que en cirugías tan largas no debe ser desdeñable a pesar de ser un procedimiento laparoscópico (pero no olvidemos que extraperitoneal). Otro aspecto a destacar es la dificultad con la que nos encontramos, también objetivada en otras series (16), especialmente en el primer caso en que completamos por laparoscopia, para colocar la sonda vesical. A pesar de ayudarnos con un mandril, en este primer caso dejamos el globo en el espacio retrovesical sin ser conscientes de ello y a los siete días tuvimos que recolocarla con ayuda de la unidad de radiología intervencionista. En casos siguientes quedó correctamente ubicada pero con gran esfuerzo. En los últimos casos la cateterización ha sido mucho más sencilla y atribuimos la mejora a la correcta ubicación del punto más posterior de la anastomosis. En nuestra opinión es fundamental tomar toda la pared vesical con el punto para evitar soluciones de continuidad en el plano posterior de la anastomosis. En los casos iniciales y quizás por un exceso de prudencia, aprehendíamos poca pared vesical y esto facilitaba la dehiscencia del punto. No se han presentado otras complicaciones importantes en el periodo postoperatorio incluido en este trabajo. En ningún caso, y a diferencia de experiencias iniciales en nuestro país con la vía transperitoneal, ha existido íleo paralítico postoperatorio ni neuropraxia de ninguna extremidad posiblemente por el acceso extraperitoneal puro que realizamos que además no requiere una posición de Trendelemburg tan forzado como en la via transperitoneal. Tampoco ha sido necesaria ninguna reintervención en nuestra serie.
La valoración de los resultados oncológicos escapa a este trabajo dada la ausencia de seguimiento valorable. Únicamente destacar que todos los PSA postoperatorios fueron inferiores a 0.03 ng/ml salvo en el primer caso completado por laparoscopia que ha sido remitido a radioterapia adyuvante ( la AP de la pieza fue de pT3a Gleason 3+3). La valoración patológica de las piezas obtenidas por esta técnica en los casos iniciales ha sido dificultosa para el patólogo puesto que al manipular en exceso la próstata pueden producirse soluciones de continuidad en la superficie de la misma que dificulten la definición del margen positivo, este hecho también ha sido descrito en otras series (6). En nuestra serie observamos un 26% de márgenes positivos (4/15) de los que dos serían atribuibles a la técnica quirúrgica al ser el estadío patológico pT2c. De todos modos, nos gustaría destacar que en los casos completados por laparoscopia los márgenes únicamente han sido positivos en un caso de seis y en este paciente la AP fue de pT3a. Precisamente por la dificultad de valoración patológica ya comentada, la repercusión de los márgenes positivos en los demás casos reconvertidos deberá ser valorada en función de la evolución del PSA.
Finalmente, la valoración de la continencia y potencia escapa al objeto de esta publicación que únicamente pretende hacer un repaso de la técnica extraperitoneal y serán revisadas en próximas comunicaciones cuando dispongamos de mayor casuística y seguimiento.
CONCLUSIONES
La prostatectomía radical laparoscópica extraperitoneal es una técnica estandarizada y realizable tras un aprendizaje básico en cirugía laparoscópica. Existen numerosas publicaciones que avalan cuanto menos una equivalencia de resultados con la vía transperitoneal y en algunos casos exponen diferentes ventajas lo que hace que sea una técnica en expansión que en Europa se está imponiendo con claridad. De hecho, en el momento actual, nos consta que otros grupos de nuestro estado con experiencia en cirugía prostática transperitoneal están abandonando esta vía por la extraperitoneal.
Nosotros decidimos iniciar nuestra experiencia en la prostatectomía radical por la vía extraperitoneal. Al no disponer de experiencia previa en la cirugía laparoscópica de la próstata, nuestra curva de aprendizaje será seguramente más larga que en grupos que ya realizan la técnica por vía transperitoneal pero no por ello consideramos que sea necesario comenzar por el acceso transperitoneal para luego cambiar al extraperitoneal dadas las ventajas descritas. El hecho de no disponer de maestros especializados en esta vía en nuestro país ha supuesto para nosotros un mayor reto en el aprendizaje. Es fundamental una buena selección de los pacientes así como un equipo asistencial (enfermería – que en nuestro caso ha supuesto una ayuda fundamental por sus ganas de colaborar-, anestesia –con experiencia previa en cirugía laparoscópica a ser posible- y cirujanos) así como gestor ( el gran coste en horas de quirófano es indudable y los resultados en eficiencia posiblemente sólo se harán evidentes a la larga) comprometido con el desarrollo de este tipo de cirugía.
En nuestra opinión, los extraordinarios resultados comunicados en continencia y potencia así como la efectividad oncológica equiparable a la cirugía abierta, hacen de la cirugía prostática laparoscópica en general y extraperitoneal en particular, el objetivo a seguir en el tratamiento por cirugía del cáncer de próstata organoconfinado.
BIBLIOGRAFÍA y LECTURAS RECOMENDADAS (*lectura de interés y **lectura fundamental)
1. SCHLUESSER, W.W.; KAVOUSSI, L.R.; CLAYMAN, R.V. y cols.: "Laparoscopic radical prostatectomy: initial case report (abstract)". J. Urol. suppl., 147: 246, 1992. [ Links ]
2. GUILLONNEAU, B.; CATHELINEAU, X.; BARRET, E. y cols.: "Prostatectomie radicale coelioscopique. Premiére evaluation aprés 28 interventions". Presse Med., 27: 1570, 1998. [ Links ]
**3. GUILLONNEAU, B.; VALLANCIEN, G.: "Laparoscopic radical prostatectomy: the Montsouris technique". J. Urol., 163: 1643, 2000. [ Links ]
4. RABOY, A.; FERZLI, G.; ALBERT, P.: "Initial experience with extraperitoneal endoscopic radical retropubic prostatectomy". Urology, 50: 849, 1997. [ Links ]
*5. BOLLENS, R.; VAN DEN BOSCHE, M.; ROUMEGUERE, T. y cols.: "Extraperitoneal laparoscopic radical prostatectomy: results after 50 cases". Eur. Urol., 40: 65, 2001. [ Links ]
*6. CECCHINI, L.; AREAL, J.; SALADIE, J.M.: "Prostatectomía radical laparoscópica. Revisión del primer año". Arch. Esp. Urol., 56: 287, 2003. [ Links ]
7. ESTÉBANEZ, J.; AMÓN, J.; CONDE, C. y cols.: "Prostatectomía radical laparoscópica. Experiencia preliminar". Actas Urol. Esp., 27: 370, 2003. [ Links ]
8. HOZNEK, A.; ANTIPHON, P.; BORKOWSKI, T. y cols.: "Assessment of surgical technique and perioperative morbidity associated with extraperitoneal versus transperitoneal laparoscopic radical prostatectomy". Urology, 61: 617, 2003. [ Links ]
*9. STOLZENBURG, J.; TRUSS, M.; BEKOS, A. y cols.: "Does the extraperitoneal laparoscopic approach improve the outcome of radical prostatectomy?". Current Urology Reports, 5: 115, 2004. [ Links ]
10. EDEN, C.G.; KING, D.; KOOIMAN, G.G. y cols.: "Transperitoneal or extraperitoneal laparoscopic radical prostatectomy: does the approach matter?". J. Urol., 172: 2218, 2004. [ Links ]
11. ROZET, F.; ARROYO, C.; CATHELINEAU, X. y cols.: "Extraperitoneal standard laparoscopic radical prostatectomy". J. Endourol., 18: 605, 2004. [ Links ]
12. RUIZ, L.; SALOMON, L.; HOZNEK, A. y cols.: "Comparison of early oncologic results of laparoscopic radical prostatectomy by extraperitoneal versus transperitoneal approach". Eur. Urol., 46: 50, 2004. [ Links ]
13. ERDOGRU, T.; TEBER, D.; FREDE, T. y cols.: "Comparison of transperitoneal and extraperitoneal laparoscopic radical prostatectomy using match-pair analysis". Eur. Urol., 46: 312, 2004. [ Links ]
**14. BOLLENS, R.; ROUMEGUERE, T.; SCHULMAN, C.: "Extraperitoneal laparoscopic RP. The Brussels technique". Contemp. Urol., 13, 2004. [ Links ]
15. RIOJA, C.; BLAS, M.; MINGUEZ, J.M. y cols.: "Indicaciones actuales de cirugía laparoscópica en Urología". Actas Urol. Esp., 18: 468, 1994. [ Links ]
16. AMÓN, J.; ESTÉBANEZ, J.; CONDE, C. y cols.: "Complicaciones intraoperatorias y morbilidad de la prostatectomía radical laparoscópica durante el periodo de aprendizaje". Arch. Esp. Urol., 57: 417, 2004. [ Links ]