Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos Españoles de Urología (Ed. impresa)
versión impresa ISSN 0004-0614
Arch. Esp. Urol. vol.61 no.5 jun. 2008
Adrenalectomía laparoscópica transperitoneal: resultados tras 70 procedimientos
Transperitoneal laparoscopic adrenalectomy: results after 70 procedures
Miguel Hevia Suárez, Jose M. Abascal Junquera1, José M. Abascal García, Pedro Boix1, Cristina Estébanez y Ramón Abascal García.
Servicio de Urología II. Hospital Universitario Central de Asturias. Oviedo. España.
1Servicio de Endocrinología. Hospital Universitario Central de Asturias. Oviedo. España.
Dirección para correspondencia
RESUMEN
Objetivo: Presentar nuestra experiencia en adrenalectomía laparoscópica transperitoneal tras 70 procedimientos, comparando nuestros resultados con las series publicadas y analizando la curva de aprendizaje.
Métodos: Entre junio de 1997 y diciembre de 2007 se han practicado 87 adrenalectomías (70 laparoscópica transperitoneal, 1 retroperitoneoscopia, 16 por cirugía abierta). El 60% fueron mujeres. La edad media fue de 54 años (15-80); 35 fueron izquierdas, 33 derechas y 1 bilateral. El tamaño medio de las masas fue de 3.7 cm (1-10). Se analizaron las siguientes variables: diagnóstico preoperatorio y resultado anatomopatológico, tiempo quirúrgico, pérdida sanguínea, complicaciones, reconversión a cirugía abierta y estancia hospitalaria. Se han comparado los resultados entre los primeros 40 procedimientos (grupo 1) y los 30 últimos (grupo 2). Se han analizado los resultados en comparación con las principales series publicadas. La media de seguimiento ha sido de 12 meses (2-60).
Resultados: Los diagnósticos preoperatorios principales fueron: masa funcionante (50%), incidentaloma (20%) y feocromocitoma (20%). La anatomía patológica confirmó un 60% de adenomas, 14% feocromocitomas y un 11% hiperplasia nodular cortical. El tiempo medio quirúrgico fue de 161 minutos (60-300). La pérdida media de hematocrito fue de 5.2 puntos (1-10). La tasa de reconversión fue del 8.5% y la de complicaciones del 7%. La estancia media hospitalaria fue de 4 días (2-30). En el grupo 2 (las 30 últimas adrenalectomías) se obtuvieron diferencias estadísticamente significativas reduciendo el tiempo quirúrgico, 120 min (60-200) y la estancia hospitalaria, 3 días (2-14).
Conclusiones: La adrenalectomía laparoscópica transperitoneal es una técnica factible y segura en grupos urológicos con cierta experiencia en cirugía laparoscópica. Nuestros resultados son equiparables con las principales series publicadas y confirman la eficacia, seguridad y reproducibilidad de la técnica.
Palabras clave: Adrenalectomía. Laparoscopia. Resultados. Curva de aprendizaje.
SUMMARY
Objectives: To present our surgical ex-perience in laparoscopic adrenalectomy after 70 pro-cedures, comparing our results with the published series and analyzing the learning curve.
Methods: Between June 1997 and December 2007 we performed 87 adrenalectomies (70 transperitoneal laparoscopy, 1 retroperitoneoscopy and 16 open surgery); 60% were female. Mean age was 54 years 15-80); 35 were left adrenalectomies, 33 right and one bilateral. Mean mass size was 3,7 cm (1-10). All patients were assessed regarding the following varia-bles: preoperative diagnosis, histopathology, operative time, blood loss, complications, conversion to open sur-gery and hospital stay. We compared the results of the first 40 surgical procedures (Group 1) and the last 30 (Group 2). We also compared our re-sults with published series. Mean time follow-up was 12 months (2-60).
Results: The most frequent preoperative diagnoses were: active suprarenal mass (50%), incidentaloma (20%), pheochromocytoma (20%). Histopathology con-firmed 60% adenomas, 14% pheochromocytomas and 11% cortical nodular hyperplasia. Mean ope-rative time was 161 minutes (60-300). Average blood loss (hematocrit) was 5.2 (1-10). Conversion and complication rate were 8.5 and 7%, respectively. Mean hospital stay was 4 days (2-30). In group 2, only reduction on mean operative time (120 min) and hospital stay (3 days) was statistically significant.
Conclusions: Transperitoneal laparoscopic adrenalectomy is a feasible and safe procedure in urological groups with previous laparoscopic experien-ce. Our results are similar to the published series and confirm the efficacy, safety and reproducibility of this technique.
Key words: Adrenalectomy. Laparoscopic. Results. Learning curve.
Introducción
Desde que Gagner y cols (1) en 1992 describiesen su primera experiencia en adrenalectomía laparoscópica transperitoneal realizando tres casos de masas adrenales benignas, varios autores han puesto de manifiesto la factibilidad y eficacia de la adrenalectomía laparoscópica por diferentes vías. Al principio fue la vía transperitoneal la más aceptada, hasta que Gaur y cols (2) describieron la vía retroperitoneal laparoscópica. Dentro de estos dos tipos de acceso también se han descrito variaciones en función de la posición del paciente y la técnica quirúrgica (3,4).
A finales de los años 90, la adrenalectomía laparoscópica se convirtió en el estándar quirúrgico en el manejo de la mayoría de las masas adrenales benignas, debido principalmente tanto a su eficacia como a las ventajas generales ya descritas de la cirugía mínimamente invasiva. Varios autores han descrito la superioridad de la vía laparoscópica frente a la cirugía abierta en casos de lesiones benignas funcionantes ó incidentalomas (5-8). También se ha descrito la adrenalectomía bilateral mediante esta vía (9).
Más recientemente se ha demostrado la seguridad oncológica de la vía laparoscópica en casos de masas tumorales (10-12) y la cirugía conservadora con adrenalectomía parcial en casos seleccionados (13,14).
Presentamos nuestros resultados en adrenalectomía laparoscópica transperitoneal tras 70 procedimientos en diez años de experiencia. Asimismo, se analiza la curva de aprendizaje y se comparan los resultados con las principales series publicadas.
Material y métodos
Indicaciones
Las principales indicaciones fueron: masa funcionante (34 pacientes), incidentaloma > 4 cm ó con crecimiento rápido entre controles (14) y feocromocitoma (14).
Manejo preoperatorio
Todos los pacientes han sido valorados previamente por el servicio de Endocrinología para el estudio de las características de la masa suprarrenal. El método diagnóstico de elección fue el TAC (Tomografía Axial Computerizada), valorando de esta manera el tamaño de la masa y su relación con los órganos vecinos. En el caso de sospecha de feocromocitoma el TAC se completó con una gammagrafía con metayodobencilguanidina para detectar posibles focos extraadrenales.
Todos los pacientes con sospecha de feocromocitoma excepto uno, fueron sometidos a tratamiento, al menos 2 semanas antes de la cirugia, con un α-bloqueante (Dybeniline® 20-40 mgr/dia) para controlar la presion arterial y liberacion de catecolaminas durante la manipulacion intraoperatoria de la masa. En estos pacientes se asocio un ß- bloqueante (propanolol 20 mgr/ 8 horas) en caso de aparecer o persistir la taquicardia, pero nunca antes del α-bloqueante. A un paciente de este grupo se le administro unicamente una dosis preoperatoria de nicardipino. A los pacientes con sindrome de Cushing se les administro una dosis unica intraoperatoria de 100 mgr de hidrocortisona, continuando en el postoperatorio con dosis decrecientes. En el caso de la enfermedad de Conn, los pacientes tomaron espirinolactona (200 mgr/día) durante 2 semanas antes de la cirugía.
Todos los pacientes recibieron profilaxis antiulcerosa (Omeprazol 20 mg vía oral) y antitrombótica (Fraxiparina® 0,4 ml subcutáneos) el día antes de la intervención, esta última se mantuvo durante 15 días a la misma dosis diaria, y antibiótica (Cefazolina 2 g intravenosos) en la inducción anestésica. No se administró preparación intestinal a ningún paciente.
Pacientes (Tabla I)
El diagnóstico preoperatorio fue en la mitad de los casos una masa funcionante (34); en 14 pacientes se sospechó un feocromocitoma y en otros 14 se trataba de un incidentaloma. En cinco pacientes se sospechó enfermedad maligna: 4 por metástasis y 1 por carcinoma suprarrenal. El 60% de pacientes fueron mujeres (42). La edad media fue de 54 años (15-80). En 35 casos la suprarrenalectomía fue izquierda, en 33 fue derecha y en un caso fue bilateral. El tamaño medio de las masas fue de 3.7 cm (1-10). El seguimiento medio de los pacientes fue de 12 meses (2 – 60). En primer lugar se presentan los resultados de la serie global de 70 pacientes y posteriormente se dividen en dos grupos: el grupo 1 engloba los primeros 40 procedimientos, y el grupo 2, los 30 últimos.
Técnica quirúrgica
Desde junio de 1997 hasta diciembre de 2007, se han realizado un total de 87 adrenalectomías: 16 por cirugía abierta, 1 retroperitoneoscopia y 70 por via laparoscópica transperitoneal. La razón principal de escoger la vía abierta en ciertos pacientes al principio de la curva de aprendizaje del abordaje laparoscópico transperitoneal, fue el tamaño de la masa, con una media de tamaño en este subgrupo de 5.5 cm. El paciente sometido a retroperitoneoscopia tenía múltiples antecedentes de cirugía abdominal previa, motivo por el que se decidió esta vía de abordaje. Más del 95 % de los procedimientos han sido realizados por el mismo cirujano, primer firmante de este trabajo; en la actualidad se están incorporando a esta cirugía otros miembros del servicio, también firmantes de la presente revisión.
Para el abordaje laparoscópico transperitoneal todos los pacientes fueron colocados en decúbito semilateral, con el lado de la lesión elevado aproximadamente 60º respecto a la mesa quirúrgica y el brazo ipsilateral sujetado en discreta flexoextensión. Sobre el lado contralateral es importante colocar un buen almohadillado para evitar lesiones nerviosas por compresión (Figura 1). El pneumoperitoneo se realizó a través de la aguja de Veress en fosa ilíaca, insuflando CO2 (12-14 mmHg). Posteriormente se colocó el trócar óptico de 12 mm a nivel de la línea pararrectal ipsilateral. En todos los procedimientos se utilizó una óptica de 30º. En ambos lados normalmente se utilizaron 2 trócares más (1 de 5 mm, y otro de 10 mm) colocados a nivel subcostal del lado correspondiente. En el lado derecho otro trócar de 5 mm a nivel subxifoideo fue utilizado en la mayoría de las intervenciones para retraer el hígado (Figuras 2 y 3).
En el lado izquierdo en número pequeño de casos se empleó un cuarto trócar de 5 mm para ayudar en la separación. En ambos lados el objetivo principal fue en primer lugar controlar la vena adrenal: en el lado derecho exponiendo la cava y en el lado izquierdo la vena renal, clipándola mediante clips metálicos ó hem-o-lok® (Figuras 4 y 5). Para completar la disección de la glándula hemos utilizado habitualmente el bisturí armónico (Ultracision®). Posteriormente se extrajo la pieza mediante una bolsa laparoscópica, ampliando la incisión, si era preciso, de un trócar de 10-12 mm en masas de mayor tamaño. En pacientes con ausencia de sangrado no se dejó ningún tipo de drenaje.
Análisis estadístico
Todos los datos están expresados mediante la media, mediana, desviación estándar y rango. El análisis se realizó mediante el paquete estadístico SPSS 15 (SPSS Inc, Chicago, IL). Se utilizó el test de Fisher y chi cuadrado para comparar datos categóricos. Se utilizó el test t de Student para comparar medias de grupos independientes con distribución normal. Se consideró la significación estadística cuando p < 0.05.
Resultados
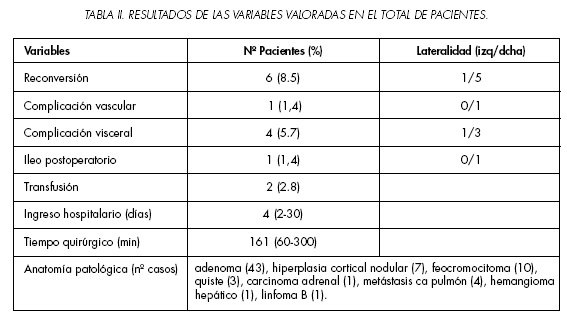
En el global de la serie (Tabla II), el tiempo medio quirúrgico fue de 161 minutos (60-300). El descenso medio del hematocrito fue de 5.2 puntos (1-10), que se corresponde con un descenso medio de 1,5-2 g de hemoglobina. La cirugía fue completada laparoscópicamente en todos los procedimientos excepto en 6 (8.5% de reconversiones). Sólo en uno de estos casos la reconversión fue urgente por avulsión de una vena lumbar procedente de la vena cava durante la disección dificultosa de una masa del lado derecho. En el resto de casos la reconversión a cirugía abierta fue debida a problemas técnicos ó anestésicos: obesidad mórbida (1 caso), hepatomegalia gigante (2), inestabilidad hemodinámica (1) y hemangioma hepático gigante diagnosticado previamente como masa suprarrenal (1). En el caso de la inestabilidad hemodinámica intraoperatoria se trataba del único paciente con feocromocitoma que fue tratado con antagonistas del calcio (nicardipino) antes de la intervención.
La tasa de complicaciones fue del 7%. Las complicaciones intraoperatorias incluyeron 2 pacientes con laceración hepática y uno esplénica controlados satisfactoriamente con materiales hemostáticos. En el postoperatorio solo 1 paciente presentó ileo intestinal (1.4%) debido a una hernia intestinal por el orificio de un trócar que requirió de laparotomía exploradora.
Las complicaciones peri y postoperatorias se localizaron en 2 ocasiones en el lado izquierdo y 9 en el derecho. Dos pacientes requirieron transfusión en el postoperatorio inmediato. No aconteció mortalidad perioperatoria. La estancia media hospitalaria fue de 4 días (2-30), incluyendo el día previo a la cirugía en el momento del ingreso de los pacientes. El seguimiento medio fue de 12 meses (2-60).
En los casos de patología maligna no se demostraron recidivas en los puertos de entrada. En los 4 pacientes con metástasis suprarrenal el tumor primario fue el pulmón. Uno de estos pacientes murió a los 10 meses de la cirugía por progresión de la enfermedad. El resto permanecen vivos tras un seguimiento de 6-14 meses.
Los pacientes con hipertensión endocrina previa a la cirugía no requirieron más medicación antihipertensiva tras la intervención. En los casos de confirmación histológica de feocromocitoma las catecolaminas en sangre y orina se normalizaron tras la cirugía.
El informe anatomopatológico definitivo demostró: 43 casos de adenoma (61%), 10 de feocromocitoma (14%), 7 de hiperplasia nodular cortical (11%), 4 de metástasis suprarrenal por adenocarcinoma pulmonar, 3 quistes, 1 carcinoma suprarrenal, 1 linfoma y 1 hemangioma hepático (Figuras 6-8).
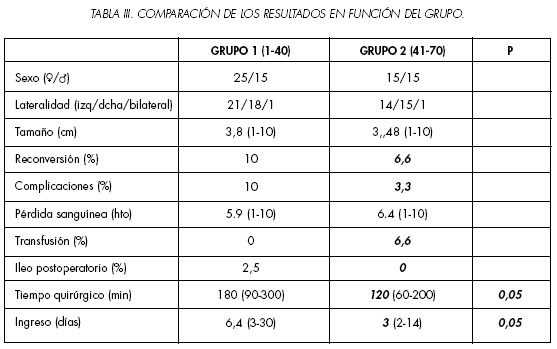
Para analizar la curva de aprendizaje los pacientes se dividieron en dos grupos. El grupo 1 incluyó los 40 primeros procedimientos, mientras que el grupo 2 lo formaron los 30 últimos. Como se puede ver en la Tabla III, los datos preoperatorios fueron similares en ambos grupos. En el grupo 2 se redujeron las tasas de reconversión (6.6%) y complicaciones (3.3%), en comparación con el primer grupo de cirugías. Asimismo, se obtuvieron diferencias estadísticamente significativas a favor del grupo 2 en el tiempo quirúrgico (120 min) y en la estancia hospitalaria media (3 días).
Discusión
Actualmente no existen dudas sobre la necesidad de la adrenalectomía sobre masas adrenales funcionantes ni en procesos con sospecha de malignidad; en cambio el manejo de los incidentalomas es más controvertido. Las actuales recomendaciones en estos casos para la adrenalectomía serían:
1) masas mayores de 4- 5 cm ó con incremento importante del tamaño entre dos controles, por su posible malignidad, y
2) pacientes jóvenes menores de 50 años (15).
No creemos que exista discusión sobre las ventajas del abordaje laparoscópico de la glándula suprarrenal frente a la cirugía abierta, en términos de tiempo quirúrgico, pérdida sanguínea, convalecencia postoperatoria, resultados cosméticos y recuperación. En la literatura actual no se han demostrado claras ventajas entre los abordajes laparoscópicos trans y retroperitoneal (16,17). Probablemente, sea una cuestión más dependiente de los hábitos/preferencias del equipo quirúrgico. Nosotros hemos realizado la técnica transperitoneal estándar, descrita con anterioridad por otros grupos (6,18).
En este trabajo hemos revisado la experiencia del servicio durante los 10 últimos años. En su momento significó el inicio del programa de cirugía laparoscópica en nuestro departamento, al cambiar el abordaje de una cirugía que veníamos realizando, por la vía abierta clásica, desde 1990, gracias a la estrecha relación con el servicio de Endocrinología que, merced a los buenos resultados nos derivaba toda la patología suprarrenal quirúrgica; es por ello que hemos acumulado una importante experiencia en la cirugía suprarrenal, la cual, por su ubicación y relaciones, estamos convencidos de que ha de ser manejada por los servicios de Urología.
En la actualidad el programa de cirugía laparoscópica se encuentra bien establecido combinándose con otras cirugías del retroperitoneo alto (nefrectomía, nefroureterectomía, pieloplastia, cirugía litiásica). En el caso de la prostatectomía radical ya se han comenzado los primeros pasos.
Al igual que otros autores creemos que es importante tener cierto bagaje en cirugía laparoscópica antes de desarrollar esta técnica (6). En este sentido y sin pretender establecer un punto de corte en la curva de aprendizaje, puesto que es una cuestión cirujano-dependiente, hemos dividido la serie en dos grupos (Tabla III).
Los resultados obtenidos, sobre todo en los últimos 30 procedimientos se asemejan ó incluso mejoran los descritos en las principales series publicadas (Tabla IV).
Las tasas de reconversión a cirugía abierta oscilan entre un 2,5 y 7% en las principales series (8,5% en el global; 6,6% en el grupo 2 de nuestra serie). Lo mismo ocurre con el porcentaje de complicaciones que oscila en la literatura entre el 5,1-9,6% (7% en el global; 3,3% en el grupo 2). Sólo se transfundieron 2 pacientes, ambos correspondientes al grupo 2; en un caso se trataba de un paciente añoso con cifras de hemoglobina bajas antes de la intervención. Otro paciente, con obesidad mórbida, se transfundió por sangrado autolimitado en el postoperatorio por el orificio de uno de los trócares.
Analizando ambos grupos, se obtuvieron diferencias estadísticamente significativas en lo que se refiere al tiempo quirúrgico: 180 vs 120 min; y a la estancia media hospitalaria: 6,4 vs 3 días. Esto se corresponde con las series publicadas: 125-160 min y estancias entre 2,6 y 5,8 días.
Es importante resaltar que puede existir un porcentaje de diagnósticos preoperatorios que no se correspondan con el informe histopatológico de la pieza. En esta revisión, sólo se confirmaron 10 feocromocitomas de los 14 que en principio se sospechaban. En este sentido queremos insistir en la importancia del buen manejo diagnóstico preoperatorio y colaboración estrecha con el endocrinólogo.
En los casos de feocromocitoma, el comportamiento de la masa durante el acto quirúrgico ya nos puede orientar sobre su propia naturaleza real.
Solo un paciente con sospecha de feocromocitoma fue manejado preoperatoriamente con antagonistas del calcio, siendo este el unico paciente que experimento gran inestabilidad hemodinamica durante la cirugia obligando a la reconversion. A pesar de que existe algun grupo que ha demostrado el buen manejo de estos pacientes con nicardipino, nosotros seguimos utilizando el tratamiento clasico con α-bloqueantes y ß-bloqueantes, si precisa (21,22).
La adrenalectomía parcial, en casos de patología bilateral (feocromocitoma ó adenomas) ó de suprarrenal única, puede preservar la función endocrina de la glándula sin necesidad de tratamiento sustitutivo. En estos casos sería aconsejable la utilización de la ecografía endoscópica peroperatoria. En alguno de nuestros casos, a la vista de la pieza extirpada, podría haberse planteado una cirugía conservadora (24) (Figuras 9 y 10).
Conclusiones
La adrenalectomía laparoscópica transperitoneal es una técnica factible y segura en grupos urológicos con cierta experiencia en cirugía laparoscópica. Se ha convertido en el tratamiento estándar de las masas suprarrenales de origen benigno y en los últimos años, también ha demostrado fiabilidad oncológica para las masas malignas.
Nuestros resultados son equiparables a las principales series publicadas y confirman la eficacia, seguridad y reproducibilidad de la técnica.
Bibliografía y lecturas recomendadas (*lectura de interés y ** lectura fundamental)
1. GAGNER, M.; LACROIX, A.; BOLTE, E.: Laparoscopic adrenalectomy in Cushings syndrome and pheochromocytoma. N. Engl. J. Med., 327: 1033, 1992. [ Links ]
2. GAUR, D.D.: Laparoscopic operative retroperitoneoscopy: Use of a new device. J. Urol., 148: 1137, 1992. [ Links ]
3. DEL PIZZO, J.J.: Transabdominal laparoscopic adrenalectomy. Curr. Urol. Rep., 4: 81, 2003. [ Links ]
4. GILL, I.S.; MERANEY, A.M.; THOMAS, J.C. y cols.: Thoracoscopic transdiaphragmatic adrenalectomy: The initial experience. J. Urol., 165: 1875, 2001. [ Links ]
*5. GUAZZONI, G.; CESTARI, A.; MONTORSI, F. y cols.: Current role of laparoscopic adrenalectomy. Eur. Urol., 40: 8, 2001. [ Links ]
*6. ZACHARIAS, M.; HAESE, A.; JURCZOK, A. y cols.: Transperitoneal laparoscopic adrenalectomy: Outline of the preoperative management, surgical approach and outcome. Eur. Urol., 49: 448, 2006. [ Links ]
7. LINOS, D.A.; STYLOPOULOS, N.; BOUKIS, M. y cols.: Anterior, posterior or laparoscopic approach for the management of adrenal diseases. Am. J. Surg., 173: 120, 1997. [ Links ]
8. FOWLER, D.L.: Laparoscopic adrenalectomy: There can be no doubt. Ann. Surg. Oncol., 10: 997, 2003. [ Links ]
9. LANZI, R.; MONTORSI, F.; LOSA, M. y cols.: Laparoscopic bilateral adrenalectomy for persistent Cushings disease after transphenoidal surgery. Surgery, 123: 144, 1998. [ Links ]
10. FLÁVIO ROCHA, M.; FARAMARZI-ROQUES, R.; TAUZIN-FIN, P. y cols.: Laparoscopic surgery for pheochromocytoma. Eur. Urol., 45: 226, 2004. [ Links ]
11. CASTILLO, O.; VITAGLIANO, G.; KERKEBE, M. y cols.: Laparoscopic adrenalectomy for suspected metastasis of adrenal glands: Our experience. Urology, 69: 637, 2007. [ Links ]
12. MOINZADEH, A.; GILL, I.: Laparoscopic radical adrenalectomy for malignancy in 31 patients. J. Urol., 173: 519, 2005. [ Links ]
13. JANETSCHEK, G.; LHOTTA, K.; GASSER, R. y cols.: Adrenal sparing laparoscopic surgery for aldosterone producing adenoma. J.Endourol., 11: 145, 1997. [ Links ]
*14. GUAZZONI, G.; STARI, A.; MONTORSI, F. y cols.: Eight-year experience with transperitoneal laparoscopic adrenal surgery. J. Urol., 166: 820, 2001. [ Links ]
15. EL-KAPPANY, H.; SHOMA, A.; EL-TABEY, N. y cols.: Laparoscopic adrenalectomy: A single-center experience of 43 cases. J. Endourol., 19: 1170, 2005. [ Links ]
16. SUZUKI, K.; KAGEYAMA, S.; HIRANO, Y. y cols.: Comparison of 3 surgical approaches to laparoscopic adrenalectomy: A nonrandomized, background matched analysis. J. Urol., 166: 437, 2001. [ Links ]
17. RUBINSTEIN, M.; GILL, I.S.; ARON, M. y cols.: Prospective, randomized comparison of transperitoneal versus retroperitoneal laparoscopic adrenalectomy. J. Urol., 174: 442, 2005. [ Links ]
18. PASCUAL PIÉDROLA, J.I.; CUESTA ALCALÁ, J.A.; GRASA LANAU, V. y cols.: Laparoscopy adrenalectomy. Considerations on 24 different procedures. Actas Urol. Esp., 31: 98, 2007. [ Links ]
19. MANCINI, F.; MUTTER, D.; PEIX, J.L. y cols.: Experiences with adrenalectomy in 1997. Apropos of 247 cases. A multicenter prospective study of the French-speaking. Association of Endocrine Surgery. Chirurgie, 124: 368, 1999. [ Links ]
20. HENRY, J.F.; DEFECHEREUX, T.; RAFFAELLI, M. y cols.: Complications of laparoscopic adrenalectomy: Results of 169 consecutive procedures. World Journal of Surgery, 24: 1342, 2000. [ Links ]
21. ULCHAKER, J.C.; GOLDFARB, D.A.; BRAVO, E.L. y cols.: Successful outcomes in pheochromocytoma surgery in the modern era. J. Urol., 161: 764, 1999. [ Links ]
22. COMBEMALE, F.; CARNAILLE, B.; TAVERNIER, B. y cols.: Exclusive use of calcium channel blockers and cardioselective beta-blockers in the pre- and per-operative management of pheochromocytomas. 70 cases. Ann. Chir., 52: 341, 1998. [ Links ]
*23. GUAZZONI, G.; CESTARI, A.; BUFFI, N. y cols.: Transperitoneal laparoscopic adrenalectomy: The choice. Eur. Urol. Supplement., 6: 90, 2007. [ Links ]
24. DINER, E.K.; FRANKS, M.E.; BEHARI, A. y cols.: Partial adrenalectomy: The National Cancer Institure experience. Urology, 66: 19, 2005. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Miguel Hevia Suárez
Servicio de Urología II
Hospital Universitario Central de Asturias
Celestino Villamil s/n
33006 Oviedo. Asturias. (España).
mahevia@telecable.es
Trabajo recibido: 18 de febrero 2008.