Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.33 no.10 nov./dic. 2009
ORIGINAL - TUMOR DEL TRACTO URINARIO SUPERIOR
Nefroureterectomía abierta y laparoscópica en tumores uroteliales del tracto urinario superior: experiencia inicial
Open and laparoscopic nephroureterectomy for urothelial tumors of the upper urinary tract: initial experience
Alfredo Aguilera, Manuel Pérez-Utrilla, Manuel Girón, Ramón Cansino, Ana Gil, Javier de la Peña
Servicio de Urología, Hospital La Paz, Madrid, España
Dirección para correspondencia
RESUMEN
Objetivo: El desarrollo de la laparoscopia en urología permite el abordaje de tumores del tracto urinario superior con una seguridad oncológica cada vez mayor, aunque todavía se sigue considerando el abordaje abierto como la técnica de elección. Presentamos nuestra experiencia laparoscópica en los últimos 4 años frente a la técnica abierta.
Material y métodos: Entre 1995 y 2009 se ha realizado un total de 95 nefroureterectomías por tumor, 70 por vía abierta y 25 laparoscópicas. El abordaje por lumbotomía con desinserción endoscópica del uréter ha sido el más frecuente en cirugía abierta, y en laparoscopia, se ha realizado en todos los casos un acceso transperitoneal, con rodete vesical en la mayoría de los casos (56%).
Resultados: En las nefroureterectomías abiertas la media de tiempo quirúrgico fue 205 (130-300) min, con una media de sangrado de 525 (100-1.800) ml y transfusión en 17 (24,2%) ocasiones. La media de estancia fue 8,4 (3-30) días. En las nefroureterectomías laparoscópicas, la media de tiempo quirúrgico fue 189 (120-270) min, con una media de sangrado de 130 (100-400) ml y transfusión en 4 (16%) ocasiones. La media de estancia fue 4,5 (2-28) días.
Conclusiones: Los pacientes intervenidos por laparoscopia presentaron una menor tasa de transfusión y una estancia hospitalaria más corta. El control oncológico fue similar con ambas técnicas, si bien la laparoscopia precisa de un mayor seguimiento y mayor número de casos.
Palabras Clave: Nefroureterectomía. Laparoscopia. Linfadenectomía. Retroperitoneal.
ABSTRACT
Purpose: Advances in urological laparoscopy have increased the oncological safety of this approach for managing upper urinary tract tumours, although the open surgical route remains the method of choice. We present our experience with the laparoscopic approach over the past four years and compare it to open surgery.
Materials and methods: Between 1995 and 2009 a total of 95 nephroureterectomies were carried out for tumours: 70 by open surgery and 25 by laparoscopy. Lumbotomy with endoscopic detachment of the ureter was the most common approach in open surgery, while transperitoneal access was used for laparoscopy in all cases, with laparoscopic bladder cuff resection in most patients (56%).
Results: Mean procedure time for the open nephroureterectomies was 205 (130-300) min, with a mean blood loss of 525 (100-1,800) ml and 17 (24.2%) transfusions. The mean hospital stay was 8.4 (3-30) days. Mean procedure time for the laparoscopic nephroureterectomies was 189 (120-270) min, with a mean blood loss of 130 (100-400) ml and 4 (16%) transfusions. The mean hospital stay was 4.5 (2-28) days.
Conclusions: The patients who underwent the laparoscopic procedure had a lower transfusion rate and shorter hospital stay. Oncological control was similar for both approaches, although a longer follow-up and a larger series of cases are still needed for the laparoscopic approach.
Key words: Nephroureterectomy. Laparoscopy. Lymphadenectomy. Retroperitoneal.
Introducción
Los tumores de urotelio del tracto urinario superior suponen aproximadamente el 5% de los tumores de células transicionales1; se localizan con más frecuencia en la pelvis renal que en el uréter (4:1). Entre un 30 y un 70% de los tumores de urotelio superior desarrollarán tumores vesicales, mientras que menos de un 5% de los tumores vesicales presentarán tumores del tracto urinario superior2.
Por tratarse de una afección poco frecuente y ante la ausencia de estudios prospectivos aleatorizados importantes, hay controversia en algunos aspectos del manejo terapéutico de dicha enfermedad, como la necesidad de realizar linfadenectomía o el papel de la quimioterapia neoadyuvante o adyuvante3.
Actualmente, el tratamiento de referencia aceptado continúa siendo la nefroureterectomía abierta con rodete vesical, técnica descrita hace más de cinco décadas. Pero la irrupción de la laparoscopia en urología en los años noventa y, sobre todo, desde la descripción de la primera nefroureterectomía laparoscópica por tumor de tracto urinario superior en 1991, realizada por un equipo de la Universidad de Washington4, han aparecido varios estudios que comparan la seguridad oncológica de la técnica abierta y la laparoscópica5-8.
En nuestro servicio venimos realizando nefroureterectomías laparoscópicas desde hace, aproximadamente, 4 años. En este artículo exponemos nuestra experiencia laparoscópica y abierta en el periodo 1995-2009.
Material y métodos
Entre 1995 y 2009 se ha realizado un total de 139 nefroureterectomías, de las cuales 111 fueron por tumor urotelial. De estos casos de tumor urotelial, en 16 ocasiones la nefroureterectomía se realizó conjuntamente con una cistectomía radical debido a la presencia de tumor urotelial vesical infiltrante sincrónico (14,2%). Este grupo lo extraeremos del análisis, ya que su pronóstico es muy diferente del de los restantes pacientes en que la vejiga no presentaba tumor infiltrante. Del total de 95 casos, 70 se realizaron por vía abierta y 25 laparoscópicos.
En este estudio no se han incluido los casos resueltos con cirugía endoscópica o cirugía parcial ureteral. Se realizó laparoscopia en los casos en que no se sospechaba que el tumor estuviera localmente avanzado.
El abordaje más frecuentemente utilizado en cirugía abierta fue la lumbotomía asociada a desinserción endoscópica del uréter (57%), seguida de laparotomía media con rodete vesical (28,6%) y lumbotomía con incisión ilíaca (14,3%). Los criterios para realizar desinserción endoscópica fueron: que el tumor se encontrara por encima del cruce ilíaco y que se sospechara un bajo grado.
En el caso del abordaje laparoscópico, el acceso fue transperitoneal en todos los casos. El criterio para realizar desinserción endoscópica del uréter fue el mismo que en la cirugía abierta, que se realizó en 11 (44%) ocasiones, frente a 14 (56%) casos con rodete vesical, con cambio de posición del paciente9.
Tanto en el abordaje abierto como en el laparoscópico, no se realizó linfadenectomía retroperitoneal de manera sistemática, sólo únicamente en los casos en que se sospechó afección ganglionar en las pruebas de imagen o se evidenció en el acto quirúrgico. La linfadenectomía se realizó en un total de 32 (28%) casos, 29 (90%) en cirugía abierta y 3 (10%), laparoscópicas.
Resultados
Del total de 95 casos, 72 (73%) varones y 23 (27%) mujeres, la media de edad fue 67 (25-88) años y la media del índice de masa corporal (IMC), 26,8 (22-34). En 35 (36,8%) ocasiones había antecedentes de cirugía abdominal. La principal manifestación clínica fue la hematuria (84%), seguida de dolor lumbar. En un 83% se encontraron antecedentes de tabaquismo. En 51 (53,6%) ocasiones se realizó desinserción endoscópica y en 44 (46,4%), rodete vesical. En 16 (14%) casos se detectó un tumor vesical infiltrante concomitante; por lo que se realizó, en el mismo acto quirúrgico, una cistectomía radical, como hemos indicado en el apartado anterior. Estos casos han sido excluidos, ya que creemos que pueden añadir un sesgo en la progresión oncológica y la morbimortalidad.
La media de tiempo quirúrgico fue 197 (120-300) min, con una media de sangrado de 330 (100-1.800) ml. Se precisó transfusión en 21 (22,1%) casos. La media de estancia fue 6,45 (3-30) días. En 3 (3,1%) ocasiones se produjo la muerte en el postoperatorio inmediato, 2 pacientes de 80 años por tromboembolia pulmonar y otro por sepsis.
Los resultados patológicos, así como el control oncológico, se recogen en la tabla 1. Del total de la serie (95 casos), se produjeron 16 (16,8%) muertes, 3 (3,1%) de ellas en el postoperatorio inmediato, 1 por un evento cardiovascular a los 48 meses de seguimiento y las 12 restantes como consecuencia de la progresión de la enfermedad. La media de seguimiento fue 38 meses.
En lo que se refiere al análisis estadístico de los datos intraoperatorios y postoperatorios, los pacientes intervenidos por laparoscopia presentaron menores sangrado y estancia hospitalaria (diferencia significativa, p < 0,05). También hubo diferencia estadística en lo que se refiere al IMC y a los meses de seguimiento.
Nefroureterectomía abierta
La media de edad de los 70 casos sometidos a técnica abierta fue 67,5 (25-88) años; el IMC, de 26,6 (23-30), y en 29 (41,4%) ocasiones había antecedentes de cirugía abdominal. La relación varón/mujer fue 3:1. La media de tiempo quirúrgico fue 205 (130-300) min, con una media de sangrado de 525 (100-1.800) ml y transfusión en 17 (24,2%) ocasiones. Se realizó desinserción endoscópica en 40 (57%) ocasiones y rodete vesical en 30 (43%). La media de estancia fue 8,4 (3-30) días. Los 3 casos de muerte en el postoperatorio inmediato se produjeron en este grupo de pacientes. En 30 (42,8%) ocasiones hubo alguna complicación médica que se resolvió con tratamiento conservador. En 8 (11,4%) casos tuvo lugar alguna complicación de la herida quirúrgica.
La media de seguimiento fue de 52,7 (3-132) meses, con 16 (22,8%) casos de recidiva urotelial y una media de tiempo hasta la recurrencia de 20 meses. En 11 (15,7%) casos se detectaron metástasis; 12 (17,1%) pacientes fallecieron, con una media de supervivencia de 24,8 meses.
Nefroureterectomía laparoscópica
La media de edad de los 25 casos en que se realizó esta técnica fue 66,7 (30-79) años, la media del IMC fue 27,1 (22-34,4) y 6 (24%) casos tenían antecedentes de cirugía abdominal. La relación varón/mujer fue 4:1. La media de tiempo quirúrgico fue 189 (120-270) min, con una media de sangrado de 130 (100-400) ml y transfusión en 4 (16%) ocasiones. Se realizó desinserción endoscópica en 11 (44%) ocasiones y rodete vesical, en 14 (56%). La media de estancia fue 4,5 (2-28) días. No se produjo ninguna muerte postoperatoria. En 8 (32%) ocasiones hubo alguna complicación médica que se pudo resolver con tratamiento conservador. No se produjo ninguna complicación de herida quirúrgica.
La media de seguimiento fue 24 (5-39) meses, con 2 (8%) casos de recidiva urotelial y una media de tiempo hasta la recurrencia de 21 meses. Dos (8%) casos desarrollaron metástasis. Un (4%) paciente falleció tras una supervivencia de 2 meses. No se produjeron metástasis en puertos ni diseminación peritoneal hasta el momento actual.
Supervivencia
Del total de 95 casos, 12 (13,6%) pacientes fallecieron por la enfermedad tumoral. Realizamos el estudio estadístico analizando los diferentes factores pronósticos con análisis univariable y multivariable. Como resultado, se encontró que el grado tumoral y el estadio clínico son factores independientes (p < 0,05); de manera que tumores infiltrantes, el alto grado histológico (G3), los ganglios positivos y las metástasis positivas tienen repercusión significativa en la supervivencia (fig. 1). Los demás parámetros analizados (realización de linfadenectomía, recidiva tumoral, manejo del uréter, abordaje quirúrgico) no tienen repercusión en la supervivencia. Al analizar la técnica quirúrgica abierta frente a laparoscopia, no encontramos diferencias estadísticamente significativas en lo que se refiere a control oncológico, si bien es cierto que el tamaño muestral y el seguimiento es claramente inferior en el grupo de laparoscopia. No hay mayor riesgo de recidiva tumoral o metástasis en los casos intervenidos por laparoscopia (fig. 2).
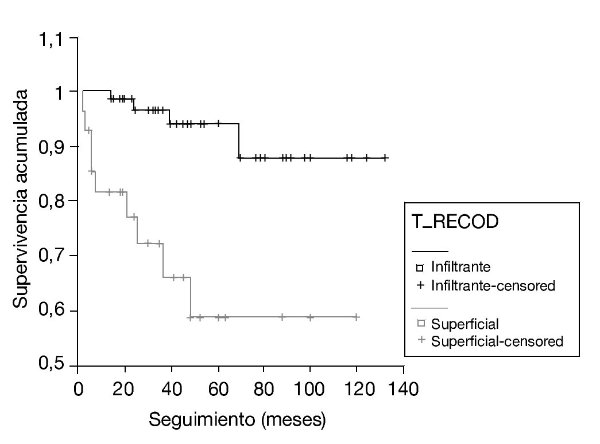
Figura 1 - Supervivencia por estadio tumoral.

Figura 2 - Supervivencia según abordaje.
Discusión
El manejo de los tumores de tracto urinario superior presenta una serie de dudas difíciles de resolver en el momento actual debido a la ausencia de estudios prospectivos con gran tamaño muestral y de largo seguimiento.
Por una parte, el tratamiento laparoscópico nos plantea una dificultad técnica en lo que se refiere al manejo del uréter distal, de vital importancia para el resultado oncológico. Se han descrito al menos 5 abordajes entre técnica abierta, endoscópica y laparoscópica pura10,11. En nuestro servicio, realizamos desinserción endoscópica en tumores por encima del cruce ilíaco y rodete vesical puro con cambio de posición en tumores por debajo del cruce ilíaco. Esta última opción es algo más prolongada en cuanto a tiempo quirúrgico, pero por la exposición de la vejiga y la seguridad de la sutura del rodete vesical, nos parece mejor.
En lo que se refiere al control oncológico con abordaje laparoscópico, la gran mayoría de los artículos coinciden. No parece que haya mayor riesgo de diseminación de la enfermedad por la presión intraabdominal elevada o la colocación de puertos de trabajo. Son varios los estudios en que se analiza la presencia de metástasis en puertos en enfermedad tumoral urológica, y llegan a la conclusión de que los casos existentes se deben a que no se utilizan bolsas de extracción de espécimen12,13. En una excelente revisión de todas las técnicas de manejo de los tumores de tracto urinario superior, publicada en 200814, se llega a la conclusión de que el manejo laparoscópico no es el estándar en el momento actual, pero el control oncológico no parece inferior a la técnica abierta. Aunque dependiente de la experiencia del cirujano, parece tratarse de una buena indicación en los casos de bajo grado sin afección ganglionar. Como es lógico, la manipulación debe ser cuidadosa para evitar la apertura de la vía urinaria, sobre todo en tumores ureterales, donde las tracciones se ejercen directamente sobre la pared del uréter, por regla general, dilatada y más frágil.
En nuestro estudio, no se encontraron diferencias significativas entre el abordaje abierto y el laparoscópico en cuanto a control oncológico se refiere. bien es cierto que en los pacientes sometidos a laparoscopia hay menor tiempo de seguimiento (estadísticamente significativo), motivo por el cual estos resultados habrá que seguir contrastándolos. Sí existe, como es de esperar, una diferencia significativa en lo que se refiere a menor estancia y sangrado a favor de la técnica laparoscópica (p < 0,05). La misma noche de la cirugía se inicia tolerancia a líquidos y al día siguiente, la deambulación.
Los resultados obtenidos, en cuanto al impacto de la linfadenectomía en la supervivencia en nuestra serie, no suponen una mejora, aunque no se trata de una linfadenectomía retroperitoneal completa. Éste es un apartado muy controvertido, actualmente en estudio por diferentes grupos. Alguno de ellos indican una posible mejora de la supervivencia en tumores de urotelio infiltrante con una linfadenectomía retroperitoneal amplia, con nivel de evidencia 2b14-17. Nuestra actitud es realizar la linfadenectomía en caso de encontrar adenopatías en las pruebas de imagen o como hallazgo intraoperatorio. Hay que tener en cuenta la dificultad técnica de la linfadenectomía retroperitoneal amplia por vía laparoscópica, probablemente deba realizarse en centros con experiencia en laparoscopia.
Conclusiones
El abordaje laparoscópico para tumores del tracto urinario superior parece una alternativa válida a la cirugía abierta, sobre todo en tumores superficiales o infiltrantes sin afección ganglionar. Aunque todavía son necesarios más estudios que confirmen el control oncológico con dicha técnica, por el momento los resultados son esperanzadores. Una mención aparte merece el detalle técnico del manejo laparoscópico del uréter distal, creemos que todavía sin resolver de manera sencilla y de vital importancia para los resultados oncológicos.
El otro punto discutido es la necesidad de la linfadenectomía retroperitoneal con carácter curativo en este tipo de tumor y su extensión. Parecen necesarios estudios con mayores número de pacientes y seguimiento, algo difícil ya que no se trata de una enfermedad excesivamente frecuente. Recientes artículos parecen inclinarse por el papel beneficioso de la linfadenectomía en tumores infiltrantes. De confirmarse este punto, no creemos que dicho abordaje se deba realizar en centros con poca experiencia laparoscópica.
El manejo de los tumores del tracto urinario superior sigue teniendo en la nefroureterectomía abierta el estándar, si bien es cierto que el abordaje laparoscópico continúa en desarrollo y pendiente de estudios con más tiempo de seguimiento para demostrar su seguridad oncológica. En lo que se refiere al impacto de la linfadenectomía en la supervivencia de dicho tumor, también parece pendiente de estudios más amplios, si bien varios trabajos indican que podría tener relevancia en la supervivencia, sobre todo cuando se realiza ampliada.
Bibliografía
1. Hall MC, Womack S, Sagalowsky AI, et al. Prognostic factors, recurrence, and survival in transitional cell carcinoma of the upper urinary tract: a 30-year experience in 252 patients. Urology. 1998;52:594-601. [ Links ]
2. Kakizoe T, Fujita J, Murase T, Hatsumoto K, Kishi K. Transitional cell carcinoma of the bladder in patients with renal pelvic and ureteral cancer. J Urol. 1980; 124:17. [ Links ]
3. Oosterlincka W, Solsona E, Van der Meijdenc A, et al. EAU Guidelines on Diagnosis and Treatment of Upper Urinary Tract Transitional Cell Carcinoma. Eur Urol. 2004;46:147-54. [ Links ]
4. Clayman RV, Kavoussi LR, Firenshau RS, et al. Laparoscopic nephro-ureterectomy: initial case report. J Laparoendoscopic Surg. 1991;1:343-9. [ Links ]
5. Kawauchi A, Fujito A, Ukimura O, et al. Hand assisted retroperitoneoscopic nephroureterectomy: comparison with the open procedure. J Urol. 2003;169:890-4. [ Links ]
6. Bariol SV, Stewart GD, McNeill SA, et al. Oncological control following laparoscopic nephroureterectomy: 7-year outcome. J Urol. 2004;172:1805-8. [ Links ]
7. Tsujihata M, Nonomura N, Tsujimura A, et al. Laparoscopic nephroureterectomy for upper tract transitional cell carcinoma: comparison of laparoscopic and open surgery. Eur Urol. 2006;49:332-6. [ Links ]
8. Rassweiler JJ, Schulze M, Marrero R, et al. Laparoscopic nephroureterectomy for upper urinary tract transitional cell carcinoma: is it better than open surgery? Eur Urol. 2004;46:690-7. [ Links ]
9. Aguilera bazán A, Alonso S, Pérez Utrilla M, Cansino Alcalde R, Cisneros J, De la Peña J. Nefroureterectomía laparoscópica: nueva posición para el manejo ureteral. Arch Esp Urol. 2007;60:6. [ Links ]
10. Steinberg JR, Matin SF. Laparoscopic radical nephroureterectomy: dilemma of the distal ureter. Curr Opin Urol. 2004;14:61. [ Links ]
11. Vardi I, Stern J, González C, et al. Novel technique for management of distal ureter and en block resection of bladder cuff during hand-assisted laparoscopic nephroureterectomy. Urology. 2006;67:89. [ Links ]
12. Micali S, Celia A, Bove P. Tumor seeding in urological laparoscopy: an international survey. J Urol. 2004;171:2151-4. [ Links ]
13. Rassweiler J, Tsilvian A. Oncological safety of laparoscopic surgery for urological malignancy: experience with more than 1,000 operations. J Urol. 2003:169:2072-5. [ Links ]
14. Zigeuner R, Pummer K. Urothelial carcinoma of the upper urinary tract: surgical approach and prognostic factors. Eur Urol. 2008;53:720-31. [ Links ]
15. Roscigno M, Cozzarini C, Bertini R, et al. Prognostic value of lymph node dissection in patients with muscle-invasive transitional cell carcinoma of the upper urinary tract. Eur Urol. 2008;53:794-802. [ Links ]
16. Brausi M, Gavioli M, De Luca G, et al. Retroperitoneal lymph node dissection (RPLD) in conjunction with nephroureterectomy in the treatment of infiltrative transitional cell carcinoma (TCC) of the upper urinary tract: impact on survival. Eur Urol. 2007;522:1414-20. [ Links ]
17. Secin F, Koppie T, Martinez J, et al. Evaluation of regional lymph node dissection in patients with upper urinary tract urothelial cancer. Int J Urol. 2007;14:26-32. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: aaguilera11@yahoo.es
(A. Aguilera).
Recibido: 25 de marzo de 2009
Aceptado: 20 de junio de 2009














