Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.33 no.10 nov./dic. 2009
Reparación laparoscópica de la fístula vesicovaginal (O'Connor laparoscópico)
Laparoscopic repair of the vesicovaginal fistula (laparoscopic O'Connor repair)
Sergio Alonso y Gregorio, Mario Álvarez Maestro, Pedro M. Cabrera Castillo, Luis Hidalgo Togores y J. Javier de la Peña Barthel
Servicio de Urología, Hospital La Paz, Madrid, España
Dirección para correspondencia
RESUMEN
Introducción: La causa más frecuente de fístula vesicovaginal en los países desarrollados es la histerectomía, mientras que en países del tercer mundo es el periodo relacionado con el trabajo del parto. Cualquier lesión iatrogénica quirúrgica implica dificultades añadidas de diversa índole en el momento de su resolución.
Material y método: Comunicamos el primer caso de fístula vesicovaginal resuelta por vía laparoscópica realizada en nuestro centro. Presentamos el caso de una mujer de 50 años sometida a una histerectomía por vía abdominal, que presenta un cuadro compatible con fístula vesicovaginal. Es remitida a nuestro servicio tras un intento infructuoso de resolución por vía vaginal. Describimos el procedimiento laparoscópico de fistulorrafia vesicovaginal.
Resultados: El procedimiento quirúrgico duró aproximadamente 3,5 h. La paciente inició tolerancia oral a las 48 h, recuperó el tránsito intestinal normal al quinto día y fue dada de alta al octavo día postoperatorio. Tras más de un año y medio de seguimiento, la paciente se encuentra asintomática.
Conclusiones: La resolución por vía laparoscópica de la fístula vesicovaginal es perfectamente factible y segura y, siempre que reproduzcamos los principios que aplicamos en cirugía abierta, ofrece la misma tasa de éxito con la menor morbilidad posible.
Palabras Clave: Fístula vesicovaginal. Fistulorrafia laparoscópica. Fistulorrafia de O'Connor.
ABSTRACT
Introduction: The most frequent cause of vesicovaginal fistula in developed countries is hysterectomy, while in the third world it is related to time in labour. Any surgical iatrogenic trauma implies encountering added difficulties of various kinds when repairing the condition.
Material and method: We report the first case of vesicovaginal fistula to be resolved laparoscopically in our department. The patient is a woman 50 years of age who had undergone an abdominal hysterectomy 8 months previously, and who presented a syndrome compatible with vesicovaginal fistula. She was referred to our division after an unsuccessful attempt at vaginal repair. We will now describe the laparoscopic vesicovaginal fistula repair procedure.
Results: The surgical procedure lasted approximately 3 hours and 30 minutes. The patient began oral intake 48 hours after surgery, normal intestinal transit was restored by the 5th day, a cystography was performed on the 7th day, and the patient was discharged on the 8th day. The patient remains asymptomatic after more than a year and a half.
Conclusions: Laparoscopic resolution of vesicovaginal fistula is perfectly feasible and safe. If we consistently reproduce the principles applied in the open surgery, it offers the same success rate with the lowest possible morbidity.
Key words: Vesicovaginal fistula. Laparoscopic repair. O'Connor repair.
Introducción
En nuestro medio, la causa más frecuente de fístula vesicovaginal es la histerectomía1-18. Toda complicación quirúrgica que se pone de manifiesto de forma diferida e implica una resolución tardía añade unas connotaciones, no sólo desde un punto de vista médico, que la convierten en un problema especialmente peliagudo.
La resolución quirúrgica de las fístulas vesicovaginales ha ocupado la dedicación de muchos cirujanos desde hace décadas. Como consecuencia de esta dedicación, son muchos los procedimientos quirúrgicos descritos para resolverlas1-4. Actualmente la mayoría de los abordajes se hacen por vía vaginal; el abordaje por vía abdominal conocido como fistulorrafia vesicovaginal de O'Connor es el procedimiento descrito con mayor tasa de éxito (superior al 95%) y con el que deberíamos comparar cualquier otro procedimiento5.
A la hora de decidir cuál es la vía de abordaje más acertada para resolver un cuadro de ésta índole, debemos tener presentes las características que atañen a la localización de la fístula, su tamaño y la proximidad con el trígono, así como los antecedentes quirúrgicos y de radioterapia previa. Es evidente que el principal motivo para desestimar la cirugía abdominal es la agresividad del abordaje en comparación con la vía vaginal, la necesidad de un ingreso hospitalario más prolongado, la más tardía recuperación de la actividad cotidiana y la posibilidad de problemas en relación con una laparotomía a corto, medio y largo plazo. Si bien un abordaje por vía vaginal presenta menor morbilidad, la tasa de éxito de este acceso no supera el 80% de los casos. En algunos casos se abusa de este acceso, lo que propicia unos resultados peores y condiciona la obtención de resultados óptimos en procedimientos ulteriores6-8.
Por todo esto, debemos dirigir nuestros esfuerzos hacia procedimientos que reporten la mayor tasa de éxito con la menor morbilidad posible. Sería deseable que los grupos dedicados a resolver esta afección dominaran tanto el abordaje por vía vaginal como el abordaje por vía abdominal, lo que permitiría seleccionar adecuadamente los casos susceptibles de éxito por vía vaginal, sin que esto condicionara resoluciones por vía laparotómica en los casos recidivados. Está claramente documentado que la tasa de éxito de estos procedimientos está disminuida con las segundas y sucesivas intervenciones.
Actualmente, la especialidad urológica está sufriendo una evolución exponencial en cuanto a la aplicación de procedimientos laparoscópicos se refiere. Son muy pocas las publicaciones del tratamiento quirúrgico de las fístulas vesicovaginales por vía laparoscópica, evidentemente condicionado por el hecho de tratarse de una afección poco frecuente y que en ocasiones su resolución puede entrañar gran dificultad9-16.
Material y método
El Servicio de Ginecología de nuestro centro nos remite el caso de una mujer de 50 años que, tras someterse a una histerectomía por vía abdominal 8 meses antes, refiere pérdidas progresivas de un líquido claro por la vagina, compatibles con fístula vesicovaginal. Dados los antecedentes, realizamos una urografía i.v., una cistografía y una cistoscopia con instilación de azul de metileno, que confirman las sospechas diagnósticas17. Nos encontramos con un orificio fistuloso de no más de 0,5 cm de diámetro, aproximadamente a 1 cm del orificio ureteral izquierdo hacia el fondo vesical. Ante estos hallazgos y tras discusión previa del caso, el Servicio de Ginecología realiza un intento de resolución por vía vaginal de dicha fístula con resultado infructuoso. Procedemos a realizar nuevo estudio cistográfico, que pone de manifiesto el fracaso del procedimiento, así como un aumento del calibre de la fístula.
Con estos hallazgos, decidimos realizar el procedimiento por vía laparoscópia. Para ello, y tras realizar un cateterismo ureteral convencional, introducimos cuatro trocares de manera similar a la prostatectomía radical laparoscópica, y en general a toda cirugía pelviana laparoscópica. Dado los antecedentes quirúrgicos (histerectomía abdominal y apendicectomía), la primera parte del procedimiento se limitó a la liberación de múltiples adherencias. Una vez alcanzado el fondo pelviano e identificado el muñón vaginal y la vejiga con los cambios inherentes a los procedimientos previos, procedemos a realizar una cistotomía longitudinal con el fin de identificar el trayecto fistuloso, resecarlo y realizar un cierre vaginal y vesical en planos diferentes, aplicando la interposición de tejido vascularizado, en este caso grasa perirrectal, tal y como realizamos en los procedimientos por vía abierta que han reportado la máxima tasa de éxito en esta patología (figs. 1-3)19.

Figura 1 - A: cistografía; trayecto fistuloso 1. B: cistotomía longitudinal.
C: vagina, orificio fistuloso. D: vejiga-vagina.

Figura 2 - A: trayecto fistuloso resecado. B-C: cierre vaginal.
D: interposición de grasa perirrectal.

Figura 3 - A y B: cierre vesical en dos planos. C y D: cistografías postoperatorias.
Resultados
El procedimiento quirúrgico duró aproximadamente 3,5 h. La paciente inició tolerancia oral a las 48 h, recuperó el tránsito intestinal normal el quinto día y fue dada de alta el octavo día postoperatorio tras cistografía de control el séptimo día. Procedimos a la retirada de la sonda vesical el día 15 del postoperatorio.
Tras la primera consulta 1,5 meses después de la cirugía, la paciente se encontraba completamente asintomática, y confirmamos el resultado con urografía i.v. a los 3 meses del procedimiento. Tras más de un año y medio de seguimiento, la paciente se encuentra asintomática (fig. 4).
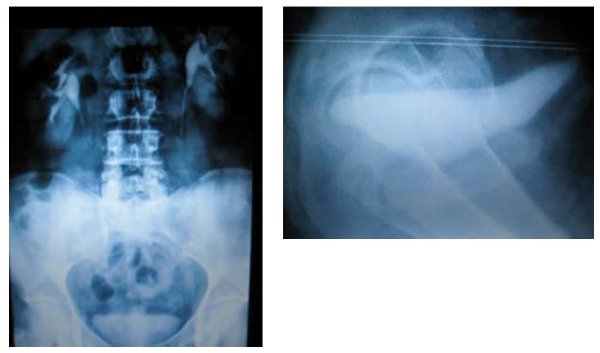
Figura 4 - Urografía intravenosa con proyección lateral en el cistograma.
Discusión
La técnica quirúrgica que mayor tasa de éxito ha demostrado en el tratamiento de la fístula vesicovaginal es la fistulorrafia de O'Connor. Debemos familiarizarnos con las distintas vías de abordaje para el tratamiento del las fístulas vesicovaginales: vía vaginal, vía abdominal transperitoneal y la vía abdominal extraperitoneal transvesical18. Manteniendo los mismos principios que aplicamos en la cirugía abierta, podemos reproducir cualquier procedimiento por vía laparoscópica5.
La fistulorrafia vesicovaginal por vía abdominal ha sido relegada a un segundo plano, y se emplea fundamentalmente en casos complejos o recidivados; el abordaje por vía vaginal es, sin ninguna duda, menos agresivo que el abdominal convencional.
Hoy podemos ofrecer a estas pacientes un abordaje que combina la menor morbilidad de la vía vaginal y la máxima tasa de éxito de la vía abdominal, que es el abordaje laparoscópico. Es evidente que los casos de gran complejidad que exijan el desarrollo de colgajos de epiplón quizá todavía sean subsidiarios de la vía laparotómica, aunque en cualquier caso así será en nuestro medio por un tiempo limitado.
Es necesario redefinir las indicaciones de cada abordaje en función de las características de cada paciente. Probablemente, con el tiempo, se seguirá empleando las diferentes vías de abordaje, aunque evidentemente la vía laparoscópica tendrá un mayor peso en este campo. Otro inconveniente añadido al desarrollo de esta técnica es que se trata de una afección poco frecuente y de una técnica que requiere amplia experiencia en cirugía laparoscópica. En cualquier caso, y como ya hemos visto en otros campos, probablemente sea una cuestión de tiempo.
Bibliografía
1. Hadley HR. Vesicovaginal fistula. Curr Urol Rep. 2002;3:401-7. [ Links ]
2. Hilton P. Vesico-vaginal fistula: new perspectives. Curr Opin Obstet Gynecol. 2001;13:513-20. [ Links ]
3. Miller EA, Webster GD. Current management of vesicovaginal fistulae. Curr Opin Urol. 2001;11:417-21. [ Links ]
4. Punekar SV, Buch DN, Soni AB et al. Martius´ labial fat pad interposition and its modification in complex lower urinary fistulae. J Postgrad Med. 1999;45:69-73. [ Links ]
5. O´Connor JR. Review of vesicovaginal fistula repair. J Urol. 1980;123:367-9. [ Links ]
6. Hafeez M, Asif S, Hanif H. Profile and repair success of vesicovaginal fistula in Lahore. J Coll Physicians Surg Pak. 2005;15:142-4. [ Links ]
7. Flynn MK, Peterson AC, Amundsen CL, Webster GD. Functional outcomes of primary and secondary repairs of vesicovaginal fistulae via vaginal cuff scar excision. Int Urogynecol J Pelvic Floor Dysfunct. 2004;15:394-8. [ Links ]
8. Kam MH, Tan YH, Wong MY. A 12 year experience in the surgical management of vesicovaginal fistulae. Singapore Med J. 2003;44:181-4. [ Links ]
9. Sotelo R, Mariano BM, García-Segui A, et al. Laparoscopic repair of vesicovaginal fistula. J Urol. 2005;173:1615-8. [ Links ]
10. Chiber PJ, Shah HN, Jain P. Laparoscopic O´Connors repair for vesicovaginal and vesicouterine fistulae. BJU Int. 2005;96:183-6. [ Links ]
11. Miklos JR, Kohli N, Moore RD. Laparoscopic management of urinary incontinence, ureteric and bladder injuries. Curr Opin Obstet Ginaecol. 2001;13:411-7. [ Links ]
12. Ou CS, Huang UC, Tsuang M, Rowbotham RJ. Laparoscopic repair of vesicovaginal fistula. Laparoendosc Adv Sur Tech A. 2004;14:17-21. [ Links ]
13. Melamud O, Eichel L, Turbow B, Shanberg A. Laparoscopic vesicovaginal fistula repair with robotic reconstruction. Urology. 2005;65:163-6. [ Links ]
14. Miklos JR, Sobolewski C, Lucente V. Laparoscopic management of recurrent vesicovaginal fistula. Int Urogynecol J Pelvic Floor Dysfunct. 1999;10:116-7. [ Links ]
15. Von Theobald P, Hamel P, Febbraro W. Laparoscopic repair of a vesicovaginal fistula using an omental J flap. Br J Obstet Gynaecol. 1998;105:1216-8. [ Links ]
16. Nezhat CH, Nezhat F, Nezhat C, Rottenberg H. Laparoscopic repair of a vesicovaginal fistula: a case report. Obstet Gynecol. 1994;83:899-901. [ Links ]
17. Hanash KA, Al Zahrani H, Mokhtar AA, Aslam M. Retrograde vaginal methylene blu injection for location of complex urinary fistulas. J Endourol. 2003;17:941-3. [ Links ]
18. El-Lateef Moharram AA, El-Raouf MA. Retropubic repair of genitourinary fistula using a free supporting graft. BJU Int. 2004;93:581-3. [ Links ]
19. Turner-Warwick R, Chapple C. Functional reconstruction of the urinary tract and gynaeco-urology. Oxford: Blackwell Science; 2002. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: GARAVELOS@terra.es
(S. Alonso y Gregorio).
Recibido: 28 de enero de 2008
Aceptado: 10 de febrero de 2008














