Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Actas Urológicas Españolas
versión impresa ISSN 0210-4806
Actas Urol Esp vol.34 no.7 jul./ago. 2010
Células madre y medicina regenerativa en urología, 2.a parte: urotelio, vejiga, uretra y próstata
Stem cells and regenerative medicine in urology, part 2: urothelium, urinary bladder, urethra and prostate
T. Pastor-Navarro, M. Beamud-Cortés, E. Fornas-Buil, L.M. Moratalla-Charcos, J.M. Osca-García y M. Gil-Salom
Servicio de Urología, Hospital Universitario Doctor Peset, Valencia, España
Dirección para correspondencia
RESUMEN
Introducción: La investigación en terapia celular y medicina regenerativa, desarrollada en su mayor parte en torno al estudio de las células madre, está obteniendo resultados prometedores en todas las especialidades médicas. En urología están llevándose a cabo grandes avances en este campo, si bien existen ciertas dificultades, pues, por ejemplo, a fecha de hoy aún no ha sido posible la completa identificación y aislamiento de las células madre uroteliales ni prostáticas humanas, aunque muchos grupos se están acercando cada vez más a ello.
Material y métodos: Realizamos una búsqueda electrónica mediante la base de datos Pubmed, tanto de artículos originales como de revisiones, utilizando los criterios de búsqueda stem cells urology, urothelial stem cells, bladder stem cells, prostate stem cells, urethra stem cells, cell therapy urology, tissue engeneering urology y regenerative medicine urology.
Resultados: Hemos hecho una revisión de 30 trabajos publicados hasta noviembre de 2009, tratando con ello de hacer una recopilación lo más completa posible, para poder conocer un poco mejor los avances realizados en este campo, desde los inicios hasta nuestros días.
Conclusión: Aunque existen aún importantes numerosas incógnitas, la mayor de ellas conseguir la identificación, aislamiento y cultivo de las células madre renales, uroteliales y prostáticas humanas, esto no debe impedir a los investigadores el poder trasladar los resultados obtenidos en el laboratorio a la clínica.
Palabras clave: Células madre. Terapia celular. Medicina regenerativa. Ingeniería tisular. Urología. Urotelio. Vejiga urinaria. Uretra. Próstata.
ABSTRACT
Introduction: Investigation in cell therapy and regenerative medicine, mainly developed around stem cell research, is reaching promising results in every medical specialities. There are also being great advances in Urology, despite the difficulties researchers are facing, as complete identification and isolation of human urothelial and prostatic stem cells has not been possible yet, although many groups are close to achieve it.
Material and methods: We performed an electronic research through the Pubmed database, of both original and review publications, with the following search criteria: "stem cells urology", "urothelial stem cells", "bladder stem cells", "prostate stem cells", "urethra stem cells", "cell therapy urology", "tissue engeneering urology" y "regenerative medicine urology".
Results: We reviewed 30 articles published up to November 2009, trying to summarize thoroughly the most relevant findings and the last advances in this fild, from the first steps to this day.
Conclusion: Despite the great lack of knowledge existing, especially the need for achieving the identification of kidney, urothelium and prostate stem cells, this shouldn't prevent researchers from translating the laboratory results to the clinical work.
Key words: Stem cells. Cell therapy. Regenerative medicine. Tissue engeneering. Urology. Urothelium. Urinary bladder. Urethra. Prostate.
Introducción
El estudio de las células madre y su aplicación en la urología mediante la terapia celular, la ingeniería tisular y la medicina regenerativa es un campo que poco a poco va arrojando resultados prometedores. Si bien aún no ha sido posible el aislamiento y caracterización de las células madre renales, uroteliales o prostáticas, esto no ha sido un impedimento para que la investigación centrada en el urotelio, la vejiga y la próstata haya ofrecido importantes avances en los últimos años. El objetivo de esta revisión ha sido, siguiendo la revisión que realizamos en la primera parte de este trabajo, hacer una recopilación lo más completa posible de los hallazgos más relevantes y últimos trabajos publicados en el estudio del tracto urinario inferior: vejiga, próstata y uretra.
Material y métodos
Realizamos una búsqueda electrónica mediante la base de datos Pubmed, tanto de artículos originales como de revisiones, utilizando los criterios de búsqueda stem cells urology, urothelial stem cells, bladder stem cells, prostate stem cells, urethra stem cells, cell therapy urology, tissue engeneering urology y regenerative medicine urology. Hemos hecho una revisión de 30 trabajos publicados hasta noviembre de 2009 sobre el estudio de las células madre uroteliales y prostáticas así como publicaciones centradas en la ingeniería tisular y la medicina regenerativa aplicadas a la vejiga y la uretra. Excluimos los trabajos cuya metodología fuera incorrecta o que no trataran directamente sobre medicina regenerativa, terapia celular o ingeniería tisular en urología.
Urotelio y próstata: técnicas de ingeniería tisular para el tracto urinario
Como comentamos en la primera parte de esta revisión, el urotelio sigue siendo hoy en día un epitelio mal conocido y de difícil cultivo. En el año 1983, autores como Reznikoff y Schmit perfeccionan la metodología del cultivo de células uroteliales obteniendo cultivos celulares monocapa, hasta la fecha únicamente se había logrado cultivar urotelio de origen neoplásico14. En 1992 el grupo de Anthony Atala, de Boston, describe una metodología de cultivo y expansión de células uroteliales humanas obtenidas a partir de biopsias que consigue adherir a mallas biodegradables y trasplantar a ratones atímicos1, lo cual supone un antes y un después en este campo. Posteriormente se publican numerosos trabajos estudiando diferentes técnicas de cultivo de urotelio tanto in vitro como sobre moldes biodegradables, así como sus características moleculares y fisiológicas2 (tabla 1). En España, el primer grupo que publica una metodología de aislamiento y cultivo de células uroteliales es el grupo de De Diego, de Asturias, en 20063.
En la actualidad aún no se han podido localizar las células madre uroteliales, es por ello que los estudios sobre medicina regenerativa con urotelio se están realizando actualmente a partir de cultivos celulares obtenidos de biopsias4-9 y no de células madre aisladas, como en otras disciplinas10,11. No obstante, en los últimos años se están publicando trabajos que pueden suponer una aproximación a la metodología de aislamiento y cultivo de las células progenitoras de urotelio y próstata, a pesar de no haber podido identificarlas por completo12-14. Así, el grupo de Kurzrock, de la universidad de California ha hallado diferencias regionales en el urotelio de vejigas de rata. Con la observación de que el trígono es el área de la vejiga en que mayor número de neoplasias se desarrollan y partiendo de la hipótesis de que el origen de los tumores está en células progenitoras mutadas, estos investigadores han cultivado por separado urotelio vesical caudal y cefálico, estudiando 2 características atribuibles a las células progenitoras: la capacidad proliferativa y de clonogenicidad. Han demostrado una mayor capacidad de formación de colonias y un menor tiempo de duplicación del cultivo en la vejiga caudal, por lo que presumen una densidad mayor de células madre en la región trigonal que en el resto de la vejiga (que según se cree es la única región que deriva del mesodermo, siendo el resto del urotelio vesical de origen endodérmico). Estas diferencias se observan solo hasta el pase 4 de cultivo, lo que los investigadores atribuyen a una selección de las células proliferativas. No han observado nichos de crecimiento como en otros epitelios (intestino, próstata)12. Así pues, es posible que para el aislamiento de las células madre vesicales haya que centrarse en el estudio del trígono especialmente.
Este mismo grupo ha intentado hallar marcadores bioquímicos que puedan definir a las células madre uroteliales y así resulte más fácil localizarlas e identificarlas. β1 integrina, una molécula de adhesión al colágeno tipo IV de la membrana basal, ha sido identificada como marcador de célula madre en otros epitelios, pues es expresado por células con alto potencial clonogénico y proliferativo. Sin embargo, se ha visto que en el urotelio todas las capas marcaban para esta proteína, por lo que se ha comprobado que no es un marcador útil para detección de células progenitoras13.
También, en un reciente trabajo, este grupo señala como posibles candidatas a célula madre urotelial a las llamadas Label Retainig Cells, es decir, células que tras la administración intraperitoneal de un nucleótido marcado como la bromodesoxiuridina son capaces de retenerlo más allá de 12 meses, como muestra del «ciclo lento» característico de las células madre in vivo. La bromodesoxiuridina se incorpora principalmente a los núcleos basales del epitelio y el análisis de posibles marcadores bioquímicos señala a la β4 integrina como el más compatible (proteína de anclaje). Asimismo estas células muestran escasa granularidad en su citoplasma y gran potencial clonogénico in vitro, cualidades comunes a las células madre. Señalan además que, a diferencia del trabajo publicado previamente en el que asumían una mayor concentración de células madre en el trígono, esta vez no han hallado diferencias regionales en la concentración de Label Retainig Cells en la vejiga50.
El grupo de Alessandra Fierabracci publicó en Pediatric Surgery International15 un trabajo en el que consiguieron formar «uroesferas», similares a las ya conocidas «neuroesferas» a partir de muestras de tejido vesical humano. Tras digerir muestras de 1cm3 tomadas de las vejigas de 6 pacientes intervenidos de megauréter congénito con colagenasa IV y descartar los sobrenadantes, se cultivaron las células obtenidas en un medio similar al utilizado para las neuroesferas, obteniendo esferas celulares. Tras varios pases de cultivo exitosos se caracterizaron estas células mediante citometría de flujo observando positividad para CD34 en las 5 líneas analizadas, como marcador de célula madre, con negatividad para CD45 como marcador hematopoyético en todas ellas y débil positividad en algunas líneas para marcadores de diferenciación vesical (Uroplakina II, αActina y Desmina).
Recientemente también se han puesto en interacción células madre embrionarias de ratón con mesénquima embrionario de vejiga de rata, observando la diferenciación de las células de ratón en tejido similar al urotelio, con expresión de factores de transcripcción específicos de tejido endodérmico así como uroplaquinas. Sin embargo se observó la aparición demasiado frecuente de teratomas, lo que, unido a los problemas éticos que supone la utilización de células madre embrionarias en humanos, hace difícil pensar que estos experimentos sean extrapolables a personas16. De estos y similares trabajos, en que se ha obtenido por ejemplo tejido prostático a partir de células embrionarias en contacto con mesénquima urogenital17,18, y sabiendo que vejiga y próstata tienen un origen común en el seno urogenital otra línea de investigación que proponen estos autores sería conocer si las células madre uroteliales sufren una transdiferenciación a epitelio prostático o si ambas estructuras comparten una célula progenitora común.
Ingeniería tisular aplicada a la uretra
En el año 2002 el grupo de Atala publica un trabajo en que se comparan los resultados obtenidos en 2 grupos de conejos macho a los que se realizó reconstrucción uretral mediante injertos tubulizados. Sabiendo que la experiencia clínica ha demostrado que las uretroplastias realizadas con injertos tubulizados no han dado buen resultado, Atala propone utilizar injertos poblados de células autólogas obtenidas de biopsias de vejiga de los propios conejos. Así, realiza una reconstrucción de uretra peneana con el injerto tubulizado hecho a partir de una matriz de colágeno sin células en 10 de los conejos, y con el mismo tipo de injerto pero poblado de células en otros 10. Compara al cabo de un mes los resultados demostrando la formación de fístulas o estenosis en todos los injertos acelulares mientras que los injertos poblados de células no muestran ningún tipo de complicación con uretrografías de aspecto normal. El análisis histológico demostró una estructura tisular organizada, comparable a la de la uretra sana, sin signos de fibrosis ni de inflamación, y con buena vascularización, mientras que esto no fue así en los injertos no poblados19,20.
Años después, en 2008, Antony Atala publica junto a su grupo de la Wake Forest University un ensayo comparando resultados de la técnica quirúrgica Gold-Standard en las estenosis uretrales, la plastia con mucosa bucal, con los de la plastia mediante injertos con matrices acelulares tratadas, esta vez sin poblarlas de células, obteniendo mejores resultados con la primera, aunque concluye que la segunda puede ser una buena opción para estenosis no intervenidas previamente21.
Ingeniería tisular aplicada a la vejiga
Se han publicado en los últimos años 3 trabajos del grupo de Boston. En el primero de ellos realizaron una cistectomía parcial (50% aproximadamente) seguida de cistoplastia a 10 perros Beagle. El material utilizado para la cistoplastia fueron unas matrices acelulares obtenidas de submucosa vesical. En 5 de estos perros se obtuvieron del material de la cistectomía células uroteliales y musculares que se cultivaron y expandieron por separado. Después se cubrieron las matrices con estas células (la capa interna se incubó con las células uroteliales y la externa con las células musculares) y se realizó la cistoplastia con ellas. En los otros 5 perros se realizó la cistoplastia con las mismas matrices, pero sin poblarlas de células. Al cabo de 2-3 meses se realizaron estudios fluoroscópicos y urodinámicos que mostraron un aspecto normal de todas las vejigas, con una buena distensibilidad, demostrando una capacidad media del 99% de la capacidad preoperatoria en las vejigas tratadas con matrices pobladas de células, frente a un solo un 30% en las vejigas con matriz acelular. Se extirparon las vejigas para analizarlas, observándose una estructura histológica normal en todas ellas, pero con una capa muscular mayor y un mayor número de fibras nerviosas en las primeras6.
El segundo de los trabajos publicados describe la creación de unos moldes a partir de unas matrices acelulares de ácido poliglicólico, poblados de células uroteliales y musculares lisas como en el trabajo anterior, obtenidas mediante una biopsia transmural de vejiga por vía suprapúbica, también en perros Beagle. Se realizó en este caso una cistectomía subtotal conservando únicamente el trígono en 14 perros y se hicieron 3 grupos: en el grupo «A» se realizó cierre simple de la vejiga, en el «B», reconstrucción vesical con molde sin células y en el «C» reconstrucción con el molde poblado de células, con control urodinámico y cistografía a los 1, 2, 3, 4, 6 y 11 meses y sacrificando a los animales de forma escalonada en los mismos intervalos para estudio histológico. Se observó una capacidad vesical media del 95% de la previa en los animales del grupo C frente al 46% del grupo B y al 20% del A, con una distensibilidad media del 106% en C, 42% en B y solo 10% en A. En las cistografías se evidenció una tamaño normal de las vejigas del grupo C con colapso parcial en el B y tamaño muy reducido en el A. El estudio histológico e inmunohistoquímico mostró una histología vesical normal en los grupos A y C con marcada fibrosis en B, con aspecto macroscópico normal en todos ellos, tan solo con cierto colapso en el grupo B7 (figura 1).
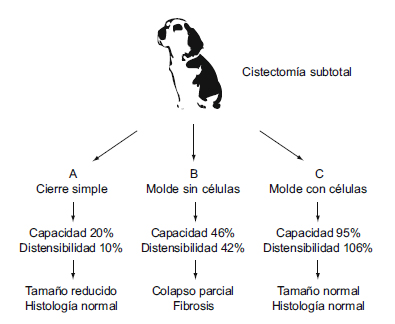
Figura 1. Reconstrucción vesical en perros Beagle.
El tercer trabajo y más reciente publicado por este grupo es un ensayo clínico en 7 pacientes afectos de vejiga neurógena por mielomeningocele (edad entre 4-19 años) a los que se realizó una cistoplastia de aumento utilizando moldes de matriz acelular poblados de células expandidas in vitro. Mediante una pequeña incisión suprapúbica, se tomaron biopsias transmurales de cúpula vesical a todos los pacientes, y las células uroteliales y musculares se cultivaron y expandieron por separado, como en experimentos previos. Las matrices utilizadas se fueron perfeccionando al cabo del tiempo, de tal manera que en los primeros pacientes eran de submucosa vesical acelular mientras que en los últimos eran de una mezcla de colágeno con ácido poliglicólico, que se vio que daban mejor resultado. Se poblaron por ambas caras como en trabajos anteriores y se realizó la cistoplastia a cada uno de los pacientes, algunos de ellos cubriendo la zona con omento y otros sin cubrir. El seguimiento fue de hasta 5 años (22-61 meses, con un seguimiento medio de 46 meses). Se realizaron estudios urodinámicos y urográficos pre y postoperatorios obteniendo resultados favorables en cuanto a capacidad, contractilidad y distensibilidad, con mejores resultados en los pacientes en que se utilizó la matriz de PGA colágeno y el colgajo de omento. Las biopsias mostraron una estructura histológica normal. No se observaron fístulas ni ninguna de las complicaciones propias de la enterocistoplastia tales como alteraciones metabólicas, formación de cálculos o formación de moco, siendo también el postoperatorio menos traumático al no realizar ninguna anastomosis intestinal. En resumen, se obtuvieron resultados funcionales similares a los de una enterocistoplastia evitando muchos de los aspectos negativos de esta8.
Recientemente, el mismo grupo ha estudiado también los efectos que puede tener a nivel local así como a nivel sistémico el uso de dichos moldes poblados de células en perros, observando que tras 6 meses de seguimiento no hay indicios de que exista reacción inflamatoria alguna, y presentando los injertos una buena función in vivo e in vitro9.
Riesgos y dificultades
No cabe duda que es necesario continuar la búsqueda de las células madre propias del urotelio. Sin embargo, hay que asumir también que un requisito fundamental para que la medicina regenerativa se convierta en un tratamiento aplicable en un futuro próximo es que la obtención del material a cultivar se realice de la forma más inocua posible. Así, muchos grupos centran sus esfuerzos en obtener células uroteliales cultivables a partir de líquidos de irrigación vesical o de muestras de orina directamente, evitando así la toma de biopsias vesicales22,23. Asimismo, también se es consciente de que en ciertos casos no es posible obtener muestras de mucosa vesical o músculo liso para su cultivo por hallarse esta enferma, como es el caso de los tumores vesicales. Por ello otros equipos están buscando la manera de transdiferenciar células madre de otros orígenes, como la médula ósea o los folículos pilosos, en células de urotelio24,25, o células derivadas de tejido adiposo en células musculares lisas para formar moldes vesicales26. Finalmente hay que destacar los esfuerzos realizados por otros grupos para mejorar las características de los moldes sobre los que se cultivan las células, de manera que no solo sean bien tolerados por el organismo27, sino que además puedan poseer características que mejoren los resultados funcionales del injerto, como los moldes de ácido poliglicólico recientemente diseñados por el grupo de Atala, que permiten la liberación de pequeñas cantidades de oxígeno durante varios días tras el implante mejorando la viabilidad celular hasta que el injerto haya podido vascularizarse adecuadamente28. También se ha descrito un mejor y más rápido desarrollo de la mucosa urotelial y del músculo liso en vejigas fabricadas in vitro utilizando dispositivos que simulan la mecánica vesical normal de llenado-vaciado29.
Las expectativas y aspiraciones futuras en este campo son varias: además de pretender aislar y caracterizar definitivamente las células madre de los diferentes órganos urogenitales, se pretende perfeccionar las técnicas de diseño de órganos urológicos utilizando matrices acelulares biodegradables, así como aplicar los conocimientos que se vayan adquiriendo al estudio oncológico (partiendo de la idea cada vez más generalizada de que el origen de los tumores se encuentra en células madre mutadas) y unir terapia celular y terapia génica, modificando genéticamente los cultivos celulares mediante transfección con plásmidos5,6,30.
Conclusión
En urología existen importantes barreras aún por franquear, la mayor de ellas es conseguir la identificación, aislamiento y cultivo de las células madre renales, uroteliales y prostáticas humanas. Sin embargo, si bien esto es una de las principales dianas a las que debe apuntar la investigación actual, autores como Atala han demostrado que la falta de conocimiento exacto de estas células madre no es un impedimento para la aplicación a día de hoy de la medicina regenerativa para la patología urológica, obteniendo cultivos celulares a partir de biopsias de vejiga adulta, o de orina o lavados vesicales como han hecho otros grupos. No dudamos que entre las células obtenidas con dichos métodos deben hallarse células madre de mucosa vesical, y que estas juegan un papel decisivo en el desarrollo de estos cultivos gracias a su importante capacidad clonogénica in vitro.
El conocimiento de las células madre debe por otro lado abrirnos las puertas de la investigación oncourológica, ya que, tal y como señalan numerosas teorías, es muy probable que el origen de los tumores sea una única célula madre mutada. La investigación a nivel molecular con dichas células puede esclarecer muchas dudas sobre el origen y la formación de los tumores urológicos. El grupo de Kurzrock, de la universidad de California, se está aproximando mucho al aislamiento y caracterización de estas células madre, y como hemos visto, ya ha obtenido importantes resultados sobre la posible localización y marcadores de esas células.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Atala A., Vacanti J.P., Peters C.A., Mandell J., Retik A.B., Freeman M.R. Formation of urothelial structures in vivo from dissociated cells attached to biodegradable polymer scaffolds in vitro. J Urol. 1992; 148(2 Pt 2):658-62. [ Links ]
2. Cilento B.G., Freeman M.R., Schneck F.X., Retik A.B., Atala A. Phenotypic and cytogenetic characterization of human bladder urothelia expanded in vitro. J Urol. 1994; 152(2 Pt 2):665-70. [ Links ]
3. De Diego Rodríguez E., Roca Edreira A., Villanueva Peña A., Meana Infiesta A., Gómez Llames S., Martín García B., et al. In vitro three-dimensional reconstruction of human bladder mucosa. Actas Urol Esp. 2006; 30:195-205. [ Links ]
4. Atala A. Advances in tissue and organ replacement. Curr Stem Cell Res Ther. 2008; 3:21-31. [ Links ]
5. Christ G., Andersson K.E., Atala A. The future of bladder research: molecular profiling, new drug targets, gene therapy, and tissue engineering. Curr Urol Rep. 2007; 8:95-9. Review. [ Links ]
6. Yoo J.J., Meng J., Oberpenning F., Atala A. Bladder augmentation using allogenic bladder submucosa seeded with cells. Urology. 1998; 51:221-5. [ Links ]
7. Oberpenning F., Meng J., Yoo J.J., Atala A. De novo reconstitution of a functional mammalian urinary bladder by tissue engineering. Nat Biotechnol. 1999; 17:149-55. [ Links ]
8. Atala A., Bauer S.B., Soker S., Yoo J.J., Retik A.B. Tissue-engineered autologous bladders for patients needing cystoplasty. Lancet. 2006; 367:1241-6. [ Links ]
9. Kwong T.G., Yoo J.J., Atala A. Local and systemic effects of a tissue engineered neoblader in canine cystoplasty model. J Urol. 2008; 179:2035-41. [ Links ]
10. Takahashi J. Stem cell therapy for Parkinson's disease. Expert Rev Neurother. 2007; 7:667-75. Review. [ Links ]
11. Karnieli O., Izhar-Prato Y., Bulvik S., Efrat S. Generation of Insulin-producing Cells From Human Bone Marrow Mesenchymal Stem Cells By Genetic Manipulation. Stem Cells. 2007. [ Links ]
12. Nguyen M.M., Lieu D.K., deGraffenried L.A., Isseroff R.R., Kurzrock E.A. Urothelial progenitor cells: regional differences in the rat bladder. Cell Prolif. 2007; 40:157-65. [ Links ]
13. Lieu D.K., Degraffenried L.A., Isseroff R.R., Kurzrock E.A. Beta1 integrin expression pattern in transitional urothelium does not allow for efficient stem cell enrichment as in other epithelia. Tissue Eng. 2007; 13:263-70. [ Links ]
14. Kurzrock E.A., Lieu D.K., Degraffenried L.A., Chan C.W., Isseroff R.R. Label-Retaining Cells of the Bladder: Candidate Urothelial Stem Cells. Am J Physiol Renal Physiol. 2008; 294:F1415-21. [ Links ]
15. Fierabracci A., Caione P., Giovine M.D., Zavaglia D., Bottazzo G.F. Identification and characterization of adult stem/progenitor cells in the human bladder (bladder spheroids): perspectives of application in pediatric surgery. Pediatr Surg Int. 2007. Online article. [ Links ]
16. Oottamasathien S., Wang Y., Williams K., Franco O.E., Wills M.L., Thomas J.C., et al. Directed differentiation of embryonic stem cells into bladder tissue. Dev Biol. 2007; 304:556-66. [ Links ]
17. Taylor R.A., Cowin P.A., Cunha G.R., Pera M., Trounson A.O., Pedersen J., et al. Formation of human prostate tissue from embryonic stem cells. Nat Methods. 2006; 3:179-81. [ Links ]
18. Aboseif S., El-Sakka A., Young P., Cunha G. Mesenchymal reprogramming of adult human epithelial differentiation. Differentiation. 1999; 65:113-8. [ Links ]
19. Atala A. Experimental and clinical experience with tissue engineering techniques for urethral reconstruction. Urol Clin North Am. 2002; 29:485-92. ix. Review. [ Links ]
20. De Filippo R.E., Yoo J.J., Atala A. Urethral replacement using cell seeded tubularized collagen matrices. J Urol. 2002; 168:1789-92. [ Links ]
21. El-Kassaby A., AbouShwareb T., Atala A. Randomized comparative study between buccal mucosal and acellular bladder matrix grafts in complex anterior urethral strictures. J Urol. 2008; 179:1432-6. [ Links ]
22. Nagele U., Maurer S., Feil G., Bock C., Krug J., Sievert K.D., et al. In vitro investigations of tissue-engineered multilayered urothelium established from bladder washings. Eur Urol. 2008; 54:1414-22. [ Links ]
23. Zhang Y., McNeill E., Tian H., Soker S., Andersson K.E., Yoo J.J., et al. Urine derived cells are a potential source for urological tissue reconstruction. J Urol. 2008; 180:2226-33. [ Links ]
24. Anumanthan G., Makari J.H., Honea L., Thomas J.C., Wills M.L., Bhowmick N.A., et al. Directed differentiation of bone marrow derived mesenchymal stem cells into bladder urothelium. J Urol. 2008; 180(4 Suppl):1778-83. [ Links ]
25. Drewa T., Joachimiak R., Kaznica A., Wisniewska-Skopinska J., Sionkowska A., Sir J., et al. Comparison of growth of the follicle and mesenchymal stem cells to urothelial cells and fibroblasts on collagen scaffold. Polim Med. 2008; 38:33-42. [ Links ]
26. Jack G.S., Zhang R., Lee M., Xu Y., Wu B.M., Rodríguez L.V. Urinary bladder smooth muscle engineered from adipose stem cells and a three dimensional synthetic composite. Biomaterials. 2009; 30:3259-70. [ Links ]
27. Pariente J.L., Kim B.S., Atala A. In vitro biocompatibility assessment of naturally derived and synthetic biomaterials using normal human urothelial cells. J Biomed Mater Res. 2001; 55:33-9. [ Links ]
28. Oh S.H., Ward C.L., Atala A., Yoo J.J., Harrison B.S. Oxygen generating scaffolds for enhancing engineered tissue survival. Biomaterials. 2009; 30:757-62. [ Links ]
29. Farhat W.A., Yeger H. Does mechanical stimulation have any role in urinary bladder tissue engineering?. World J Urol. 2008; 26:301-5. Review. [ Links ]
30. Zhang X., Atala A., Godbey W.T. Expression-targeted gene therapy for treatment of transitional cell carcinoma. Cancer Gene Ther. 2008. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
tpastorn@yahoo.es
(T. Pastor-Navarro)
Recibido 17 Diciembre 2009
Aceptado 8 Marzo 2010















