Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicina Intensiva
versão impressa ISSN 0210-5691
Med. Intensiva vol.31 no.1 Jan. 2007
CARTAS AL DIRECTOR
Ventriculitis por Listeria
Listeria induced ventriculitis
O. Rua Galisteo; I. Keituqwa Yáñez1; L. López Sánchez
Servicio de Medicina Intensiva. Hospital Infanta Cristina. Badajoz. España.
Sr. Director:
Presentamos el caso de un paciente de 39 años con antecedentes de hipertensión arterial, dislipemia y trasplante renal, con insuficiencia renal moderada por rechazo crónico en tratamiento con ciclosporina, micofenolato mofetil y prednisona.
Ingresó en un hospital comarcal por presentar cuadro de fiebre, cefalea, náuseas y vómitos de 48 horas de evolución. Se realizó tomografía axial computarizada (TAC) craneal sin contraste (fig. 1), apreciándose lesión temporoparietal derecha de 2,8 x 2,6 cm compatible con absceso cerebral.
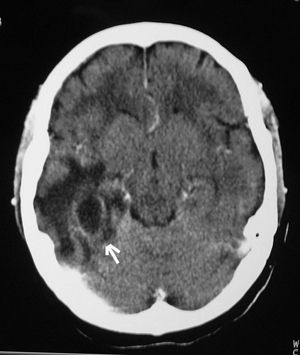
Figura 1. Lesión hipodensa temporoparietal derecha.
Se trasladó al paciente a nuestro hospital, para valoración por el Servicio de Neurocirugía. A su ingreso presentaba: hemoglobina 11 g/dl; leucocitos 16.300/mm3 (84% neutrófilos); plaquetas 212.000/ mm3, creatinina 3,5 mg/dl, sodio 143 mEq/l, potasio 4,2 mEq/l, actividad de protrombina 90% y tiempo parcial de tromboplastina activada 27 segundos. Se inició tratamiento con dexametasona, ceftriaxona y metronidazol.
El deterioro neurológico persistió a pesar de tratamiento antibiótico empírico durante 48 horas, sin observarse cambios en una nueva TAC craneal con contraste y en una resonancia magnética nuclear (RMN) craneal. Se realizó punción estereotáxica obteniéndose material estéril. Se diagnosticó de tumor cerebral retirándose el tratamiento antibiótico.
Continuó el empeoramiento neurológico, apareciendo crisis comiciales focales que fueron tratadas con fenitoína por vía intravenosa. Se realizó nueva TAC craneal apreciándose hidrocefalia, por lo que se colocó una válvula ventriculoperitoneal, sin mejoría clínica. En el líquido cefalorraquídeo (LCR) se observaron los siguientes resultados: hematíes 28.800 células/mm3, leucocitos 2.050 células/mm3 (84% polimorfonucleares), glucosa 34 mg/dl, proteínas 564 mg/dl; tinción de Gram sin apreciarse microorganismos. En los hemocultivos creció Listeria monocytogenes. Se diagnosticó de meningitis bacteriana, iniciándose nuevamente antibioterapia empírica con ceftriaxona y vancomicina.
Al octavo día ingresó en la Unidad de Cuidados Intensivos en situación de coma (Glasgow Coma Scale [GCS] 5 puntos). Tras intubación y estabilización hemodinámica se realizó TAC craneal con contraste, observándose persistencia de hidrocefalia a pesar de válvula ventriculoperitoneal. La analítica de ingreso fue: hemoglobina 10,8 g/dl, leucocitos 7.200/mm3, plaquetas 225.000/mm3; sodio 147 mEq/l, potasio 6,4 mEq/l, glucemia 148 mg/dl y creatinina 4,2 mg/dl. En el LCR: hematíes 7.200 células/mm3, 400 células/mm3 l (95% polimorfonucleares), glucosa 60 mg/dl y proteínas 814 mg/dl. Se aisló, L. monocytogenes sensible a ampicilina y vancomicina. Se realizó craneotomía temporal derecha con exéresis de absceso cerebral sin retirarse la válvula ventriculoperitoneal. En el cultivo creció el mismo microorganismo. Pocas horas después el paciente presentaba GCS de 3 puntos, pupilas medias arreactivas. En la TAC craneal (fig. 2) se apreciaba ocupación ventricular por material de similar densidad que el parénquima cerebral. Se drenó material purulento semejante al evacuado del absceso por punción del reservorio de la válvula. En situación de shock séptico se objetivaron signos clínicos de muerte encefálica, que se confirmó mediante eco-doppler transcraneal. El enfermo falleció a las 24 horas de la intervención.
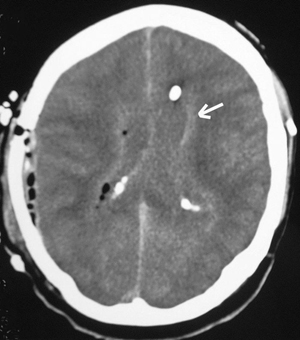
Figura 2. Ocupación de los ventrículos laterales.
En los EE.UU. se registran aproximadamente 1.500-2.000 casos de absceso cerebral por año, siendo la incidencia mayor en los países en vías de desarrollo.
Los principales factores de riesgo son las patologías pulmonares, cardiopatía cianótica congénita, endocarditis bacteriana, traumatismos de cráneo penetrantes y, cada vez en mayor proporción, los pacientes inmunocomprometidos que pueden presentar abscesos cerebrales por microorganismos menos frecuentes, como puede ser la L. monocytogenes1,2.
Antes de 1980 el origen habitual de un absceso cerebral era la propagación por contigüidad. En la actualidad, la diseminación hematógena es la causa más frecuente. En el 25% de los casos no pudo hallarse la fuente que dio origen al absceso3.
Los patógenos involucrados en la génesis de los abscesos cerebrales son múltiples y dependen del sitio primario de infección, de la edad del paciente y de su estado inmunológico4. Los microorganismos más frecuentes son los estreptococos anaerobios o microaerófilos, un 33-50%. Los abscesos cerebrales por L. monocytogenes se producen principalmente en pacientes inmunocomprometidos, siendo la afectación del sistema nervioso central más frecuente la meningitis, formándose abscesos únicamente en el 10% de los casos. La asociación de absceso cerebral y meningitis es muy infrecuente4,5, salvo en infección por L. monocytogenes, que además suele asociarse a bacteriemia con hemocultivos positivos en el 85-100% de los casos2. Aunque la punción lumbar suele estar contraindicada en los pacientes con abscesos cerebrales, en los casos en los que se realizan los cultivos del LCR son positivos en el 6-22%6. En nuestro caso tanto en LCR como en hemocultivos se aisló el germen, a pesar de llevar varios días con tratamiento antibiótico.
El cuadro clínico suele deberse al edema perilesional que produce aumento de la presión intracraneal, predominando la cefalea en el 70% de los pacientes. El empeoramiento brusco con aparición de meningismo puede significar rotura del absceso al espacio ventricular, lo cual se acompaña de alta mortalidad7,8. La presentación en pacientes inmunocomprometidos puede enmascararse por la respuesta inflamatoria disminuida7,8.
Ante la sospecha de una infección del sistema nervioso central en un paciente inmunocomprometido y en tratamiento con glucocorticoides, a pesar de obtener líquido estéril tras punción, si la clínica y las pruebas de imagen nos orientan hacia absceso cerebral deberá ser tratado como tal.
La mortalidad del absceso cerebral es inferior al 15%, pero en el caso de rotura al sistema ventricular la mortalidad es del 80-100%. Aunque no se ha descrito la asociación absceso cerebral con rotura al espacio ventricular por L. monocytogenes en la literatura revisada.
Bibliografía
1. Lorber B. Listeriosis. Clin Infect Dis. 1997;24:1-112.
2. Crocker EF, Leicester J. Cerebral abscess due to Listeria monocytogenes. Med J Aust. 1976;1:90-2.
3. Mamelak AN, Mampalam T, Obana WG, Rosenblum ML. Improved management of multiple brain. abscesses: A combined surgical and medical approach. Neurosurgery. 1995;36:76-86.
4. Tunkel RA, Mandell, Douglas, Bennet. Enfermedades infecciosas. Principios y práctica. Buenos Aires: Editorial Médica Panamericana SA; 2002. p. 1232-47.
5. Canale DJ. William Macewen and the treatment of brain abscess: Revisited after one hundred years. J Neurosurg. 1996;84: 133-42.
6. Fritz DP, Nelson PB. Brain Abscess en Central Nervous System Infectious Diseases and Therapy. En: Roos KL, editor. New York: Marcel Dekker; 1997. p. 481-98.
7. Britt RH, Enzmann DR. Clinical stages of human brain abscess on serial CT scans after contrast infusion. Computerized tomographic, neuropathological, and clinical correlations. J Neurosurg. 1983;59:972-89.
8. Seydoux C, Francioli P. Bacterial brain abscess: Factors influencing mortality and sequelae. Clin Infect Dis. 1992;15:394-401.














