Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Medicina Intensiva
versión impresa ISSN 0210-5691
Med. Intensiva vol.33 no.6 ago./sep. 2009
Trabajo y patrón respiratorio con diferentes niveles de ventilación asistida proporcional
Respiratory work and pattern with different proportional assist ventilation levels
Francisco Ruiz-Ferrón, Juan Machado, Antonia Morante, Silvia Galindo, Ana Castillo y Luis Rucabado
Servicio de Cuidados Críticos y Urgencias, Unidad de Medicina Intensiva, Hospital Médico-Quirúrgico, Complejo Hospitalario de Jaén, Jaén, España
Dirección para correspondencia
RESUMEN
Objetivo: Estudiar el grado mínimo de asistencia, en ventilación proporcional asistida (VPA), que disminuya el trabajo respiratorio a límites fisiológicos (0,6 j/l), y la relación entre los cambios en el patrón respiratorio y el esfuerzo que realiza el paciente a diferentes niveles de VPA. Diseño: estudio de cohortes prospectivo. Ámbito: Unidad de Medicina Intensiva polivalente del Complejo Hospitalario de Jaén.
Pacientes y métodos: Se incluye a 12 pacientes que han precisado ventilación mecánica prolongada, y cumplen criterios para iniciar la retirada del respirador. Intervenciones: utilizamos el respirador Puritan-Bennett 840 en modo proporcional asistido. De forma aleatoria se modifica el porcentaje de asistencia entre el 5 y el 80%, en intervalos del 10%. Antes de cada modificación del nivel de VPA, el paciente recibe ventilación asistida controlada por volumen seguida de presión soporte. Principales variables de interés: medimos la mecánica respiratoria antes del inicio de VPA y, en este modo de ventilación asistida, el patrón respiratorio y el trabajo respiratorio.
Resultados: El descenso en la asistencia respiratoria con VPA conlleva un aumento significativo del trabajo respiratorio, que va desde 0,2 ± 0,07 (0,1-0,3) j/l con VPA80 hasta 0,9 ± 0,2 (0,4-1,5) j/l con VPA5 (p = 0,002). El coeficiente de correlación entre el nivel de VPA y el trabajo respiratorio (medido en j/l y j/min) fue r = -0,8 y -0,6, respectivamente. El grado mínimo de asistencia en relación con un trabajo fisiológico fue del 30% (0,63 ± 0,13 j/l). Excepto el volumen corriente que aumentó de forma significativa (VPA80 de 0,4 ± 0,1; VPA5 de 0,3 ± 0,1; p = 0,02), los demás parámetros que definen el patrón respiratorio no cambiaron con el aumento de VPA.
Conclusiones: En el grupo de pacientes estudiado, al aumentar la asistencia respiratoria con VPA disminuye el trabajo respiratorio, sin cambiar el patrón respiratorio de forma significativa. Valores menores del 30% de VPA conllevan un excesivo trabajo respiratorio.
Palabras clave: Ventilación mecánica; Interacción paciente-respirador; Ventilación proporcional asistida; Trabajo respiratorio.
ABSTRACT
Objective: To study the minimum assistance level during proportional assist ventilation (PAV) to decrease the work of breathing to physiological limits (0.6 j/l) and the relationship between breathing pattern changes and respiratory effort at different PAV levels. Design: Prospective cohort study. Setting: Polyvalent intensive care unit of a teaching hospital of Jaen, Spain.
Patients and methods: Twelve long-term mechanical ventilated patients who met criteria to initiate weaning from the ventilator. Interventions: We used the Puritan-Bennett 840 ventilator in proportional assist ventilation. The percentage of support was randomly modified between 5% and 80%, in intervals of 10%. Prior to the change in the PAV level, the patients were ventilated in assist-volume control followed by pressure support ventilation. Main variables of interest: Before PAV, we measured the respiratory mechanics and the breathing pattern and work of breathing during this mode.
Results: The decrease in respiratory assist in PAV was related to significantly higher work of breathing, this going from 0.2 ± 0,07 (0.1-0.3) j/l with PAV80 to 0.9 ± 0.2 (0.4-1.5) j/l with PAV5 (p = 0.002). The coefficient correlation between PAV level and work of breathing (measured as j/l and j/min) was r = -0.8 and -0.6, respectively. Minimum PAV level related with physiological work of breathing was 30% (0.63 ± 0.13 j/l). Except for the tidal volume that increased significantly (PAV80 vs PAV5 = 0.4 ± 0.1 vs 0.3 ± 0.1; p = 0.02), the remaining variables defining the breathing pattern did not changed with the increase in PAV.
Conclusions: In the group of patients studied, the increase in the PAV levels decreases work of breathing, without significantly changing the breathing pattern. Levels lower than 30% of PAV are associated to excessive work of breathing.
Key words: Mechanical ventilation; Patient-ventilator interactions; Proportional assist ventilation; Work of breathing.
Introducción
La ventilación asistida es necesaria en pacientes con impulso respiratorio normal o aumentado, que no pueden mantener una adecuada respiración espontánea por debilidad muscular y/o anormal mecánica respiratoria, su empleo representa hasta el 50% del tiempo total de soporte ventilatorio1. Es fundamental en ventilación asistida una adecuada interacción entre el paciente y el respirador, punto con frecuencia subestimado2, y que puede prolongar la retirada definitiva de este último3. La ventilación proporcional asistida (VPA) es un modo de ventilación diseñado para mejorar la sincronía con el respirador4, aunque tiene otras utilidades, como el estudio de la estabilidad del centro respiratorio5. Este modo de ventilación no impone un patrón respiratorio, sino que se programa un porcentaje de asistencia, por lo tanto, es el propio centro respiratorio del paciente lo que determina el patrón de ventilación más adecuado6, con lo que mejora la interacción con el respirador7. Para ello, se precisa medir la mecánica respiratoria del paciente, y estimar las demandas de flujo y volumen8.
Durante la VPA es necesario programar un grado de asistencia que evite esfuerzo o reposo excesivos por el riesgo tanto de fatiga como de atrofia muscular, respectivamente2. Aunque habitualmente las variables que definen el patrón respiratorio se utilizan para valorar el esfuerzo que realiza el paciente, esta aproximación en pacientes críticos es, al menos, cuestionable9. El objetivo de nuestro estudio es determinar, en VPA, el mínimo grado de asistencia respiratoria relacionado con un trabajo respiratorio mayor que el fisiológico, y los cambios en el patrón respiratorio con diferentes grados de asistencia respiratoria.
Pacientes y métodos
Durante un periodo de 3 meses, se estudió a un grupo de pacientes que precisaban ventilación mecánica, ingresados en una unidad de medicina intensiva polivalente de un hospital de segundo nivel. El protocolo de estudio fue aprobado por el comité de investigación del hospital e informamos al paciente y/o familiar de su realización.
Pacientes
Se incluyó a 12 pacientes que precisaban ventilación mecánica por fallo respiratorio agudo de diferentes etiologías (tabla 1), en situación clínica estable y con criterios de inicio de soporte respiratorio parcial, pero no para realizar una prueba de desconexión del respirador. La sedación se había retirado al menos 24 horas antes, pero se mantuvo aún un valor residual de sedación de 3 puntos en la escala de Ramsay. Posición en decúbito supino con el cabecero elevado 30o. En todos los pacientes la intubación fue endotraqueal translaríngea con un diámetro de tubo endotraqueal entre 7,5 y 8,5 mm. Se monitorizó de forma continua la frecuencia cardíaca, la frecuencia respiratoria, la presión arterial y la pulsioximetría, sin utilizar ninguna instrumentación adicional.
Protocolo de ventilación
Todos los pacientes recibieron ventilación mecánica con un respirador Puritan-Bennett 840 (Tyco, Gosport, Reino Unido), equipado con el modo VPA. Éste realiza un análisis automático10,11 de la elastancia (EstPAV+) y las resistencias espiratorias (RsrPAV+). Al inicio de la VPA, estas mediciones se realizan en 4 ciclos consecutivos. El primer nivel de asistencia se realiza considerando la resistencia de la vía aérea artificial y un valor de resistencia y distensibilidad (Csr) ajustado al peso del paciente. Luego, el respirador, de forma automática, repite las mediciones al azar a intervalos de 4-10 ciclos respiratorios. Mediante oclusiones de 300 ms al final de la inspiración, mide la presión meseta (Pmeseta) para el cálculo de la distensibilidad considerando el valor de PEEP (Csr = volumen corriente [Vc] / Pmeseta - PEEP). Esta oclusión no interfiere con el patrón respiratorio espontáneo, ya que el aumento en TI mecánico evoca una débil respuesta neuromuscular12. Las resistencias espiratorias totales se miden en la curva de flujo espiratorio tras una oclusión, utilizando el valor medio de 3 puntos (máximo flujo y tras 5 y 10 ms). El respirador considera las resistencias in vitro del tubo endotraqueal utilizado (Rtet), lo que permite el cálculo de las resistencias del sistema respiratorio (RsrPAV = Rtot - Rtet). En el modo VPA se programa el porcentaje de descarga (k, máximo del 95%) y el respirador genera una presión según la ecuación de movimiento, considerando la resistencia no lineal del tubo endotraqueal, Paw(t) = K [V'I(t)× (Rtet(t) + RrsPAV) + V(t) × ErsPAV]. Donde Paw(t) es la presión en la vía aérea en un momento determinado, Rtet es la resistencia del tubo endotraqueal dependiente del flujo. V'I(t) es el flujo inspiratorio y V(t) es el volumen corriente.
El respirador muestra el trabajo respiratorio calculado, basado en la monitorización no invasiva de la presión muscular13. Este método asume que la presión total aplicada al sistema respiratorio (Ptotal) es la suma de la presión generada por el respirador (Pres) y la realizada por la musculatura respiratoria del paciente (Pmus), así Ptotal = Pres + Pmus. Si la presión derivada de la inercia es mínima, la presión total es la suma de la disipada en las resistencias (Rsr) y las propiedades elásticas del sistema respiratorio (Esr), éstas son función del flujo (V') y el volumen (V) sobre capacidad residual funcional. De este modo, Ptotal = V' × Rsr + V × Esr. Midiendo la presión total aplicada al sistema, la elastancia y las resistencias, así como el flujo y el volumen (medidos cada 5 ms), se puede calcular la presión muscular. La integración de la presión muscular en función del volumen permite calcular el trabajo respiratorio realizado.
Inicialmente, la ventilación asistida se controló por volumen con flujo constante (AC); la sensibilidad del trigger, por flujo al mínimo nivel sin relación con autociclado, y la PEEP se ajustó al 80% del nivel de auto-PEEP estática medida. Calculamos la mecánica respiratoria (distensibilidad, resistencias y auto-PEEP estática) durante la ventilación mecánica controlada con flujo constante, según la técnica de oclusión con los dispositivos del respirador. Seguidamente, iniciamos la ventilación en presión de soporte, con un grado inicial de asistencia igual a la presión meseta del modo AC, sin modificar la FiO2 ni el valor de PEEP. El nivel de soporte de presión se disminuyó progresivamente hasta que el paciente presentara un impulso respiratorio, sin signos de excesivo trabajo respiratorio (sudoración, utilización de musculatura accesoria, taquicardia, taquipnea, etc.). En ese momento el paciente pasa a VPA; tras un periodo de estabilización, anotamos el trabajo y el patrón respiratorios (volumen corriente, frecuencia respiratoria, volumen minuto, flujo inspiratorio medio, relación tiempo inspiratoriotiempo total del ciclo respiratorio), utilizando el valor medio de 20 ciclos respiratorios. Se modificó, de forma aleatoria, entre el 5 y el 80% el nivel de VPA, en pasos del 10%. Para comenzar la ventilación proporcional asistida en similar estado basal, antes de cada nivel de VPA el paciente pasa a ventilación AC, modificando el patrón de ventilación hasta quedar dependiente del respirador. Previamente al nuevo nivel de VPA se reinicia la ventilación en presión soporte, y se disminuye el grado de asistencia progresivamente. Por lo tanto, el tiempo de cada fase de ventilación y el protocolo completo es variable de un paciente a otro. Después, todos los pacientes quedaron en ventilación con el nivel mínimo de VPA relacionado con un trabajo respiratorio dentro del intervalo clínicamente aceptable (< 0,6 j/l)14.
Analizamos los resultados mediante pruebas no paramétricas y regresión lineal, utilizamos el test de Friedman para comparación de medias. Los datos se expresan como media ± desviación estándar y media (intervalo de confianza de la media del 95%). Consideramos como estadísticamente significativo un valor de p < 0,05.
Resultados
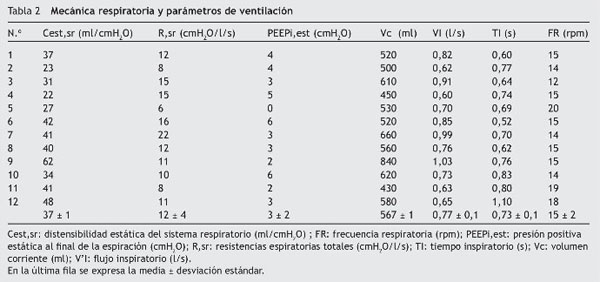
Las características de la mecánica respiratoria y el patrón de ventilación se muestran en la tabla 2.
El trabajo respiratorio calculado disminuye de forma significativa con el aumento en la asistencia respiratoria (fig. 1). Así, con VPA5 es de 0,9 ± 0,2 j/l y con VPA80, 0,2 ± 0,07 j/l (p = 0,002). Medido durante 1 min el trabajo respiratorio también es significativamente menor (VPA5-80, 8,6 ± 4,4 frente a 2,05 ± 0,9 j/min; p = 0,002). El coeficiente de correlación entre el grado de asistencia y el trabajo respiratorio (expresado en j/l frente a j/min) es -0,8 (r = -0,6).
Figura 1 Gráfico de caja de la relación entre el trabajo respiratorio y el nivel
de ventilación proporcional asistida (VPA+).
El nivel óptimo de VPA relacionado con un trabajo dentro del límite fisiológico (0,63 ± 0,13 j/l) fue del 30% de compensación del trabajo respiratorio, pero hay diferencias entre pacientes y, en algunos casos, niveles bajos de asistencia respiratoria disminuyen el trabajo respiratorio de forma significativa. Así, por ejemplo, en 3 pacientes con niveles de asistencia tan bajos como el 10%, el trabajo respiratorio está en intervalo fisiológico (fig. 1).
Analizamos las variables que definen el patrón respiratorio a diferentes niveles de VPA. Si bien entre el grado mínimo de asistencia y el máximo (VPA5-80) los cambios en el volumen corriente son significativos (0,3 ± 0,1 l frente a 0,4 ± 0,1 l; p = 0,02), el resto de los parámetros no cambian significativamente (figs. 2 y 3). Frecuencia respiratoria, 28 ± 10 frente a 26 ± 10 rpm; volumen minuto, 9,8 ± 2,1 frente a 11,2 ± 5,1 l/min; Vt/TI, 0,47 ± 0,14 frente a 0,52 ± 0,16 l/s; TI/Ttotal, 0,37 ± 0,06 frente a 0,35 ± 0,07.

Figura 2 Cambios en el patrón respiratorio con diferentes valores de ventilación proporcional asistida
(VPA+). FR: frecuencia respiratoria; TI: tiempo inspiratorio; Vc: volumen corriente.
Resultados expresados como media (intervalo de confianza del 95%).

Figura 3 Registro representativo del paciente 12, en el que monitorizamos la presión esofágica. Curvas
de presión en vía aérea, esofágica, flujo y volumen durante la ventilación proporcional asistida (VPA+)
al 80 y el 5%. Destacamos entre ambos registros el diferente esfuerzo (presión esofágica) con cambios
no significativos en el patrón respiratorio. Entre ambos grados de asistencia (el 80 frente al 5%), la frecuencia
respiratoria es de 30 y 36 rpm y el volumen corriente de 450 y 300 ml. En el registro inicial podemos observar
oclusiones intermitentes al final de la inspiración para mediciones automáticas de mecánica respiratoria.
Discusión
Nuestros resultados indican que al inicio de la VPA, un grado de asistencia del 30% es suficiente para evitar un excesivo trabajo respiratorio y que los cambios en el patrón respiratorio son poco útiles para inferir el trabajo respiratorio.
Aunque el primer estudio clínico fue publicado en 199215, este modo de ventilación no es de uso habitual. Posiblemente por la dificultad en medir la mecánica respiratoria en ventilación asistida, pues los valores en ventilación controlada no son útiles16. El método ideal sería utilizar un catéter esofágico17, pero pocas unidades disponen del equipo necesario y estas mediciones pueden no ser un perfecto indicador de la presión muscular respiratoria en ventilación asistida18. Se ha intentado reproducir en ventilación controlada el patrón respiratorio espontáneo para medir la mecánica respiratoria19, esto es complicado y precisa sedación profunda. Una alternativa práctica es aumentar progresivamente la asistencia hasta provocar sobrecompensación (runaway)20, pero es necesario tener experiencia con este modo de ventilación. Por otro lado, aun con medidas precisas, en respiración asistida la mecánica respiratoria no es constante, sino que puede cambiar y producir escasa o excesiva asistencia. Por lo tanto, es aconsejable un sistema que mida con cierta frecuencia estos parámetros21. El respirador que utilizamos mide de forma automática e intermitente la mecánica respiratoria10, esto simplifica este modo de ventilación2. Las limitaciones de este sistema pueden deberse al análisis de las resistencias. El valor espiratorio puede ser mayor que el inspiratorio, especialmente en pacientes con limitación al flujo espiratorio22. Además, si bien el software VPA considera la no linealidad en la relación presión/flujo debida al tubo endotraqueal, las resistencias reales pueden ser diferentes de las teóricas23.
El grado de asistencia que disminuye el esfuerzo muscular respiratorio varía en diferentes estudios. Coincidimos con resultados que indican un esfuerzo excesivo con valores de asistencia menores del 31 ± 3% de la elastancia y el 55 ± 5% de las resistencias24. Ranieri et al25, con una asistencia del 40%, disminuyen el producto presión/tiempo a valores normales (10,7 ± 44,7 cmH2O × s-1)26, y Grasso et al19, con valores similares y de asistencia resistiva (44 ± 3) y elástica (58 ± 4). Delaere et al7 describen que una asistencia del 50% es insuficiente para reducir el trabajo respiratorio a intervalo fisiológico. Esta variabilidad ha sido destacada en otros estudios, con valores entre el 32 y el 60%, si bien el valor mínimo parece estar alrededor del 40%20. Esta dispersión puede deberse a la fase evolutiva del fallo respiratorio, la mecánica respiratoria, la fuerza muscular y las demandas ventilatorias20. Así, en la fase aguda del fallo respiratorio, son necesarios valores de asistencia más altos (62,9 ± 12,7%)27. Nuestro estudio también muestra esta variabilidad, en algunos casos con una asistencia del 10%, el trabajo respiratorio calculado puede ser normal. Esto implica que el modo de ventilación debe ser individualizado en cada paciente; de acuerdo con estudios sobre modalidades de ventilación asistida que demuestran que es más importante cómo se utiliza el modo de ventilación que el modo de ventilación en sí28.
En la práctica, la asistencia respiratoria se programa según valoración clínica y variables como el volumen y la frecuencia respiratoria. Pero estos parámetros per se no son un buen indicador del trabajo respiratorio20. Aunque hay datos contradictorios, y un aumento progresivo de la asistencia en presión soporte clásicamente se ha relacionado con mejor ventilación y menor frecuencia respiratoria29. Por otro lado, se ha demostrado que el patrón respiratorio puede ser independiente de la carga mecánica y estar más relacionado con las propiedades mecánicas del sistema30, enfermedad subyacente y factores inherentes al paciente20. Nuestros resultados están de acuerdo con esta aproximación y con estudios en VPA, que demuestran que si bien el esfuerzo respiratorio disminuye de forma significativa, el patrón respiratorio se modifica poco en este modo de ventilación15,20. Incluso una sobrecarga mecánica en VPA no cambia significativamente el patrón respiratorio19. Esto contrasta con estudios en presión de soporte29; sin embargo, el estudio de Giannouli et al24 muestra que el aumento progresivo de la asistencia en presión de soporte disminuye los ciclos asistidos, pero con un aumento de esfuerzos ineficaces, mientras que en VPA la frecuencia respiratoria no se modifica de forma significativa. Esto indica una diferente interacción paciente-respirador en cada modo de ventilación. Además, el patrón respiratorio en pacientes dependientes del respirador está influido por otros factores relacionados con la enfermedad subyacente, parámetros de ventilación31 y efectos residuales de la sedación32. Por lo tanto, parece necesaria una correcta valoración del esfuerzo inspiratorio para pautar adecuadamente el grado de asistencia33.
En nuestro estudio, se ha calculado el trabajo respiratorio. Este análisis no necesita dispositivos adicionales, no es invasivo y tiene una buena correlación con el método estándar34, como se ha demostrado con diferentes valores de ventilación con presión soporte34,35. Las limitaciones de este análisis se deben a que asume que la mecánica respiratoria es lineal y no considera el trabajo dependiente de la auto-PEEP. En pacientes dependientes del respirador estos parámetros (E y R) cambian según el grado de asistencia respiratoria33. Esta limitación posiblemente disminuya si se considera la resistencia del tubo endotraqueal y con mediciones periódicas de estas variables, procedimientos que realiza este respirador. Por otro lado, no considerar el trabajo dependiente de la auto-PEEP puede subestimar el trabajo elástico36. Sin embargo, en la práctica no podemos pensar en mediciones exactas ya que, independientemente del método de medida del trabajo respiratorio, éste puede no estimar adecuadamente el gasto energético de la respiración, debido a la contracción tónica de la musculatura respiratoria, la distorsión de la pared torácica, la rarefacción del gas durante la inspiración o la compresión en espiración, factores que se ven favorecidos por una anormal mecánica respiratoria, taquipnea y una inadecuada interacción entre el paciente y el respirador37.
Con este modo de ventilación, los esfuerzos ineficaces no desaparecen por completo, están favorecidos por la asincronía espiratoria24 y auto-PEEP. En VPA hay un retraso inherente a sensado, procesamiento de señales e inicio de la ventilación. Factores que dependen del tipo de respirador, la constante de tiempo del sistema respiratorio y el grado de asistencia programado38. Más importante son los altos valores de auto-PEEP, ya que el flujo inspiratorio y el volumen instantáneo son los factores determinantes de la presión generada por el respirador8. Por lo tanto, el esfuerzo que contrarresta la PEEPi no es sensado, medido ni asistido por el respirador. Además, una valoración inadecuada de la mecánica respiratoria, por limitación al flujo espiratorio, favorece el runaway39. Sin embargo, la VPA se ha utilizado eficazmente en pacientes con EPOC agudizada39. Uno de los pacientes que estudiamos presentaba agudización de EPOC y recibió ventilación adecuada.
En resumen, los resultados de nuestro estudio muestran que una asistencia respiratoria de más del 30% es suficiente al inicio de la retirada de la VPA. Parece necesario utilizar parámetros directamente indicativos del trabajo respiratorio en lugar de las variables derivadas del patrón de ventilación.
Bibliografía
1. Esteban A, Alía I, Ibañez J, Benito S, Tobin MJ and Spanish lung failure collaborative group. Modes of mechanical ventilation and weaning. A national survey of Spanish hospitals. Chest. 1994;106:1188-93. [ Links ]
2. Racca F, Squadrone V, Ranieri MV. Patient-vetilator interaction during the triggering phase. Respir Care Clin. 2005;11:225-45. [ Links ]
3. Thille AW, Rodríguez P, Cabello B, Lellouche F, Brochard L. Patient-ventilator asynchrony during assisted mechanical ventilation. Intensive Care Med. 2006;32:1515-22. [ Links ]
4. Gay PC, Hess DR, Hill NS. Noninvasive proportional assist ventilation for acute respiratory insufficiency. Comparison with pressure support ventilation. Am J Respir Crit Care Med. 2001;164:1606-11. [ Links ]
5. Meza S, Younes M. Ventilatory stability during sleep studied with proportional assist ventilation (PAV). Sleep. 1996;19: S166. [ Links ]
6. Bigatello LM, Nishimura M, Imanaka H, Hess D, Kimball WR, Kacmarek RM. Unloading of the work of breathing by proportional assist ventilation in a lung model. Crit Care Med. 1997; 25:267-72. [ Links ]
7. Delaere S, Roeseler J, D'hoore W, Matte P, Reynaert M, Jolliet P, et al. Respiratory muscle workload in intubated, spontaneous breathing without COPD: pressure support vs proportional assist ventilation. Intensive Care Med. 2003;29:949-54. [ Links ]
8. Younes M. Proportional assist ventilation, a new approach to ventilatory support. Theory. Am Rev Respir Dis. 1992;145:114-20. [ Links ]
9. Banner MJ, Kirby RR, Kirton OC, Dehaven B, Blanch PB. Breathing frequency and pattern are poor predictors of work of breathing in patients receiving pressure support ventilation. Chest. 1995;108:1338-44. [ Links ]
10. Younes M, Kun J, Masiowski B, Webster K, Roberts D. A method for non-invasive determination of inspiratory resistance during proportional assist ventilation. Am J Respir Crit Care Med. 2001;163:829-39. [ Links ]
11. Younes M, Webster K, Kun J, Roberts D, Masiowski T. A method for measuring passive elastance during proportional assist ventilation. Am J Respir Crit Care Med. 2001;164:50-60. [ Links ]
12. Younes M, Kun J, Webster K, Roberts D. Response of ventilator-dependent patients to delayed opening of exhalation valve. Am J Respir Crit Care Med. 2002;166:21-30. [ Links ]
13. Younes M. Proportional assist ventilation. En: Tobin MJ, editor. Principles and practice of mechanical ventilation. New York: MacGraw-Hill; 1994. p. 349-69. [ Links ]
14. Otis AB. The work of breathing. En: Fenn WO, Rahn H, editores. Handbook of physiology: A critical, comprehensive presentation of physiological knowledge and concepts. Section 3. Respiration. Washington: American Physiological Society; 1964. p. 463-76. [ Links ]
15. Younes M, Puddy A, Roberts D, Light B, Quesada A, Taylor K, et al. Proportional assist ventilation. Results of an initial clinical trial. Am Rev Respir Dis. 1992;145:121-9. [ Links ]
16. D'Angelo E, Calderini G, Torri G, Robatto FM, Bono D, Milic-Emili J. Respiratory mechanics in anesthetized paralyzed humans: effects of flor, volume, and time. J Appl Physiol. 1989;67: 2556-64. [ Links ]
17. Appendini L, Purro A, Gudjonsdottir M, Baderna P, Tatessio A, Zanoboni S, et al. Physiologic response of ventilator-dependent patients with chronic obstructive pulmonary disease to proportional assist ventilation and continuous positive airway pressure. Am J Respir Crit Care Med. 1999;159:1510-7. [ Links ]
18. Gallagher CG, Younes M. Effect of pressure assist on ventilation and respiratory mechanics in heavy exercise. J Appl Physiol. 1989;66:1824-37. [ Links ]
19. Grasso S, Puntillo F, Mascia L, Ancona G, Fiore T, Bruno F, et al. Compensation for increase in respiratory workload during mechanical ventilation. Pressure-support versus proportional-assist ventilation. Am J Respir Crit Care Med. 2000;161:819-26. [ Links ]
20. Marantz S, Patrick W, Webster K, Roberts D, Oppenheimer L, Younes M. Response of ventilator-dependent patients to different levels of proportional assist. J Appl Physiol. 1996;80:397-403. [ Links ]
21. Bonetto C, Caló MN, Delgado MO, Mancebo J. Modes of pressure delivery and patient-ventilator interaction. Respir Care Clin. 2005;11:247-63. [ Links ]
22. Pérez M, Mancebo J. Monitorización de la mecánica ventilatoria. Med Intensiva. 2006;9:440-8. [ Links ]
23. Wright PE, Marini JJ, Bernard GR. In vitro versus in vivo comparison of endotracheal tube airflow resistance. Am Rev Respir Dis. 1989;140:10-6. [ Links ]
24. Giannouli E, Webster K, Roberts D, Younes M. Response of ventilator dependent patients to different levels of pressure support and proportional assist. Am J Respir Crit Care Med. 1999;159:1716-25. [ Links ]
25. Ranieri VM, Giuliani R, Mascia L, Grasso S, Petruzzelli V, Puntillo N, et al. Patient-ventilator interaction during acute hyper-capnia: pressure-support vs. proportional-assist ventilation. J Appl Physiol. 1996:81:426-36. [ Links ]
26. Mitrouska J, Xirouchaki N, Patakas D, Siafakas N, Georgopoulos D. Effects of chemical feedback on respiratory motor and ventilatory output during different modes of assisted mechanical ventilation. Eur Respir J. 1999;13:873-82. [ Links ]
27. Kondili E, Xirouchaki N, Vaporidi K, Kimathianaki M, Georgopoulos D. Short-term cardiorespiratory effects of proportional assist and pressure-support ventilation in patients with acute lung injury/acute respiratory distress syndrome. Anesthesiology. 2006;105:703-8. [ Links ]
28. Chiumello D, Pelosi P, Groci M, et al. Different modes of assisted ventilation in patients with acute respiratory failure. Eur Respir J. 2002;20:925-33. [ Links ]
29. Brochard L, Harf A, Lorino H, Lemaire F. Inspiratory pressure support prevents diaphragmatic fatigue during weaning from mechanical ventilation. Am Rev Respir Dis. 1989;139:513-21. [ Links ]
30. Clark FJ, Euler C. On the regulation of depth and rate of breathing. J Physiol. 1972;222:267-95. [ Links ]
31. Corne S, Gillespie D, Roberts D, Younes M. Effect of inspiratory flow rate on respiratory rate in intubated ventilated patients. Am J Respir Crit Care Med. 1997;156:304-8. [ Links ]
32. Wilson PA, Skatrud JB, Dempsey JA. Effects of slow wave sleep on ventilatory compensation to inspiratory elastic loading. Respir Physiol. 1984;55:103-20. [ Links ]
33. Navalesi P, Hernandez P, Wongsa A, Laporta D, Goldberg P, Gottfried SB. Proportional assist ventilation in acute respiratory failure: effects on breathing pattern and inspiratory effort. Am J Respir Crit Care Med. 1996;154:1330-8. [ Links ]
34. Iotti GA, Braschi A, Brunner JX, Palo A, Olivei MC. Non invasive evaluation of instantaneous total mechanical activity of the respiratory muscles during pressure support ventilation. Chest. 1995;108:208-15. [ Links ]
35. Yamada Y, Shigeta M, Suwa K, Hanaoka K. Respiratory muscle pressure analysis in pressure-support ventilation. J Appl Physiol. 1994;77:2237-43. [ Links ]
36. Rossi A, Gottfried SB, Zocchi L, Higgs BD, Lennox S, Calverley PM, et al. Measurement of static of the total respiratory system in patients with acute respiratory failure during mechanical ventilation. Effect of intrinsic positive end-expiratory pressure. Am Rev Respir Dis. 1985;131:672-7. [ Links ]
37. Tobin MJ, Van de Graaff WB. Monitoring of lung mechanics and work of breathing. En: Tobin MJ, editor. Principles and practice of mechanical ventilation. New York: MacGraw-Hill; 1994. p. 967-1003. [ Links ]
38. Du HL, Ohtsuji M, Shigeta M, Chao DC, Sasaki K, Usada Y, et al. Expiratory asynchrony in proportional assist ventilation. Am J Respir Crit Care Med. 2002;165:972-7. [ Links ]
39. Passam F, Hoing S, Prinianakis G, Siafakas N, Milic-Emili J, Georgopoulos D. Effect of different levels of pressure support and proportional assist ventilation on breathing pattern, work of breathing and gas exchange in mechanically ventilated hypercapnic COPD patients with acute repiratory failure. Respiration. 2003;70:355-61. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: frferron@terra.es
(F. Ruiz Ferrón).
Recibido el 7 de abril de 2008;
Aceptado el 22 de diciembre de 2008