Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Medicina Intensiva
versión impresa ISSN 0210-5691
Med. Intensiva vol.34 no.3 abr. 2010
Fibrilación ventricular refractaria: ¿cuántas veces hay que desfibrilar?
Recurrent refractory ventricular fibrillation: How many times is it necessary to defibrillate?
E. Moreno-Millána, M. Castarnado-Calvob, S. Moreno-Canob y S. Pozuelo-Pozuelob
aServicio de Medicina Intensiva, Hospital Santa Bárbara, Puertollano, Ciudad Real, España
bUrgencias, Hospital Santa Bárbara, Puertollano, Ciudad Real, España
Dirección para correspondencia
RESUMEN
La fibrilación ventricular (FV) recurrente es aquella que persiste tras 3 intentos consecutivos de desfibrilación, suele aparecer en casi el 25% de todas las paradas cardíacas y conlleva una alta mortalidad. Se recomienda el empleo de amiodarona durante las maniobras de resucitación cardiopulmonar (RCP) -con mejores resultados que la lidocaína-; no debe utilizarse procainamida ni bretilio en este tipo de arritmias, pero sí betabloqueantes o magnesio cuando se sospeche como causa, respectivamente, cardiopatía isquémica o hipomagnesiemia
Presentamos el caso de un paciente con historia de enfermedad coronaria (stent en circunfleja 8 años atrás) que comenzó con un episodio de FV primaria en la puerta de urgencias, y al que se le practicaron 35 descargas de 360 J, sin llegar a recibir compresiones torácicas en ningún momento, dado que se recuperaba el pulso efectivo posdescargas, con estado neurológico normal. Se administró amiodarona y trombolíticos (tenecteplase) durante la intervención y se consiguió resolución favorable tras 52 min. Una vez estabilizado, el paciente mostró electrocardiograma con signos de síndrome coronario agudo con elevación del segmento ST y en el cateterismo se comprobó obstrucción de la arteria coronaria derecha, a la que se le colocó un stent. Se le dio el alta del hospital 6 días después, sin secuela neurológica alguna.
Conforme con las recomendaciones del International Liaison Committee on Resuscitation de 2005, es aconsejable continuar las maniobras de RCP y los choques eléctricos en tanto persista un ritmo desfibrilable, como así sucedía en nuestro paciente.
Palabras clave: Parada cardiorrespiratoria. Resucitación cardiopulmonar. Fibrilación ventricular recurrente. Resucitación prolongada.
ABSTRACT
Recurrent ventricular fibrillation is that which persists after three consecutive defibrillation attempts. It generally appears in almost 25% of all heart arrests and entails high mortality. Use of amiodarone during resuscitation maneuvers is recommended, this having better results than lidocaine. Neither procainamide nor bretylium should be used in this type of arrhythmia, however beta blockers or magnesium can be used when ischemic heart disease or hypomagnesiemia, respectively, is suspected as the cause.
We present the case of a male patient with a background of heart disease (stent in circunflex 8 years earlier) that began with an episode of primary ventricular fibrillation when entering the Emergency Service. He was given 35 shocks of 360 J, without using thoracic compressions at any time since he recovered an effective post-shock pulse with normal neurological condition. Amiodarone and thrombolytics (tenecteplase) were administered during the intervention, achieving favorable resolution after 52 min, once stabilized showing an electrocardiogram of acute coronary syndrome without ST elevation and verifying obstruction of the right coronary artery in the catheterism, on which a stent was placed. He was discharged from the hospital six days after with no neurological sequels.
In agreement with the 2005 International Liaison Committee on Resuscitation Recommendations, the resuscitation maneuvers and electrical shocks should be continued while there is a defibrillable rhythm, as occurred in our patient.
Key words: Cardiac arrest. Cardiopulmonary resuscitation. Recurrent ventricular fibrillation. Prolonged resuscitation.
Introducción
El concepto de desfibrilación (DF) exitosa, según las últimas recomendaciones del International Liaison Committee on Resuscitation (ILCOR) de 20051, es la reversión de la fibrilación ventricular (FV) 5s después de haber administrado un choque eléctrico, pero este criterio no incluye el retorno mantenido a un ritmo organizado y efectivo2. Se define como FV recurrente o refractaria aquella que persiste tras 3 intentos de DF; ésta aparece en casi el 25% de todas las paradas cardiorrespiratorias (PCR) y con muy alta mortalidad (87-98%)3. Analizados los distintos estados fisiopatológicos que pueden presentarse durante una resucitación cardiopulmonar (RCP), se ha descrito que la FV y la taquicardia ventricular (TV) sin pulso como ritmo inicial provocan mayor inestabilidad entre aquéllos, y se debe prestar especial atención a la recuperación transitoria de la circulación espontánea (RTCE) como signo de potencial reversibilidad4.
Presentación clínica
Varón de 65 años, con antecedentes de hipertensión, tabaquismo y cardiopatía isquémica (stent en circunfleja en el año 2000), con signos de deficiente autocuidado y estado nutricional. Acudió a urgencias tras haber presentado varios episodios de dolor precordial que intentó calmar con nitratos sublinguales y, a su llegada, sufrió brusca pérdida de consciencia; se comprobó FV de grano fino en la monitorización cardíaca. Inmediatamente se inició DF directa, no sincronizada y monofásica de 360 J, y se consiguió RTCE con ritmo efectivo, pero volvió a caer en FV. Tras los 3 primeros choques, se consiguió acceso venoso y se administraron 2mg de adrenalina y 300mg de amiodarona, aunque presentó recurrencia de la FV y se continuó con sucesivas descargas eléctricas. Se administraron otros 300mg de amiodarona y, al llegar al 26.o choque y dados los antecedentes isquémicos, se inyectaron 8.000U de tenecteplase. Después de la 33.a descarga (figura 1) se obtuvo ritmo sinusal estable a 92l/m, hemodinámicamente productivo (presión arterial sistólica 100mmHg); en el electrocardiograma (ECG) se comprobó elevación del segmento ST de 6-8mm en I, II, III, aVL y aVF, de 2-3mm en V5 y V6 , y descenso en V1 a V4 (figura 2). En ningún momento se hicieron compresiones torácicas (CT) y la duración global de la RCP fue de 52 min (figura 1). Se mantuvo perfusión continua de amiodarona y se administraron 300 mg de clopidogrel, 80 mg de enoxaparina y 150 mg de ácido acetilsalicílico. El pH (7,36) y la situación neurológica eran normales y existían signos clínicos y radiológicos de congestión pulmonar, por lo que se precisó intubación y ventilación mecánica (VM). Antes de ingresar en la unidad de cuidados intensivos, el paciente volvió a presentar 2 episodios más de FV que requirieron sendos choques (total 35), con posterior deterioro hemodinámico. Bajo VM con presión positiva espiratoria final, noradrenalina y dobutamina, furosemida y nitroglicerina, se pudo estabilizar la hemodinámica, normalizar el segmento ST y extubar al paciente 18 h más tarde; se comprobó que el estado neurológico no tenía ningún tipo de secuelas. Al día siguiente se efectuó cateterismo, que mostró stent de circunfleja permeable y 2 lesiones graves en los tercios medio y distal de la coronaria derecha, que se trataron con angioplastia coronaria transluminal percutánea y nuevo stent, también se apreció hipoquinesia inferior y fracción de eyección del ventrículo izquierdo del 45%. Asintomático, en Killip I y con una curva típica de las enzimas cardíacas, se trasladó al paciente a cardiología, de donde se le dio el alta 3 días después.
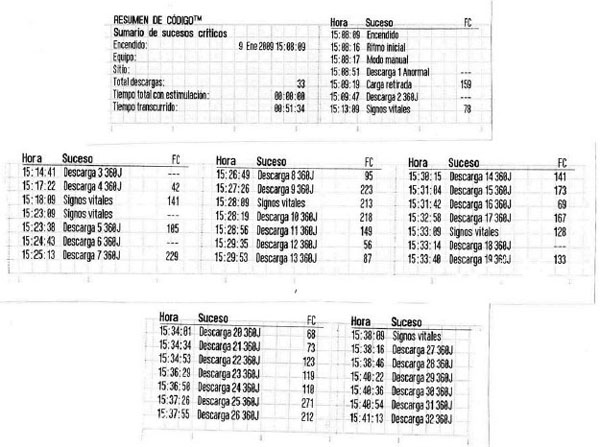
Figura 1. Registro de la evolución de la actividad del desfibrilador.
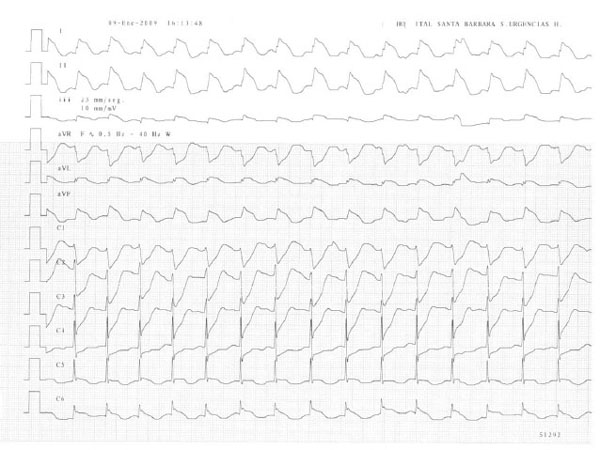
Figura 2. Primer electrocardiograma con signos de síndrome coronario agudo con elevación
del segmento ST posteroinferior y lateral.
Discusión
La recurrencia de la FV es un fenómeno relativamente frecuente en las PCR, aunque lo habitual es conseguir ritmo adecuado antes de un máximo de 5 choques5. Se dispone de escasa información sobre las causas que motivan este problema y sus resultados, medidos en tasa de supervivencia. El tiempo medio desde un choque exitoso hasta la reiteración de la arritmia es de 45s (23-115 en el 25-75% de los pacientes), y se afirma que es independiente del proceso que provoca la PCR, del tiempo de DF, del tipo de la onda y de algunas características del enfermo (edad, sexo)5.
Se han estudiado los factores que influyen en la decisión de finalizar la RCP y los criterios en que se apoya a través de una encuesta a profesionales: el tiempo medio es de 33min (8-81), sin estar relacionado con el resultado6,7, y se aducen enfermedades previas (92%), intervalo de más de 5 min entre PCR y comienzo de RCP (92%), duración de ésta (90%), edad (89%), alteraciones electrocardiográficas como asistolia, actividad eléctrica sin pulso (AESP) o FV persistente (83%), pupilas fijas y dilatadas (78%), ausencia de reflejos de tronco (31%), temperatura corporal (12%) y sospecha de intoxicación por drogas (8%)8. Es decir, parecen sumarse otros elementos (edad, enfermedades previas, exploración neurológica) a la prolongación inefectiva de las maniobras. En cualquier caso, es apropiado guiarse por protocolos internacionales para sentar una decisión tan importante1. La limitación de la RCP podría realizarse más temprano con asistolia o AESP (15-20min) que con FV/TV (30min) como ritmos iniciales4, aunque el conocimiento de la evolución más probable del estado del paciente puede favorecer la aplicación precoz de diversas medidas9.
Desde el punto de vista terapéutico, se han utilizado amiodarona (300mg tras el tercer choque) y lidocaína en el caso de falta de disponibilidad o contraindicación de la anterior10, aunque parece que la primera proporciona mayor supervivencia (el 27,7 frente al 15,3%)11 y es la recomendada por el ILCOR1. No se indican procainamida ni bretilio en este tipo de arritmias recurrentes1 y sí el empleo de betabloqueantes o magnesio, respectivamente, cuando se sospecha cardiopatía isquémica o hipomagnesiemia como causa de la FV1.
Las peculiaridades del caso que presentamos se concretan en que no se realizó CT, en la trombólisis durante la intervención y en el amplio número de descargas (35). No se practicaron CT porque la reversión de la FV mostraba siempre RTCE con efectividad inmediata, con pulso palpable y sin deterioro neurológico, a pesar de las recomendaciones del ILCOR1 y aquéllas dirigidas al mantenimiento prioritario del flujo sanguíneo12. La trombólisis durante la RCP, analizada en el estudio TROICA sobre la base de que más del 70% de las PCR están causadas por cardiopatía isquémica o tromboembolia pulmonar masiva, con efecto beneficioso sobre la microcirculación cerebral post-RCP, y cuyos resultados se publicaron recientemente, no ha confirmado las expectativas iniciales, salvo en el subgrupo de pacientes con características similares al caso presentado (FV presenciada con signos ECG de síndrome coronario agudo con elevación del segmento ST)13.
Este caso obliga a recomendar la prolongación de los choques de DF siempre que se mantengan latidos efectivos tras cada descarga, con normalidad neurológica y presencia de ritmos desfibrilables14.
Bibliografía
1. American Heart Association in collaboration with the European Resuscitation Council and the International Liaison Committee on Resuscitation (ILCOR). Guidelines for cardiopulmonary resuscitation and emergency cardiovascular care. Circulation. 2005; 112:1-136. [ Links ]
2. Koster R.W., Walker R.G., Van Alem A.P. Definition of successful defibrillation. Crit Care Med. 2006; 34:S423-6. [ Links ]
3. Koster R.W., Walker R.G., Chapman F.W. Recurrent ventricular fibrillation during advanced life support care of patients with prehospital cardiac arrest. Resuscitation. 2008; 78:252-7. [ Links ]
4. Skogvoll E, Eftestøl T, Gundersen K, Kvaløy JT, Kramer-Johansen J, Olasveengen TM, et al. Dynamics and state transitions during resuscitation in out-of-hospital cardiac arrest. Resuscitation. 2008;78:30-7. Epub 2008 Apr 10. [ Links ]
5. Van Alem A.P., Post J., Koster R.W. VF recurren characteristics and patient outcome in out-of-hospital cardiac arrest. Resuscitation. 2003; 59:181-8. [ Links ]
6. De Vos R., Oosterom L., Koster R.W., De Haan R.J. Decisions to terminate resuscitation. Resuscitation Committee. Resuscitation. 1998; 39:7-13. [ Links ]
7. Mohr M., Bahr J., Schmid J., Panzer W., Kettler D. The decision to terminate resuscitative efforts: results of a questionnaire. Resuscitation. 1997; 34:51-5. [ Links ]
8. Larkin G.L. Termination of resuscitation: the art of clinical decision making. Curr Opin Crit Care. 2002; 8:224-9. [ Links ]
9. Kramer-Johansen J, Myklebust H, Wik L, Fellows B, Svensson L, Sørevø H, et al. Quality of out-of-hospital cardiopulmonary resuscitation with real time automated feedback: a prospective interventional study. Resuscitation. 2006;71:283-92. Epub 2006 Oct 27. [ Links ]
10. Leeuwenburgh B.P., Versteegh M.I., Maas J.J., Dunning J. Should amiodarone or lidocaine be given to patients who arrest after cardiac surgery and fail to cardiovert from ventricular fibrillation?. Interact Cardiovasc Thorac Surg. 2008; 7:1148-51. [ Links ]
11. Dorian P., Cass D., Schwartz B., Cooper R., Gelaznikas R., Barr A. Amiodarone as compared with lidocaine for shock-resistant ventricular fibrillation. N Engl J Med. 2002; 346:884-90. [ Links ]
12. Gazmuri R.J., Álvarez-Fernández J.A. Tendencias en resucitación cardiopulmonar. Med Intensiva. 2009; 33:31-9. [ Links ]
13. Böttiger BW, Arntz HR, Chamberlain DA, Bluhmki E, Belmans A, Danays T, et al; TROICA Trial Investigators; European Resuscitation Council Study Group. Thrombolysis during resuscitation for out-of-hospital cardiac arrest. N Engl J Med. 2008;359:2651-62. [ Links ]
14. Nolan JP, Deakin CD, Soar J, Bötiguer BW, Smith G; European Resuscitation Council. European Resuscitation Council guidelines for resuscitation 2005. Section 4. Adult advanced life support. Resuscitation. 2005;67 Suppl 1:S39-86. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
emormill@hotmail.com
(E. Morena-Millán)
Recibido 12 Febrero 2009
Aceptado 9 Mayo 2009














