Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Medicina Intensiva
versión impresa ISSN 0210-5691
Med. Intensiva vol.34 no.4 may. 2010
Neumonía comunitaria grave. Estudio descriptivo de 7 años y utilidad de los criterios de la Infectious Diseases Society of America y la American Thoracic Society 2007 en la identificación de los pacientes que requieren ingreso en una unidad de cuidados intensivos
Community-acquired pneumonia: A 7-years descriptive study. Usefulness of the IDSA/ATS 2007 in the assessment of ICU admission
C. Sabatiera, R. Peredoa, A. Villagráa, N. Bacelara, D. Mariscalb, R. Ferrera, M. Gallegoc y J. Vallésa
aCentro de Críticos, Hospital de Sabadell, Instituto Universitario Parc Taulí, UAB, CIBER-Enfermedades Respiratorias, España
bLaboratorio de Microbiología, UDIAT, Instituto Universitario Parc Taulí, España
cServicio de Neumología, Hospital de Sabadell, Instituto Universitario Parc Taulí, UAB, CIBER-Enfermedades Respiratorias, España
Dirección para correspondencia
RESUMEN
Objetivos: Conocer las características clínicas y microbiológicas así como los factores pronósticos de los pacientes con neumonía comunitaria grave (NCG) ingresados en una UCI. Evaluar la utilidad de los criterios de la Infectious Diseases Society of America (IDSA) y la American Thoracic Society (ATS) para identificar a los pacientes con NCG que requieren ingreso en una UCI.
Diseño: Análisis retrospectivo de un estudio prospectivo de cohortes durante un período de 7 años (2000-2007).
Ámbito: Una UCI medicoquirúrgica de 16 camas.
Pacientes: Todos los pacientes (147) con NCG ingresados en la UCI.
Variables de interés principales: Características clínicas y microbiológicas así como los factores pronósticos de los pacientes. Concordancia entre los pacientes ingresados en la UCI y los criterios de NCG de la ATS/IDSA 2007 (grupo 1: uno o más criterios mayores, grupo 2: 3 o más criterios menores y grupo 3: sin ningún criterio).
Intervenciones: Ninguna.
Resultados: El motivo de ingreso en la UCI fue en un 60,5% por insuficiencia respiratoria aguda y en un 28,5% por inestabilidad hemodinámica. El diagnóstico etiológico se alcanzó en el 71,4%, y Streptococcus pneumoniae fue el más frecuente. El tiempo medio de inicio del tratamiento antibiótico fue de 4,3±4,2h; fue adecuado en un 97,1%. La mortalidad global en la UCI fue del 32%. Los factores asociados con mayor mortalidad fueron insuficiencia renal aguda (OR: 4,7), necesidad de ventilación mecánica (OR: 3,4), etiología no filiada (OR: 4,2) y etiología no neumocócica (OR: 3,5). El 68% de los pacientes cumplía criterios del grupo 1 y el 21% cumplía criterios del grupo 2 de la clasificación según los criterios de la ATS/IDSA.
Conclusiones: A pesar de un inicio precoz del tratamiento antibiótico, la mortalidad de la NCG sigue siendo considerable, especialmente en aquellos pacientes con neumonía no neumocócica y que precisan ventilación mecánica. Los nuevos criterios de la IDSA/ATS identifican casi al 90% de los casos que requieren ingreso en la UCI.
Palabras clave: Neumonía comunitaria grave. Unidad de cuidados intensivos. Factores pronóstico.
ABSTRACT
Objective: To describe the clinical characteristics and outcomes of patients with community-acquired pneumonia (CAP) admitted to the Intensive Care Unit (ICU). To evaluate new ATS/IDSA criteria to identify patients with CAP who required admission to ICU.
Design: Retrospective analysis of prospective collected data in a 7-year period (2000-2007).
Setting: Medical-surgical ICU with 16 beds.
Patients: All patients with severe CAP admitted to the ICU (n=147).
Primary endpoints: Clinical and microbiological characteristics. Prognostic factors. Comparison of patients admitted in the ICU and ATS/IDSA criteria (group 1: >1 major criterion, group 2: >3 minor criteria and group 3: no criterion).
Intervention: None.
Results: Admission to the ICU is required for patients with acute respiratory failure (60.5%) and with septic shock (28.5%). A total of 71.4%, had an identifiable microbial etiology, S. pneumoniae being the most frequently isolated. Mean time to antibiotic therapy was 4.3±4.2h, this being adequate in 97.1%. ICU global mortality rate was 32%. Prognostic factors associated with higher mortality were acute renal failure (OR:4.7), mechanical ventilation (OR:3.4), non-identifiable etiology (OR:4.2) and non-S. pneumonia etiology (OR:3.5). Sixty-eight percent of the patients were included in the first group of the ATS/IDSA criteria and 21% in the second group.
Conclusions: CAP mortality is still high despite early antibiotic therapy, especially in those patients with a non-S. pneumonia etiology or who require mechanical ventilation. Almost 90% of the ICU admissions were identified by the new criteria from ATS/IDSA.
Key words: Community-acquired pneumonia. Intensive care unit. Prognostic factors.
Introducción
La neumonía comunitaria es una enfermedad frecuente que requiere ingreso hospitalario entre un 10-20% de los casos1. De estas neumonías comunitarias, alrededor de un 10% requiere ingreso en la UCI y su mortalidad es de entre el 20-54%2. Varios estudios multicéntricos han descrito las características y la evolución de estas neumonías3,4. El ingreso de los pacientes con neumonía comunitaria grave (NCG) en la UCI está condicionado habitualmente por la presencia de shock séptico o de insuficiencia respiratoria aguda que precisa de soporte ventilatorio. Se han publicado diferentes scores de gravedad para identificar a los pacientes con neumonía comunitaria que pueden recibir tratamiento ambulatoriamente o que requieren ingreso en el hospital5,6 y también recomendaciones para detectar a los pacientes con NCG que requieren ingreso en la UCI7-9. Recientemente, se han publicado los nuevos criterios de NCG y de ingreso en UCI consensuados por la Infectious Diseases Society of America (IDSA) y la American Thoracic Society (ATS)10.
El principal objetivo de nuestro estudio fue conocer las características clínicas y microbiológicas así como los factores pronóstico de los pacientes con NCG ingresados en nuestra UCI y, como objetivo secundario, evaluar la utilidad de los nuevos criterios de la IDSA/ATS para identificar a los pacientes con neumonía grave que requieren ingreso en la UCI.
Material y métodos
El estudio se realizó mediante el seguimiento prospectivo de todos los pacientes que ingresaron en la UCI medicoquirúrgica de 16 camas del Hospital de Sabadell con el diagnóstico de neumonía comunitaria desde el 1 de enero de 2000 hasta el 31 de diciembre de 2007. Debido a que el estudio fue observacional no fue necesario solicitar consentimiento informado.
Los datos demográficos, el índice de gravedad al ingreso (Acute Physiology and Chronic Health Evaluation [APACHE II]) y los datos microbiológicos se recogieron prospectivamente a través de un programa informático creado para realizar el seguimiento de todos los pacientes con infección en nuestra UCI. Posteriormente, y de forma retrospectiva, se registraron los siguientes datos: edad, sexo, comorbilidades, ingesta de alcohol o drogas, tiempo de inicio y adecuación del tratamiento antibiótico, respuesta sistémica, necesidad de ventilación mecánica invasiva o no invasiva, complicaciones y tiempo de estancia y mortalidad en la UCI.
El ingreso en la UCI se decidió de forma individual, a juicio del médico responsable, en función de la necesidad de ventilación mecánica y de la inestabilidad hemodinámica del paciente. Para evaluar la utilidad de los criterios propuestos por la IDSA/ATS10 en el año 2007, los pacientes se clasificaron en 3 grupos: grupo 1 (con uno o más criterios mayores), grupo 2 (con 3 o más criterios menores y ninguno mayor) y grupo 3 (sin ningún criterio de neumonía grave). (tabla 1).
Definiciones
La neumonía comunitaria se diagnosticó mediante los siguientes criterios: a) presencia de infiltrados de nueva aparición en la radiografía de tórax; b) historia y exploración física compatible con el diagnóstico de neumonía, y c) adquisición de la infección previa al ingreso en el hospital sin haber estado ingresado en los 15 días previos. Los pacientes procedentes de residencias de ancianos o centros sociosanitarios también se incluyeron en el estudio.
El antecedente de alcoholismo se definió como el consumo de más de 80g/día. Se consideró el paciente como inmunodeprimido si presentaba inmunodeficiencia secundaria a tratamiento quimioterapéutico o había recibido radioterapia. Los pacientes trasplantados y con síndrome de inmunodeficiencia adquirida también se consideraron inmunodeprimidos. El tratamiento con corticoides se valoró cuando el paciente había recibido dosis de 20mg de prednisolona o equivalente durante un período de más de 2 semanas previo al diagnóstico de la neumonía. Se consideró que el paciente era diabético si recibía tratamiento con insulina o hipoglucemiantes orales. La enfermedad neurológica como comorbilidad se consideró si el paciente tenía alteración del nivel de conciencia (escala de Glasgow<12) o había presentado un accidente vascular cerebral en los 30 días previos a la neumonía. Se consideró que el paciente presentaba una enfermedad pulmonar obstructiva crónica (EPOC) (enfisema o bronquitis crónica) de acuerdo con criterios previamente publicados11. El paciente se consideró portador de una hepatopatía crónica si estaba diagnosticado por biopsia o presentaba clínica de hipertensión portal. Se consideró que el paciente era cardiópata si presentaba antecedentes de insuficiencia cardíaca (grado funcional II-IV in upper case, please de la NYHA). Se consideró si el paciente tenía antecedentes de neoplasia hematológica o sólida. También se evaluó el antecedente de cualquier tipo de cirugía reciente (dentro de las últimas 4 semanas).
La respuesta sistémica se clasificó como sepsis, sepsis grave o shock séptico según definiciones previamente publicadas12.
A todos los pacientes se les practicaron hemocultivos y cultivos de secreciones pulmonares, siempre que fue posible, mediante la obtención de esputo, aspirado traqueal, catéter telescopado o lavado broncoalveolar. Los cultivos de sangre y los cultivos cuantitativos de secreciones pulmonares se realizaron según las técnicas microbiológicas habituales. Se practicó estudio serológico en aquellos pacientes sin diagnóstico etiológico de seguridad y se requirió una elevación de 4 veces en el título de anticuerpos para realizar un diagnóstico etiológico. El aislamiento de un microorganismo en sangre o líquido pleural se consideró como diagnóstico etiológico de seguridad. También el aislamiento de Mycobacterium tuberculosis o de Pneumocystis jiroveci en muestras respiratorias se consideró como diagnóstico definitivo. Asimismo, se consideró diagnóstico el aislamiento en cultivo puro de un patógeno en muestras respiratorias (cultivos cuantitativos de catéter telescopado, lavado broncoalveolar o aspirado traqueal). La detección de antígenos urinarios para Streptococcus pneumoniae y Legionella pneumophila se consideró también como diagnóstico etiológico.
Se registró el retraso en el inicio del tratamiento antibiótico y se consideró que el tratamiento empírico era apropiado si el patógeno causante era sensible in vitro al menos a uno de los antibióticos administrados. En el caso de L. pneumophila, P. jiroveci y M. tuberculosis, se consideró adecuado si se habían administrado antibióticos a los que habitualmente son sensibles.
Análisis estadístico
Las variables continuas se presentaron como media±desviación estándar y las variables cualitativas se presentaron como porcentaje. Las variables continuas se compararon mediante el test de la t de Student. Las variables cualitativas se compararon mediante el test de Chi cuadrado con la corrección de Yates, o mediante el test exacto de Fisher si era necesario. Un valor de p<0,05 se consideró como diferencia estadísticamente significativa.
Para el análisis multivariante mediante regresión logística de los factores pronóstico, se escogieron las variables que en el análisis univariante mostraban una p<0,1.
El análisis estadístico se efectuó mediante el paquete estadístico SPSS 15.0.
Resultados
Durante el período de estudio ingresaron en la UCI 7.006 pacientes, de los cuales a 147 se los diagnosticó de neumonía grave adquirida en la comunidad, lo que representa una densidad de incidencia de 20,9 neumonías/1.000 ingresos. La edad media fue de 61±16 años y el APACHE II medio al ingreso fue de 20±8. El 50% de los pacientes tenía 65 años o más. Las principales comorbilidades fueron la EPOC en un 27,2%, el antecedente de cardiopatía en un 26,5% y el enolismo en un 20%. En la tabla 2 se muestran con detalle las características epidemiológicas y las comorbilidades de los pacientes al ingreso.
En el 85,7% de los casos, el ingreso en la UCI fue dentro de las primeras 24h del ingreso en el hospital; en un 60,5% fue por insuficiencia respiratoria aguda y en un 28,5% fue por inestabilidad hemodinámica. Cinco pacientes (3,4%) ingresaron por parada cardiorrespiratoria. El 7,6% restante ingresó por descompensaciones de sus enfermedades de base. La respuesta sistémica de los pacientes al ingreso fue en un 54,4% como shock séptico, en un 30,6% como sepsis grave y el 15% restante sólo tenía criterios de sepsis.
Precisaron ventilación mecánica invasiva 102 pacientes (69,4%), con una duración media de la ventilación de 11±10 días. Setenta y un pacientes (48,2%) recibieron también ventilación no invasiva durante algún momento de su ingreso en la UCI. Doce pacientes requirieron traqueostomía (8,2%). La PaO2/FiO2 media al ingreso fue de 163±76mmHg.
Se alcanzó un diagnóstico etiológico en el 71,4% de los episodios, y S. pneumoniae, L. pneumophila y Pseudomona aeruginosa fueron los microorganismos más frecuentemente aislados. En la tabla 3 se detallan los microorganismos causantes de las neumonías con diagnóstico etiológico.
Cincuenta y tres pacientes (36%) presentaron bacteriemia. Además de los hemocultivos, el diagnóstico etiológico se realizó mediante la detección de antígenos en orina en 62 casos (42%), por cultivo de secreciones respiratorias mediante esputo, aspirado traqueal, catéter telescopado o lavado broncoalveolar en 56 casos (38%), por cultivo de líquido pleural en 7 casos (4,8%) y por serología en 2 casos (1,4%). Varios pacientes tenían más de una prueba diagnóstica positiva. El tiempo medio de inicio del tratamiento antibiótico desde su ingreso en el hospital fue de 4,3±4,2h, con una duración media de tratamiento de 12±6,2 días. En los casos de etiología conocida, el tratamiento antibiótico empírico fue adecuado en un 97,1%. El tratamiento antibiótico empírico inicial utilizado con mayor frecuencia fue una cefalosporina de tercera generación asociada a un macrólido.
El shock séptico (60,5%) y la insuficiencia renal aguda (40%) fueron las principales complicaciones seguidas por el síndrome de distrés respiratorio del adulto (30,6%) y el empiema en 7 casos (4,8%).
La mortalidad en la UCI fue del 32,0% y la mortalidad hospitalaria global fue del 39,5%. Durante las primeras 48h de ingreso fallecieron 16 pacientes (10,9%). En este grupo de pacientes fallecidos hubo un mayor retraso en el inicio del tratamiento antibiótico en relación con los supervivientes (5,9±6,1 h versus 4,08±3,8h; p<0,01) y una mayor incidencia de shock séptico (el 56,3 versus el 25,2%; p<0,01). La mortalidad en los pacientes de 65 años o más fue del 37%, mientras que en los menores de 65 años fue del 27% (p=0,2).
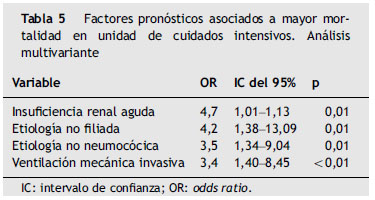
El análisis univariante mostró de forma estadísticamente significativa mayor mortalidad en los pacientes con ventilación mecánica invasiva, SDRA, sepsis grave o shock séptico e insuficiencia renal aguda (tabla 4). Las variables significativas en el análisis univariante y aquéllas con una p<0,1 y ajustadas por la gravedad al ingreso (APACHE II) se incluyeron en el modelo de regresión logística con la variable fallecimiento como variable dependiente. El análisis multivariante (tabla 5) identificó las siguientes variables como factores independientemente asociados con una mayor mortalidad: insuficiencia renal aguda (OR: 4,7; IC del 95%: 1,01-1,13; p=0,01); neumonía de etiología no filiada (OR: 4,2; IC del 95%: 1,4-13,0; p=0,01); neumonía causada por microorganismos distintos a S. pneumoniae (OR: 3,5; IC del 95%: 1,3-9,0; p=0,01), y necesidad de ventilación mecánica invasiva (OR: 3,4; IC del 95%: 1,4-8,4; p<0,01).
Según los nuevos criterios de la IDSA/ATS se clasificó a los pacientes en 3 grupos, tal y como se ha descrito previamente. De los 147 pacientes ingresados en la UCI, 131 (89,1%) cumplían los criterios de gravedad indicados por la IDSA/ATS. La mortalidad, la gravedad de la respuesta sistémica al ingreso, la presencia de bacteriemia y el APACHE II al ingreso se correlacionaban bien con los criterios de gravedad indicados. Sin embargo, un 4% de los pacientes que finalmente requirieron ventilación mecánica no cumplía los criterios de neumonía grave recomendados (tabla 6).
Discusión
Los resultados de nuestro estudio muestran que, en nuestra UCI medicoquirúrgica, entre un 2-3% de los ingresos se debe a neumonía comunitaria; el 70% precisa ventilación mecánica y presenta una mortalidad media del 30%, principalmente en las neumonías causadas por microorganismos distintos a S. pneumoniae.
La edad media de nuestros pacientes fue de 61 años y más de la mitad presentaba una edad mayor de 65 años, características similares a otros estudios realizados en pacientes afectados de NCG2,13,14.
Es conocida la asociación entre la EPOC y el desarrollo de neumonía comunitaria debido, principalmente, a la alteración de las defensas locales pulmonares que presentan estos pacientes. En el presente estudio, casi un tercio de nuestros pacientes con NCG presentaban criterios de EPOC (27%), que es la comorbilidad más frecuente junto con la enfermedad cardiovascular (26%). Otros estudios recientes han demostrado también que la EPOC era el antecedente principal en pacientes con NCG. En el estudio multicéntrico de Marrie et al15, el 28% de los pacientes tenían EPOC y, en el estudio multicéntrico español de Bodí et al14, los antecedentes de tabaquismo (46%), EPOC (37%) y miocardiopatía (30%) fueron los más frecuentes. El 20% de nuestra población tenía también el antecedente de enolismo. Hay datos que indican que el alcoholismo incrementa la incidencia y la gravedad de las neumonías bacterianas16,17.
La gravedad al ingreso de nuestros pacientes fue elevada y explica que la mayoría de nuestros pacientes ingresó en la UCI por insuficiencia respiratoria (60%); precisaron ventilación mecánica invasiva 102 pacientes (69%), cifra similar al estudio multicéntrico español14 (66%), pero superior a otros estudios previos en que la necesidad de soporte ventilatorio se situaba entre el 50-58%3,8,18. Además, hay que destacar que también se utilizó la ventilación no invasiva en el 48% de los casos. En algunos pacientes inmunodeprimidos fue el único tipo de soporte ventilatorio, mientras que en la mayoría fue antes o después de precisar la ventilación mecánica invasiva.
En un estudio multicéntrico reciente realizado en el Reino Unido, que registró más de 17.000 casos de neumonía aguda comunitaria2, se observó un aumento de mortalidad directamente relacionado con el retraso en el ingreso en la UCI (<2 días: 46,3%, 2-7 días: 50,4%, >7 días: 57,6% [p<0,001]). En nuestro estudio, el 86% de los pacientes ingresó en la UCI dentro de las primeras 24 h de su llegada al hospital. Esta cifra es similar a la encontrada en el estudio de Ewig et al18 y es muy superior a estudios previos realizados en el Reino Unido2,8 en los que sólo cerca del 50% de los casos ingresaba antes de las primeras 48h en la UCI. Los motivos que pueden explicar estas diferencias pueden estar relacionados con las diferencias en la práctica asistencial entre los 2 países, con un retraso en la identificación de marcadores de gravedad de los pacientes o con una menor disponibilidad de camas de UCI.
Se consiguió un diagnóstico etiológico en el 70% de los pacientes de nuestra serie. Esta cifra es realmente muy elevada comparada con otros estudios recientes en que el diagnóstico de la NCG en la UCI oscila entre el 45-60% de los casos14,15,19-21. La protocolización de realizar hemocultivos a los pacientes con neumonía antes del inicio del tratamiento antibiótico (el 36% de los casos presentó bacteriemia), el alto porcentaje de pacientes intubados (70%), lo que facilita el acceso a la obtención de muestras de secreciones respiratorias, y el disponer de la posibilidad de realizar antigenemia en orina durante todo el período de estudio podría explicar el alto porcentaje de diagnóstico etiológico alcanzado. Al igual que en otras series, S. pneumoniae (50%) sigue siendo el principal microorganismo causante de las NCG12,22. L. pneumophila y P. aeruginosa con un 6% de incidencia en ambos casos ocuparon el segundo y tercer lugar por delante de S. aureus sensible a la meticilina (4%). Excepto S. pneumoniae, que ocupa uniformemente el primer lugar en todas las series, la importancia de los demás microorganismos es más variable, dependiendo principalmente de características epidemiológicas de cada país y de la población de pacientes incluida en los estudios, y es diferente si se incluyen pacientes de edad avanzada, inmunodeprimidos o preferentemente bronquíticos crónicos. Estos últimos pueden presentar una mayor incidencia de P. aeruginosa23 puesto que en muchos casos están previamente colonizados por este microorganismo. Conocer los datos epidemiológicos específicos de la zona geográfica de influencia del hospital es importante para adecuar el tratamiento antibiótico empírico.
Habitualmente, cuando se inicia el tratamiento antibiótico, todavía no se conoce el microorganismo causante de la neumonía o, en caso de que se pueda disponer de un método de diagnóstico precoz (tinción de Gram o antigenemia en orina), no se dispone de la sensibilidad del microorganismo a los antibióticos. Para escoger el tratamiento antibiótico empírico se siguen las recomendaciones publicadas por diferentes sociedades científicas9,10,24. En nuestro caso, el tratamiento antibiótico empírico más frecuentemente utilizado fue la combinación de una cefalosporina de tercera generación con un macrólido, y en el 97% de los casos con diagnóstico etiológico el tratamiento empírico fue apropiado. No se evidenciaron diferencias en la supervivencia entre los pacientes con tratamiento apropiado e inapropiado. Si bien el número de pacientes con tratamiento inadecuado demostrado fue muy bajo, por lo que de difícil impacto pronóstico.
Además de la adecuación del tratamiento, recientemente se ha indicado, tras los resultados de 2 estudios retrospectivos25,26 que la precocidad en la administración del antibiótico se relaciona con un mejor pronóstico y con una estancia hospitalaria más reducida. Se proponía inicialmente que la primera dosis de antibiótico se administrara dentro de las primeras 4 h, si bien en las últimas recomendaciones de la IDSA del año 200710 no se determina el plazo de administración, pero sí se recomienda hacerlo lo más precozmente posible y en la misma área de urgencias. Un estudio prospectivo muy reciente realizado en más de 2.500 pacientes con sepsis grave ha mostrado una menor mortalidad relacionada con la administración precoz (<1h versus >6h) de tratamiento antibiótico de amplio espectro27. En el presente estudio, la media de administración de la primera dosis de antibiótico fue de 4,3±4,2h, que puede considerarse precoz comparada con el estudio de Bodi et al14 en el que fue de 6,6±12h. No encontramos diferencias significativas en la mortalidad entre los pacientes con un retraso mayor de 4 o de 8 h, si bien el número total de pacientes con retraso en el tratamiento fue muy escaso y, por tanto, difícilmente podía tener un impacto significativo en el pronóstico.
La mortalidad cruda en la UCI fue del 32%. El APACHE II medio de nuestros pacientes fue de 20±8, con una mortalidad prevista del 40%. El APACHE II medio en el estudio multicéntrico español14 fue de 18,9±7,4, con una mortalidad en la UCI del 28% y, en otro más reciente del Reino Unido2 con un APACHE II de 19,6±6,9, la mortalidad en UCI fue del 34,9%. Al igual que en otros estudios2,23, la mortalidad de los pacientes mayores de 65 años o con bacteriemia fue mayor pero sin que las diferencias fueran significativas, probablemente por el tamaño de la muestra. Un 10% de los pacientes fallecidos lo hizo en las primeras 48h y en este grupo existía un retraso significativo en el inicio del tratamiento antibiótico y una mayor incidencia de shock séptico, lo que apoyaría la recomendación de evitar retrasos en el inicio del tratamiento antimicrobiano y de ser intensivo en el tratamiento inicial de los pacientes con shock séptico tal como recomiendan las guías actuales28.
El análisis multivariante asoció significativamente el desarrollo de insuficiencia renal, la necesidad de ventilación mecánica y la neumonía no filiada o causada por microorganismos distintos al neumococo a una mayor mortalidad. Nuestros resultados confirman los resultados de otro estudio multicéntrico español sobre NCG en una UCI29, en el que la insuficiencia renal como parte de la disfunción multiorgánica que presentan estos pacientes fue también una variable independientemente asociada a una mayor mortalidad. Asimismo, también en el estudio multicéntrico de Bodi et al14, el 96% de los pacientes que fallecían había necesitado ventilación mecánica y el 73,6% presentaba insuficiencia renal. La etiología de la neumonía también es un factor asociado a la mortalidad; en nuestro estudio, la mortalidad de la neumonía neumocócica fue del 23%, mientras que las neumonías no neumocócicas presentaban una mortalidad del 38% y las no filiadas presentaban una mortalidad del 42%. Entre las neumonías no neumocócicas, casi el 40% estaba causado por L. pneumophila, P. aeruginosa y S. aureus sensible a la meticilina, microorganismos que en estudios previos se han asociado con una mayor mortalidad que las neumonías neumocócicas30,31. Con el tratamiento empírico inicial administrado en nuestro centro, las NCG por L. pneumophila y S. aureus sensible a la meticilina quedarían cubiertas en un 100%, mientras que las NCG producidas por P. aeruginosa sólo quedarían parcialmente cubiertas; esto podría explicar, en parte, el aumento de mortalidad respecto a las neumonías neumocócicas. En pacientes con factores de riesgo de infección por patógenos multirresistentes (ej.: inmunodeprimidos, con tratamiento antibiótico previo, POC con colonización por patógenos multirresistentes) o en caso de neumonía asociada a cuidados sanitarios, las guías clínicas recomiendan el uso empírico de un betalactámico con acción antiseudomónica asociado a un macrólido o a una quinolona32.
El ingreso de los pacientes con NCG en la UCI está condicionado habitualmente por la presencia de shock séptico o de insuficiencia respiratoria aguda que precisa soporte ventilatorio. Se han publicado diferentes scores de gravedad para identificar a los pacientes con neumonía comunitaria que pueden tratarse ambulatoriamente o que requieren ingreso en el hospital5,6, y también recomendaciones para detectar a los pacientes con NCG que requieren ingreso en la UCI7. Recientemente se han publicado los nuevos criterios de NCG y de ingreso en la UCI consensuados por la IDSA/ATS10. En nuestro estudio hemos evaluado retrospectivamente la utilidad de estos criterios en la identificación de los pacientes que a juicio clínico habían requerido ingreso en la UCI durante el período de estudio. De acuerdo con esos nuevos criterios, el 89% de nuestros pacientes se hubiera identificado correctamente e ingresado en la UCI. Sin embargo, 4 de los 16 pacientes (25%) que no cumplían ninguno de los criterios de la IDSA/ATS precisaron ventilación mecánica. En un estudio reciente en el que se han validado estos nuevos criterios encontraron también una concordancia del 86% al aplicar los nuevos criterios y la decisión clínica de ingreso en la UCI33.
Entre las limitaciones del presente estudio hay que destacar que es un estudio parcialmente retrospectivo y en concreto, en el que el el médico responsable del paciente realizaba el diagnóstico de neumonía y no existía un protocolo diseñado específicamente con ese fin. No se puede descartar que parte de las neumonías no filiadas no fueran realmente neumonías, aunque clínicamente se diagnosticaron y trataron como tales y no se llegó a ningún otro diagnóstico alternativo. Tampoco se puede descartar el origen vírico de las neumonías sin diagnóstico etiológico, ya que no se procedía a cultivo de virus o a serologías específicas de forma sistemática. También hay que señalar que los resultados son de un solo centro, por lo que podrían influir en los resultados las características de la población de referencia, la microbiología de la región así como los protocolos de actuación del centro, que pueden ser distintos a la de otros hospitales, aunque el tratamiento de los pacientes se hizo cumpliendo los criterios de calidad establecidos por la Sociedad de Medicina Intensiva34. Por último, en la valoración de la utilidad de las nuevas recomendaciones de la IDSA/ATS de 200710 no se han podido evaluar la sensibilidad y la especificidad al no haber evaluado todas las neumonías ingresadas en el hospital y las que finalmente requerían ingreso en la UCI.
Conclusión
A pesar de un inicio precoz del tratamiento antibiótico, la mortalidad de la NCG sigue siendo considerable, especialmente en aquellos pacientes con neumonía no neumocócica y que precisan de ventilación mecánica. Los nuevos criterios de la IDSA/ATS identifican casi en el 90% de los casos a los pacientes que requieren ingreso en UCI, aunque el juicio clínico debe también tenerse en cuenta, ya que hay pacientes con necesidad de soporte ventilatorio que no cumplían ninguno de los criterios propuestos de ingreso en la UCI.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Monge V., San-Martín V.M., González A. The burden of community-acquired pneumonia in Spain. Eur J Public Health. 2001; 11:362-4. [ Links ]
2. Woodhead M., Welch C., Harrison D., Bellingan G., Ayres J.G.L. Community-acquired pneumonia on the intensive care unit: Secondary analysis of 17,869 cases in the ICNARC Case Mix Programme Database. Critical Care. 2006; 10:S1. [ Links ]
3. Leroy O., Devos P., Guery B. Simplified rule for prognosis of patients with severe community-acquired pneumonia in ICUs. Chest. 1999; 116:157-65. [ Links ]
4. Leroy O., Santre C., Beuscart C., Genges H., Guery B., Jacquier J.M., et al. A five year study of severe community-acquired pneumonia with emphasis on prognosis in patients admitted to an intensive care unit. Intensive Care Med. 1995; 21:24-31. [ Links ]
5. Fine M.J., Auble T.E., Yealy D.M., Hanusa B.H., Weissfeld L.A., Singer D.E., et al. A prediction rule to identify low-risk patients with community-acquired pneumonia. N Engl J Med. 1997; 336:243-50. [ Links ]
6. Lim W.S., Van der Eerden M.M., Laing R. Defining community acquired pneumonia severity on presentation to hospital: An international derivation and validation study. Thorax. 2003; 58:377-82. [ Links ]
7. Niederman M.S., Mandell L.A., Anzueto A., Bas J.B., Broughton W.A., Campbell G.D., et al. Guidelines for the management of adults with community-acquired pneumonia: diagnosis, assessment of severity, antimicrobial therapy, and prevention. Am J Respir Crit Care Med. 2001; 163:1730-54. [ Links ]
8. Ewig S., de Roux A., Bauer T.T., García E., Mensa J., Niederman M., et al. Validation of predictive rules and indices of severity for community-acquired pneumonia. Thorax. 2004; 59:421-7. [ Links ]
9. Alfageme I., Aspa J., Bello S., Blanquer J., Blanquer R., Borderías L., et al, Grupo de Estudio de la Neumonía Adquirida en la Comunidad. Área de Tuberculosis e Infecciones Respiratorias (TIR)-SEPAR. Guidelines for the diagnosis and management of community-acquired pneumonia. Spanish Society of Pulmonology and Thoracic Surgery (SEPAR). Arch Bronconeumol. 2005; 41:272-289. [ Links ]
10. Mandell L.A., Richard G., Anzueto A., Barlett J.G., Campbell G.D., Dean N.C., et al. Whitney IDSA/ATS Guidelines for CAP in Adults. CID. 2007; 44:S27. [ Links ]
11. American Thoracic Society. Standards for the diagnosis and care of patients with chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 1995; 152:S78-S121. [ Links ]
12. Levy M.M., Fink M.P., Marshall J.C., Abraham E., Angus D., Cook D., et al. 2001 SCCM/ESICM/ACCP/ATS/SIS International Sepsis Definitions Conference. SCCM/ESICM/ACCP/ATS/SIS. Crit Care Med. 2003; 31:1250-1256. [ Links ]
13. File T.M. Community-acquired pneumonia. Lancet. 2003; 362:1991-2001. [ Links ]
14. Bodí M., Rodríguez A., Solé-Violán J., Gilavert M.C., Granacho J., Blanquer J., et al. Community-Acquired Pneumonia Intensive Care Units (CAPUCI) Study Investigators. Antibiotic prescription for community-acquired pneumonia in the intensive care unit: Impact of adherence to Infectious Diseases Society of America guidelines on survival. Clin Infect Dis. 2005; 41:1709-1716. [ Links ]
15. Marrie T.J., Shariatzadeh M.R. Community-acquired pneumonia requiring admission to an intensive care unit: a descriptive study. Medicine (Baltimore). 2007; 86:103-11. [ Links ]
16. Jong G.M., Hsiue T.R., Chen C.R., Chang H.Y., Chen C.W. Rapidly fatal outcome of bacteremic Klebsiella pneumoniae pneumonia in alcoholics. Chest. 1995; 107:214-7. [ Links ]
17. De Roux A., Cavalcanti M., Marcos M.A., García E., Ewig S., Mensa J., et al. Impact of alcohol abuse in the etiology and severity of community-acquired pneumonia. Chest. 2006; 129:1219-25. [ Links ]
18. Ewig S., Ruiz M., Mensa J., Marcos M.A., Martínez J.A., Arancibia F., et al. Severe community-acquired pneumonia: assessment of severity criteria. Am J Respir Crit Care Med. 1998; 158:1102-8. [ Links ]
19. Yoshimoto A., Nakamura H., Fujimura N., Nakao S. Severe community-acquired pneumonia in an intensive care unit: Risk factors for mortality. Intern Med. 2005; 44:710-6. [ Links ]
20. Wilson P.A., Ferguson J. Severe community-acquired pneumonia: An Australian perspective. Intern Med J. 2005; 35:699-705. [ Links ]
21. Laterre P.F., Garber G., Levy H., Wunderink R., Kinasewitz G.T., Sollet J.P., et al, PROWESS Clinical Evaluation Committee. Severe community-acquired pneumonia as a cause of severe sepsis: Data from the PROWESS study. Crit Care Med. 2005; 33:952-61. [ Links ]
22. Shorr A.F., Bodi M., Rodríguez A., Sole-Violan J., Garnacho-Motero J., Rello J., CAPUCI Study Investigators. Impact of antibiotic guideline compliance on duration of mechanical ventilation in critically ill patients with community-acquired pneumonia. Chest. 2006; 130:93-100. [ Links ]
23. Rello J., Rodríguez A., Torres A., Roig J., Sole-Violan J., Garnacho-Montero J., et al. Implications of COPD in patients admitted to the intensive care unit by community-acquired pneumonia. Eur Respir J. 2006; 28:262-3. [ Links ]
24. File T.M., Garau J., Blasi F., Chidiac C., Klugman K., Lode H., et al. Guidelines for empiric antimicrobial prescribing in community-acquired pneumonia. Chest. 2004; 125:1888-901. [ Links ]
25. Battleman D.S., Callahan M., Thaler H.T. Rapid antibiotic delivery and appropriate antibiotic selection reduce length of stay of patients with communitty-acquired pneumonia: Link between quality of care and resource utilization. Arch Intern Med. 2002; 162:682-8. [ Links ]
26. Houck P.M., Bratzler D.W., Nsa W., Ma A., Barlett J.G. Timing of antibiotic administration and outcomes for medicare patients hospitalized with community-acquired pneumonia. Arch Intern Med. 2004; 164:637-44. [ Links ]
27. Ferrer R, Artigas A, Suárez D, Palencia E, Levy MM, Arenzana A, et al. Effectiveness of treatments for severe sepsis: A prospective multicenter observational study. Am J Respir Crit Care Med. 2009;180:861-6. [ Links ]
28. Dellinger R.P., Levy M.M., Carlet J.M., Bion J., Parker M.M., Jaeschke R., et al. Surviving sepsis campaign: International guidelines for management of severe sepsis and septic shock: 2008. Crit Care Med. 2008; 36:296-327. [ Links ]
29. Rello J., Rodríguez R., Jubert P., Álvarez B. Severe community-acquired pneumonia in the elderly: Epidemiology and prognosis. Study Group for Severe Community-Acquired Pneumonia. Clin Infect Dis. 1996; 23:723-8. [ Links ]
30. Rello J., Bodi M., Marical D., Navarro M., Díaz E., Gallego M., et al. Microbiological testing and outcome of patients with severe community-acquired pneumonia. Chest. 2003; 124:1179-80. [ Links ]
31. Almirall J., Mesalles E., Klamburg J., Parra O., Agudo A. Prognostic factors of pneumonia requiring admission to the intensive care unit. Chest. 1995; 107:511-6. [ Links ]
32. American Thoracic Society; Infectious Diseases Society of America. Guidelines for the management of adults with Q18 hospital-acquired, ventilator-associated, and healthcare-associated pneumonia. Am J Resp Crit Care Med. 2005;171:388-416. [ Links ]
33. Liapikou A., Ferrer M., Polverino E., Balasso V., Esperatti M., Piñer R., et al. Severe community-acquired pneumonia: Validation of the infectious disease society of America/American Thoracic Society Guidelines to Predict an Intensive Care Unit Admission. Clin Infect Dis. 2009; 48:377-85. [ Links ]
34. Martín M.C., Cabré L., Ruiz J., Blanch L., Blanco J., Castillo F., et al, Grupos de trabajo de la Sociedad Española de Medicina Intensiva Crítica y Unidades Coronarias (SEMICYUC), Sociedad Española de Enfermería Intensiva y Unidades Coronarias (SEEIUC) and Fundación AVEDIS Donabedian (FAD). Indicadores de calidad en el paciente crítico. Med Intensiva. 2008; 32:23-32. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
JValles@tauli.cat
(J. Vallés)
Recibido 3 Septiembre 2009
Aceptado 24 Noviembre 2009