Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Medicina Intensiva
versão impressa ISSN 0210-5691
Med. Intensiva vol.36 no.4 Mai. 2012
Impactación antral y parada cardiorrespiratoria. Complicaciones del balón intragástrico
Antral impaction and cardiorespiratory arrest. Complications of the intragastric balloon
Dirección para correspondencia
La obesidad mórbida es una enfermedad crónica de tratamiento largo y, frecuentemente, frustrante. La colocación de un balón intragástrico constituye una intervención no quirúrgica, efectiva y de corta duración para perder peso como paso previo a la cirugía bariátrica, con intención de reducir el riesgo quirúrgico. Los pacientes con obesidad grado III o IV no candidatos a cirugía constituyen el otro gran grupo de pacientes subsidiarios de esta técnica de modo temporal, por periodos de entre 4 y 6 meses.
Las complicaciones asociadas suelen ser leves: náuseas, vómitos o reflujo gastroesofágico. Las complicaciones graves como perforación gástrica o esofágica, obstrucción intestinal o impactación son infrecuentes (2,8-1,2%) y suelen resolverse con la retirada del dispositivo.
Presentamos el caso de una paciente que, tras ser tratada con un primer balón intragástrico durante 6 meses, recibe un segundo balón durante otros 2 meses, hasta la aparición de la complicación que describiremos a continuación.
Caso clínico
Mujer de 55 años que acude al Servicio de Urgencias del hospital por presentar en los 3 días previos un cuadro de vómitos e intolerancia a la ingesta y sin respuesta al tratamiento con antieméticos. Presenta episodio sincopal en su domicilio con recuperación espontánea y, tras escasos minutos en Urgencias, sufre parada cardiorrespiratoria que requiere 25 minutos de reanimación cardiopulmonar avanzada, incluyendo 5 desfibrilaciones.
De la primera analítica obtenida en Urgencias destaca sodio 131 mEq/l, potasio 1,8 mEq/l, creatinina 4,74mg/dl, urea 115mg/dl, pH 7,22 (venoso), bicarbonato 18,9 mEq/l.
La paciente ingresa en la Unidad de Cuidados Intensivos (UCI) donde, tras colocación de sonda nasogástrica, se produce salida de 2.000 cc de contenido gástrico. Tras la estabilización inicial, se realiza tomografía axial computarizada (TAC) abdominal donde se objetiva estómago muy distendido con abundante gas como consecuencia de impactación de balón intragástrico en antro y presencia de burbujas de aire en pared gástrica y mínimo neumomediastino (Figura 1 y Figura 2). De vuelta en UCI se realiza endoscopia digestiva alta apreciándose balón intragástrico impactado en antro que se extrae sin complicaciones y evidenciándose numerosas erosiones antrales con mucosa indemne.
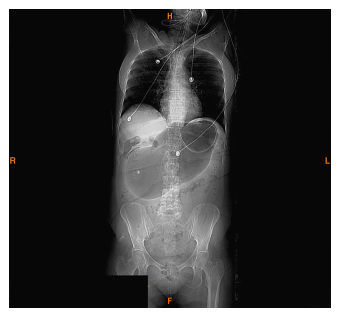
Figura 1. Tomografía axial computarizada con contraste de tórax
y abdomen. Scout view. Impactación antral del balón
intragástrico, con gran dilatación gástrica.

Figura 2. Plano transversal. Balón intragástrico deformado y con nivel
hidroáereo en su interior. Válvula del balón visible. Se
aprecian burbujas de aire en pared gástrica.
Se inicia hipotermia terapéutica como medida postresucitación, que debió suspenderse tras 10 horas por shock profundo con afectación miocárdica y fracción de eyección del ventrículo izquierdo (FEVI) deprimida (<25%) requiriendo uso de aminas vasoactivas.
En los días posteriores a suspender la sedación, la paciente presenta un Glasgow coma score (GCS) de 8 puntos. En TAC craneal, electroencefalograma (EEG) y potenciales evocados, se objetivan datos compatibles con encefalopatía postanóxica severa. Se realiza traqueostomía percutánea y pasa a planta de Medicina Interna, tras 12 días en UCI, con GCS mantenido en 9 puntos.
Discusión
La mayoría de los efectos adversos del balón intragástrico están relacionados con la distensión gástrica y la reducción de la capacidad gástrica. La incidencia de síntomas (náuseas, vómitos y molestias abdominales) habitualmente está relacionada con el tamaño del balón y suelen aparecer en la primera semana tras su colocación. La rotura, deshinchado y migración del balón con complicaciones graves, es excepcional.
En un estudio prospectivo observacional, Escudero et al.1 incluyen 38 pacientes con una duración del tratamiento de 6 meses. Se describieron complicaciones en 7 pacientes (18,4%); 4 pacientes con intolerancia digestiva, 2 con esofagitis moderada y 1 paciente con perforación gástrica que falleció en situación de shock séptico.
La colocación del balón y su retirada se realiza bajo control endoscópico; siendo estos los momentos en los que suelen aparecer la mayoría de las pocas complicaciones que hay descritas de la técnica. El riesgo de aparición de complicaciones graves aumenta con el tiempo de permanencia del balón por encima de los 6 meses2.
En un estudio retrospectivo con 109 pacientes tratados con balón intragástrico, con una duración media del tratamiento de 177,6±56,8 días, ningún paciente presentó complicaciones mayores (desinflado del balón, obstrucción intestinal o perforación gástrica)3.
Desde 1998 está disponible el balón intragástrico Bioenterics®; esférico, de superficie lisa, cubierta externa de silicona, resistente al ácido gástrico y relleno de líquido con un marcador radioopaco (habitualmente, azul de metileno). La forma esférica y el volumen de inflado superior (500-700ml) han aumentado la eficacia y reducido la migración del dispositivo2.
En un estudio italiano, publicado en 2005, incluyeron 2.515 pacientes con una tasa de complicaciones globales de 70/2.515 (2,8%). Fueron descritos 5 casos que se complicaron con perforación gástrica (0,19%), 4 de los cuales habían sido sometidos a cirugía gástrica previamente; 2 fallecieron y 2 fueron tratados con éxito mediante reparación la paroscópica tras retirada del balón. Hubo 19 pacientes (0,76%) con obstrucción gástrica durante la primera semana tras la colocación de balón, con buena evolución tras su retirada. Nueve pacientes (0,36%) presentaron rotura del balón intragástrico, siendo retirados sin complicaciones4.
En un reciente estudio español5, se incluyeron 714 pacientes consecutivos tratados entre los años 2005 y 2007. La tasa de complicaciones fue del 4,1% (29/714), no siendo descrito ningún caso de úlcera gastroduodenal o perforación gástrica. Se detectó gastroparesia por obstrucción en 6/714 (0,8%), que se resolvieron favorablemente. No se registraron roturas del balón intragástrico, aunque hubo 3 casos de desinflado parcial (0,4%).
El uso del balón intragástrico se ha mostrado como una técnica segura y eficaz en el tratamiento no quirúrgico de la obesidad. Sin embargo, ya se han reportado varios casos de complicaciones graves, fundamentalmente cuadros obstructivos asociados a la progresión del balón hacia píloro o duodeno y perforaciones gastro-duodenales en pacientes con antecedentes de úlceras en dichas localizaciones6-8.
El azul de metileno contenido en el balón constituye un signo de alarma y un indicador que pasó desapercibido para nuestra paciente y su familia, retrasando la llegada al hospital y con ello el diagnóstico y el tratamiento, ensombreciendo el pronóstico. Como consecuencia de los trastornos hidroelectrolíticos se produjo la parada cardiorrespiratoria, que condicionó la encefalopatía postanóxica final con la que la paciente fue dada de alta hospitalaria.
La aparición de dolor abdominal e intolerancia digestiva en un paciente portador de balón intragástrico debe ser tratada como una potencial emergencia clínica, dado que puede ser indicador de una complicación grave subyacente.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
A todo el personal de la UCI del Hospital Universitario de Valme de Sevilla.
A. Úbeda-Iglesiasa, J.A. Irles-Rocamorab y C.D. Povis-Lópezb
aUnidad de Cuidados Intensivos, Hospital de La Línea, La Línea de la Concepción, Cádiz, España
bUnidad de Gestión Clínica de Cuidados Críticos y Urgencias, Hospital Universitario de Valme, Sevilla, España
Bibliografía
1. Escudero A., Catalán I., Gonzalvo J., Bixquert M., Navarro L., Herrera L., et al. Efectividad: seguridad y tolerancia del balón intragástrico asociado a una dieta hipocalórica para la reducción de peso en pacientes obesos. Rev Esp Enferm Dig. 2008; 100:349-54. [ Links ]
2. Galloro G., De Palma G.D., Catanzano C., De Luca M., De Werra C., Martinelli G., et al. Preliminary endoscopic technical report of a new silicone intragastric balloon in the treatment of morbid obesity. Obes Surg. 1999; 9:68-71. [ Links ]
3. Göttig S., Daskalakis M., Weiner S., Weiner R.A. Analysis of safety and efficacy of Intragastric Balloon in extremely obese patients. Obes Surg. 2009; 19:677-83. [ Links ]
4. Genco A., Bruni T., Doldi S.B., Forestieri P., Marino M., Busetto L., et al. BioEnterics Intragastric Balloon: the Italian Experience with 2515 patients. Obes Surg. 2005; 15:1161-4. [ Links ]
5. López-Nava G., Rubio M.A., Prados S., Pastor G., Rodríguez M., Companioni E., et al. BioEnterics® Intragastric Balloon (BIB®). Single ambulatory center spanish experience with 714 consecutive patients treated with one or two consecutive balloons. Obes Surg. 2011; 21:5-9. [ Links ]
6. Giardello C., Cristiano S., Cerbone M.R., Troiano E., Iodice G., Sarrantonio G. Gastric perforation in an obese patient with an Intragastric Balloon, following previous fundoplication. Obes Surg. 2003; 13:658-60. [ Links ]
7. Kim W.Y., Kirkpatrick U.J., Moody A.P., Wake P.N. Large bowel impaction by theBioEnterics Intragastric Balloon (BIB®) necessitating surgical intervention. Ann R Coll Engl. 2000; 82:202-4. [ Links ]
8. Mazure R.A., Breton I., Cancer E., Mellado C., Abilés V., Avilés J., et al. Intragastric balloon in obesity treatment. Nutr Hosp. 2009 Mar-Apr; 24:138-43. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: alejandroubedaintensivo@hotmail.com
(A. Úbeda-Iglesias)














