Introducción
El trastorno del espectro alcohólico fetal (TEAF) es la etiqueta diagnóstica que abarca el conjunto de síntomas y signos neurológicos producidos por el consumo de alcohol durante la etapa gestacional del embrión1. De acuerdo con diversas investigaciones, parece que no existe un umbral de consumo seguro durante el embarazo2,3, ya que cualquier cantidad de alcohol puede desencadenar efectos perjudiciales en el desarrollo embrionario, siendo la abstinencia la única forma de prevenir dicho trastorno4,5. No obstante, se ha documentado que el grado de alteraciones embrionarias producidas depende de diversos factores, tales como el momento e intensidad del consumo, la propia genética y salud materna, así como el nivel socioeconómico familiar2.
A pesar de que aún existe un desconocimiento generalizado sobre este trastorno, el TEAF está presente en todos los países y culturas6. Su prevalencia oscila entre el 2 y el 5% en EE. UU. y en algunos países de Europa1,7,8. Sin embargo, esta cifra se ha visto incrementada en los últimos años9, 10. En España, a pesar de que todavía no se ha descrito una cifra concreta, un estudio reciente realizado en Cataluña, indica que hasta un 50% de los niños adoptados procedentes del este de Europa podrían padecer TEAF11. Los resultados de este estudio han sido directamente relacionados con un incremento en el número de casos de adopción internacional observados en España durante los últimos veinte años. De hecho, España se ha convertido en el segundo país del mundo con mayor número de adopciones procedentes de estos países12.
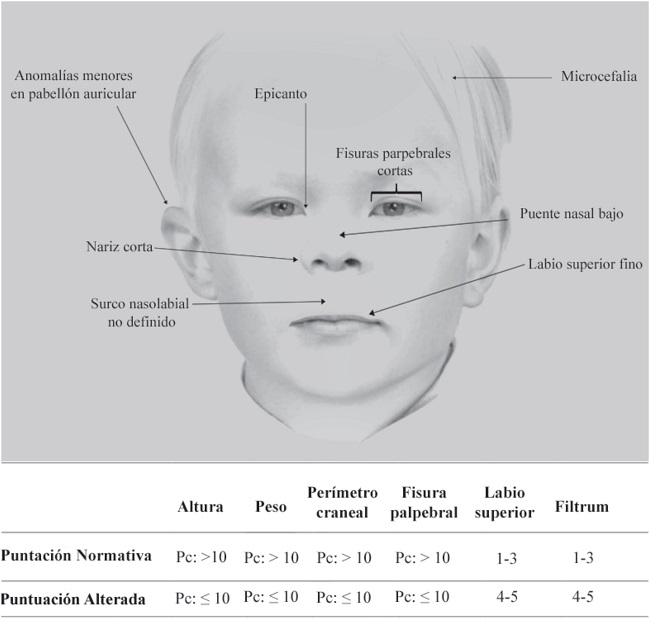
El consumo del alcohol durante el embarazo genera cambios de la morfología facial de los niños (véase Figura 1), pero también en la estructura y función del sistema nervioso central13. Investigaciones previas han evidenciado alteraciones estructurales en multitud de regiones cerebrales, siendo las más comunes aquellas relacionadas con una disminución del volumen cerebral, principalmente en el cuerpo calloso, los ganglios basales, el hipocampo y los lóbulos frontales, temporales y pa- rietales14,15. Este tipo de alteraciones se han relacionado con la aparición de distintos déficits en la esfera cognitiva y conductual16–18. Los pacientes usualmente presentan un deterioro global de la capacidad intelectual, así como alteraciones en distintos dominios cognitivos, tales como la atención, la memoria, el lenguaje y las funciones ejecutivas1,2,19,20. A nivel sensoriomotor también se han documentado diversas alteraciones, tanto en la motricidad como en la coordinación general1,20. Además, a nivel conductual, se ha observado la presencia de niveles elevados de hiperactividad e impulsividad, así como una baja tolerancia a la frustración2. Adicionalmente, los pacientes pueden presentar dificultades en diversos aspectos de cognición social, así como bajos niveles de autoestima y elevados niveles de irritabilidad 2,19,21. Este conjunto de alteraciones generan un impacto importante en la mayor parte de los ámbitos de actividad de los pacientes, afectando de forma significativa a las actividades de su vida diaria2,22.
A pesar de que los déficits mencionados con anterioridad son los que suelen presentarse con más frecuencia1,20, cabe destacar que actualmente no existe un perfil prototípico que recoja las distintas características neurocognitivas, conductuales y funcionales del TEAF2. Esto, unido a la elevada comorbilidad del TEAF con otras patologías existentes, como por ejemplo el trastorno por déficit de atención e hiperactividad (TDAH), el trastorno negativista-desafiante, los trastornos por estrés postraumático y los trastornos de conducta9,20,23, genera una enorme dificultad a la hora de establecer un diagnóstico y tratamiento precisos1. Por estos motivos, recientemente se han establecido distintos subtipos dentro de la enfermedad24. Una descripción detallada de los síntomas asociados a cada subtipo puede consultarse en la Tabla 1.
Tabla 1. Criterios diagnósticos del TEAF (Adaptado de Hoyme et al.24).
| I. Síndrome alcohólico fetal | |
|---|---|
|
a) Dos o más anomalías faciales menores (fisura palpebral corta, filtrum liso y labio superior liso y fino) b) Déficit de crecimiento prenatal y/o postnatal (altura y/o peso ≤10 percentil) c) Retraso de crecimiento o déficit de crecimiento cerebral, morfología o patrones anormales de la fisiología cerebral d) Deterioro neuroconductual, pudiendo incluir deterioro cognitivo, conductual o ambos, o retraso en el desarrollo ≥1.5 SD en niños menores de 3 años | |
| II. Síndrome alcohólico fetal parcial | |
|
a) Dos o más anomalías faciales menores (fisura palpebral corta, filtrum liso y labio superior liso y fino) b) Presencia de un déficit en el neurodesarrollo c) Retraso de crecimiento o déficit de crecimiento cerebral, morfología o patrones anormales de la fisiología cerebral (si no existe registro documental del consumo) | |
| III. Trastorno del neurodesarrollo relacionado con el alcohol (ARND) | |
|
a) Registro documental de la exposición prenatal al alcohol b) Déficit en el neurodesarrollo | |
| IV. Trastorno congénito relacionado con el alcohol (ARBD) | |
|
a) Registro documental de la exposición prenatal al alcohol b) Presencia de una o más malformaciones | |
A pesar de que el TEAF es un cuadro sindrómico para el cual no existe un tratamiento específico, algunos estudios reflejan la importancia de una intervención multidisciplinar temprana25. De hecho, este tipo de intervenciones en pacientes con TEAF parecen facilitar la adquisición del lenguaje, la marcha, el razonamiento o la interacción social25,26. Por otro lado, algunos autores han sugerido el uso de marcos de intervención para trastornos ya conocidos, como por ejemplo el TDAH, sugiriendo que estos pueden facilitar el diseño de los tratamientos del TEAF27. Por tanto, ante la elevada variabilidad en la manifestación clínica de la enfermedad, se requiere de una asistencia centrada en las necesidades de cada individuo, teniendo en cuenta tanto su edad como nivel de desarrollo26. En este sentido, es de vital importancia que la persona diagnosticada de TEAF sea derivada a distintos profesionales especializados en neurorrehabilitación1,6,9,28, con el objetivo de abordar de forma individualizada los distintos síntomas clínicos manifestados en cada caso. Todo ello permitirá una mejor capacidad de adaptación a las actividades de la vida cotidiana21.
Por tanto, el tratamiento del TEAF requiere de un equipo de trabajo multidisciplinar que aborde de forma coordinada la sintomatología del paciente2,29. Mientras que a nivel neuropsicológico el tratamiento debería incidir en la mejora del funcionamiento cognitivo general30, la rehabilitación funcional se dirigiría a favorecer la independencia y la autonomía de la persona a través de la ocupación significativa20,31–33. En el desarrollo de programas de rehabilitación dirigidos a pacientes infantiles, el uso del juego como herramienta terapéutica ha demostrado tener grandes beneficios28. El juego constituye la principal área de ocupación en la infancia, siendo considerado un eje fundamental en los aprendizajes y el desarrollo de los niños34. Dado que el juego es una de las mejores herramientas terapéuticas de las que disponemos en los planes de intervención en la infancia, su utilización en los programas de rehabilitación en pacientes menores con TEAF puede resultar muy beneficiosa25.
Teniendo en consideración todo lo mencionado anteriormente, en la presente investigación se llevó a cabo un estudio de caso único en un paciente de 10 años con diagnóstico de TEAF. El objetivo principal fue mejorar su sintomatología en las esferas cognitiva y conductual, así como su nivel de autonomía y calidad de vida. Mediante el uso del juego terapéutico como herramienta de intervención, se espera constatar la eficacia de los tratamientos multidisciplinares para pacientes con TEAF en los dominios de la atención, la memoria y las funciones ejecutivas, así como en la sintomatología afectiva (tolerancia a la frustración) y conductual (niveles de impulsividad).
Método
a) Caso clínico
El presente estudio de caso único se aprobó por parte del Comité de Ética para la Investigación de la Universidad Rey Juan Carlos (Protocolo: 0106202114921). Se informó al participante y a sus representantes legales de todos los procedimientos a llevar a cabo y ambos firmaron el consentimiento informado antes del inicio del estudio.
Se presenta el caso de un niño de 10 años (S.S.), procedente de adopción internacional. S.S. nació a las 37 semanas de gestación con un déficit marcado, tanto en peso como en altura. Permaneció institucionalizado en un orfanato de Spaso-Ta-litsa (Kirovskaya Oblast, Rusia) hasta los dos años de edad. Fue adoptado en 2011 por una familia española. Actualmente, reside en Madrid junto con sus padres adoptivos y su hermana biológica. Existe confirmación por escrito de consumo de alcohol durante el embarazo por parte de la madre biológica. La familia adoptiva acudió a consulta motivada por la observación de dificultades que S.S. mostraba en las esferas cognitiva y conductual. La presencia de estos síntomas, unida al país de procedencia del menor, llevaron a la sospecha de un posible TEAF por parte de los padres adoptivos. Dichos problemas se detectaron en el niño a los 8 años. Los primeros signos de alarma estuvieron relacionados con la presencia de dificultades en los procesos de memorización y de concentración, así como con una baja tolerancia a la frustración y unos elevados niveles de impulsividad. Asimismo, observaban ciertas dificultades en el ámbito ejecutivo, como por ejemplo en la organización y planificación de las tareas del día a día. Estos síntomas fueron referidos por la familia durante las entrevistas familiares previas a la valoración clínica realizada en la Fundación Clínica Universitaria de la Universidad Rey Juan Carlos (FCU-URJC). A nivel emocional, le describían como un niño alegre, cariñoso, sociable, divertido, deportista y entusiasta, cuyos intereses principales eran los deportes colectivos, las manualidades, así como los juegos de mesa. Ni en el momento actual, ni previamente, ha estado bajo tratamiento psicológico y/o farmacológico. Tras una primera evaluación, realizada en febrero de 2020, y de acuerdo con los criterios diagnósticos establecidos por Hoy- me24 (Tabla 1), se le diagnosticó de síndrome alcohólico fetal parcial (véase apartado de resultados, sección a).
b) Procedimiento
El estudio se dividió en tres momentos temporales: a) Evaluación inicial, b) Programa de rehabilitación y c) Evaluación post-rehabilitación. El proceso de evaluación se llevó a cabo en dos sesiones de dos horas de duración, para las cuales se emplearon distintas herramientas y pruebas estandarizadas de valoración física, neu- ropsicológica, conductual y funcional.
Se utilizó un tallímetro y una regla para la exploración física del paciente. Los instrumentos de evaluación neuropsicológica aplicados fueron:.la Escala de Inteli-gencia Wechsler para Niños (WISC-V)35, para evaluar la capacidad cognitiva general; el Test de Atención Sostenida D236, el Test de Percepción de Diferencias Revisado (Caras-R)37, el Test de Stroop38 y el Test de los Cinco Dígitos39, para evaluar procesos atencionales; el Test de Memoria y Aprendizaje (TOMAL)40 y el Test de Aprendizaje Verbal España-Complutense Infantil (TAVECI)41, para evaluar aspectos mnésicos; y el Test de Evaluación Neuropsicológica de las Funciones Ejecutivas en Niños (EN- FEN)42, para evaluar funciones ejecutivas. A nivel conductual se aplicó el Inventario del Comportamiento en Niños (CBCL/6-18)43 y el Inventario de Evaluación Con- ductual de las Funciones Ejecutivas-2 (BRIEF-2)44. Mientras que la primera prueba se utiliza para evaluar problemas afectivos y conductuales en el menor, el BRIEF-2 suele aplicarse para evaluar posibles dificultades ejecutivas dentro de las actividades cotidianas. Finalmente, las pruebas utilizadas durante la evaluación funcional fueron el Perfil sensorial–II45, que evalúa los patrones de procesamiento sensorial en distintos contextos de la vida cotidiana, y la Evaluación sensorial y psicomotriz, que permite establecer una evaluación observacional en la que se utiliza el juego como herramienta terapéutica. La Guía de recogida de datos de Terapia Ocupacional constituye un cuestionario administrado al cuidador principal del menor que contiene preguntas relacionadas con los hitos del desarrollo, así como con la historia ocupacional del paciente.
Programa de rehabilitación
Una semana después de la evaluación inicial, donde se diagnosticó a S.S. de síndrome alcohólico getal parcial, se inició un programa de neurorrehabilitación centrado en la rehabilitación de las dificultades presentadas en los planos cognitivo, afectivo y funcional (véase apartado de resultados, sección a). Dicho programa consistió en 96 sesiones de una hora de duración, distribuidas a lo largo de un año. El programa se llevó a cabo con una frecuencia de dos sesiones semanales, alternando los servicios de Neuropsicología y de Terapia Ocupacional de la FCU-URJC.
Desde el área de Neuropsicología se utilizó el juego como herramienta terapéutica para abordar procesos atencionales y de funcionamiento ejecutivo. Se utilizaron juegos como el Dobble, el Pictureka o el Lince, donde el niño debía discriminar un estímulo objetivo entre distintos estímulos distractores que competían por captar su atención. Además, se utilizaron láminas adaptadas a los gustos del paciente, donde se trabajaron procesos de atención selectiva e inhibición cognitiva. Cabe destacar que las actividades empleadas estuvieron sujetas a turnos y normas, limitando la posibilidad de movimiento del paciente y disminuyendo la cantidad de estímulos presentes en la sala, con el fin de favorecer el control los impulsos y de promover la inhibición cognitiva y motora (Figura 2). Asimismo, se emplearon juegos de “ganar-perder”, así como de “azar”, con el fin de aumentar la tolerancia a la frustración en dichas situaciones. También se utilizaron juegos que implicaron el desarrollo de habilidades de planificación, como el ajedrez o el tres en raya.

Figura 2. Ejemplo de tarea utilizada en Neuropsicología para favorecer los procesos de atención e inhibición cognitiva.
En consonancia con estas sesiones, desde Terapia Ocupacional se crearon ambientes psicomotores enriquecedores en los que se desarrollaron distintos circuitos. En dichas sesiones, se utilizaron actividades con diferentes componentes físicos, sensoriales y funcionales para ofrecer la oportunidad al paciente de regularse de forma psicomotriz y así favorecer el control de impulsos. En este sentido, se utilizaron tareas de carácter físico, como circuitos sensoriomotores, donde se modificó la cadencia y tiempos de cada juego, favoreciendo el control motor y control cognitivo (Figura 3). Inicialmente, la regulación se realizó de manera externa, lo cual requería la participación verbal y/o física del terapeuta. Debido a que con el avance de las sesiones el niño fue adquiriendo sus propias estrategias de autorregulación, los apoyos sensoriales y verbales se fueron retirando de manera gradual. Adicionalmente, se desarrollaron actividades en las que el paciente debía trabajar sus habilidades de planificación y organización, con el fin de dotarle de estrategias que pudieran ser extrapolables a las actividades dl día a día. Por ejemplo, se emplearo actividades donde tuviese que “parar y pensar” la correcta organización de una serie de elementos para conseguir el objetivo marcado. En las Tablas 2 y 3 se detallan las actividades realizadas y los objetivos específicos establecidos en cada una de las áreas de intervención.

Figura 3. Ejemplo de tarea utilizada en Terapia Ocupacional para favorecer los procesos de inhibición motora y regulación conductual.
Tabla 2. Sesiones de rehabilitación desde Neuropsicología.
| INTERVENCIÓN DESDE NEUROPSICOLOGÍA | ||
|---|---|---|
| I | Objetivo largo plazo | Mejorar la capacidad de atención sostenida |
| Objetivo corto plazo | Aumentar tiempos de atención durante las tareas | |
| Tarea | Juegos que permitan regular el tiempo de duración | |
| Juegos que tengan inicio y fin | ||
| II | Objetivo largo plazo | Favorecer el control de la impulsividad |
| Objetivo corto plazo | Respetar el turno durante la tarea | |
| Respetar las normas de la tarea | ||
| Tarea | Juegos de turnos | |
| Juegos estructurados con normas | ||
| III | Objetivo largo plazo | Aumentar el nivel de tolerancia a la frustración |
| Objetivo corto plazo | Aumentar la tolerancia a la frustración al perder durante la tarea | |
| Aumentar el nivel de tolerancia ante los imprevistos de la sesión | ||
| Tarea | Juegos de azar | |
| Juegos que impliquen ganar-perder | ||
| IV | Objetivo largo plazo | Promover la capacidad de inhibición cognitiva y motora |
| Objetivo corto plazo | Permanecer sentado durante toda la tarea | |
| Respetar el turno durante la tarea | ||
| Disminuir la actividad motora durante las tareas cognitivas | ||
| Tarea | Tareas cognitivas sentado en una silla sin ruedas | |
| Juegos de turnos | ||
| V | Objetivo largo plazo | Fomentar la capacidad de planificación |
| Objetivo corto plazo | Aumentar las estrategias de planificación durante el juego | |
| Tarea | Juegos en los que haya que preparar previamente el material | |
| Juegos de planificación | ||
| VI | Objetivo largo plazo | Promover la flexibilidad cognitiva |
| Objetivo corto plazo | Aumentar el nivel de tolerancia a los imprevistos durante la sesión | |
| Tarea | Juegos convencionales con reglas inventadas | |
Tabla 3. Sesiones de rehabilitación desde Terapia Ocupacional.
| INTERVENCIÓN DESDE TERAPIA OCUPACIONAL | ||
|---|---|---|
| I | Objetivo largo plazo | Disminuir niveles de impulsividad en las actividades de la vida diaria |
| Objetivo corto plazo | Favorecer la regulación psicomotriz | |
| Aumentar las estrategias de control de impulsos | ||
| Tarea | Juegos con regulación externa (personal y espacial) | |
| Juegos que combinen componentes físicos, funcionales y sensoriales | ||
| II | Objetivo largo plazo | Mejorar la capacidad de planificación y organización en las actividades de la vida diaria |
| Objetivo corto plazo | Aumentar las estrategias de planificación durante el juego | |
| Tarea | Juegos en los que haya que preparar previamente el material | |
| Juegos de planificación | ||
| III | Objetivo largo plazo | Mejorar la flexibilidad en las actividades de la vida diaria |
| Objetivo corto plazo | Aumentar la tolerancia a los cambios e imprevistos durante la sesión | |
| Tarea | Juegos tradicionales con variaciones inventadas | |
| Juegos de azar | ||
La tarea del paciente consistía en apilar los estímulos, de la forma más rápida y precisa posible, respetando los turnos establecidos por el terapeuta.
La tarea del paciente consistía enejecutar los movimientos requeridos lo más lento y preciso posible, respetando los turnos establecidos por el terapeuta.
Resultados
Con el fin de comprobar una posible mejora en la conducta del niño y en sus capacidades cognitivas y funcionales, se compararon los resultados obtenidos durante la evaluación inicial con los datos recogidos tras la aplicación del programa de neurorrehabilitación. Para ello, se utilizaron los datos normativos referentes a las puntuaciones centiles, puntuaciones típicas o puntuaciones decatipo obtenidas en cada uno de los índices de las pruebas de evaluación utilizadas. En las Tablas 4 y 5 se detallan las puntuaciones obtenidas por S.S. en cada una de las pruebas de evaluación aplicadas a lo largo de las dos sesiones de evaluación.
Tabla 4. Resultados de la evaluación clínica y somatométrica del paciente.
| CARACTERÍSTICA | MEDIDA | PERCENTIL |
|---|---|---|
| Altura | 137,5 cm | >p10 |
| Peso | 35,9 kg | >p10 |
| Perímetro craneal | 50,2 cm | <p10 |
| Fisura palpebral | 22 mm (OD) 23 mm (OI) | <p10 |
| Labio superior | 3 | – |
| Filtrum | 4 | – |
Tabla 5. Resultados de la evaluación Neuropsicológica (pre-programa vs post-programa).
| ESCALA DE INTELIGENCIA WECHSLER (WISC-V) | PRE-Programa | POST-Programa |
|---|---|---|
| Comprensión verbal | ICV: 73 | ICV: 89 |
| Visoespacial | IVE: 105 | IVE: 105 |
| Razonamiento fluido | IRF: 112 | IRF: 103 |
| Memoria de trabajo | IMT: 85 | IMT: 88 |
| Velocidad de procesamiento | IVP: 123 | IVP: 119 |
| Razonamiento cuantitativo | IRC: 103 | IRC: 109 |
| Memoria de trabajo auditiva | MTA: 75 | MTA: 94 |
| No verbal | INV: 109 | INV: 102 |
| Capacidad general | ICG: 87 | ICG: 97 |
| Competencia cognitiva | ICC: 106 | ICC: 106 |
| Cociente intelectual | CIT: 88 | CIT: 94 |
| TEST DE ATENCIÓN (D2) | ||
| Omisiones | Pc: 4 | Pc: 95 |
| Comisiones | Pc: 10 | Pc: 15 |
| Concentración | Pc: 35 | Pc: 60 |
| Ejecución Total | Pc: 40 | Pc: 65 |
| TEST DE PERCEPCIÓN DE DIFERENCIAS REVISADO (CARAS-R) | ||
| Errores | Pc: 90 | Pc: 50 |
| Ejecución Total | Pc:15 | Pc: 90 |
| Índice de impulsividad | Pc: 15 | Pc: 90 |
| TEST DE LOS CINCO DÍGITOS | ||
| Índice alternancia | Pc: 70 | Pc: 50 |
| Índice inhibición | Pc: 35 | Pc: 50 |
| TEST DE STROOP | ||
| Palabra | Pt:60 | Pt:58 |
| Color | Pt: 46 | Pt: 42 |
| Palabra – color | Pt: 26 | Pt: 48 |
| Interferencia | Pt: 26 | Pt: 50 |
| TEST DE MEMORIA Y APRENDIZAJE (TOMAL) | ||
| Índice memoria verbal | IMV: 88 | IMV: 100 |
| Índice memoria no verbal | IMNV: 88 | IMNV: 102 |
| Índice de recuerdo demorado | IRD: 95 | IRD: 100 |
| Índice de memoria compuesto | IMC: 87 | IMC: 105 |
| TEST APRENDIZAJE VERBAL ESPAÑA-COMPLUTENSE (TAVECI) | ||
| Span inicial | Pt: 0 | Pt: 1 |
| Curva de aprendizaje | Pt: -2 | Pt: 0 |
| Estrategias | Pt: -1.5 | Pt: 0.5 |
| Recuerdo de claves | Pt: -2 | Pt: 0 |
| Reconocimiento | Pt: -0.5 | Pt: -1 |
| Evaluación Neuropsicológica Funciones Ejecutivas (ENFEN) | ||
| Fluidez fonológica | Decatipo 2 | Decatipo 5 |
| Fluidez semántica | Decatipo 5 | Decatipo 6 |
| Sendero Gris | Decatipo 4 | Decatipo 5 |
| Sendero Color | Decatipo 2 | Decatipo 6 |
| Anillas | Decatipo 1 | Decatipo 5 |
| Interferencia | Decatipo 2 | Decatipo 7 |
a) Hallazgos de la evaluación neuropsicológica inicial y diagnóstico. Pre-programa
En cuanto a los datos de la evaluación somatométrica inicial del paciente, se observó que tanto el peso como la altura se encontraban dentro del percentil correspondiente para su edad, mientras que la medida del perímetro craneal se mostró por debajo de los rangos normativos. La evaluación morfológica reveló que la medida obtenida del labio superior se situó dentro de los rangos normativos, mientras que la correspondiente a la fisura palpebral y el filtrum se situaron por debajo de los rangos normativos. Se observó, por tanto, que el menor presentaba un patrón característico de anomalías faciales sugestivo de TEAF (Tabla 4), no identificando otras anomalías físicas que, aunque no diagnósticas, también suelen observarse con cierta frecuencia en los pacientes con TEAF (véase Figura 3).
Por otro lado, los resultados asociados a la evaluación neuropsicológica, con- ductual y funcional de S.S. mostraron una serie de dificultades que se describen a continuación. En relación con los índices que componen la escala WISC-V, la evaluación inicial reflejó un CI total medio-bajo (Pc: 21), así como un índice de capacidad general en el límite inferior de los rangos normativos (Pc: 19). Además, las puntuaciones obtenidas en los subtest de memoria de trabajo (Pc: 16) y de comprensión verbal (Pc: 4) se situaron por debajo de estos rangos. Sin embargo, el índice de competencia cognitiva se encontró dentro del promedio (Pc: 66). Además, el resto de los procesos cognitivos medidos con esta escala reflejaron puntuaciones por encima de los rangos normativos para las puntuaciones de velocidad de procesamiento (Pc: 94), así como unos índices de razonamiento visoespacial y de razonamiento fluido, con puntuaciones promedio (Pc: 63; 79, respectivamente). Por otro lado, las pruebas neuropsicológicas utilizadas para medir procesos atencionales, reflejaron dificultades importantes para atención sostenida y selectiva, tal y como se pudo observar en el Test D2 (Ejecución total Pc: 40; Omisiones Pc: 4; Comisiones Pc: 10; Concentración Pc: 35), en el Test de Caras-R (Ejecución total Pc: 15; Índice de impulsividad: Pc: 15), en el Test de Stroop (Interf.: Pt: 26), y el Test de los Cinco Dígitos (Índice de Inhibición Pc: 35; Índice de Alternancia Pc: 45). Igualmente, las pruebas utilizadas para medir procesos mnésicos reflejaron dificultades para memoria verbal y no verbal, tanto a corto como a largo plazo, tal y como se pudo apreciar en los resultados del Test TAVECI (Span inicial Pt: 0; Curva de aprendizaje Pt: -2; Estrategia semántica Pt: -1.5; Recuerdo con claves Pt: -2; Reconocimiento Pt: -2.5) y del Test TOMAL (IMV: 88; IMNV: 88; IMC: 87; IRD: 95). Finalmente, en la evaluación inicial de las funciones ejecutivas, S.S. obtuvo puntuaciones por debajo de los rangos normativos en la mayoría de los ítems del ENFEN (sendero a color, fluidez fonológica, anillas e interferencia) (Decatipo: 2-3). En la Tabla 5 se detallan las puntuaciones obtenidas en la exploración neuropsicológica inicial.
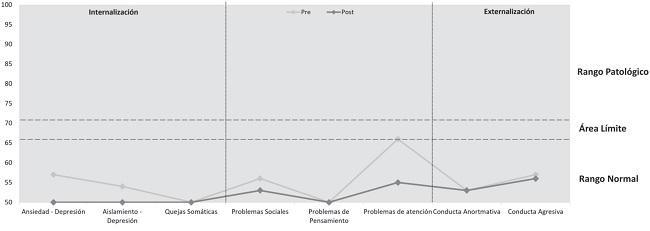
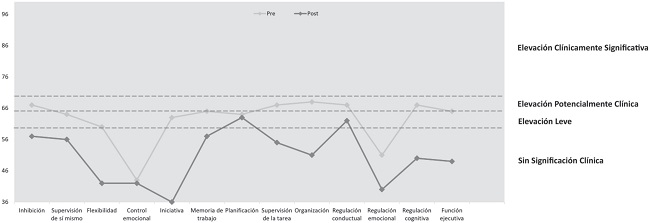
A nivel conductual, las puntuaciones derivadas de la aplicación de la prueba CBCL/6-18 (Figura 4) indicaron que el paciente no presentó niveles elevados en conductas de internalización, como ansiedad (Pt: 57), depresión (Pt: 54) y/o quejas somáticas (Pt: 50), así como tampoco en lo referente a conductas de externalización, como agresividad (Pt: 56) y/o conductas anormativas (Pt: 53). Además, las conductas relacionadas con problemas de pensamiento (Pt: 50) y/o las relaciones sociales (Pt: 56) se encontraron dentro de los rangos normativos. Sin embargo, de acuerdo con la evaluación neuropsicológica, las puntuaciones en problemas de atención reflejaron valores en el rango límite de la significación clínica (Pt: 66). Por su parte, las puntuaciones obtenidas a través del BRIEF-2 (Figura 5) mostraron una alteración para las escalas de inhibición (Pt: 67), organización de materiales (Pt: 67), memoria de trabajo (Pt: 65), índice de regulación conductual (Pt: 67), índice de regulación cognitiva (Pt: 67) e índice global de función ejecutiva (Pt: 65). Sin embargo, se encontraron puntuaciones con ausencia de significación clínica en los índices ejecutivos de supervisión de sí mismo (Pt: 64), flexibilidad (Pt: 60), control emocional (Pt: 43), iniciativa (Pt: 63), planificación y organización (Pt. 64) e índice de regulación emocional (Pt: 51).
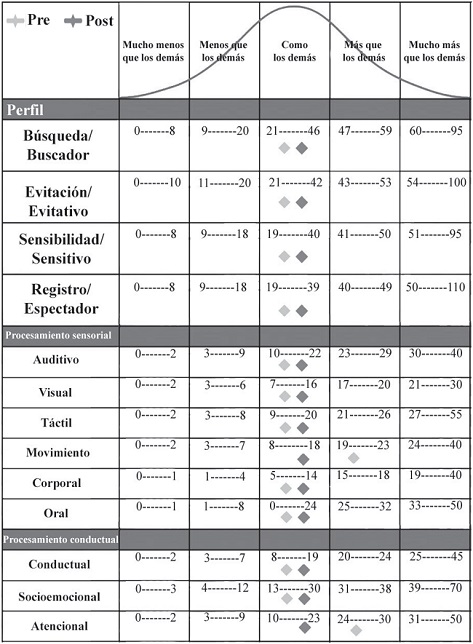
Por último, a nivel funcional, el paciente obtuvo puntuaciones normativas en el Perfil sensorial—II (Figura 6), no mostrándose rasgos clínicamente significativos para las puntuaciones de búsqueda (Pd: 42), evitación (Pd: 33), sensibilidad (pc: 28) y registro (Pc: 23). Sin embargo, las puntuaciones en los ítems sensoriales de movimiento (Pd: 19) y las puntuaciones en los ítems conductuales atencionales (Pd: 24) seencontraron por encima de los rangos normativos, no siendo así para el resto de los ítems sensoriales y/o conductuales (Figura 6). Asimismo, a través de la evaluación observacional, centrada en los aspectos sensoriales y psicomotri- ces, se detectaron ciertas dificultadesen el control de impulsos. Dichas dificultades podrían estar influidas por los elevados niveles de impulsividad e impaciencia, así como por los niveles bajos de tolerancia a la frustración observados durante el proceso de evaluación.
b) Hallazgos de la evaluación neuropsicológica tras el programa de rehabilitación. Post-programa
En relación con los índices que componen la escala WISC-V, los datos de la evaluación tras la intervención reflejaron una mejora en el cociente intelectual, situándose en los rangos promedios (Pc: 34) y un índice de la capacidad general dentro de los rangos normativos (Pc: 43). Además, el índice de competencia cognitiva se mantuvo estable, con puntuaciones en torno al promedio (Pc: 66). En relación con los índices principales, los índices de velocidad de procesamiento (Pc: 90), de razonamiento visoespacial (Pc: 63), de razonamiento fluido (Pc: 58) y de memoria de trabajo (Pc: 21) se mantuvieron igualmente estables a lo largo de las dos sesiones de evaluación. Sin embargo, el índice de comprensión verbal reflejó un aumento considerable en relación con la evaluación inicial realizada (Pc: 23).
Por otro lado, las pruebas utilizadas para medir procesos atencionales mostraron una mejora generalizada, como se pudo observar en las puntuaciones ligadas al Test D2, especialmente aquellas relacionadas con la cantidad de elementos correctamente procesados (Ejecución total Pc: 65), la cantidad de elementos clave no omitidos (Omisiones Pc: 95), la cantidad de elementos distractores correctamente inhibidos (Comisiones Pc: 40) y la capacidad de concentración global en la tarea (Concentración Pc: 60). Igualmente, los índices encargados de medir conductas impulsivas, tanto en el Test de Caras-R (Índice de impulsividad: 90), el Test de Stroop (Interf.: 0.38; Pt: 50) como en el Test de los Cinco Dígitos (Índice de Inhibición Pc: 50), reflejaron una mejora por parte de S.S. para inhibir la información irrelevante de la tarea en marcha. En cuanto a las pruebas utilizadas para medir procesos mné- sicos, los resultados mostraron un aumento en la cantidad de información inicial correctamente almacenada (Span inicial Pt: 1; TAVECI), así como tras la repetición continua de esos mismos datos (Curva de aprendizaje Pt: 0; TAVECI). Igualmente, en los procesos mnésicos de facilitación de la información almacenada, tanto con claves (Recuerdo con claves Pt: 0; TAVECI) como con reconocimiento (Reconocimiento Pt: 0; TAVECI), los resultados mostraron una mejora significativa. Estos datos se vieron corroborados por las puntuaciones del Test TOMAL. Finalmente, en la evaluación de las funciones ejecutivas se obtuvo una mejora en las pruebas de fluidez fonológica, sendero a color, anillas e interferencia (Decatipo: 5-7). En la Tabla 5 se detallan las puntuaciones obtenidas tras el programa de intervención.
A nivel conductual, cabe destacar que tras el programa de rehabilitación todas las puntuaciones del CBCL/6-18 se situaron dentro de los rangos normativos (Figura 4). Asimismo, a través de las puntuaciones obtenidas a través del BRIEF-2, se determinó la ausencia de significación clínica para ninguno de los índices evaluados (Figura 5).
Por último, a nivel funcional se observaron mejoras en la participación de las actividades de la vida diaria, especialmente en aquellas que requerían un proceso de planificación y de organización. Asimismo, en la evaluación observacional sensorial y psicomotriz tras el programa de intervención, se observaron mejoras en el control de impulsos. El paciente obtuvo puntuaciones normativas en el Perfil sensorial– II, no mostrándose hiporresponsivo ni hiperresponsivo. Además, las puntuaciones en los ítems sensoriales de movimiento (Pd: 14) y las puntuaciones en los ítems conductuales atencionales (Pd: 20) se encontraron dentro de los rangos normativos (Figura 6).
Discusión
El objetivo principal del presente trabajo de investigación de caso único fue promover la salud, autonomía y calidad de vida de un paciente de 10 años (S.S) adoptado de Rusia, con diagnóstico de SAF parcial, a través de la aplicación de un programa de rehabilitación multidisciplinar. La evaluación neuropsicológica inicial constató la presencia de alteraciones características del TEAF (2), principalmente en los dominios de atención, memoria y funciones ejecutivas. Estas alteraciones se vieron reflejadas a nivel conductual como una dificultad en el control de impulsos, así como por bajos niveles de tolerancia a la frustración durante la realización de las distintas actividades.
Tras la aplicación del programa de rehabilitación el paciente mostró mejoras notables en diversos ámbitos de funcionamiento. Concretamente, el cociente intelectual global de S.S. aumentó, pasando de situarse en el límite inferior de los rangos normativos a situarse dentro de los rangos normativos promedio. Algunos autores han constatado que más del 80% de los pacientes con TEAF poseen un retraso cognitivo generalizado, recomendando la rehabilitación cognitiva como mecanismo para su mejora46. Este aumento en la capacidad general se debió, principalmente, a un aumento en las puntuaciones obtenidas en el índice de comprensión verbal, que pasó de situarse por debajo de los rangos normativos a establecerse en torno a los rangos promedio. Aunque el lenguaje es uno de los procesos cognitivos menos investigados en TEAF, cabe resaltar que algunos estudios demuestran que es común detectar alteraciones tanto en la producción como en la comprensión del lenguaje en estos pacientes, lo cual lleva a la aparición de dificultades en la comprensión gramatical, así como en la expresión de oraciones47,48. Asimismo, se ha descrito cómo la presencia de elevados niveles de impulsividad en los pacientes pueden interferir negativamente sobre la función lingüística, por lo que la disminución de estos elevados niveles de impulsividad permite mejorar el desarrollo de los procesos lingüísticos49,50. De hecho, algunos autores han establecido una relación negativa entre las conductas de impulsividad y la capacidad cognitiva global51–53. Por lo tanto, una mejora en las conductas impulsivas podría estar explicando la mejora global de los resultados encontrados54. En cuanto al resto de índices, tales como los de velocidad de procesamiento, de organización visoespacial, de memoria de trabajo y de razonamiento fluido, no mostraron variación, manteniéndose estables en torno a una puntuación promedio a lo largo de las dos sesiones de evaluación.
Uno de los hallazgos más relevantes del presente estudio se encuentra relacionado con la mejora en las capacidades de atención y concentración. La evaluación inicial de S.S. estableció grandes dificultades para mantener y focalizar la atención en la tarea en curso. No obstante, tras la aplicación del programa de rehabilitación el funcionamiento del paciente en todas las pruebas atencionales se situó en torno a puntuaciones promedio. La atención ha sido considerada como un proceso que subyace al resto de procesos cognitivos55. De hecho, se ha descrito que la mejora de dicho proceso puede repercutir no solo sobre la capacidad de concentración, sino también sobre la capacidad de percepción, aprendizaje, memoria, así como sobre el rendimiento cognitivo general56,57. En este sentido, diversas investigaciones sugieren que la estimulación de la atención puede producir beneficios importantes sobre la capacidad de control atencional28,58 y sobre distintos procesos ejecutivos, como, por ejemplo, la memoria de trabajo o la impulsividad59. De acuerdo con estudios pre- vios50, se encontró una mejoría destacable para la cantidad de información almacenada por S.S. tras el programa, tanto para el material verbal como para el material visual. Algunos autores sugieren que la intervención neuropsicológica en el TEAF promueve el desarrollo y mejora de la capacidad de memoria1. En este sentido, se ha propuesto que los procesos de atención, estrechamente relacionados con la memoria de trabajo60,61, podrían predecir no solo la mejora en la cantidad de información almacenada, sino el rendimiento cognitivo global62.
Finalmente, se observó una mejora notable en los procesos ejecutivos vinculados con la fluidez, la planificación y la inhibición, reflejadas a través de las pruebas incluidas en el test ENFEN. Estos datos, especialmente aquellos relacionados con las puntuaciones en los procesos de inhibición, van en la línea de los datos obtenidos en la exploración conductual (BRIEF-2), donde la familia destacó la disminución en los niveles de impulsividad, así como en los niveles de tolerancia a la frustración tras la aplicación del programa de rehabilitación. Cabe resaltar que la mejora observada en la capacidad de inhibición cognitiva y de la planificación de S.S respalda la evidencia proveniente de los estudios que defienden el papel crucial del juego para promover tanto el control inhibitorio como el desarrollo de estrategias de planifica- ción34,58. Además, la estrecha relación entre ambos procesos se vio reflejada en el plano funcional63–66, donde la mejora del control de impulsos, así como de la capacidad de autorregulación, se observó cuando el paciente fue necesitando un menor grado de regulación externa. Dicho hallazgo pone de manifiesto que la implementación de diferentes modalidades sensoriales durante el transcurso de las sesiones terapéuticas fomentan la capacidad de autorregulación30,67.
Tal y como se ha descrito en la Introducción, el TEAF provoca graves alteraciones en el niño, no solo a nivel físico, cognitivo, conductual y emocional, sino también funcional46. Algunos estudios postulan que las dificultades encontradas en el plano cognitivo y conductual influyen negativamente sobre el funcionamiento diario de la persona68, pudiendo extrapolar la mejora de las funciones cognitivas al contexto funcional del paciente19. Los datos derivados del presente estudio clínico sugieren que, a pesar de que no existe un tratamiento específico del TEAF, una intervención terapéutica multidisciplinar y aplicada durante los años de infancia contribuye a disminuir considerablemente la sintomatología presentada en los niños que padecen dicho trastorno21. La importancia de este tipo de aproximaciones recae en la competencia específica de cada servicio para hacer recomendaciones de tratamiento, poner en práctica las necesidades de cada paciente y garantizar el acceso a los recursos pertinentes. Además, la organización de los equipos de tratamiento puede variar según los recursos sanitarios disponibles, el contexto familiar, la edad y el cuadro clínico del paciente, pero se ha destacado la importancia de la inclusión de distintos profesionales de la neurorrehabilitación, especialistas en el desarrollo infantil (por ejemplo, psicólogos clínicos, neuropsicólogos, fisioterapeutas, terapeutas ocupacionales, y/o logopedas), estrechamente coordinados, a la hora de diseñar e implementar los programas de tratamiento para pacientes con TEAF69. En el presente estudio, la utilización de un programa de intervención multidisciplinar implementado a través de la neurorrehabilitación ha permitido mejorar los procesos atencionales, los procesos mnésicos, la capacidad de planificación y de inhibición en nuestro paciente infantil. Además, esta mejora ha repercutido directamente en el funcionamiento diario de S.S, otorgándole un mayor grado de autonomía e independencia en sus actividades de la vida diaria20,46.
Pese a la potencial relevancia de los resultados obtenidos en la presente investigación, algunas cuestiones merecen ser destacadas. Entre las principales limitaciones del estudio, se incluye el desconocimiento de los antecedentes ligados al proceso de adopción, tales como los datos derivados de su institucionalización. Estos datos podrían estar explicando, en mayor o menor medida, la manifestación clínica encontrada en el paciente. En esta línea, algunas investigaciones atribuyen las dificultades neuropsicológicas encontradas en población adoptada a posibles efectos ambientales adversos durante el periodo previo a la adopción, como por ejemplo la edad de adopción70 o la estancia temprana en distintas instituciones71. Además, algunos estudios han reflejado que el perfil neuropsicológico de los niños adoptados procedentes de Rusia presenta mayor número de alteraciones que los niños adoptados de otros países72. Por lo tanto, en consonancia con estudios previos, no podemos confirmar que la etiología de las dificultades neuropsicológicas observadas en el caso de estudio se deban de forma exclusiva al consumo de alcohol por parte de la madre biológica durante el embarazo, ya que existe una falta importante de datos fiables en la historia clínica del menor.
Por otra parte, es necesario tener en consideración que el TEAF posee una elevada comorbilidad con otras patologías, tanto de carácter cognitivo73 como de carácter afectivo20. Comúnmente, los trastornos del apego señalan que la ausencia de figuras de apego seguras durante la infancia puede repercutir sobre la confianza del niño en el mundo y en sí mismo, provocando estilos de apego inseguros74. En este sentido, las relaciones de apego durante los periodos de institucionalización pueden no contar con la calidad, estabilidad e intimidad que permite el contexto familiar, lo que puede repercutir sobre el desarrollo cognitivo, afectivo y funcional del menor75. Por tanto, a pesar de que entre los datos clínicos del presente caso no se encuentra una referencia directa a este tipo de trastornos, es importante tener en cuenta la influencia que pueden tener a la hora de interpretar los resultados obtenidos76.
En cuanto a la efectividad del tratamiento neuropsicológico aplicado, aunque es importante tener en cuenta que no va a revertir la lesión producida por el consumo de alcohol durante el embarazo, los resultados obtenidos avalan la eficacia de los tratamientos multidisciplinares sobre la mejora sintomática del cuadro clínico neuropsicológico y funcional de los pacientes con TEAF, promoviendo la autonomía e independencia en las actividades de la vida diaria77–79. En futuras líneas de investigación, es importante complementar los presentes datos con nuevos diseños experimentales que permitan contar con muestras amplias de pacientes y de controles80. Asimismo, disponer de información sobre el contexto escolar y familiar durante el programa puede beneficiar el ajuste y orientación de la rehabilitación, permitiendo realizar recomendaciones al colegio para la adaptación del paciente. Además, se recomienda que desde el colegio se promueva una educación adaptada a las capacidades y necesidades del niño (también en el aula y el espacio de trabajo), siendo útil el uso de técnicas multisensoriales, así como la interacción con el niño través de explicaciones y pautas concretas y sencillas69,77.