Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Nefrología (Madrid)
versão On-line ISSN 1989-2284versão impressa ISSN 0211-6995
Nefrología (Madr.) vol.31 no.2 Cantabria 2011
Síndrome hemofagocítico reactivo a infección por citomegalovirus en paciente trasplantado renal
Cytomegalovirus–associated haemophagocytic syndrome in a kidney transplant patient
Dirección para correspondencia
Sr. Director:
El síndrome hemofagocítico es una rara entidad clínica, caracterizada por una proliferación generalizada, no maligna, de histiocitos con importante actividad hemofagocítica1–3. La etiología de este cuadro se puede dividir en dos: primario o genéticamente determinado o secundario: vírico, bacterias, hongos, parásitos, neoplasias, colagenosis, inmunodeficienciaso fármacos1–7. El cuadro clínico se caracteriza por fiebre, hepatoesplenomegalia, linfoadenomegalia, síntomas neurológicos, edema y erupción cutánea1,2,8,9. Los hallazgos de laboratorio más importantes son pancitopenia, hipertrigliceridemia, hipofibrinogenemia, hiponatremia, hipoproteinemia, elevación de enzimas hepáticas, elevación de LDH y ferritina, pleocitosis en LCR y actividad defectuosa de células NK10. Desde el punto de visto histopatológico, la existencia de hemofagocitosis en la médula ósea, en el bazo y en los ganglios linfáticos, la falta de hallazgos malignos y un 2% de células con actividad hematofagocítica son suficientes para el diagnóstico1–3. El síndrome hemofagocítico tiene mal pronóstico a pesar de tratamiento, con una supervivencia media de 2 semanas desde que se inicia el cuadro clínico. La supervivencia puede llegar al 60% a 5 años si hay una respuesta adecuada al tratamiento11,12. Como alternativas terapéuticas se encuentran el empleo de agentes que interrumpen la función de los histiocitos y macrófagos activados como etopósido, esteroides, dosis altas de Ig i.v., ciclosporina A, globulina antitimocito, anticuerpos anti–TNF y, en casos seleccionados, trasplante de médula ósea13,14.
Hombre de 53 años, sometido a trasplante renal que acude a urgencias por presentar cuadro febril con temperatura de 38,5 oC de 24 horas de evolución con escalofríos, dolor abdominal leve difuso, astenia, anorexia y disminución subjetiva del volumen de diuresis. La exploración física fue normal y en las diferentes pruebas practicadas de urgencia no se encontró patología relevante: radiografías normales, analítica de sangre y orina normal, hemocultivo y urocultivo negativo, antígeno precoz CMV negativo (en este momento no se disponía de PCR de CMV en nuestro hospital). El cuadro progresó con un aumento del dolor abdominal, en la tomografía axial computarizada (TC) se observó dilatación de asas de delgado de posible etiología isquémica o infecciosa. Ante los hallazgos y el empeoramiento clínico se realizó laparotomía exploratoria sin observarse anomalías. En el líquido peritoneal creció un estafilococo coagulasa negativo tratado con meropenem a dosis de 500 mg cada 12 horas. Tras la intervención presentó una mejoría clínica a pesar de la aparición de íleo paralítico posquirúrgico con resolución espontánea del mismo. A los pocos días aparecieron nuevos picos febriles junto con cuadro diarreico, inicialmente sin productos patológicos pero, posteriormente con melenas, asociado a deterioro neurológico, hepatoesplenomegalia, así como alteración función hepática, anemia y trombocitopenia. Se solicitaron nuevas pruebas en las que destacaron: antígeno precoz CMV positivo con PCR de CMV mayor a 100.000 copias/ml. Esoagogastroduodenoscopia: esofagitis infecciosa. Analítica: GOT/GPT 135/156 U/l; LDH 558 U/l; sodio 130 meq/l, fibrinógeno 133 mg/dl, hemoglobina 9,2 g/dl, y hematocrito del 26,8% y plaquetas de 48.000 µl con leucocitos normales (5.500 µl con fórmula normal), aumento muy importante de triglicéridos (738 mg/dl), deterioro progresivo de función renal (creatinina entorno a 4–5 mg/dl). Haptoglobina normal, test de Coombs negativo. Extensión sangre periférica: algún esquistocito con ausencia de reticulocitos. Punción de médula ósea: compatible con síndrome hemofagocítico (figura 1).
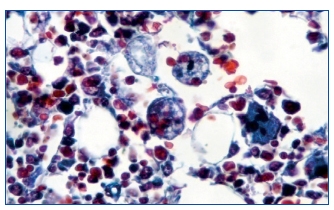
Figura 1. Tricrómico. Histiocitos con hematíes en su interior
indicando su actividad hematófaga en la médula ósea.
Ante dichos hallazgos, se diagnosticó al paciente de síndrome hemofagocítico reactivo a infección por CMV; se consultó con la unidad de enfermedades infecciosas y se inició terapia con la siguiente pauta: terapia anti–CMV con ganciclovir 50 mg/12 h y gammaglobulina inespecífica i.v. 30 g/48 h y para el síndrome hemofagocítico con bolos de metilprednisolona, manteniendo la ciclosporina que llevaba el paciente a dosis bajas (niveles en torno a 50 ng/ml). A pesar del tratamiento se produjo un deterioro del estado general y del estado neurológico y el paciente fue ingresado finalmente en laUCI por de saturación, donde falleció poco después por fallo multiorgánico, a los 12 días del ingreso. En la autopsia se observaron: infección por CMV diseminada, con afectación fundamental de tracto digestivo y pulmón (figura 2) y síndrome hemofagocítico reactivo (figura 1).
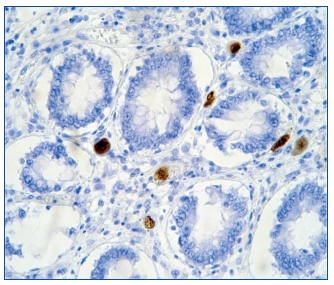
Figura 2. Tinción con inmunoperoxidasa. Células
conteniendo CMV en tejido intestinal.
El síndrome hemofagocítico tiene una prevalencia estimada del 0,4% en pacientes con trasplante renal11, lo cual lo hace ser una complicación rara en este grupo de pacientes. Además, en éstos la etiología más frecuente es la secundaria a una infección14. Otro punto a considerar es el mal pronóstico de estos pacientes, siendo fundamental el diagnóstico precoz para inicio de una terapia precoz. En cuanto a las estrategias de tratamiento, no hay un consenso, y se han propuesto múltiples tratamientos como el uso de esteroides y ciclosporina14, el empleo de inmunoglobulina específica, el tratamiento del agente etiológico, etc.
Por otro lado, la infección por CMV en el paciente trasplantado renal es una complicación bien conocida, aunque actualmente su incidencia y repercusión cada vez es menor por la profilaxis empleada15. No obstante, a pesar de ello, es un diagnóstico que debemos tener en cuenta ante cualquier deterioro del estado general del paciente trasplantado, porque las complicaciones de este cuadro infeccioso son todas graves y el diagnóstico precoz con inicio de terapia apropiada mejora mucho el pronóstico.
El síndrome hemofagocítico es una complicación rara tras el trasplante renal. No obstante, es una entidad clínica que debemos tener presente en el diagnóstico diferencial de estos pacientes sobre todo si se asocia con fiebre, organomegalias y pancitopenia. Para el diagnóstico de presunción los datos de los análisis de sangre (pancitopenia, alteración de la función hepática, aumento de LDH, disminución de fibrinógeno, aumento de triglicéridos, hiponatremia, etc.), nos pueden orientar, pero es el análisis de la médula ósea la prueba que nos va a acercar más al diagnóstico. En cuanto a la etiología más probable en estos pacientes inmunodeprimidos, será la infección viral la que en el mayor número de casos esté implicada como agente desencadenante del proceso. El problema de esta entidad clínica es que todavía no existe un tratamiento específico, teniendo una supervivencia muy baja del paciente trasplantado, y si sobrevive es raro que el injerto renal sea funcionante.
S. Bea Granell1, I. Beneyto Castello1, D. Ramos Escorihuela1, J. Sánchez Plumed1, P. Sánchez Pérez1, J. Hernández–Jaras1, S. Rivas2
1Servicio de Nefrología. Hospital Universitario La Fe. Valencia
2Servicio de Anatomía Patológica. Hospital Universitario La Fe. Valencia
Referencias Bibliográficas
1. Kenneth L, McClain. Up to Date. Haemophagocytic lymphohistiocytosis. Versión 18.2. Mayo 2010. [ Links ]
2. Artigues Barceló A, Ferragut Reus M, Sánchez C, Amengual L, Matanza L, Sanz Parras MS. Síndrome hemofagocítico y linfoma cutáneo de células T. An Med Interna (Madrid) 2004;21:131–4. [ Links ]
3. Janka G, Imashuku S, Elinder G, Schneider M, Henter JI. Infection– and malignancy–associated hemophagocytic syndromes. Secondary hemophagocytic lymphohistiocytosis. Hematol Oncol Clin North Am 1998;12:435–44. [ Links ]
4. Stephan JL, Kone–Paut L, Galambrun C, Mouy R, Bader–Meunier B, Prieur AM. Reactive haemophagocytic syndrome in children with inflammatory disorders. A retrospective study of 24 patients. Rheumatology 2001;40(11):1285–92. [ Links ]
5. Boehler A, Schaffner A, Salomon F, et al. CMV disease of late onset following renal transplantation: a potentially fatal entity. Scand J Infect Dis 1994;26:369. [ Links ]
6. Kürsat S, Cagirgan S, Ok E, et al. Haemophagocytic–histiocytic syndrome in renal transplantation. Nephrol Dial Transplant 1997;12:1058. [ Links ]
7. Mroczek E, Weisenburger D, Grierson H, Markin R, Purtilo D. Fatal infectious mononucleosis and virus associated hemophagocytic syndrome. Arch Pathol Lab Med 1987;111:530–5. [ Links ]
8. De Kerguenec C, Hillaire S, Molinie V, et al. Hepatic manifestations of haemophagocytic syndrome: a study of 30 cases. Am J Gastroenterol 2001;96(3):852–7. [ Links ]
9. Wong K, Chan J. Reactive hemophagocytic syndrome: a clinicopathologic study of 40 patients in an Oriental population. Am J Med 1992;93:177–80. [ Links ]
10. Esumi N, Ikshima S, Hibi S, Todo S, Imashuku S. High serum ferritin level as a marker of malignant histiocytosis and virus–associated haemophagocytic syndrome. Cancer 1988;61(10):2071–6. [ Links ]
11. Karras A, Thervet E, Legendre C. Haemophagocytic syndrome in renal transplant recipients: report of 17 cases and review of literature. Transplantation 2004;77(2):238–43. [ Links ]
12. Risdall RJ, McKenna RW, Nesbit ME, et al. Virus–associated hemophagocytic syndrome: a benign histiocytic proliferation distinct [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
S. Bea Granell,
Servicio de Nefrología,
Hospital Universitario La Fe,
Avda Campanar 21,
46009, Valencia
E–mail:
serbegra@yahoo.es














