PERFIL FUNCIONAL, TASA DE TROMBOSIS Y SUPERVIVENCIA ACUMULADA DE LA FÍSTULA ARTERIOVENOSA NATIVA (FAVN) VERSUS PROTÉSICA (FAVP) PARA HEMODIÁLISIS (HD): ESTUDIO PROSPECTIVO DE CINCO AÑOS
R. ROCA-TEY1, R. SAMON1, O. IBRIK1, A. RODA1, JC. GONZÁLEZ-OLIVA1, R. MARTÍNEZ-CERCÓS2, J. VILADOMS1
1NEFROLOGÍA. HOSPITAL DE MOLLET (MOLLET DEL VALLÉS), 2CIRUGÍA VASCULAR. HOSPITAL DE MOLLET (MOLLET DEL VALLÉS)
Introducción: El acceso arteriovenoso (FAVn, FAVp) es el acceso vascular (AV) preferente por delante del catéter venoso.
Objetivos: Comparar el flujo sanguíneo (QA), la incidencia de la trombosis y la supervivencia acumulada entre FAVn y FAVp en pacientes prevalentes (pts) incluídos en un programa de seguimiento del AV para el diagnóstico precoz de la estenosis.
Material y método: Se ha determinado prospectivamente el QA de 122 FAVn y 23 FAVp en 131 pts (edad 62,6±13,5 años) durante 5 años. El QA se midió cada 4 meses como mínimo durante la primera hora de la sesión de HD mediante el método Delta-H; la presión arterial media (PAM) se registró simultáneamente con el QA. El QA basal se calculó a partir de dos sesiones consecutivas de HD (ambos valores se promediaron). Todo AV con QA basal inferior a 700 ml/min o disminución temporal superior 20% del valor basal fueron remitidos para efectuar angiografía y eventual intervención correctiva en caso de estenosis significativa (reducción endoluminal> 50%).
Resultados: Pts con FAVp: presentaron mayor edad (69.1±10.0 años) y tiempo en HD (40.9±44.2 meses) que los pts con FAVn (61.4±13.8 años y 29.6±46.3 meses, respectivamente) (p=0,009 y 0,017, respectivamente. Ambas PAM (mmHg) basal (86,2±11,5) y global (87,4±12,9) de los pts con FAVp fueron inferiores respecto a los pts con FAVn (96,8±12,6 y 95,5±12,0, respectivamente) (p <0,001 y 0,006, respectivamente). El ratio AV/paciente fue superior en los pts dializados a través de una FAVp (4.3±1.8 versus 1.5±1.1, p<0,001). Se efectuaron 950 mediciones de QA en 2624 meses de seguimiento. No se evidenciaron diferencias al comparar el QA medio (ml/ min) basal (1.078,3±436,9 y 1.196,8±421,8) y global (1.160,5±482,5 y 1.199,3±428,2) entre FAVn y FAVp (p=0,22 y 0,64, respectivamente). Aunque la incidencia de estenosis significativa fue similar entre FAVn y FAVp (27,9% versus 21,7%, p=0,38), los pts con FAVp presentaron una tasa de trombosis superior (0,42 versus 0,060 episodios/AV/año, p<0,001). Tanto la supervivencia acumulada primaria como secundaria fueron superiores para la FAVn (41,1 y 47,6 meses, respectivamente) que para la FAVp (14,1 y 24,9 meses, respectivamente) (p<0,001 para ambas comparaciones).
Conclusiones: 1) El tipo de acceso arteriovenoso (FAVn o FAVp) no afecta el perfil funcional (QA) existente. 2) Las diferencias de presión arterial registradas pueden explicar las diferencias en la tasa de trombosis entre FAVn y FAVp. 3) La supervivencia del AV está relacionada con el tipo de acceso arteriovenoso.
EL MAPEO ECOGRÁFICO SISTEMÁTICO PERMITE LA REALIZACIÓN DE FISTULAS EN EL PACIENTE CON ALTO RIESGO DE FRACASO: ESTUDIO CONTROLADO DE 600 CASOS
U. VADILLO1, S. RIOJA2, J. VALLESPÍN2, R. ABREU3, J. MERINO2, JR. FORTUÑO4, X. VINUESA1, M. MARCET1, A. RODRÍGUEZ-JORNET1, J. IBEAS1
1NEFROLOGÍA. PARC TAULI SABADELL, HOSPITAL UNIVERSITARI (SABADELL, BARCELONA), 2CIRUGÍA VASCULAR. PARC TAULI SABADELL, HOSPITAL UNIVERSITARI (SABADELL, BARCELONA), 3NEFROLOGÍA. CENTRO HOSPITALAR TRÁS-OS-MONTES E ALTO DOURO (VILA REAL, PORTUGAL), 4RADIOLOGÍA INTERVENCIONISTA. PARC TAULI SABADELL, HOSPITAL UNIVERSITARI (SABADELL, BARCELONA)
Antecedentes y Objetivo: Se ha sugerido la utilidad del mapeo para la prevención del fallo de la fistula en los pacientes con mayor riesgo, pero la recomendación no está bien establecida. El objetivo es evaluar la utilidad si el mapeo ecográfico sistemático en la permeabilidad de la FAV en pacientes de alto riesgo de fracaso.
Material y Métodos:
Estudio de cohortes prospectivo. Hospital de referencia con equipo multidisciplinar (nefrología, cirugía vascular, radiología intervencionista y enfermería)
Grupos: - Control: exploración física preoperatoria y prueba de imagen a demanda. Realizada por un cirujao vascular específico. - Ecografía: ecografía preoperatoria. Equipo nefro-quirúrgico en consulta conjunta. - Vigilancia (ambos grupos): por ecografía
Tratamiento: Cirugía/angioplastia dependiendo de la ubicación de la estenosis. Yuxtaanastomosis: cirugía; resto: angioplastia
Variables de riesgo: hipertensión, diabetes, arteriopatía severa, edad > 75 años, mujer y arteria distal (radial)
Resultados: permeabilidad secundaria. Kaplan-Meier (log-rank test)
Base de datos: NephroCloud®
Resultados:
n=600. Grupo control (Exploración física) : 287; Grupo Ecografía: 313
Edad: 64.7±15,4 años; Sexo: 60.7% Varón, 40.3% Mujer; Localización: radial 50.3%, humeral 49.7%
No hay diferencia en la supervivencia entre los dos grupos a 5 años: Control 54%; Eco: 63% (p= 0.2). No diferencias significativas por hipertensión, diabetes o arteriopatía.
-
Tras estratificar por factores de riesgo, permeabilidad a 1, 2, 3, 4 y 5 años:
4.1. > 75años. Control: 63%, 61%, 61%, 61%, 56%; Eco: 77%, 69%, 67%, 64%, 64% (p=0.2). 4.2. Sexo=mujer. Control: 60%, 56%, 56%, 49%, 49%; Eco: 70%, 66%, 63%, 62%, 62%, (p=0.1). 4.3. Arteria radial. Control: 59%, 52%, 52%, 51%, 49%; Eco: 67%, 63%, 61%, 61%, 61%, (p=0.1). 4.4. Combinación > 75 + mujer. Control: 50%, 50%, 50%, 50%, 50%; Eco: 75%, 66%, 62%, 58%, 58% (p=0.2). 4.5. Combinación: > 75. + mujer + radial. Control: 28%; 28%; 28%; 28%; 28%; Eco: 84%, 68%, 62%, 62%, 62% (p<0.05)
Conclusión: El mapeo ecográfico puede ser útil para la planificación de la FAV en pacientes de alto riesgo de fracaso. Los resultados de permeabilidad secundaria en pacientes con combinación de edad avanzada, sexo femenino y vasos distales pueden ser comparables con la población general de diálisis.
ESTUDIO METTRO MÉTODOS DE VIGILANCIA DE SEGUNDA GENERACIÓN. ECOGRAFÍA Y TRANSONIC PARA LA PREVENCIÓN DE TROMBOSIS EN FÍSTULAS ARTERIOVENOSAS AUTÓLOGAS. ENSAYO CLÍNICO RANDOMIZADO. ANÁLISIS COSTO EFICACIA
I. ARAGONCILLO SAUCO1, S. CALDES RUISANCHEZ2, S. ABAD ESTEBANEZ1, Y. AMEZQUITA ORJUELA2, A. VEGA MARTINEZ1, A. CIRUGEDA GARCIA2, C. MORATILLA RAMOS3, C. FERNANDEZ PEREZ4, F. DE ALVARO MORENO2, JM. LOPEX GÓMEZ5
1NEFROLOGÍA. HOSPITAL GREGORIO MARAÑÓN (MADRID), 2NEFROLOGÍA. HOSPITAL INFANTA SOFIA (MADRID), 3NEFROLOGÍA. CLINICA FUENSANTA (MADRID), 4ESTADÍSTICA Y EPIDEMIOLOGIA. HOSPITAL CLÍNICO SAN CARLOS (MADRID), 5NEFROLOGÍA. HOSPITAL GREGORIO MARAÑÓN (MADRID)
Introducción: La vigilancia del acceso vascular (AV) mediante la medida del flujo de acceso (QA) continua siendo un tema de controversia. Los resultados del ensayo clínico multicéntrico METTRO (NCT02111655) han demostrado una mejoría de la supervivencia asistida y secundaria de las fístulas arteriovenosas autólogas con la medida del QA trimestral mediante ecografía doppler y transonic.
Material y métodos: Tras la finalización del estudio METTRO (Septiembre/2015) realizamos una análisis de costo/eficacia de los tres años de seguimiento, calculando gasto en fistulografías, angioplastias, cirugías de AV, mantenimiento e infecciones asociadas a catéter venoso central (CVC) e ingresos hospitalarios en relación al AV. Los precios de las intervenciones y hospitalizaciones se han calculado en base a los precios públicos oficiales de la Comunidad Autónoma de Madrid.
Resultados: Encontramos un gasto similar en intervencionismo sin diferencias significativas en el grupo QA frente al grupo control, Fistulografías 4.860E vs 5.356E (NS), Angioplastias 25.584E vs 21.648E (NS) y cirugías 31.438E vs 31.438E (NS). Hubo diferencias grupo QA frente a grupo control en el número de CVC yugulares 11 vs 29 (p < 0,001) con un costo estimado en Urokinasa de 7.704E vs 24.005E (NS). Donde se encontraron mayores diferencias entre ambos grupos fue en el costo asociado a ingresos hospitalarios con un gasto de 54.600E en el grupo QA (50 días de hospitalización) frente a 135.408E en el grupo control (124 días de hospitalización) (p=0,003). Sumando el total de costo asociado al AV durante el seguimiento encontramos un gasto total de 124.186E en el grupo QA frente a 217.845E en el grupo control (p=0,008). En base a la experiencia y resultados obtenidos durante el estudio adjuntamos algoritmo sobre protocolo de medida de QA.
Conclusiones: La medida de flujo de acceso trimestral no sólo aumenta la supervivencia asistida y secundaria en FAV autólogas, también es costo/eficaz.
COLOCACION DE CATÉTER PERMANENTE TUNELIZADO (CPT) POR NEFROLOGÍA: EXPERIENCIA EN ONCE AÑOS
MA. RODRÍGUEZ PÉREZ1, A. LARA RUIZ1, MJ. MOYANO FRANCO1, AI. MARTÍNEZ PUERTO1, JR. MOLAS COTÉN1, M. SALGUEIRA LAZO1
1NEFROLOGÍA. H. U. V. MACARENA (SEVILLA)
La implantación de CPT por parte de los nefrólogos se va implementado progresivamente en nuestro país, aunque sigue existiendo cierta resistencia a incorporar esta técnica en algunas unidades. La elección de la localización más idónea, el ajuste en la ubicación de la punta del catéter y la posibilidad de establecer medidas profilácticas de infección son algunas ventajas, que a nuestro criterio, ofrece el llevarla a cabo nosotros mismos. El largo recorrido que tenemos en la técnica nos permite analizar nuestra experiencia en los más de diez años que llevamos realizándola.
Objetivos: Analizar los resultados obtenidos en la colocación de CPT bajo control de escopia por un equipo de nefrología intervencionista: incidencias de complicaciones relacionadas con la inserción, en la utilización y supervivencia de los CPT.
Material y métodos: Desde abril-2005 a abril-2016 colocamos 246 CPT en 107 pacientes; edad media era 63 años. Etiología ERC más frecuente fue la nefropatía diabética (25%). Seguimiento medio/catéter: 132 meses. Datos registrados: tipo de catéter, localización, indicación de CPT; incidencias durante la colocación y utilización; motivo de retirada y supervivencia media.
Resultados: Tipo de CPT: HemoglydeR 52.4%, PalindromeTM 36.2%, Equistream 7.3%, TessioR 3.3%
Localización: yugular derecha 71.1%, subclavia izquierda 16.3%, subclavia derecha 11%, femoral 1.6%
Incidencias en la colocación: 96.3% ninguna, 1.2% sangrado intraprocedimiento, 0.8% hematoma compresivo, 0.4% hemotórax, 0.4% neumotórax, 0.4% reacción local a la anestesia. Indicación: 18.2% acceso inicial, 81.8% agotamiento de AV. Tiempo medio en HD al colocar el CPT es 3 años. A día de hoy 87 funcionantes; 87 exitus con CPT funcionante
Se retiraron 72 catéteres. Causas: 7.7% disfunción, 6.1% infección, 4.9% trasplante, 2.4% extrusión, 2% recuperación función renal, 2% rotura, 1.8% DP, 1.6% FAVI, 0.8% traslado.
Supervivencia media CPT: 539 días. Supervivencia media CPT subclavia derecha 920 días, yugular derecha 583 días, subclavia izquierda 422 días.
Conclusiones: En nuestra experiencia, la implantación de CPT por parte de Nefrología garantiza buenos resultados, con una incidencia de complicaciones relacionadas con el procedimiento anecdótica y unos resultados a largo plazo satisfactorios: La supervivencia media de los CPT es de 18 meses, con una baja incidencia de disfunción y de bacteriemia.
IMPORTANCIA DE UN PROGRAMA MULTIDISCIPLINAR EN LA VALORACIÓN, SEGUIMIENTO Y TRATAMIENTO DE LA FÍSTULA ARTERIOVENOSA EN HGUV. NUESTRA EXPERIENCIA
A. VILAR GIMENO1, I. BLANES MOMPO2, J. VILLARO GUMPERT1, I. MOGOLLON SALGADO1, J. HENAO VASQUEZ1, S. APARICIO RAMOS1, C. MARTINEZ VILLANUEVA1, A. GALAN SERRANO1
1NEFROLOGÍA. HOSPITAL GENERAL UNIVERSITARIO (VALENCIA), 2CIRUGÍA VASCULAR. HOSPITAL GENERAL UNIVERSITARIO (VALENCIA)
Introducción: Para la creación y mantenimiento del acceso vascular es imprescindible un buen programa de control de acceso vascular y que éste sea a cargo de un equipo multidisciplinar. La evidencia muestra resultados en la supervivencia de la fístula arteriovenosa (FAV) con programas de control utilizando la ecografía doppler color (EDC) como herramienta habitual en la práctica clínica nefrológica.
Presentamos nuestra experiencia (desde junio 2015): creación de un programa multidisplinar para FAV utilizando la (EDC) como eje principal.
Todo proceso relacionado con la FAV está centralizado en el Servicio de Nefrología (Figura 1)
Consulta 1: Monográfica: cirujano vascular + nefrólogo: en una sola consulta se evalúa, diagnostica, se adopta actitud terapéutica e inclusión en lista de espera.
Procesos: Mapeo prequirúrgico FAV, Valoración precoz de la FAV, Tratamiento de complicaciones. Consulta 2: Nefrólogo. Monitorización y seguimiento de las FAV con problemas.
Material y método: Evaluar resultados (preliminares a 10 meses) desde la creación de Consulta 1: realización y valoración post quirúrgica de la FAV.
Resultados: Ver tablas adjuntas.
Resultados preliminares: como factores asociados al fallo precoz y no desarrollo de la FAV, se considera significativo es el diámetro de la arteria radial (2 mm) y la localización rc izquierda es la que más frecuentemente sufre fallo precoz. Iguales parámetros en > 70 años sin hallar diferencias. Mejoría en el porcentaje de pacientes que inician hemodiális con FAV respecto a años previos.
Conclusiones: 1. Una consulta monográfica y multidisciplinar para el proceso de creación y seguimiento de la FAV favorece el dinamismo y la rapidez en los tiempos para la toma de decisiones. 2. El uso de la ecografía permite indicaciones límite con resultados satisfactorios. 3. Existe una correlación muy buena entre mapeo prequirúrgico y realización de FAV. 4. El diámetro arterial y la localización rc izquierda se asocian con el fallo precoz de la FAV.
http://www.senefro.org/modules/papers/files/16/57294a562cc58.docx
EXPERIENCIA INICIAL EN EL USO DE LAS PRÓTESIS DE PUNCIÓN INMEDIATA (ACUSEAL®) COMO ALTERNATIVA A LOS CATÉTERES CENTRALES PARA HEMODIÁLISIS URGENTE
M. CABRERO FERNÁNDEZ1, F. PLA SANCHEZ1, G. MOÑUX-DUCAJU1, I. MARTÍNEZ LÓPEZ1, P. MARQUÉS DE MARINO1, JR. BERLANGA ALVARADO2, P. ESTRADA VILLANUEVA2, FJ. SERRANO HERNANDO1
1ANGIOLOGÍA Y CIRUGIA VASCULAR. HOSPITAL CLÍNICO SAN CARLOS (MADRID), 2NEFROLOGÍA. FMC CENTRO DE DIÁLISIS MADRID MONCLOA (MADRID)
Introducción: Muchos pacientes en estadio final de su insuficiencia renal crónica requieren la implantación de un catéter central por no poder esperar para hemodiálisis a la maduración de una fístula (FAV) nativa o a la integración de una protésica estándar. Ello implica un aumento del riesgo de infecciones y de estenosis de venas centrales. La estructura tri-capa de la nueva prótesis de punción inmediata Acuseal® (GORE) permite una canalización en pocas horas. Nuestro objetivo es presentar nuestra experiencia inicial con este tipo de prótesis y estudiar si podrían llegar a evitar la colocación de catéteres en pacientes que requieren diálisis sin demora.
Material y método: se incluyeron todos los procedimientos, urgentes y programados, entre marzo de 2015 y marzo de 2016 en los que se utilizó la prótesis Acuseal®, ya fuesen nuevas FAV o la reparación de FAV nativas o protésicas malfuncionantes o trombosadas. Se recogieron los datos demográficos, intraoperatorios, de los eco-doppler de seguimiento y de los centros de diálisis.
Resultados: se implantaron 13 prótesis Acuseal®, de las cuales, 8 (61,5%) fueron FAV protésicas en pacientes sin alternativas nativas y 5 (38,5%) revisiones de FAV malfuncionantes o trombosadas. Se realizaron 7 FAV humeroaxilares (53,8%), 2 loops antebraquiales (15,4%), 2 interposiciones protésicas (15,4%), 1 humerosubclavia (7,7%) y 1 axilofemoral (7,7%). Siete de las intervenciones fueron de carácter urgente (53,7%). Un total de 12 (92,3%) fueron puncionadas de forma inmediata (primeras 48 horas), con un tiempo medio hasta la canulación de 20,67 ± 12,8 horas (3-48) en este grupo. Siete pacientes (53,8%) tenían un catéter tunelizado previo a la realización de la FAV con complicaciones que precisaba su retirada. En el resto, (46,2%, n=6) la FAV de punción inmediata evitó la implantación de un catéter central en el 100% de los casos. La primera canalización fue satisfactoria en todos los pacientes. Existieron 3 casos (23,1%) de dolor durante la hemodiálisis y 3 (23,1%) hematomas, ninguno complicado. No existieron oclusiones a 30 días. El seguimiento mediano fue de 5 meses (2-12) con una permeabilidad primaria, primaria asistida y secundaria a 6 meses del 74%, 74% y 82,1% respectivamente.
Conclusión: Con el uso de prótesis de punción inmediata Acuseal® es posible obtener permeabilidades similares a las descritas para las prótesis estándar, con la ventaja de poder ser canalizadas en las primeras 24-48 horas. Estos resultados son alentadores ya que podrían evitar la implantación de catéteres venosos centrales en pacientes que requieren hemodiálisis y no disponen de un acceso vascular.
RESULTADOS A TRES AÑOS DE LA INCORPORACIÓN DE LA TÉCNICA DE BUTTONHOLE PARA PUNCIÓN DE FAV EN UNA UNIDAD DE HEMODIÁLISIS
JL. MERINO1, L. BAENA1, B. MARTÍN1, B. BUENO1, V. SÁNCHEZ1, L. CASERTA1, B. ESPEJO1, P. DOMÍNGUEZ1, A. GÓMEZ1, V. PARAÍSO1
1NEFROLOGÍA. HOSPITAL UNIV. DEL HENARES (COSLADA. MADRID)
Introducción: La técnica de buttonhole (BH) para la punción de fístulas arteriovenosas (FAV) es una alternativa conocida a otras técnicas clásicas. Su aplicación en una unidad de hemodiálisis (HD) puede ser útil para los pacientes en tratamiento renal sustitutivo. Mostramos nuestra experiencia de tres años tras su instauración en nuestra unidad de HD.
Material y métodos: Veintidós pacientes se han iniciado en técnica de buttonhole hasta diciembre de 2015. Quince hombres y siete mujeres, con una edad media de 62 años; DS: 12. El tiempo en diálisis en el momento de iniciar BH fue de 34 meses, DS: 34. Mediana: 27, rango: 3-136. Las etiologías de la enfermedad renal fue: 11 diabetes, 2 HTA maligna, 1 poliquistosis renal, 5 glomerulopatías, un paciente anéfrico y dos de etiología desconocida. Siete pacientes recibían sintrom y nueve antiagregantes. El tiempo medio del acceso vascular previo al BH fue de 41 meses; DS: 55, mediana: 27 y rango: 3-252. Los tipos de FAV fueron: 7 radiocefálicas izquierdas, 9 humerocefálicas izquierdas, 3 humerobasílicas izquierdas, 2 radiocefálicas derechas y una braquiocefálica derecha.
Resultados: Para obtener una adecuado túnel de punción fueron necesarias de 5 a 8 sesiones consecutivas de diálisis. Ningún paciente presentó complicaciones mayores. La técnica de punción previa fue en escalera en 10 pacientes, en área en 6 pacientes y una combinación de ambas en otros 6 pacientes. El tiempo medio en técnica de BH hasta diciembre de 2015 es de 12 meses, DS: 10, mediana: 9 y rango: 1-45. Al final de ese periodo seis pacientes realizaban autopunción. El tiempo de hemostasia posHD se ha reducido de 18,6 minutos, DS: 8 a 12,2 minutos; DS: 3, tras implantación de BH. (p:0,0005). Al final del estudio 14 pacientes continuaban en técnica de BH, uno había fallecido, cuatro habían recibido en trasplante renal y uno había sufrido una trombosis de la FAV. En dos pacientes se tuvo que abandonar la técnica de BH.
Conclusiones: La técnica de BH es una alternativa de punción para los pacientes en HD. La autopunción y la reducción de los tiempos de hemostasia son potenciales beneficios. Una mayor difusión de esta técnica en las unidades de HD permitirá mejorar su conocimiento y su aplicación. Un personal de enfermería altamente motivado con apoyo de los distintos estamentos es crucial para su establecimiento y asentamiento como alternativa de punción de las FAV.
“PERDONA BONITO PERO LA FAV ME QUERÍA A MÍ” (O COMO LUCHAR CONTRA EL CATÉTER COMO AV INCIDENTE EN HEMODIALISIS)
JL. MORALES MONTOYA1, FJ. AHIJADO HORMIGOS1, C. HERRAIZ CORREDOR1, M. PILATAXI QUINGA1, MA. FERNANDEZ ROJO1, R. DIAZ-TEJEIRO IZQUIERDO1, M. TORRES GUINEA1, M. PADRÓN ROMERO1, JE. GARCÍA DIAZ1
1NEFROLOGÍA. HOSPITAL VIRGEN DE LA SALUD (TOLEDO)
Introducción: Iniciar hemodiálisis crónica con catéter como AV es uno de los mayores factores de riesgo de morbi-mortalidad conocidos en este grupo de pacientes. Sin embargo los sucesivos registros no muestran una mejoría en los porcentajes de este componente de la ecuación de mortalidad y así un 44% de lo pacientes incidentes en hemodiálisis en España lo hacen con un catéter (2009-2014: DOPPS 5). Identificar los problemas que conducen a esta situación es clave para aportar soluciones.
Objetivo: Analizar el impacto que la actividad quirúrgica vascular tiene sobre la distribución del AV incidente para HD y las medidas de “amortiguación” en la consulta de ERCA para reducir la entrada en programa con catéter.
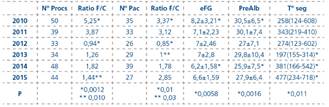
Pacientes y método: Hemos analizado la distribución del tipo de AV (ratio FAV/C) incidente en las sucesivas cohortes anuales (2010-2015) de pacientes (N 186) que comenzaron HD desde una consulta de ERCA en paralelo con la actividad quirúrgica vascular sobre este tipo de AV (248 procedimientos). Estudiamos igualmente en ese tiempo las variaciones habidas en el tiempo de seguimiento en ERCA, eFG al inicio y prealbúmina como dato nutricional. Los resultados se expresan como medias (±DS) ó medianas(R.Interc.) según el ajuste a la normalidad y las inferencias mediante P.Exacta de Fisher, t-test (pareados) y U de Man-Witney según naturaleza de las variables.
Resultados: Insertar tabla
Conclusiones: El descenso de la actividad quirúrgica sobre el AV ha sido llamativo en nuestro centro en los años 2012-13 redundando en menor nº de FAVs realizadas desde entonces en favor de catéteres tunelizados. Sin embargo los pacientes que inician HD por consulta de ERCA no lo hacen con peor ratio FAV/C. Creemos que ello está en relación con una menor exigencia de eFG al entrar y un mayor tiempo de seguimiento hasta forzar la creación de FAV y su maduración.
CVC: ACCESO VASCULAR DEL PACIENTE EN HEMODIÁLISIS EN ALGÚN MOMENTO DE SU EVOLUCIÓN. CVCT MEJOR QUE CVCT
AM. SUÁREZ LAURÉS1, L. QUIÑONES ORTIZ2, M. PABLOS DE PABLOS1, J. MEGIDO MORO3
1NEFROLOGÍA. H. U. DE CABUEÑES (GIJÓN), 2NEFROLOGÍA. H. U. DE CABUEÑES (GIJÓN), 3HEMODIÁLISIS. H DE CRUZ ROJA (GIJÓN)
La FAV (fístula arteriovenosa) es el acceso vascular ideal, pero la inserción de catéteres venosos centrales es una actividad creciente siendo la implantación del CVC tunelizado (CVCT) por el nefrólogo una técnica segura y de provecho en las unidades de hemodiálisis.
Objetivo: Evaluación del acceso vascular en nuestra Unidad del 2013 al 2015, complicaciones precoces derivadas de la implantación del CVCT y transitorio (CVCt).
Incluimos población incidente y prevalente sobre una población de referencia de 303000 habitantes.
Resultados: La tabla 1, muestra datos demográficos y del acceso vascular.
Hay gran variabilidad respecto al número de pacientes con FAV, 26.47, 58.33 y 33.89% y disminuye el CVCt como primer acceso 32.35, 25 y 22.03% respectivamente. De estos dos, uno y nueve ( 2 FAV no madura, 2 pendiente de peritoneal, 2 negativa del paciente, 3 evento agudo cardiaco) realizaban seguimiento en ERCA, que en global va en aumento.
Durante 2013 y 2014 el total de CVCT/CVCt fue 42/60, 55/61.
En 2015, se implantaron 72 CVCT, hubo 2 casos de malposición. De los 10 con CVCt previo solo en 2 fue preciso nueva punción venosa. Se retiraron 13 sin presentarse ninguna complicación.
Se insertaron 16 CVCt en pacientes agudos y 32 en crónicos. Complicaciones: 1 punción arterial, 1 lesión de plexo braquial y nervio frénico, 1 intento fallido de canalización yugular.
A 31 de diciembre el 85.52% de los pacientes de la unidad con un tiempo medio de estancia en hemodiálisis de 37,4 meses habían portado al menos un catéter.
Conclusiones:
El porcentaje de pacientes con FAV está lejos del ideal reseñado en las guías tanto en población incidente como prevalente.
La inserción del CVC es una actividad creciente en nuestra Unidad.
La implantación del CVCT por los nefrólogos es una técnica segura, permite reducir el número total de CVC.
Las complicaciones más graves ocurren en la inserción del CVCt.
Reducir el porcentaje de CVC en especial el CVCt en el paciente crónico debe de ser un objetivo.
¿Consulta específica multidisciplinar de acceso vascular?
RESULTADOS DE UN PROGRAMA DE MONITORIZACIÓN DEL ACCESO VASCULAR: ESTUDIO PROSPECTIVO EN DOS CENTROS DE DIÁLISIS
M. MOLINA1, S. ROCA1, M. ALBALADEJO1, M. GALANO2, MS. ROS ROMERO1, CC. JIMENO1, MR. GEA1, L. BUCALO1, R. RAMOS3, JI. MERELLO3
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO SANTA LUCÍA (CARTAGENA), 2NEFROLOGÍA. FMC SERVICES MURCIA (SAN PEDRO DEL PINATAR), 3NEFROLOGÍA. FMC NEPHROCARE ESPAÑA (MADRID)
La monitorización del acceso vascular es un elemento esencial para prevenir la trombosis de fístulas arteriovenosas (FAVs) y prótesis vasculares (PPTFE), lo que tiene implicaciones en morbilidad y mortalidad del paciente en hemodiálisis (HD). El objetivo del estudio es evaluar los resultados de un programa de monitorización y vigilancia del acceso vascular.
Pacientes y métodos: Estudio prospectivo de 18 meses de duración. 184 pacientes (67,1 años, 73,4% hombres, permanencia 67,4 meses, 27,7% etiología vascular y 25% diabética) prevalentes en HD con un seguimiento mínimo de 6 meses.. Se monitorizan 195 AV (94,4% FAVs) Se realiza control trimestral. Se considera alarma de malfunción cuando el flujo intraacceso (Qa, medido por termodilución) sea inferior a 500 ml/min o descienda un 20% respecto al previo, el Kt (dialisancia iónica) sea menor del objetivo o descienda un 25%, la recirculación (REC) y/o presión venosa (PV) aumenten un 20% respecto a previas, o en presencia de signos clínicos (edema, colapsos arteriales, etc). La alarma obliga a confirmación en la siguiente sesión. Una vez confirmada se solicita fistulografía.
Resultados: Se realizan 1186 monitorizaciones, 19,1% alarmas, confirmadas en el 54,9% de los casos. La causa más frecuente de alarma y de confirmación es el descenso del Qa (91,1% y 50,9% respectivamente). Se realizan 123 fistulografías sobre 72 pacientes (39,1%), 75 AV (30,9%), 14,6% no patológicas. El número de intervenciones sobre PPTFE (2,18 (1,94) es significativamente mayor (p<0,001) que en FAVs (0,59 (0,94).
100% sobre PPTFE y 82,7% sobre FAVs fistulografías patológicas (p=0,048).
El parámetro más sensible (p<0,001) es el descenso del Qa (99%), siendo la sensibilidad de 100% en PPTFE. El único caso de falso negativo es una FAV braquial con estenosis alta. El parámetro más específico es el descenso del Kt (100%), p=0,002. La especificidad del Qa fue del 55,6%, apreciándose múltiples colaterales en el 50% de falsos positivos.
9 episodios de trombosis, 33% rescatadas radiológicamente. 7 pacientes fueron derivados a cirugía, con 5 reanastomosis en el mismo territorio vascular. 3 pacientes requirieron catéter tunelizado como AV definitivo. Los episodios de trombosis fueron significativamente mayores (p<0,001) en PPTFE (36,4%) que en FAVs (2,7%)
4 reanastomosis más, ajenas a la monitorización se realizaron (2 aneurisma, 2 escaso desarrollo)
Conclusiones: La monitorización del AV es eficaz en la prevención de trombosis, siendo el descenso del flujo intracceso el parámetro más sensible, y si bien presenta algunos casos de falsos positivos, estos quedan compensados por la eficacia del programa.
MEJORANDO OBJETIVOS EN LAS CLINICAS HEMODIALISIS DIAVERUM MALAGAR
T. JIMENEZ SALCEDO1, P. GARCIA FRIAS1, L. RUEDA1, R. GALIANO1, JS. PIZARRO LEÓN1
1NEFROLOGÍA. CLINICA DIALISIS DIAVERUM (MALAGA)
Introducción: La FAV es el AV de elección. Las Guías Sociedad Española de Nefrología del AV, consideran como indicadores de calidad un porcentaje igual o superior a 80% de enfermos incidentes con AV permanente (FAV o injerto) y de pacientes prevalentes con FAV así como un porcentaje inferior a 10% de enfermos prevalentes con catéter tunelizado.
Este objetivo no era alcanzado en los enfermos renales de la provincia de Málaga. El primer AV de estos pacientes era programado y realizado en el área hospitalaria. Desde Marzo 2013 los centros de hemodiálisis concertados son los responsables de la valoración inicial y realización de los AV, así como el seguimiento y solución de las posibles complicaciones.
En cuanto a las clínicas de Diaverum en la provincia de Málaga, cuentan con un quirófano donde realizar FAVs en pacientes seleccionados.
Material y métodos: Realizamos un estudio descriptivo para valorar el trabajo realizado durante tres años. Número de accesos vasculares, tiempo de demora en la realización y mejora en el porcentaje de pacientes con un adecuado FAVs en las unidades de hemodiálisis de Diaverum de Málaga.
Resultados: Se reciben un total de 189 solicitudes de acceso vascular. Un 36% mujeres y 64% varones. La causa más frecuente de ERC es nefroangioesclerosis 26%, seguido de nefropatía diabética 24%. El filtrado glomerular medio de los pacientes en el momento de la solicitud es de 12ml/min. Los pacientes son derivados en un 68,7% por la consulta de ERCA, 17,6% ingresados de urgencias, 8% diálisis peritoneal, 5% consulta trasplante. Se rechazan 25 pacientes. El paciente es valorado por el cirujano cardiovascular con ecógrafo. En un tiempo medio de 15 días se realiza el acceso vascular. Un total de 133 FAVs, 36 catéteres tunelizados y en 4 pacientes, en el mismo acto, la FAV y la implantación del catéter tunelizado. Se requiere un 2º acceso vascular en 23 pacientes: 16 FAV, 5 catéteres tunelizados y un injerto de goretex. Solo en un paciente se implanta un catéter tunelizado como tercer acceso vascular. Un total de 51 pacientes son intervenidos en el quirófano de nuestra clínica.
En 2015 conseguimos alcanzar un total de 83,2% de pacientes con FAV como acceso vascular alcanzando los objetivos que nos marcan las guías.
Conclusiones: Tras iniciar el nuevo programa de accesos vasculares en el cual las clínicas de Diaverum de Málaga son responsables del primer acceso vascular de los pacientes conseguimos un escaso tiempo de demora en la realización del AV desde que se recibe la solicitud y alcanzar mejores resultados aumentando el porcentaje de pacientes con FAVs.
FÍSTULA ARTERIOVENOSA RADIOCEFÁLICA COMO ACCESO VASCULAR INTERNO DE PRIMERA ELECCIÓN EN EL PACIENTE ANCIANO EN HEMODIÁLISIS
I. TAPIA GONZALEZ1, V. ESTEVE SIMÓ1, L. MARTINEZ CARNOVALE2, F. MORENO1, V. DUARTE1, M. FULQUET1, M. POU1, A. SAURINA1, M. YESTE CAMPOS3, M. RAMIREZ DE ARELLANO1
1NEFROLOGÍA. HOSPITAL TERRASSA (BARCELONA), 2CIRUGÍA VASCULAR. HOSPITAL TERRASSA (BARCELONA), 3CIRUGIA VASCULAR. HOSPITAL TERRASSA (BARCELONA)
Introducción: Los pacientes ancianos constituyen un grupo en continuo crecimiento en los programas de hemodiálisis (HD).Se caracterizan por su elevada complejidad y comorbilidad asociada.No obstante, la elección inicial del acceso vascular (AV) en estos pacientes no está claramente establecida.
Objetivos: Valorar la permeabilidad de las fistulas arteriovenosas radiocefálicas (FAVRC) en los pacientes ancianos mayores de 75 años con enfermedad renal crónica terminal (ERCT) candidatos a HD de nuestro centro.
Metodología: Estudio retrospectivo con dos cohortes establecidas de 5 años de duración, de los pacientes ancianos con ERCT candidatos a HD a los que se les realizó una FAVRC. Grupos de estudio: (A: <75 años) y (B: >75 años). Estudio preoperatorio: examen físico ± mapeo ecográfico. Analizamos: variables demográficas, etiología ERCT y comorbilidades asociadas. Se analizó la tasa de permeabilidad inmediata (48hs), precoz (4 semanas) y tardía (6 meses y 12 meses).
Resultados: 54 pacientes (A: 40; B: 14).79,6% hombres. Edad media A: 59,3±13,1años y B: 79,7±3,5años. 54 AV realizados (83,3% izquierdos). 46,3% prediálisis. Principal comorbilidad: HTA 85,2%, DM 53,7%.No se evidenciaron diferencias significativas entre los grupos de estudio respecto a datos demográficos, comorbilidades asociadas ni etiología de la ERCT.La tasa de permeabilidad FAVRC (AvsB): inmediata 75vs100%* (p, 0,035), precoz 92,5vs85,7 (p, 0,595), 6 meses 62%vs71,4% (p, 0,747) y 12 meses 50%vs 42,9% (p, 0,760) respectivamente.No se encontraron cambios relevantes en el número de procedimientos endovasculares (reanastomosis, angioplastias) ni realización de AV en otros territorios entre los grupos de estudio.
Conclusiones: 1.-La exploración física reglada y el mapeo ecográfico rutinario incrementaron la permeabilidad inmediata las FAVRC del paciente anciano de nuestro centro. 2.-Así mismo, la permeabilidad precoz y tardía de las FAVRC resultó similar en los dos grupos de estudio. 3.-Con estos resultados, las FAVRC contínuarán siendo el acceso vascular de elección en el paciente anciano de nuestro centro, optimizando de ésta forma el territorio vascular para HD.
PROCESO DE VIGILANCIA DEL ACCESO VASCULAR CON EL BIOSENSOR DE TEMPERATURA Y LA ECOGRAFÍA-DOPPLER
F. CARAVACA-FONTÁN1, M. FERNÁNDEZ-LUCAS1, E. YEROVI1, A. CHINCHILLA2, L. BLANCO1, E. CASILLAS1, M. DELGADO1, JL. TERUEL1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO RAMÓN Y CAJAL (MADRID), 2CIRUGÍA VASCULAR. HOSPITAL UNIVERSITARIO RAMÓN Y CAJAL (MADRID)
Introducción: Se ha descrito que un flujo de la FAV (Qa) inferior a 500 ml/min en fístulas arteriovenosas (FAV) autólogas o un descenso > 25% respecto el flujo previo son valores predictores de trombosis. Este estudio analiza el proceso de monitorización del acceso vascular combinando el biosensor de temperatura (BTM) y la ecografía-doppler.
Pacientes y Métodos: Estudio observacional, que incluyó a todos los pacientes tratados con HD desde enero a diciembre de 2015 a través de FAV. El Qa se midió en cada paciente al inicio del estudio y 6 meses después mediante el biosensor de temperatura (BTM®). En caso de detectar un Qa< 500 ml/min o un descenso significativo respecto a un valor previo, se realizó una ecografía-doppler por un Nefrólogo con más de 5 años de experiencia en la técnica.
Resultados: El estudio incluyó a 64 pacientes con FAV autóloga tratados en hemodiálisis con un seguimiento mínimo de tres meses. Los tipos de FAV fueron radio-cefálica (47%), húmero-cefálica (34%) y húmero-basílica (19%). El Qa medio fue 790 ± 515 ml/min, 1239 ± 933 ml/ min y 1452 ± 1109 ml/min, p=0,02, en FAV radiocefálicas, húmero-cefálicas y húmero-basílicas respectivamente.
Se detectó un flujo inferior a 500 ml/min en 17 pacientes (26%), de los cuales, la ecografía-doppler reveló una estenosis significativa en 11 casos (65%) e insuficiencia de la arteria nutricia en 6 casos. Las estenosis fueron tratadas mediante angioplastia transluminal percutánea en 9 pacientes, y cirugía en 2 casos. De los pacientes tratados, 5 presentaron una trombosis a 1, 3, 4 y 8 meses de realizado el procedimiento. Ningún caso de los pacientes que tenían insuficiencia arterial presentó trombosis durante una mediana de seguimiento de 6 meses.
En 47 pacientes (74%) se detectó un Qa > 500 ml/min, de los que 40 tuvieron una medición del flujo 6 meses más tarde, y en todos se mantuvo por encima de 500 ml/min. La tasa de trombosis en este grupo fue 4% (2/47) durante un periodo de seguimiento de 6 meses. Los dos casos de trombosis se relacionaron con un estado de hipercoagulabilidad.
Conclusiones: El protocolo de monitorización combinando la medición del Qa mediante el biosensor de temperatura y la ecografía-doppler permitió la detección de una estenosis significativa en un alto porcentaje de los casos y su tratamiento precoz.
MEDICIÓN DEL FLUJO FISTULAR POR ECOGRAFÍA DOPPLER DE LA FÍSTULA ARTERIOVENOSA Y POR EL BIOSENSOR BTM® (FRESENIUS 5008 CORDIAX) DURANTE LA SESIÓN DE DIÁLISIS
O. LAFUENTE COVARRUBIAS1, T. CANO ROMERA1, J. BENITO GARCIA1, M. LÓPEZ MATEOS1, M. CARRASCO1, A. DE LA VARA ALMONACID1, I. MORENO DÍAZ2, M. VÁLLEGA MELGARES1, M. GRACIANO MORA1, A. HERNANDEZ LÓPEZ1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO INFANTA CRISTINA (MADRID), 2NEFROLOGÍA. DIAVERUM (MÁLAGA)
Introducción: La FAV es el mejor acceso vascular con el que se puede contar en hemodiálisis. Un adecuado seguimiento de su funcionamiento es necesario e impresindible para aumentar su supervivencia y así mejorar la calidad de diálisis de los pacientes con ERCA en hemodiálisis.
Objetivo principal: Determinar si las mediciones del flujo fistular medido por ambas técnicas son equiparables para realizar un seguimiento del acceso vascular.
Material y métodos: Se realizó estudio prospectivo, longitudinal, observacional de 4 semanas de duración en el que se ha comparado el flujo sanguíneo de una fístula arteriovenosa de diálisis medido por termodilusión (BTM® del monitor Fresenius 5008 Cordiax) versus ecografía doppler de la arteria humeral ipsilateral a la FAV en 13 pacientes en hemodiálisis con fístulas arteriovenosas con buen funcionamiento.
La medición del flujo por ecografía doppler a nivel de la arteria humeral de la fístula ipsilateral se realizó con un ecógrafo M-Turbo® (Sonosite).
La medición por termodilución se realizó utilizando el biosensor BTM® del monitor Fresenius 5008 Cordiax (según especificaciones del fabricante) se ha medido la recirculación de la FAV con las líneas arterial y venosa en posición normal y posteriormente invirtiendo cada línea (restando el 10% en cada medición que corresponde a la recirculación cardiopulmonar) y posteriormente a través de la fórmula:
Qa=Qs*(1-Rn/100) (1-Rx/100)/(Rx/100-Rn/100).
Presentamos una serie de 13 pacientes (edad 60.3 años; 69.2% varones). 58.3% FAV humerocefálicas y 41.7% FAV radiocefálicas. Flujo de bomba medio de 370.17 ml/min (rango 240-440), Tasa de UF horaria de 582.95 ml/h (rango 120-1500). Flujo fistular medido por BTM® 1899.6 ml/min (rango 270-3168). Flujo fistular medido por Ecografía doppler 1147.1 ml/min (SD 371.8; rango 560-2076) presentando una diferencia en las mediciones (Flujo BTM-Flujo Eco doppler) de -214 ml/min (SD 529.7; min -214 y max 410).
Concluimos que es necesario realizar un seguimiento del flujo fistular de manera rutinaria para detectar el mal funcionamiento de las FAVs. Tanto la medición por biosensor BTM® como por Ecografía doppler son fáciles de realizar en la unidad de diálisis si se tienen los equipos necesarios (monitor Fresenius 5008 Cordiax y Ecógrafo doppler). Sin embargo, las mediciones realizadas con ambas técnicas difieren mucho la una de la otra en cada paciente, por lo tanto para un seguimiento adecuado del flujo fistular debemos realizar solo una técnica en cada paciente.
EXPERIENCIA DE LA TECNICA DE PUNCIÓN BUTTONHOLE (BH) EN FISTULA ARTERIOVENOSA (FAV) AUTOLOGA EN UNA UNIDAD DE HEMODIALISIS (HD) HOSPITALARIA
E. YEROVI1, M. FERNANDEZ LUCAS1, JL. TERUEL1, A. CHINCHILLA1, M. DELGADO YAGÜE1, S. PAMPA1, F. CARAVACA FONTAN1, E. CASILLAS SAGRADO1, L. BLANCO1, F. LIAÑO1
1NEFROLOGÍA. HOSPITAL RAMON Y CAJAL (MADRID)
Introducción: El método buttonhole consiste en la punción de la FAV en un único punto con el mismo ángulo y profundidad en cada sesión de HD, creando un túnel subcutáneo que permite la inserción de agujas de punta roma. Se han reportado ventajas respecto a otras técnicas: disminución de aneurismas, dolor, tiempo de coagulación, hematomas, mayor supervivencia de la fístula y mejoría del aspecto estético.
Materiales y metodos: Analizamos los resultados de la técnica de buttonhole en 7 pacientes. Para la formación del túnel subcutáneo se empleó el dispositivo Biohole. Las agujas utilizadas al inicio de la técnica fueron las habitualmente usadas en HD y agujas de punta roma una vez formado el túnel.
Resultados: Mostramos los resultados en la siguiente tabla.
Tabla
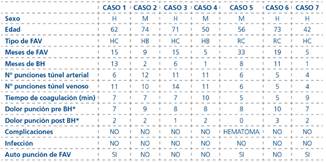
*: Escala numérica: 0=no dolor-10 maximo dolor. H: hombre, M: mujer, HC: humerocefalica, HB: humero basilica, RC: radiocefálica.
Conclusiones: La punción con BH es una técnica segura, bien aceptado por los pacientes y que favorece las opciones de autopunción. Con las técnicas de asepsia adecuadas no hemos observado infecciones, aunque el tiempo de seguimiento a los pacientes del programa de puncion BH es relativamente corto.
REDUCCIÓN DE LA TASA DE INFECCIONES RELACIONADAS CON EL ACCESO VASCULAR DESPUÉS DE LA INSTAURACIÓN DE UN PROGRAMA CENTRALIZADO DE VIGILANCIA
N. MONTERO1, R. ESCOFET2, J. CARRERAS3, A. FERNÁNDEZ-ROBLES4, P. RUIZ5, G. MARTÍN6, E. SHAW2, M. PUJOL2, JM. CRUZADO1, M. HUESO1
1NEFROLOGÍA. HOSPITAL UNIVERSITARI DE BELLVITGE (L’HOSPITALET DE LLOBREGAT), 2ENFERMEDADES INFECCIOSAS. HOSPITAL UNIVERSITARI DE BELLVITGE (L’HOSPITALET DE LLOBREGAT), 3NEFROLOGÍA. DIAVERUM BAIX LLOBREGAT (L’HOSPITALET DE LLOBREGAT), 4NEFROLOGÍA. FRESENIUS MEDICAL CARE HOSPITALET (L’HOSPITALET DE LLOBREGAT), 5NEFROLOGÍA. HOSPITAL MOISÈS BROGGI (SANT JOAN DESPÍ), 6NEFROLOGÍA. DIAVERUM ARÍSTIDES MAYOL (BARCELONA)
La comunicación corresponde a un grupo de trabajo o un estudio multicentrico:
Grup de treball Hemodiàlisi crònica ambulatòria de la GTMS
Introducción: La infección del acceso vascular es una causa importante de morbimortalidad. Las KDOQI y las guías de la SEN recomiendan un programa de vigilancia de infecciones y los centros de diálisis aplican medidas protocolizadas para disminuir las tasas de infección.
Objetivo: Analizar los resultados de un programa de vigilancia de las infecciones del acceso vascular después de 3 años de su instauración.
Métodos: Estudio observacional prospectivo de pacientes en programa de hemodiálisis de los centros del área de referencia del Hospital de Bellvitge (6 centros). Se han evaluado 3 tipos de eventos: bacteriemia relacionada con acceso vascular, infección local del acceso y inicio de tratamiento antibiótico endovenoso por sospecha de infección del acceso. Se han estratificado los eventos según: el centro de diálisis, el tipo de acceso y periodo de tiempo y se han ajustado las tasas por cada 100 pacientes-mes. Los resultados se han ido introduciendo a través de una base de datos informatizada del Departamento de Salud de Cataluña (Vincat).
Resultados: Se presentan los resultados de los 3 periodos (junio/2013-set/2013; junio/2014-dic/2014 y junio/2015-set/2015). Durante estos periodos el número de pacientes-mes fue: 6606 en el 2013, 9331 en el 2014 y 7546 en el 2015. En 2013 se declararon 145 eventos en 77 pacientes (tasa media incidencia = 1.64/100 paciente-mes), el 2014 fueron 95 eventos en 52 pacientes (tasa media de incidencia = 1,02/100 pacientes-mes) y 2015 fueron 30 eventos en 16 pacientes (tasa media de incidencia = 0,40/100 pacientes-mes). Se ha realizado un análisis estratificado por tipo de acceso vascular, centro de diálisis y periodo con diferencias estadísticamente significativas.
Conclusiones: La implementación de este programa de vigilancia ha permitido conocer las infecciones relacionadas con los accesos vasculares en el área extrahospitalaria y ha mostrado diferencias significativas entre los centros participantes y los diferentes tipos de acceso vascular. Es un programa pionero en Cataluña que se se ha consolidado en 3 años y apuesta por la calidad asistencia y la seguridad del paciente en el ámbito extrahospitalario. En nuestro caso, se ha demostrado que su instauracion ha sido útil para la disminucion de la tasa de infecciones relacionadas con el acceso vascular y nos ha permitido poner en marcha un protocolo común de intervención.
ASCITIS COMO COMPLICACIÓN GRAVE DE FÍSTULA ARTERIO-VENOSA EN HEMODIÁLISIS
S. GARCÍA REBOLLO1, A. MUÑOZ1, M. RUFINO HERNANDEZ1, A. TORRES RAMÍREZ1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO DE CANARIAS (LA LAGUNA)
Introducción: La hipertensión pulmonar (HTP) se objetiva hasta en 40% de pacientes en hemodiálisis crónica (HDC) a través de fístula arterio venosa (fav). Condiciona alta morbi-mortalidad y tiene origen en patologías sistémicas, cardiacas o pulmonares. Un menor número de pacientes desarrolla HTP “de novo” tras inicio de HD en relación con disfunción endotelial propia de la uremia y dificultad de adaptación de los vasos pulmonares al aumento del gasto cardíaco (GC) producido por la fav. Esta forma de HTP regresa tras cierre de fav o trasplante renal.
Caso clínico: Varón de 61 años que inicia HDC en octubre/2012. ERC: hialinosis segmentaria-focal. Acceso vascular: catéter tunelizado. Antecedentes: dislipemia, hiperuricemia, HTA severa, ganacia interdialítica 3 a 4 litros.
Sin clínica de insuficiencia cardiaca (ICC) a pesar de ganancia interdialítica. Se realiza en abril/2014 fav húmero-cefálica izquierda.
En noviembre/2014 comienza con clínica de cansancio, digestión pesada, dolor epigástrico y semiología ascítica. Edemas maleolares, semiología de derrame pleural izquierdo sin ICC.
TAC: ascitis y hepato-esplemomegalias congestivas, HTP, sobrecarga ventricular derecha (VD).
Ecocardiografía descarta pericarditis aguda o crónica, muestra HTP y disfunción sitólica.
Cateterismo: descarta cardiopatía isquémica, objetiva HTP severa y GC elevado.
Qb fav (twister) >1000ml/min
GC por ecocardiografía antes y después de colapsar fav: disminuye un 18%.
Analíticamente se descartan enfermedades sistémicas o infiltrativas. El paciente empeora con caquexia cardiaca y aumento de ascitis.
Se cierra fav en julio/2015 con buena evolución clínica. Ecocardio sin HTP ni sobrecarga de VD ni de vena cava. TAC sin ascitis. Paciente asintomático, practica deporte a pesar de HD/48h con mayor ganancia interdialítica.
Conclusión: Paciente con miocardiopatía dilatada secundaria a sobrecarga de tensión arterial y volumen, que tras realización de fav desarrolla HTP “de novo”, IC derecha, congestión hepática, ascitis y caquexia cardiaca grave. El cuadro revierte por completo 3 meses después del cierre de fav.
USO ACCESO VASCULAR DE HEMODIÁLISIS PARA TRATAMIENTO HEMATOLÓGICO
C. GARCÍA ARNEDO1, V. MARTÍNEZ JIMÉNEZ1, D. MANZANO SÁNCHEZ1, F. MORALES CARAVACA1, A. ALONSO GARCÍA1, L. JIMENO GARCÍA1, A. CARRETÓN BALLESTER1, A. SÁNCHEZ SALINAS2, A. MARTÍNEZ MARÍN2, I. LÓPEZ JIMÉNEZ1
1NEFROLOGÍA. HOSP. CLINICO UNIV. VIRGEN DE LA ARRIXACA (MURCIA), 2HEMATOLOGÍA. HOSP. CLINICO UNIV. VIRGEN DE LA ARRIXACA (MURCIA)
Introducción: El 10-20% de pacientes con Mieloma Múltiple (MM) precisan hemodiálisis (HD), siendo el trasplante autólogo de células hematopoyéticas (TCH) el tratamiento de elección. Entre las principales complicaciones postrasplante se encuentran las infecciones, anemia y trombopenia debidos a la depresión de la médula ósea.Presentamos 7 pacientes en HD con catéter tunelizado en los que se llevó a cabo TCH. Este fue el único acceso vascular utilizado para todos los procedimientos realizados, sin coger vía periférica.
Objetivos: • Valorar la seguridad del uso del catéter tunelizado para hemodiálisis como acceso vascular único en pacientes sometidos a TCH. • Analizar las principales complicaciones en pacientes en HD a los que se realiza TCH.Material y métodos: - Muestra: 7 pacientes en HD que recibieron TCH entre 2009-2016 - Protocolo de trasplante: Acondicionamiento con Melfalán-140 y profilaxis con Aciclovir, Fluconazol y Trimetropim-sulfametoxazol y posterior administración de estimulantes de colonias. Transfusión de hemoderivados. Se realizaron hemocultivos seriados. Cuidados de asepsia del catéter y aislamiento. El catéter se utilizó durante el ingreso para HD, medicación intravenosa, extracción de muestras, nutrición parenteral. - Variables: Edad, sexo, tiempo en diálisis, estancia hospitalaria, hemocultivos, hemograma postrasplante, complicaciones durante el proceso.
Resultados: • Sexo: 57.15% mujeres y 42.85% varones. • Edad media: 56 años +/- 8,77 años • Estancia hospitalaria: 19,29 +/- 2,29 días • Hemograma post-trasplante: 67,29 +/- 24,25 leucos/ul; Hb 10.94 +/- 1,64 g/dl; 24571,43+/- 22685,22 plaquetas/ul • Tiempo en diálisis: 13,33 +/- 17,29 meses • Uso del catéter: NPT. • Complicaciones: o Naúseas y vómitos: 1. o Mucositis: 6. o Hipotensión: 1. o Fiebre: 5 pac. Con hemocultivos negativos 4 casos y positivo en 1 (S.Epidermidis). o Infecciones: 2 neumonías. o Hemorragias: 0. o Trombosis del catéter: 0. • Complicaciones graves: o Un paciente presentó síndrome de respuesta inflamatoria sistémica (SIRS) y síndrome de implante; con fiebre y hemocultivos negativos. o Ningún paciente presentó sepsis.
Conclusiones: - El uso del catéter tunelizado no aumentó las complicaciones graves y evitó hemorragias que podrían haberse producido al coger una nueva vía en pacientes con trombopenia. - La mayoría de los pacientes presentaron fiebre de diferente etiología, que es frecuente en pacientes inmunodeprimidos, con buena respuesta a antibióticos sin necesidad de retirar catéter tunelizado. - Para conseguir estos resultados, es importante una correcta asepsia y el aislamiento del paciente, así como una hemodiálisis personalizada.
NEFROLOGÍA INTERVENCIONISTA. ¿ES POSIBLE LA AUTONOMÍA DEL NEFRÓLOGO EN LA IMPLANTACIÓN ECOGUIADA Y RETIRADA DE CATÉTERES TUNELIZADOS PARA HEMODIÁLISIS (HD)? EXPERIENCIA EN EL HOSPITAL UNIVERSITARIO DE SALAMANCA
JL. LERMA MARQUEZ1, E. RUIZ FERRERAS1, A. LIZARAZO SUAREZ1, O. SEGURADO TOSTON1, G. DELGADO LAPEIRA1, A. MARTIN ARRIBAS1, JA. MENACHO MIGUEL1, P. FRAILE GOMEZ1, G. TABERNERO FERNANDEZ1, P. GARCIA COSMES1
1NEFROLOGÍA. HOSPITAL UNIVERSITARIO DE SALAMANCA (SALAMANCA)
Introducción: Aunque la FAVi es el acceso vascular electivo, ciertas condiciones clínicas y organizativas pueden dificultar su normofuncionamiento: Fragilidad vascular, diabetes, obesidad, miocardiopatías, tratamientos de oncológicos previos, no disponibilidad de cirugía vascular/radiología intervencionista. En ocasiones,el inicio de HD no programado(paciente en paracaídas)imposibilita la planificación/maduración de FAVi en ERCA.Además, la mayor edad media aumenta FAVis disfuncionantes, y todo tipo de complicaciones (trombóticas, hemorrágicas, infecciosas) que indican la colocación de catéteres venosos centrales. Es relevante que el Nefrólogo entrenado en ecografía, conocedor de historial de accesos vasculares del paciente y de sus tratamientos antiagregantes/anticoagulante tenga independencia en el proceso de implantación /retirada de catéteres tunelizados, para aumentar la eficiencia en el manejo clínico. y reducir riesgos, complicaciones y estancia media hospitalaria.
Objetivos:
Implantar con autonomía, catéteres tunelizados ecoguiado con garantías seguridad y control de riesgos/complicaciones aplicando protocolo consensuado.
Minimizar complicaciones asociadas a catéteres transitorios, evitar dependencia de Escopia de Radiología Vascular, impedir nefrotoxicidad por contraste.
Fomentar la Nefrología Intervencionista para optimizar el manejo del paciente y atraer a los futuros Nefrólogos.
Materiales: Se comparan 2 grupos de implantaciones/retiradas en una década: A) Históricas (2005-14;n:40), B) último año (2015;n:18). Edad media 72.3; Varones: 61.43%. - Incidentes en HD sinFAVi funcionante. - Suspensión previa (7dias) de antiacoagulación/antiagregación. - Monitorización y Sedación Antibioterapia profiláctica. - Inserción ecoguiada en venas yugular interna derecha, izquierda 2ª localización, o femorales. La progresión sin resistencia a través de la guía garantiza colocación intravascular. - Rx tórax portátil para optimizar y corregir posición. - Sellado con urokinasa y antiagregación/anticoagulación según factores de riesgo.
Resultados: - Implantación: 56 catéteres tunelizados, retirada: 20. - 4 implantaciones/1 retirada por cada 50 pacientes incidentes en hemodiálisis/año. - Yugular derecha 75-90%. - Estancia hospitalaria 1 día. Supervivencia 100%. - Flujo sanguíneo superior a 325ml/min. Ktv 1,3. Comparativa grupo histórico/último año: 4 implantaciones/año frente a 18, 2retiradas/año frente a 5, -30%infecciones/0% no complicación infecciosa. - Motivos de retirada: Grupo A: infección 86,6%, FAVi/goretex funcionante 33%, otros: trasplante, disfunción, trombosis. Grupo B: tasa similar por FAVi funcionante, 1 retirada precisó Cirugía Vascular por dislaceración yugular, no trombosis.
Conclusiones: 1) La inserción ecoguiada por el Nefrólogo de catéteres tunelizados en vena yugular interna dcha modificando la posición con radiografía portátil permite excelentes resultados. 2) La sistematización de la técnica favorece el aumento de procedimientos. 3) La comparación de los 2 grupos muestra una disminución de complicaciones en el año 2015 en relación a curva de aprendizaje. 4) La nefrología intervencionista fomenta la continuidad asistencial, reduce ingresos hospitalarios y optimiza recursos.
TROMBOSIS DE FISTULA ARTERIOVENOSA ¿MEJOR OPCIÓN QUIRÚRGICA?
P. CHANG MACCHIU1, E. COLL PIERA1, C. MERCADO VERGARA1, P. LESCANO GARCÍA1, J. DEL CARPIO SALAS1, J. MARTÍNEZ GARCÍA1, V. LÓPEZ BAEZ1, JM. DÍAZ GÓMEZ1, J. BALLARÍN CASTAN1, E. MARTÍNEZ CAMPS1
1NEFROLOGÍA. FUNDACIÓ PUIGVERT (BARCELONA)
Introducción: La trombosis del acceso vascular es una complicación frecuente de los pacientes en hemodiálisis que dificulta el seguimiento del tratamiento y la calidad de vida del paciente. Por este motivo revisamos nuestra experiencia en los últimos años (2011-2015) para evaluar las distintas opciones quirúrgicas y sus resultados.
Materiales y métodos: Se revisaron las FAV autólogas y heterólogas realizadas en la Fundación Puigvert en los años 2011 a 2015 que se trombosaron durante este periodo.
Se revisan las variables: sexo, edad, etiología de ERC, tratamiento anticoagulante y coagulopatía, fecha de realización, número de FAV previas, tipo de FAV y anestesia, hipotensión arterial intraoperatoria, días de supervivencia de la FAV, fecha de trombosis, ecodoppler diagnóstica, opción quirúrgica vs catéter, complicaciones intraquirúrgicas y postquirúrgicas, presencia fecha de retrombosis tardía y realización de angioplastia.
Resultados: De 61 pacientes revisados 41 (67,2%) son hombres con edad media de 75 años. En 19 (31%) pacientes se trataba de la segunda o tercera FAV. Los accesos vasculares realizados fueron: radio-cefálico 12 (19,7%), humero-cefálico 23 (37,7%), 9 (14,8%) humero-basílico, y 13 (27,9%) injerto protésico. En el 57% se realizaron con anestesia local, en el 14% con anestesia general y el 28% con regional. La principales causas de Enfermedad Renal Crónica fueron: no filiada en el 37,7%, y enfermedad glomerular en el 28%. Un 30% de los pacientes eran diabéticos. 6 pacientes tomaban tratamiento anticoagulante. La Ecodoppler diagnóstica en el momento de la trombosis se realizó en el 75% de los pacientes. 19 fístulas no fueron recuperables, optándose por catéter permanente. En el 69% de las FAV se realizó cirugía; trombectomía en el 1.6%, reparación en el 19.7%, trombectomía+reparación en el 18% y 29% nueva FAV. De las FAV recuperables sólo un paciente presentó retrombosis inmediata y 18 retrombosis tardía. Los pacientes con nefropatía intersticial presentan mayor supervivencia de la FAV respecto a otras patologías de base. Las FAV realizadas por primera vez presentan una mayor supervivencia (480 días) que las FAV reintervenidas (271 días). Destaca que FAV reparadas y nuevas FAV presentan mayor supervivencia (p=0,032) que los grupos de trombectomía +reparación con media de 404, 399 y 107 días respectivamente.
Conclusiones: La reparación de la FAV es un condicionante para la supervivencia en el caso de las FAV recuperables quirúrgicamente. La supervivencia es mayor si se realiza una nueva FAV o se reparan sin trombectomía.
RETRATO ROBOT DE PACIENTES QUE INICIARON CON FAV VS CVC EN NUESTRA UNIDAD
J. ESTIFAN KASABJI1, JE. GONZÁLEZ ARREGOCÉS1, S. MARIÑO LÓPEZ1, I. ROMANIOUK JAKOVLER1, B. DE LEÓN GÓMEZ1, A. SASTRE LÓPEZ1, C. LUCAS ÁLVAREZ1, E. MONFÁ GUIX1, M. PRIETO VELASCO1
1NEFROLOGÍA. COMPLEJO ASISTENCIAL UNIVERSITARIO DE LEÓN (LEÓN)
Introducción: el inicio de HD (hemodiálisis) con acceso vascular definitivo (FAV) vs catéter venoso central (CVC), influye en la morbimortalidad y supervivencia del paciente.
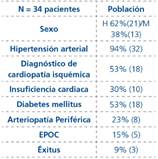
Material y Método: Estudio observacional y retrospectivo de pacientes que comenzaron hemodiálisis periódica a través de FAV vs CVC.
Resultados: En 2014 y 2015 registramos 68 pacientes incidentes en HD. 34 pacientes iniciaron HD a través de FAV y 34 pacientes a través de CVC.
Cuando se comparan ambos grupos (Tabla 1): los pacientes incidentes con CVC son más jóvenes y presentan mayor comorbilidad, hipoalbuminemia y PCR (proteína C reactiva) elevada; no existían diferencias significativas en ERC (enfermedad renal crónica) de base, observamos menor tiempo de seguimiento en la consulta de ERCA (enfermedad renal crónica avanzada) y más ingresos hospitalarios (Isquemia en extremidades inferiores, infarto agudo de miocardio (IAM), descompensación de insuficiencia cardiaca, disfunción de FAV e infecciones: respiratorias, urinarias y del CVC). El 9% fallecieron (3 pacientes, 2 por IAM y 1 por sepsis 2ª a CVC). En el grupo que inició HD a través de FAV observamos que existía mejor perfil nutricional e inflamatorio y mayor tiempo de seguimiento en ERCA, menor número de ingresos hospitalaros y menor tasa de éxitus.
Conclusión: Los pacientes incidentes HD con CVC presentan alta morbi-mortalidad, mayor desnutrición, mayor perfil de inflamación, múltiples ingresos hospitalarios y peor supervivencia.
¿ES ÚTIL LA FISTULOGRAFIA DIAGNÓSTICA SIN EXISTENCIA DE EQUIPO MULTIDISCIPLINAR? HISTORIA DE ACCESO VASCULAR ACTUAL EN 2 HOSPITALES COMARCALES
EG. VINUESA CALVO1, M. CARRASCO CAPILLA1, MA. ESTIRADO ESPEJO1, B. RUIZ JIMENEZ1, B. CANCHO CASTELLANOS1, B. ROMERO CANCHO1, MT. CALDERON MORALES1
1NEFROLOGÍA. HOSPITAL (LLERENA-ZAFRA)
Introducción: El buen funcionamiento del acceso vascular (AV) requiere una adecuada y estrecha monitorización para la detección precoz de las posibles complicaciones evitables. Se ha demostrado una mayor tasa de trombosis con un menor tasa de reparaciones electivas y de cirugía de rescate.
Objetivo: Analizar la historia y eventos de los AV. Valorar la utilidad de la fistulografía diagnóstica en el mantenimiento de FAVI. Plantear la aplicación de un protocolo multidisciplinar para el mantenimiento de las fístulas arteriovenosas en Hospital con escasez de recursos especializados.
Método: Estudio descriptivo y retrospectivo desde enero 2015-abril 2016. Analizamos la situación de AV de nuestras 2 unidades de HD pertenecientes a dos hospitales comarcales dirigidos por mismo equipo, los eventos de AV y la utilidad de fistulografía diagnóstica sin existencia de equipo multidisciplinar. Excluídos incidentes < 6 meses al finalizar estudio. Total de pacientes 78. Pérdidas de 16, traslados a Centros de diálisis. Los restantes 62, con un total de AV de 55,5% FAVI (60% HC,22% RC, 15% HB, 2,5% HA ), 7% PTFE y 33% catéteres permanente y 4% catéteres transitorios. Se realizaron 7 fistulografías diagnósticas.
Resultados: Eventos de AV totales: estenosis confirmadas : 23%, infección: 0% y aneurismas críticos con rotura: 7% y trombosis 69% (55,5% FAVI vs 45,5% PTFE). Se realizaron 7 fistulografías concluyentes con estenosis significativas en 3 de las 7, 1 estenosis no significativa, 1 sd de hiperaflujo, 1 disminución de patrimonio arterial y 1 trombosis parcial con necesidad de nueva FAVI. Todas se derivaron a C Vascular con demora de 28 días de media de realización de fistulografías, de 33 días de media hasta primera valoración por C Vascular y de 98 días de media hasta acto quirúrgico. En el seguimiento objetivamos 0% reparaciones quirúrgicas inmediatas y ACTP, 42% nuevas FAVIs tras trombosis, 42% actitud expectante y 14% convirtidas a catéteres permanente. Supervivencia de FAVI y PTFE en unidad de 80% anual. Tasa de trombosis año 0,2 y de fistulografía por disfunción de 0,15. En las FAVI no reparadas ni trombosadas, tras valoración conjunta de enfermería y nefrología, de exploración del AV, de imágenes radiológicas y modificación de canulaciones, se objetivaron diferencias en el descenso de PA media 16,67 ± 8,1 y de PV media 31,43 ± 26,77 y ascenso de Qb media 60 ± 21,4 y kt media 10,43 ± 4,39. No hubo muertes relacionadas con los procedimientos ni complicaciones tras fistulografías.
Conclusiones: En nuestro estudio hay una tendencia a mejoría de valores tras uso de fistulografías como herramienta complementaria con una muestra pequeña, no concluyente. El apoyo diagnóstico de fistulografía, método simple, inocuo y accesible, ha consiguido alargar la supervivencia de las fístulas. Existe la necesidad de un equipo multidisciplinar.
EL 50% DE INICIO DE HEMODIÁLISIS CON CVC: ¿POR QUÉ?, ¿ES MEJORABLE?
J. ESTIFAN KASABJI1, S. MARIÑO LÓPEZ1, JE. GONZÁLEZ ARREGOCÉS1, I. ROMANIOUK JAKOVLER1, B. DE LEÓN GÓMEZ1, A. SASTRE LÓPEZ1, C. LUCAS ÁLVAREZ1, E. MONFÁ GUIX1, M. PRIETO VELASCO1
1NEFROLOGÍA. COMPLEJO ASISTENCIAL UNIVERSITARIO DE LEÓN (LEÓN)
Introducción: De forma universal se acepta, que la manera óptima de comenzar HD (hemodiálisis) es a través de fístula arteriovenosa (FAV) funcionante. A pesar de tener una unidad ERCA (enfermedad renal crónica avanzada) muy activa y protocolizada, el 50% de los pacientes inician HD con FAV funcionante.
Material y Métodos: Estudio observacional retrospectivo. Analizamos las causas de inicio HD durante los años 2014-2015 a través de catéter venoso central (CVC). Se excluyeron los pacientes con fracaso renal agudo (FRA).
Resultados: La media de edad fue de 69.5 años (R 31-90 años). Mediana de edad: 71 años. (Tabla 1). Etiología de la ERC de base: 41% vascular, 26% diabetes mellitus, 9% glomerular, 9% intersticial, 3% poliquistosis renal y 15% no filiada.
Las causas de inicio con CVC fueron:
Progresión Rápida: son enfermos estables con filtrado glomerular renal estimado (FGRe) > de 15 ml/min/1.73m2, que pasan a presentar FGRe < 15 ml/min/m2 en últimos 3 meses antes de iniciar HD; el 29.4% (10 pacientes) presentaron progresión rápida por proceso intercurrente imprevisible, el 75% por proceso cardiológico (insuficiencia cardiáca o infarto agudo de miocardio) y 25% postcirugía.
Remisión Tardía: enfermos no conocidos en nefrología o remitidos < 3 meses antes de iniciar tratamiento renal sustitutivo (TRFR); El 23.5% (8 pacientes) remisión tardía, de los cuales el 37% (3 pacientes) no eran españoles y no eran conocidos en atención primaria.
Acceso vascular realizado pero no funcionante: El 20.5% (7 pacientes) FAV inmadura y/o disfuncionante. Retraso en programación FAV: 11.7% (4 pacientes). Cambio de técnica no programado: 8.8% (3 pacientes). No quieren FAV: 5.8% (2 pacientes).
Conclusiones: En la estrategia de reducir el uso CVC, la predicción de la progresión de la enfermedad renal es compleja, pero deberíamos colaborar con atención primaria en la remisión precoz de los pacientes.
Deberíamos conseguir un incremento en el número de FAV funcionantes mediante mapeos y programar con los cirujanos vasculares la realización de FAV a tiempo.
ACCESO VASCULAR E INICIO DE HEMODIÁLISIS: EL CATÉTER DUPLICA EL RIESGO DE MUERTE
S. CASTELLANO-GASCH1, F. BARBOSA2, E. OLAZO3, J. VÁZQUEZ4, C. MORENTE5, S. SUJÁN6, MC. CID7, T. ORTUÑO8, R. RAMOS1, JI. MERELLO1
1NEFROLOGÍA. FMC (MADRID), 2NEFROLOGÍA. FMC (BARCELONA), 3NEFROLOGÍA. FMC (C. REAL), 4NEFROLOGÍA. FMC (SEVILLA), 5NEFROLOGÍA. FMC (TENERIFE), 6NEFROLOGÍA. FMC (MÁLAGA), 7NEFROLOGÍA. FMC (BADAJOZ), 8NEFROLOGÍA. FMC (YECLA)
Introducción: El acceso vascular con el que los pacientes inician hemodiálisis (HD) es determinante en su morbi-mortalidad.
Objetivo: Identificar diferencias entre los pacientes en función del acceso vascular con que inician HD (catéter vs. FAV/PTFE), así como el riesgo de muerte que conlleva empezar TRS mediante catéter.
Material y método: Revisamos 2493 pacientes incidentes (menos de 3 meses en HD) procedentes de centros Fresenius Medical Care durante 2012-14. Agrupamos en función de su primer acceso vascular (catéter vs. FAV/PTFE) e identificamos diferencias entre los grupos.
Se comparan: edad, índice de Charlson, sobrehidratación (OH, medida por BCM), tensión arterial, índice de resistencia a la eritropoyetina y parámetros de composición corporal. Se realiza un análisis de supervivencia Cox para identificar el riesgo que conlleva empezar HD a través de catéter (tras ajustar a otros factores de riesgo conocidos).
El análisis estadístico se llevó a cabo con el paquete estadístico SPSS.
Resultados: Los pacientes que inician HD a través de catéter (N=1156) son más añosos, tiene menor índice de tejido magro, mayor sobrehidratación y mayor índice de Charlson. Sin embargo, tras ajustar a edad, género, D.Mellitus, sobrehidratación e índice de Charlson, los pacientes que empiezan HD a través de catéter tienen mayor riesgo de muerte.
Conclusiones: El acceso vascular de los pacientes incidentes en HD es determinante en su mortalidad puesto que empezar a través de catéter prácticamente duplica el riesgo de muerte frente a aquellos que lo hacen a través de FAV/PTFE.
PROTOCOLO PREVENTIVO DE BACTERIEMIAS EN CATÉTER PERMANENTE TUNELIZADO (BCR): ANALISIS DE RESULTADOS
MA. RODRÍGUEZ PÉREZ1, A. LARA RUIZ1, MJ. DE CUETO LÓPEZ2, L. PEREZ CERERO2, JR. MOLAS COTÉN1, M. SALGUEIRA LAZO1
1NEFROLOGÍA. H. U. V. MACARENA (SEVILLA), 2MICROBIOLOGÍA. H. U. V. MACARENA (SEVILLA)
La generalización del uso del catéter permanente tunelizado (CPT) en hemodiálisis (HD) lleva asociada una serie de complicaciones infecciosas inherentes a su uso. La instauración de un protocolo preventivo preimplantatorio y cuidados de mantenimiento podría reducir la tasa de bacteriemias en relación con el catéter (BCR), si bien no existe un consenso al respecto en la literatura. En nuestra Unidad existe un protocolo preventivo preimplantatorio consensuado con la Unidad de Infecciosos desde el año 2006 que incluye descolonización nasal de Staf. Aureus en caso de positividad, lavado completo con gel de clorhexidina y cefazolina profiláctica previa a la implantación del CPT.
Objetivos: Analizar los resultados obtenidos en nuestra Unidad respecto a BRC en CPT colocados en la Unidad en los últimos once años
Material y métodos: Se ha realizado protocolo preventivo en 246 CPT, colocados en 107 pacientes, edad media era 63 años. Etiología ERC más frecuente fue la nefropatía diabética (25%). Período de seguimiento medio/catéter: 132 meses. Se analizó: incidencia de BCR, tiempo de aparición de la BRC tras la implantación, gérmenes causales y complicaciones asociadas.
Resultados:
Localización: yugular derecha 71.1%, subclavia izquierda 16.3%, subclavia derecha 11%, femoral 1.6% Retiramos 72 catéteres de los cuales un 6.1% (15 CPT) fue por infección. Diagnosticamos 64 episodios de BCR, que representan una incidencia de 0.48 episodios/1000 catéter-día. Tiempo medio de aparición de BCR de 579+ 441 días tras la canalización (mediana 513 días, mínimo 42, máximo 1623)
Microorganismos más frecuentes: Staf. Epidermidis 36.7%, MSSA 26.5%, MRSA 6.1%, staf warneri 4%, pantoea aglomerans 4%, BCR negativo 4%, strep viridans 4%, cándida 2%, pseudomona 2%, cloachae 2%, klebsiella 2%, corinebacterium 2%, serratia 2%.
Recidivó la infección en 26% con un tiempo medio de 276 días. Gérmenes más recidivantes Staf. epidermidis 31% y MSSA 26%.
Complicaciones sépticas: 9 casos (1 artritis séptica, 1 espondilodiscitis y 4 endocarditis y 4 sepsis).
Conclusiones: En nuestra experiencia la tasa de BCR con CPT es francamente más baja que la reportada en la literatura. La instauración del protocolo preventivo preimplanatario ha retrasado la incidencia de BCR, apareciendo la primoinfección más de un año tras la implantación. La tasa de recidiva es alta y el germen más frecuentemente implicado el Staf. Epidermidis. La incidencia de complicaciones a distancia y necesidad de retirada es baja.
EVOLUCION DEL ACCESO VASCULAR DESPUÉS DEL TRASPLANTE RENAL
A. TANGO BARRERA1, R. ALVAREZ ESTEBAN2, M. HUESO VAL1, N. MONTERO PEREZ1, J.M. CRUZADO GARRIT1
1NEFROLOGÍA. H. U. BELLVITGE (BARCELONA), 2NEFOLOGÍA. H. U. BELLVITGE (BARCELONA)
Introducción: El paciente que recibe un trasplante renal no precisa tener un acceso vascular para hemodiálisis funcionante. El aumento del hematocrito y el tratamiento inmunosupresor pueden infl en la supervivencia del acceso y además es posible que su hiperfunción cause insuficiencia cardiaca. Sin embargo, cuando fracasa el injerto renal y los pacientes requieren reiniciar el programa de hemodiálisis es necesario disponer de un acceso vascular adecuado.
Objetivo: Evaluar en una cohorte de pacientes trasplantados las complicaciones derivadas del acceso vascular.
Resultados: Desde Enero/2004 hasta Diciembre/2007 recibieron un trasplante renal 317 pacientes. Disponemos de información sobre el estado de su acceso vascular en 250 pacientes con un tiempo de seguimiento medio de 10±2 años. 211 pacientes procedian de hemodiálisis (193 disponian de FAV nativa funcionante, 3 pacientes una FAV prótesica y 15 pacientes eran portadores de catéter) y 39 de diálisis peritoneal. De los 193 pacientes trasplantados con FAV en funcionamiento en el momento del trasplante, en 146 pacientes la FAV seguia funcionando sin complicaciones (66.9%), 15 pacientes habian sido exitus (7.6%), en 12 casos no se pudo obtener información (4.8%) y 48 pacientes sufrieron algún tipo de complicación (20,7%). Las complicaciones de la FAV fueron las siguientes: 3 aneurismas (7.9%), 23 trombosis (49,1%), 3 infección (2.9%), 10 FAVs hipertróficas (28,6%) y 6 precisaron desconexión quirúrgica por robo (11.5%).
Conclusiones: El 20,7% de las FAVs presenta alguna complicación después del trasplante renal. La complicación más frecuente es la trombosis, posiblemente en relación con un aumento del hematocrito, aunque se inició la revisión de tratamiento inmunosupresor recibido por el paciente transplantado, no se encontró concordancia con lacomplicación de FAVi y de dicho tratamiento.
HEMODYNAMIC REPERCUSSION OF SEVERE VASCULAR ACCESS STENOSIS IN DOPPLER ULTRASOUND: LOOKING FOR PREDICTIVE FACTORS
R. ABREU1, J. CARLOS GIL2, E. CRIADO2, J.R. FORTUÑO2, X. VINUESA3, R. IGLESIAS3, J. IBEAS3
1NEPHROLOGY. CHTMAD (VILA REAL), 2RADIOLOGY OF INTERVENCIONISM. CSPT (SABADELL), 3NEPHROLOGY. CSPT (SABADELL)
Introduction: Access surveillance is helpful for early recognition of vascular access (VA) dysfunction, mainly caused by stenosis. The progression of these lesions can lead to reduction in blood flow with higher risk of thrombosis, compromising the VA patency. One of the therapeutic choices is percutaneous transluminal angioplasty (PTA). Timing of this procedure should be appropriated to prevent unnecessary procedures but also avoiding thrombosis. The aim of this study was to evaluate ultrasound (US) parameters and dialysis adequacy (eKt/V) variation after endovascular treatment of stenotic VA.
Methods: An observational study was performed in patients with VA stenosis with high thrombosis risk (Blood flow (Qa) < 500 mL/min or decline > 30% with Qa < 800 mL/min) treated with PTA. A total of 37 PTA procedures at respect of 25 patients, from January to December of 2015, were submitted to US surveillance pre and post-PTA. Demographic, clinical and analytic data were collected. US parameters like peak systolic velocity (PSV), end-diastolic velocity (EDV), Qa, resistance index (RI), pulsatility index (PI) and acceleration (Ac) were measured in brachial artery. SPSS 22 was used for statistical analysis. Categorical and continuous variables were presented in proportions and median (IQR), respectively. Non-parametric paired test (Wilcoxon) was done to compare variables.
Results: Median age was of 69 (63-81) years, 56% (n=14) male. Hypertension, diabetes and arteriopathy were present in 88% (n=22), 64% (n=16) and 16% (n=4) respectively. VA were mainly wrist (48%, n=12) and arm arteriovenous fistulas (36%, n=9). The stenotic lesions had juxta-anastomotic location in 52,8% (n=19) and non juxta-anatomotic in 33,3% (n=12).
Thrombosis was seen in 13,9% (n=5, total:3 and parcial:2). US measures in brachial artery pre- and post-PTA, in effective dilated VA stenosis were: PSV pre-PTA of 115 (97-148) cm/s and post-PTA of 148 (120-179) cm/s (p=0,001); EDV pre-/post- PTA of 45 (35-60)/78 (55-95) cm/s (p<0,001); Qa of 390 (311-542)/657 (502-872) mL/min (p<0,001); RI of 0,58 (0,47-0,68)/0,52 (0,44-0,57) (p=0,003); PI of 0,96 (0,53-1,33)/0,86 (0,73-0,98) (p=0,237) and Ac of 601 (491-798)/569 (436-792) cm/s 2 (p=0,062). Despite PTA of severe stenosis, eKt/V in functional VA was similar before and after treatment (1,4 (1,2-1,6) vs. 1,5 (1,2-1,6)) (p=0,902).
Conclusions: Hemodynamic data of US can categorize high risk stenosis of VA. Qa and IR have been confirmed as good predictors of dysfunction as well as the uselessness of adequacy. End-diastolic velocity and probably acceleration could also have an important rule on early detection of stenotic lesions.
VALORACIÓN FIBRINOGENO Y DÍMERO D COMO MARCADORES DE DISFUNCIÓN DE CATÉTER TUNELIZADO POR VAINA DE FIBRINA
R. ALVAREZ ESTEBAN1, A. TANGO BARREARA1, M. HUESO VAL1, N. MONTERO PEREZ1, E. ESCALANTE2, E. ALBA2, JM. CRUZADO GARRIT1
1NEFROLOGÍA. H. U. BELLVITGE (HOSPITALET DE LLOBREGAT), 2RADIOLOGÍA. H. U. BELLVITGE (HOSPITALET DE LLOBREGAT)
Introducción: El catéter tunelizado es el acceso vascular de aproximadamente el 30% de los pacientes en HD y su disfunción es un problema frecuente que causa una insuficiente diálisis y representa un elevado coste. La vaina de fibrina es la causa más frecuente, su diagnóstico requier realizar flebografía, y no se dispone de biomarcadores útiles para anticipar y tomar medidas precoces. Se ha descrito que niveles elevados de fibrinógeno son un factor de riesgo cardiovascular independiente, se ha propuesto como marcador de fracaso del acceso vascular. Por otra parte, el Dímero D, es un marcador de coagulación activa.
El objetivo es estudiar la asociación entre valores de fibrinógeno / dímero D y la disfunción de catéter tunelizado y podría utilizarse como marcador pronostico de disfunción del catéter.
Resultados: Estudio retrospectivo de una cohorte de 60 catéteres tunelizados que tuvieron que recambiarse por disfunción. Como grupo control se han evaluado los niveles de Fibrinógeno y dímero D de 286 catéteres tunelizados incidentes. Las causas de la disfunción fueron: vaina de fibrina (n = 33), Trombosis intraluminal del catéter (n = 6), rotura del catéter (n = 1), infecciones (n = 12), extrusiones (n = 8). En 69 casos se Dispone de los valores de Fibrinogeno y / o dímeros D. El dímero D fue 775 +/- 1134 g / L en 46 pacientes a los que se les implantó un catéter, 541 +/- 271 en pacientes con trombosis intraluminal del catéter, 1249 +/- 1332 con vaina de fibrina y 536 +/- 279 en 8 pacientes con recambio de un catéter temporal por un tunelizado (p = 0,42). El fibrinógeno fue de 3.63 +/- 1.03 g / L en 53 pacientes en el momento del implante del catéter, 4.77 +/- 1.95 en 3 pacientes con trombosis intraluminal, 3.74 +/- 0.76, en 11 pacientes con vaina de fibrina y 3.99 +/- 1.074 en 2 pacientes con extrusión del catéter (p = 0.31).
Conclusiones: Según nuestros datos y nuestro bajo número de casos, no encontramos relación entre disfunción de catéter por razón de baina de fibrina y aumento de niveles de fibrinógeno y /o dímero D en sangre. Sería recomendable realizar más estudios en este campo, para utilizar este valor como probable factor predictivo y tomar medidas precoces para evitar el coste económico y de comorbilidad que supone para el paciente la pérdida acceso.
ULTRASOUND SURVEILLANCE IN THE EARLY PERIOD OF VASCULAR ACCESS CREATION: MORPHOLOGICAL AND HEMODYNAMIC CHANGES IN BRACHIAL, RADIAL AND ULNAR ARTERIES
R. ABREU1, S. RIOJA2, U. VADILLO3, J. VALLESPIN2, J. MERINO2, X. VIÑUESA3, R. IGLESIAS3, J. IBEAS3
1NEPHROLOGY. CHTMAD (VILA REAL), 2VASCULAR SURGERY. CSPT (SABADELL), 3NEPHROLOGY. CSPT (SABADELL)
The maturation of vascular access depends on the capacity of dilatation of vessels in response to augmentation of peak systolic velocity induced by anastomosis. Is often evaluated only by physical examination. In selected cases like patients with higher risk of primary failure, doppler ultrasound could have an important role in evaluation of vascular access maturation.
We describe an observacional and prospective study with 12 patients submitted to vascular access surgery construction, from October to December of 2015. Demographic, clinical and analytic data were collected.
Ultrasound parameters like peak systolic velocity (PSV), blood flow (Qa), resistance index (RI), pulsatility index (PI), acceleration (Ac) and diameter (d) were measured in brachial, radial and cubital arteries in five different times: post-surgery (ps), at 24h, one week (w1), two weeks (w2) and four weeks (w4) after surgery.
Median age was of 68 (54-80) years, with a predominance of male gender (66,7%, n=8). Hypertension, dyslipidemia, diabetes and arteriopathy were presente in 83,3% (n=10), 58,3% (n=7), 50% (n=6) e 25% (n=3), respectively. The majority of patients (75%, n=9) was already in hemodialysis at time of intervention. Native arteriovenous fistula (AVF) was the preferred vascular access in 83,3% (n=10) and grafts in rest. The primary failure rate with loss of vascular access was 33,3% (n=4). Parameters measured by ultrasound in patent native AVFs until 31/12/2015, in periods ps/24h/w1/w2/w4 were: PSV of 101(78)/128(69)/123(49)/137(83)/168(92) cm/s (p=0,527), Qa of 80(582)/634(730)/735(897)/720(818)/1085(677) mL/min (p=0,434), RI of 0,70/0,50/0,48/0,45/0,42 (p=0,027), o PI de 1,65/0,80/0,71/0,68/0,55 (p=0,016), acceleration of 944(1036)/808(307)/577(306)/591(187)/495(372) cm/s 2 (p=0,434) and brachial artery´s diameter of 0,45/0,55/0,57/0,56/0,54 cm (p=0,066). In grafts, measures in same periods ps/24h/w1/w2/w4 were: PSV of 226/251/238/184/207 cm/s, Qa of 974/1027/1521/1098/1253 mL/min, RI de 0,48/0,48/0,49/0,40/0,39, PI de 0,68/0,69/0,66/0,54/0,53, acceleration of 431/758/419/506/619 and brachial artery´s diameter of 0,45/0,44/0,51/0,50/0,53 cm. PSV in radial artery rather than cubital artery seems to have different evolution dependent on location of anastomosis (distal vs proximal) at five stages: 52,3 vs 55,5/135,9 vs 58,6/113,5 vs 58,4/151,5 vs 58,6/166,2 vs 53,2 cm/s.
Vascular access surveillance by doppler ultrasound in early stage after vascular access creation could be useful in prediction of vascular access dysfunction, not only by Qa but also with RI, PI and arterial compliance. Measure of early hemodynamic chances in distal arteries could help to handle complications like steal syndrome.