Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.18 no.6 Madrid nov./dic. 2003
Original
Trasplante intestinal en el paciente con nutrición parenteral domiciliaria
A. I. de Cos, C. Gómez Candela, C. Vázquez*, M. López Santamaría, E. Vicente*
y Grupo NADYA-SENPE
Unidad de Nutrición. Unidad de Trasplante Intestinal. H. La Paz. * H. Ramón y Cajal. España.
| Resumen El fracaso intestinal, bien sea por causa anatómica o funcional, condiciona el tratamiento con nutrición parenteral en niños o adultos que, como resultado de resecciones intestinales, alteración de la motilidad, enfermedad de microvellosidades u otras causas, presentan un intestino insuficiente para proveer sus necesidades en nutrientes y fluidos. Sin embargo, en sujetos con fallo intestinal irreversible el mantenimiento del soporte con nutrición parenteral domiciliaria no esta exento de complicaciones que amenazan su vida: enfermedad hepática, sepsis recurrentes y perdida de vías centrales recomiendan valorar en este grupo de pacientes la indicación del trasplante intestinal. (Nutr Hosp 2003, 18:325-330) Palabras clave: Intestino. Nutrición parenteral domiciliaria. Trasplante. | INTESTINAL TRANSPLANT IN PATIENTS WITH PARENTERAL NUTRITION AT HOME Abstract Failure of the intestine, whether due to functional or anatomical reasons, constrains Parenteral Nutrition Therapy in children or adults who, as a result of intestinal resections, alterations in motility, diseases of the microvilli or other reasons, present insufficient intestine to cover their needs in terms of nutrients and fluids. Nonetheless, the maintenance of support with parenteral nutrition at home in subjects with irreversible intestinal failure is not without life-threatening complications: liver disease, recurrent sepsis and loss of central routes recommend the assessment of the indication of intestinal transplant in this group of patients. (Nutr Hosp 2003, 18:325-330) Keywords: Intestine. Parenteral nutrition at home. Transplant. |
Correspondencia: Dr. A. I. de Cos.
Unidad de Nutrición.
Hospital Universitario La Paz. Madrid.
nutricion@hulp.insalud.es
Recibido: 17-II-2003.
Aceptado: 15-V-2003.
A pesar del progreso que ha supuesto la nutrición parenteral (NP), abriendo horizontes de vida para los enfermos con fallo intestinal permanente, se ha comprobado que esta práctica no está exenta de complicaciones y que conforme se incrementa el tiempo de administración, cada vez es mayor el número de pacientes en los que la NP alcanza sus límites. Actualmente, para estos enfermos, el trasplante intestinal (TI) es la única alternativa terapéutica posible, ya que persigue la reposición del aparato absortivo no existente, perdido o irreversiblemente deteriorado por la enfermedad.
1. Fracaso intestinal
El término fracaso intestinal, bien sea por causa anatómica o funcional, hace referencia a un intestino insuficiente para proveer las necesidades en nutrientes y fluidos del individuo. Las consecuencias de este fallo intestinal incluyen malnutrición, diarrea, retraso de crecimiento, alteraciones en la digestión y absorción de nutrientes, tránsito rápido y déficit en micronutrientes entre otras.
Resecciones intestinales extensas por isquemia mesentérica, enfermedad inflamatoria intestinal, complicaciones de la cirugía abdominal, dismotilidad intestinal o enteritis rádica, son las patologías que con mayor frecuencia abocan a esta condición clínica en adultos. Atresia intestinal, colitis necrotizante, enfermedad de Hirchsprung o malformaciones vasculares, se asocian a la indicación pediátrica.
En los casos de resecciones masivas, existe un proceso gradual de adaptación intestinal (dilatación e hiperplasia del intestino remanente), mejorando la absorción por unidad de longitud durante el periodo de 3 a 12 meses tras la cirugía. Distintos mecanismos como la exposición a nutrientes intraluminales, estimulación por secreciones gastrointestinales o efecto de factores tróficos como hormona de crecimiento, glutamina o fibra pueden aumentar la masa intestinal y mejorar la absorción. Asimismo la presencia de un colon funcional es un factor crítico en pacientes con intestino corto ya que puede, en ocasiones, compensar la malabsorción y obtener al menos 500 kcal procedentes de los ácidos grasos de cadena corta que, útiles sistémicamente y para el colonocito, mejoran la absorción de agua y electrólitos.
En general, la resección yeyunal es mejor tolerada que la ileal, a pesar de que una longitud yeyunal menor de 100 cm compromete el manejo de sales biliares, la absorción de vitamina B12 y determina balances negativos de sodio y agua. Pacientes con 30-60 cm de yeyuno y colon intacto pueden necesitar fluidos y electrólitos pero generalmente son capaces de acudir al resto de las necesidades nutricionales manejando alimentación oral o enteral. Por el contrario, una resección extensa ileal, mayor de 100 cm, frecuentemente causa malabsorción y esteatorrea, y en general, pacientes con menos de 60 cm de intestino delgado comprometen su estado de salud si no reciben aporte parenteral.
Por otra parte, patología congénita, obstrucciones crónicas y alteraciones de la motilidad aún sin disminución de la superficie de absorción, pueden conducir también a una reducción en la función intestinal que inhabilite una suficiente absorción de nutrientes.
Una cuidadosa y seriada valoración de las pérdidas de minerales y líquidos, estudios dinámicos que cuantifiquen la presencia de grasa, carbohidratos y nitrógeno en heces y la valoración del estado nutricional mediante el estudio de los compartimentos corporales y el status en micronutrientes, decidirán la capacidad del intestino residual o alterado funcionalmente para cubrir necesidades y evitar la instauración de nutrición parenteral permanente.
La magnitud del fracaso intestinal así como el tiempo en que esta situación se mantenga obligan a plantearse opciones terapéuticas destinadas a mantener la vida: la NPD y en última instancia el trasplante intestinal son los recursos terapéuticos con los que contamos para conseguirlo.
2. Nutrición parenteral domiciliaria
El gran desarrollo alcanzado en la nutrición parenteral en las últimas décadas del pasado siglo ha transformado el tratamiento de los pacientes con insuficiencia intestinal. A esta transformación ha contribuido igualmente la cirugía con la incorporación de sofisticadas técnicas quirúrgicas que tienen como principal objetivo el incremento de la superficie absortiva entérica. La administración combinada de ambos procedimientos ha permitido en muchas ocasiones el mantenimiento de pacientes con una incapacidad para ingerir o absorber nutrientes y líquidos en cantidad suficiente para poder tener un estado de nutrición compatible con la vida. Sin embargo, las diferentes complicaciones sépticas y metabólicas derivadas de un continuo soporte nutricional parenteral le confieren a esta fórmula un carácter temporal de consecuencias en ocasiones no deseables.
Desde la primera prescripción de NP prolongada en un paciente hospitalario realizada por Dudrick en 1968, el desarrollo de esta actividad en el ámbito domiciliario ha sido creciente y muy rápido. El número estimado de pacientes que recibieron NPD en EE.UU. (MEDICARE), durante el periodo 1989-92 fueron 32.159; a partir de estos datos se calcula una prevalencia de la NPD en Estados Unidos de 80 pacientes/106, cifra muy elevada si se compara con la estimada en Europa (2-4 pacientes/año/106 habitantes); se describe asimismo un incremento anual del 25% si bien existen grandes variaciones en cada país. En España la NPD presenta un escaso desarrollo, tan sólo un 3,8% de los pacientes en tratamiento con nutrición artificial domiciliaria (N. enteral y N. parenteral) comunicados en 1999 (Registro NADYA, total pacientes: 2.300) ha recibido NPD y considerando el número de pacientes registrados desde 1992 se hace referencia a un total de 130 pacientes1.
Por otra parte, las diferentes técnicas quirúrgicas utilizadas para el tratamiento de estos enfermos, además de tener unas indicaciones muy restrictivas tienen una discreta eficacia funcional y suelen estar asociadas a una morbilidad no despreciable. Por todo ello, el trasplante de intestino es considerado en la actualidad como la opción terapéutica definitiva para los pacientes con fallo intestinal irreversible2.
3. Trasplante intestinal
El trasplante intestinal (TI), contemporáneo al resto de los trasplantes de órganos sólidos, no ha tenido sin embargo durante mucho tiempo el mismo auge que éstos. Las especiales características anatómicas e inmunológicas del intestino han sido decisivas en el desarrollo del mismo3. En los últimos cinco años se ha producido una notable mejoría en los resultados obtenidos con el TI, manifestados por la obtención de unas supervivencias prolongadas en pacientes con una completa autonomía intestinal. Importantes modificaciones en la técnica quirúrgica, la introducción de nuevos fármacos inmunosupresores que con menores efectos secundarios poseen una mayor eficacia controlando efectivamente el rechazo en el TI, la demostración por Grant del papel protector del hígado sobre el intestino y una más adecuada profilaxis infecciosa han sido los factores que más poderosamente han contribuido a esta transformación4, 5.
3.1. Indicaciones de trasplante intestinal. Adultos
El TI en adultos debe ser siempre considerado en aquellos pacientes con procesos médicos que conduzcan a una situación de fallo intestinal irreversible. Esta situación es provocada por la disminución de la capacidad absortiva entérica motivada por una resección quirúrgica masiva, enfermedades de la mucosa o por trastornos de la motilidad del tracto digestivo. Las vasculopatías mesentéricas (22%), los traumatismos (12%), la enfermedad de Crohn (13%), los tumores desmoides (10%), trastornos de motilidad (9%), los vólvulos intestinales (7%) u otras causas de I. corto (no vólvulos) (7%), la enfermedad de Gardner y las poliposis familiares (3%), son las causas más frecuentes que motivan el TI en pacientes no pediátricos según los últimos datos publicados por el Registro Mundial de trasplante intestinal (2001).
A pesar de la existencia de muchos enfermos con los procesos médicos anteriormente citados, un número muy reducido de ellos va a precisar un soporte parenteral continuo. De éstos, solamente un grupo muy reducido serán considerados candidatos a TI. Tres aspectos fundamentales deben de ser considerados en los mismos:
El momento de inicio y el tiempo de dependencia de nutrición parenteral. Una dependencia de la misma en un periodo de tiempo superior a los 2 años sugiere que las posibilidades de lograr una adaptación intestinal suficiente que permita la alimentación oral sean prácticamente inexistentes.
Las complicaciones sépticas de los accesos vasculares con la consiguiente pérdida de los mismos. Un mínimo de dos vías centrales deben de ser viables en los pacientes en los que se va a efectuar un trasplante de intestino delgado.
El progresivo desarrollo de una enfermedad hepática crónica que puede llegar a alcanzar un carácter terminal y en consecuencia obligar a la realización de un trasplante combinado hepato-intestinal.
La incorporación del hígado al TI le confiere al mismo un mayor riesgo vital para el enfermo. Por estas circunstancias así como por los resultados que en la actualidad se obtienen con el trasplante de intestino delgado, no debe de ser considerado éste como la última y desesperada opción terapéutica para los enfermos con insuficiencia intestinal crónica e irreversible. El retraso injustificado en la indicación provoca al igual que en otro tipo de trasplantes de órganos sólidos, un mayor riesgo para el enfermo y en general unos peores resultados.
3.2. Indicaciones de trasplante intestinal. Pediátrico
La indicación de trasplante de intestino en un niño presenta dificultades que son inhabituales en otros trasplantes de órganos sólidos. El fracaso intestinal por sí mismo no es indicación de trasplante ya que en ausencia de criterios bioquímicos o de otra índole que permitan precisar cuando un fallo prolongado se convierte en permanente, la notable capacidad de adaptación intestinal que posee el niño, especialmente el recién nacido, obligan a ser extremadamente cautos a la hora de indicar el TI en este grupo de enfermos. Los resultados actuales del TI también aconsejan restringir este procedimiento sólo a casos seleccionados con fracaso intestinal permanente (FIP) y, sin embargo, la elevada mortalidad pretrasplante en lista de espera (cercana al 50%), obliga a no retrasar la indicación en niños que podrían haberse beneficiado del procedimiento6, 7.
En la serie pediátrica publicada por Reyes (1998)8, la supervivencia de los niños sometidos a TI a 1, 3 y 5 años fue respectivamente de 72%, 55% y 55% y la del injerto de 66%, 48% y 48%. En una serie de enfermos con FIP secundarios a procesos gastroenterológicos no malignos, Howard compara la supervivencia de los enfermos tratados con NPT con los resultados del TI, y a pesar de haber mejorado estos últimos sensiblemente, resultan todavía a corto y medio plazo netamente inferiores a los obtenidos con la NPT.
Es importante identificar y caracterizar precozmente los niños con elevado riesgo de fallecer si no son trasplantados, para ello deben considerarse las siguientes situaciones:
Colestasis mantenida a pesar de las medidas terapéuticas apropiadas o presencia de fibrosis hepática en grado moderado de evolución. La progresión de enfermedad hepática es la razón mas obvia para considerar el Tx en niños con fallo intestinal. Descompensaciones bruscas de la función hepática puede ocasionar la muerte del enfermo u obligan a plantear un trasplante urgente con peores resultados.
Pérdida de accesos venosos relacionados con dos o más episodios de trombosis del sistema venoso profundo. Asimismo se ha llegado al consenso de que la trombosis de la vena cava superior es indicación de TI en el niño.
Episodios frecuentes de sepsis con hospitalización mantenida, sin que se beneficien de los programas de domiciliación.
Desarrollo situado en dos desviaciones estándar por debajo de peso y talla a pesar de un adecuado soporte nutricional.
3.3. Resultados del trasplante intestinal
El análisis de los resultados del TI se puede efectuar a través de los datos del Registro Mundial de este procedimiento o mediante los datos publicados por los cuatro Programas mundiales más representativos y cualificados.
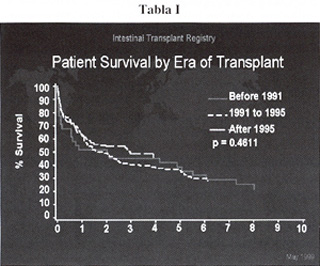
El registro mundial de TI muestra los resultados obtenidos en 474 trasplantes realizados (216 TI aislados, 186 trasplantes hepato-intestinales y 72 multiviscerales) en los 46 programas activos en el mundo. Sin embargo, la heterogeneidad de la muestra motivada por el elevado número de centros trasplantadores con muy variada experiencia, la diferente etapa de la realización del TI y las distintas pautas inmunosupresoras administradas obliga a una valoración adecuada de los resultados. A pesar de ello, un 50% de los pacientes trasplantados desde 1995 tienen una supervivencia superior a los 4 años (tabla I) obteniéndose mejores resultados con el trasplante intestinal aislado (50%) que con el trasplante combinado hepato- intestinal (48%) (tabla II).
La funcionalidad del injerto traducida por la eliminación de formas de alimentación enteral o parenteral supletoria es excelente en un elevado número de enfermos (78%) (tabla III).
El 75% de los adultos trasplantados retornan a su actividad personal y laboral normal.
En los dos últimos años, los grupos mundiales más activos han alcanzado resultados todavía más satisfactorios9. Los datos aportados en el último International small bowel transplant Symposium celebrado en octubre del 1999 en Omaha demuestran esta realidad (tabla IV).
La información más actualizada, procedente del Registro mundial de TI, ofrece información sobre 55 centros especializados. Se han realizado un total de 696 trasplantes a 659 pacientes, de los cuales 317 viven. La distribución por edades se muestra en la tabla V y la modalidad de injerto en la VI.
3.4. Trasplante de intestino en España
A nivel nacional, la única unidad acreditada por el Insalud para la realización de trasplante intestinal es la formada por el Hospital Infantil La Paz (trasplante pediátrico)10 y el Hospital Ramón y Cajal (trasplante en adultos).
Esta unidad ha efectuado los seis trasplantes pediátricos y el único en adultos que hasta el presente momento se han efectuado en España. Tres de intestino aislado, en un niño con displasia microvellositaria e indicación de TI por la pérdida de accesos venosos por trombosis del sistema venoso profundo y en el que se consiguió una autonomía completa digestiva en el día + 25; en una niña con enfermedad por inclusión de microvellosidades cuya indicación fue una diarrea intratable (pérdidas diarias del 25% de su masa corporal) asociada a I. corto que presentó un rechazo severo con pérdida del injerto a las dos semanas y que actualmente esta en lista para trasplante hepatointestinal; y en una mujer adulta con poliposis intestinal e indicación por tumor intrabdominal desmoide que con injerto funcionante tiene autonomía digestiva.
El resto de trasplantes han sido uno multivisceral y tres hepato-intestinales, estos últimos en, una niña que tras vólvulo de I. Medio (tratada con medidas quirúrgicas de elongación intestinal, Hormona de Crecimiento, etc. sin resultados) asociaba cirrosis, y que aunque conseguida funcionalidad de los injertos ha presentado a los 2 años neoplasia linfocitaria (PTLD); y en dos niños que con el diagnóstico de enterocolitis necrotizante presentaban fibrosis hepática severa y signos de hipertensión portal, y precirrosis más hipertensión portal respectivamente. Este último niño falleció tras biopsia hepática de control (hígado neonatal) con injerto funcional y autonomía digestiva, presentado el primero una evolucion favorable. El niño candidato a trasplante multivisceral (estómago, duodeno, páncreas, intestino delgado, hígado y un riñón), con muy mala calidad de vida y diagnóstico de pseudobstrucción intestinal (forma miógena) e insuficiencia renal crónica, asociaba fibrosis hepática y alteración de médula ósea. A las cuatro semanas se obtuvo autonomía digestiva con injertos funcionantes (tabla VII).
Esta unidad ofrece de 38 niños valorados como posibles candidatos a TI (con diagnósticos de vólvulo o atresia intestinal, enteritis necrotizante, pseudobstrucción crónica idiopática, enf. de Hirchsprung, y diarreas secretoras), su indicación en 18. Siete han sido realizados y del resto, tres niños con diagnóstico de síndrome de intestino corto, candidatos a trasplante hepato-intestinal han fallecido en el tiempo de espera. Un intento de trasplante multivisceral fracasó antes del implante y otros cuatro niños fallecieron incluso antes de poder ser incluidos en lista de trasplante, al haber sido remitidos muy tardíamente al centro de referencia.
4. Conclusiones
Los resultados del trasplante intestinal mejoran con el tiempo.
Las variables relacionadas con la supervivencia de los injertos son:
Tipo de injerto.
Experiencia clínica.
Uso de Sirulimus como inductor (¿).
La mayoría de los supervivientes quedan libres de NP y reanudan sus actividades cotidianas.
5. Otras consideraciones
Al valorar procedimientos complejos como el TI deben de valorarse los aspectos económicos derivados del mismo. El trasplante supone en EE.UU. una reducción en el gasto sanitario derivado de la atención a estos enfermos. El TI y hepato-intestinal tiene en la actualidad un coste de 132.285 y 214.746 $, respectivamente, con un coste adicional de 15.000 $ por año.
Por el contrario la alimentación parenteral cuesta en el mismo país desde 75.000 a 150.000 $ por año y por enfermo según las necesidades médicas requeridas y el número de hospitalizaciones.
Referencias
1. Planas M, Castella M, León M y Grupo NADYA: Nutrición Parenteral Domiciliaria (NPD): registro NADYA. Año 2000. [ Links ]
2. Howard L y Malone M: Current Status of Home Parenteral Nutrition in the United States. Transplantation Proceedings, 1996, 28:2691-2695. [ Links ]
3. Furukawa H, Reyes J, Abu-Elmagd K y Todo S: Clinical intestinal transplantation. Clinical Nutrition, 1996, 15:45-52. [ Links ]
4. Grant D: Intestinal transplantation: 1997 report of the international registry. Transplantation, 1999, 67:1061-1064. [ Links ]
5. Grant D: Update on international small bowel transplant registry. VI International Small Bowel Transplant Symposium, 1999. [ Links ]
6. Bueno J, Ohwada S, Kocoshis S y cols.: Factors impacting the survival of children with intestinal failiure referred for intestinal transplantation. Journal of Pediatric Surgery, 1999, 34:27-33. [ Links ]
7. Kaufman SS, Atkinson JB, Bianchi A y cols.: Indications for pediatric intestinal transplantation: A position paper of the American Society of Trasplantation. Pediatr Transplantation, 2001, 5:80-87. [ Links ]
8. Reyes J, Bueno J, Kocoshis S y cols.: Current status of intestinal transplantation in children. J Pediatr Surg, 1998, 33:243- 254. [ Links ]
9. Schroeder P, Goulet O y Lear PA: Small bowel transplantation: European experience. Lancet, 1990, 336:110-111. [ Links ]
10. López Santamaría M: Trasplante intestinal: presente y futuro. Anales Españoles de Pediatria, 1999, 50:222-224. [ Links ]