Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.19 no.3 Madrid may. 2004
Original
Registro Nacional de la Nutrición Parenteral Domiciliaria (NPD)
del año 2001
M. Planas, M. Castellà, J. M. Moreno, A. M. Pita, C. Pedrón, C. Gómez Candela, P. Gómez Enterría,
C. de la Cuerda, A. Pérez de la Cruz, M. T. Forga, E. Martí, C. Garde, J. A. Carrera, P. P. García Luna, J. Ordóñez, A. Bonada, R. M. Pares, A. Rodríguez y Grupo NADYA-SENPE
| Resumen Objetivo: El objetivo de este estudio es analizar los datos registrados por el Grupo de Trabajo NADYA-SENPE de pacientes que han recibido Nutrición Parenteral Domiciliaria (NPD) en nuestro país durante el año 2001. (Nutr Hosp 2004, 19:139-143) Palabras clave: Ingresos hospitalarios. Dieta oral. Nutrición Parenteral Domiciliaria. | REGISTERED DATA OF HOME PARENTERAL NUTRITION (HPN) IN OUR COUNTRY DURING THE YEAR 2001 Abstract Aim: We analyse the registered data of home parenteral nutrition (HPN) in our country during the year 2001. (Nutr Hosp 2004, 19:139-143) Key words: Hospital admissions. Oral diet. Home Parenteral Nutrition.
|
Correspondencia: Dra. M. Planas.
Unidad de Nutrición.
Hospital Universitario Vall d'Hebrón.
Passeig Vall d'Hebrón, 119-129.
08035 Barcelona.
e-mail: mplanas@hg.vhebron.es
Recibido: 12-XII-2003.
Aceptado: 14-III-2004.
Introducción
Desde la constitución del grupo de Nutrición Artificial Domiciliaria y Ambulatoria (NADYA) de la Sociedad Española de Nutrición Parenteral y Enteral (SENPE) en el año 1992, se han publicado con carácter anual los datos de la actividad registrada cada año. El último registro publicado corresponde al año 20001.
Estos resultados están además disponibles en la página web del grupo (www.nadya-senpe.com). Aunque los registros son voluntarios y, por tanto, tienden a infravalorar la situación real del país2, consideramos que los datos relativos a la Nutrición Parenteral Domiciliaria (NPD) pueden aproximarse bastante fielmente a la realidad de la práctica clínica, a diferencia de lo que ocurre con la Nutrición Enteral Domiciliaria (NED).
La importancia de obtener registros fiables es grande. Por una parte posibilita la distribución de recursos humanos y técnicos al permitir conocer no sólo la distribución regional, sino las variaciones en el tiempo (datos de incidencia y prevalencia) y, en la medida de lo posible, permite también valorar la calidad de los programas (complicaciones, hospitalizaciones, resultados). Por otra parte es la herramienta de la que disponen los clínicos para inclinar a las Administraciones públicas a normalizar esta práctica clínica.
Describimos a continuación los datos correspondientes a NPD en el año 2001.
Material y Método
El registro de pacientes se realiza a través de la página web del grupo NADYA. Cada equipo de Nutrición Clínica tiene acceso al registro y a los datos acumulados de su propio centro mediante una clave de acceso individualizada. Los datos se recogen habitual-mente durante el primer semestre del año en curso. De cada paciente se recogen los siguientes datos: epidemiología, diagnóstico que motivó el inicio y mantenimiento de este tratamiento, vía de acceso utilizada, pauta de nutrición indicada, complicaciones con sus respectivos ingresos hospitalarios, grado de incapacidad y evolución de los pacientes a 31 de diciembre. No se trata, por tanto, de un registro longitudinal de seguimiento sino de un registro transversal, realizado a 31 de diciembre, de la actividad en NPD realizada a lo largo de un año.
Resultados
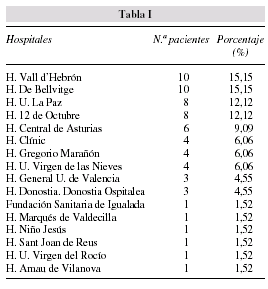
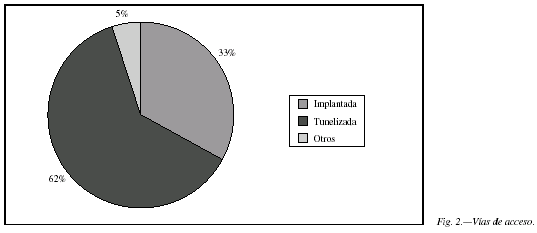
Se recogieron datos de 66 pacientes (62,1% mujeres y 37,9% hombres) pertenecientes a 17 centros hospitalarios (tabla I). Sólo se registraron 2 pacientes con edad inferior a 14 años. La edad media de los pacientes adultos fue de 49,2 ± 15,8 años. Las enfermedades que han motivado el uso de NPD han sido la isquemia mesentérica (28,8%), seguida de enfermedad neoplásica (22,7%), enteritis rádica (12,1%), alteraciones de la motilidad (4,5%) y enfermedad de Crohn (4,5%) (fig. 1). Los catéteres tunelizados fueron empleados en el 62,1% de los casos, frente al 33,3% de implantados. En un 5% de los casos se utilizaron otros catéteres (fig. 2). La administración fue continua nocturna en un 81,8%. La duración media del tratamiento ha sido de 8,3 ± 4,5 meses. El 66,8% de los pacientes permanecieron en el programa más de 6 meses, el 10,6% entre 3 y 6 meses, y en el 22,7% el tratamiento duró menos de 3 meses.
Las farmacias hospitalarias suministraron las soluciones de NPD con más frecuencia que el Nutriservice (75,6% versus 22,7%). Se presentaron 86 complicaciones relacionadas con el tratamiento nutritivo lo que representa 1,3 complicación por paciente. De las complicaciones, las que se presentaron con más frecuencia fueron las infecciosas (0,67 por paciente). Se diagnosticaron 31 episodios de sepsis (0,46 sepsis por paciente) y en 13 ocasiones el diagnóstico fue el de contaminación del catéter (0,19 contaminaciones del catéter por paciente). Las complicaciones mecánicas siguieron en número, con 10 complicaciones (0,15/paciente), seguidas de las metabólicas en número de 7 (0,1/paciente) y de las hidroelectrolíticas que se presentaron en 5 ocasiones (0,07/paciente). Estas complicaciones significaron 1,34 hospitalizaciones por paciente. Al finalizar el año, observamos que seguían en activo en el programa el 74,2% de los pacientes; mientras que el 25,8% restante había sido retirados de este tratamiento. Las principales causas de retirada fueron por éxitus (52,9%) y por pasar a depender de dieta oral (25,3%). En cuanto al grado de incapacidad, el 10,6% estaban confinados en silla o cama y el 10,6% no presentaba ningún grado de incapacidad. Se consideró que el 16,8% de los pacientes eran subsidiarios de trasplante intestinal.
Es interesante observar, de cara al análisis de la calidad de los registros el porcentaje de veces que en algunas preguntas del cuestionario se contesta "no sabe/no contesta" (NS/NC). Si bien, en general, se contestan todas las preguntas, a la pregunta de sí los pacientes son tributarios de trasplante intestinal, en el 31,8% la respuesta es NS/NC. Esta misma respuesta se presenta en el 1,5% a la pregunta sobre la pauta de infusión; quien realiza el seguimiento del paciente, y a sí se administra o no median-te bomba de infusión. El 13,6% responden también NS/NC a la pregunta sobre el grado de incapacidad del paciente y el 3,0% sobre la capacidad de alimentación..
Discusión
La prevalencia de 1,65 pacientes/106 habitantes, se mantiene en valores similares a los de los años precedentes, lo que parece señalar la fidelidad a la realidad de la práctica en nuestro país. Consideramos que son pocos los pacientes con NPD que no hayan sido captados en el registro. Estos datos, no obstante, siguen siendo inferiores a los de otros países europeos equiparables al nuestro3,4. A ello probablemente contribuyen varios factores, tales como el hecho de ser una terapia no legislada aún en nuestro país; a la poca prevalencia en niños en nuestro registro; a que pocos centros hospitalarios dispongan de Unidades de Nutrición, y, quizá también al desconocimiento por parte de profesionales de la sanidad no relacionados con la nutrición de la disponibilidad de esta herramienta terapéutica.
Los diagnósticos más prevalentes en nuestra serie fueron la enfermedad vascular, más concretamente la isquemia intestinal (28,8%), seguida muy de cerca de la enfermedad neoplásica (22,7%), de la enteritis rádica (12,1%), la enfermedad de Crohn y las alteraciones de la motilidad (4,5%). Si nos comparamos con una reciente encuesta en Escocia con una serie de similares características: 72 pacientes de 16 centros hospitalarios con una prevalencia también parecida (1/13,6 millones de habitantes) el principal diagnóstico fue la Enfermedad de Crohn (38,9%), seguido de los trastornos de la motilidad (13,9%), la enfermedad vascular (12,5%), las neoplasias (9,7%), la enteritis rádica (5,6%), entre otras5. Existe una reciente encuesta Europea6 en la cual el principal diagnóstico fue la enfermedad neoplásica con un 39%, seguida de la enfermedad de Crohn (19%), la enfermedad vascular (15%), la enteritis rádica (7%), y otras entidades con menor peso. Estas diferencias en la indicación parecen reflejar una tendencia europea que se caracteriza por mayor presencia de la enfermedad inflamatoria en los países anglosajones y del norte de Europa y mayor uso en pacientes con cáncer en los del sur (España, Italia, Francia); mientras que la enfermedad vascular y otras indicaciones se distribuyen de forma similar en toda Europa.
En relación a los catéteres utilizados, en nuestra serie el porcentaje de los implantados es del 33,3%, superior al 13,8% de la serie escocesa. Ello probablemente refleja la mayor prevalencia de este tratamiento en pacientes neoplásicos portadores la mayoría de ellos de catéteres implantados para su uso simultáneo para el tratamiento antineoplásico.
Las readmisiones hospitalarias asociadas al tratamiento nutricional en nuestra serie fueron de 1,34 por paciente, cifra similar a la de nuestro grupo el año anterior (1,33/paciente) pero más elevadas que las 31 readmisiones por la NPD en el total en los 72 pacientes (0,42/paciente) analizados en la encuesta escocesa. En ellos, al igual que en nuestros pacientes, el principal motivo e ingreso fue la infección relacionada con el catéter, que en nuestra serie fue de 0,67/paciente y en la de ellos 0,38/paciente. El año anterior en nuestra serie el número de complicaciones infecciosas relacionadas con el catéter fue de 0,37/paciente, datos similares a los obtenidos por la encuesta escocesa.
La media de duración en nuestra serie fue de 8,4 ± 4,5 meses. No disponemos del total de días con NPD pero si tenemos en cuenta que 35 pacientes estuvieron con este tratamiento más de 1 año, significa ya más de 12.775 días de NPD con sólo el 53,0% de los pacientes. Otros 9 pacientes estuvieron con NPD más de 6 meses, lo que representa como mínimo otros 1.620 días de NPD. Por su parte 7 pacientes estuvieron más de 3 meses (630 días).Tenemos pues en total, más de 15.000 días de NPD. Según nuestra forma actual de registrar, un paciente del año previo empieza a ser contabilizado el día 1 de enero del año en estudio. Por ello nos parece que es difícil establecer comparaciones con otras series.
El análisis del porcentaje de veces que en algunas preguntas del cuestionario se contesta "no sabe/no contesta" (NS/NC) nos parece que puede orientarnos sobre la calidad de nuestro registro. Se considera que las lagunas en la repleción no deberían ser superiores al 9%2. En nuestra serie en alguna pregunta se contesta con "NS/NC". Tal es el caso en la pregunta sí los pacientes son tributarios de trasplante intestinal (con en un alarmante 31,8%); el grado de incapacidad del paciente (13,6%), la capacidad de alimentación (3,0%) y la pauta de infusión, quien realiza el seguimiento del paciente, y a sí se administra o no mediante bomba de infusión (1,5%). Ello nos ha motivado a, por un lado, establecer un grupo de trabajo sobre trasplante intestinal y por otro el plantearnos una nueva metodología de utilización para la valoración de la calidad de vida del paciente que nos permita obtener más información al respeto.
Nuestros resultados nos permiten concluir que, en los últimos años se mantiene el número de pacientes que se registran con NPD en nuestro país por parte del Grupo de trabajo NADYA-SENPE por lo que debemos realizar esfuerzos colectivos para incrementar el número de pacientes en NPD hasta situarlo en valores similares a otros países comparables socio-económicamente al nuestro. Que, si bien en nuestra serie predomina la patología vascular el papel de la oncológica no es nada despreciable. Que tanto la incidencia de complicaciones infecciosas como los ingresos hospitalarios son superiores a la última encuesta publicada por la Sociedad Escocesa, a lo que puede contribuir la patología de los pacientes (más neoplásicos). En nuestra serie del año 2000 con menor incidencia de complicaciones relacionadas con el catéter, el porcentaje de pacientes oncológicos era también menor (16,4 en al año 2000 vs 22,7 en el 2001). De todas maneras, ello nos obliga a protocolizar la actuación ante la presencia de fiebre para intentar minimizar estas complicaciones.
Agradecimientos
Nuestro agradecimiento a BRAUN, S.A. por su colaboración con el Grupo de Trabajo NADYA.
Referencias
1. Planas M, Castellá M, León M y cols.: Nutrición parenteral domiciliaria (NPD): registro NADYA. Año 2000. Nutr Hosp 2003, 18:29-33. [ Links ]
2. Planas M. Rodriguez T. Lecha M: La importancia de los datos. Nutr Hosp 2004, 19:10-13. [ Links ]
3. Van Gossum A, Bakker H, Bozetti F y cols.: Home parenteral nutrition in adults: an European multicentre survey in 1997. Clin Nutr 1999, 18:135. [ Links ]
4. Elia M, Stratton RJS, Holden C y cols.: Home artificial nutritional support: the value of the British Artificial Nutrition Survey. Clin Nutr 2001, 20 (Supl. 1):61-66. [ Links ]
5. Baxter JP, Mckee RF: The Scottish home parenteral nutrition managed clinical network: one year on. Clin Nutr 2003, 22:501-504. [ Links ]
6. Wengler A, Micklewright A, Hebuterne X, Bozzetti F, Moreno J, Pertkiewicz M, Van Gossum A, Thul P, Staun M: Monitoring patients on home parenteral nutrition (HPN) in Europe. Clin Nutr 2003, 22(S1):S87-8. [ Links ]