Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.21 supl.1 Madrid may. 2006
ÁREA TEMÁTICA: NUTRICIÓN ARTIFICIAL DOMICILIARIA
Análisis y evolución de pacientes pediátricos con nutrición enteral domiciliaria (NED) y suplementación oral en el año 2005
Villatoro Moreno M1, Catalán García N1, Llobet Garcés M1, Egea N1, Gutiérrez Sánchez A1, Ferré Rubio O2,Vaquero M2, Bernal C1, Varea Calderón V1, Gómez López L1
1Sección Gastroenterología. Hepatología y Nutrición Infantil. 2Departamento de Compras. Hospital Universitari Sant Joan de Déu. Barcelona.
Introducción: La nutrición enteral ambulatoria surge en el Hospital Sant Joan de Déu en el año 2000, para ofrecer una asistencia que permita al niño mantener su entorno familiar. Muchos de estos pacientes se encuentran en una situación crónica sin precisar controles médicos continuados. El seguimiento evolutivo es realizado por una dietista-nutricionista vía telefónica o con visitas presenciales ocasionales, si es preciso.
Objetivo: Analizar el tipo de pacientes con NED, las dietas prescritas y la evolución durante el año 2005.
Material y métodos: Se realiza un estudio prospectivo y descriptivo de un año de duración sobre los 202 pacientes que están en su domicilio con Nutrición Enteral, que han sido controlados durante su hospitalización y seguimiento por el Servicio de Gastroenterología, Hepatología y Nutrición, durante el año 2005. La dietista junto con el Departamento de Compras revisa cada mes las prescripciones. Las variables a estudiar han sido: el diagnóstico, la vía de acceso, la pauta de infusión, la fórmula utilizada y el motivo de suspensión y evolución de los pacientes al finalizar el año.
Resultados:



Conclusiones: La suplementación oral predomina versus la alimentación por vía enteral. Destaca la enfermedad neurológica junto con las metabolopatías sobre las demás. El tipo de fórmulas más utilizadas son las dietas poliméricas y las especiales. La baja del programa de NED más frecuente es por la acumulación de productos en casa, por lo que se para la prescripción hasta acabar el producto y después se vuelve a activar. La otra causa más habitual de baja del programa es el alta médica del paciente, por que se alcanzan los objetivos nutricionales establecidos inicialmente. El 100% de los pacientes con sonda nasogástrica se alimenta a través de bomba de infusión, mientras que los portadores de gastrostomía lo hacen con jeringa. Se han incorporado en el programa un total de 52 pacientes nuevos, la mayoría pacientes oncológicos y al finalizar el año el programa cuenta con 208 pacientes.
Seguimiento nutricional de pacientes pediátricos con gastrostomía endoscópica percutánea (PEG) en el año 2005
Villatoro Moreno M, Catalán García N, Llobet Garcés M, Egea N, Gutiérrez Sánchez A, Pinillos Pisón S, Varea Calderón V, Gómez López L
1Sección de Gastroenterología. Hepatología y Nutrición Infantil. Hospital Universitari Sant Joan de Déu. Barcelona.
Introducción: La técnica de la PEG en pediatría ha supuesto un gran avance en la nutrición enteral (NE), permitiendo mejorar la calidad de vida en niños que son tributarios de nutrición enteral domiciliaria (NED).
Objetivos: Identificar las patologías que precisan con mayor frecuencia de la colocación de PEG y valorar la dieta que realizan estos pacientes a través de encuestas alimentarias.
Material y métodos: Estudiamos 50 pacientes con PEG durante el año 2005, tanto primera colocación como recambio. En primera entrevista tras la colocación se entrenaba a la familia en la técnica. La alimentación se realizó mediante triturados finos para pasar por sonda con volúmenes adaptados para el peso, triturados finos suplementados con un módulo nutricional o una fórmula de nutrición enteral o nutrición enteral exclusiva. Se realizó la valoración nutricional a través de dos encuestas alimentarias al año y los datos antropométricos. Una vez evaluada la ingesta se notificaban los resultados a la familia mediante contacto telefónico y se realizaban las modificaciones necesarias.
Resultados: La mayoría de los niños que precisan la colocación de PEG son pacientes con patología neurológica y oncológica.
El 22% reciben alimentación tradicional por vía oral y ostomía. Un 40% toma alimentación tradicional con suplementos, un 29% toma alimentación tradicional exclusiva enriquecida con alimentos naturales, según la pauta realizada en el Servicio de Gastroenterología y Nutrición y tan solo un 9% (4 pacientes) toma nutrición enteral exclusiva. Se recibieron un total de 25 primeras encuestas y un total de 6 segundas. Al finalizar el año se habían modificado un 52% de las dietas suplementadas con NE y han pasado a alimentación tradicional exclusiva ya que cumplen requerimientos nutricionales para la edad sin necesidad de suplementos.
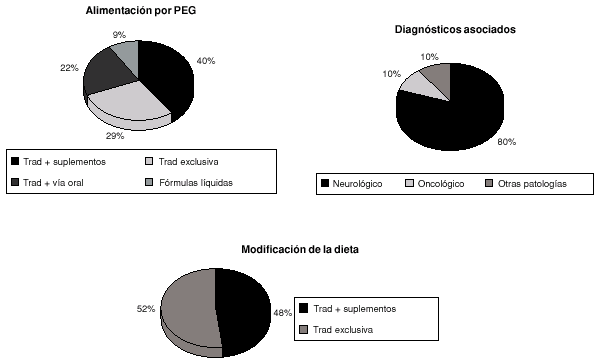
Conclusiones: Las patologías que más se asocian a gastrostomía son las enfermedades de tipo neurológico como la parálisis cerebral infantil. Al tratarse de un paciente pediátrico es importante para la madre preparar la comida de su hijo, de ahí el predominio de la alimentación con triturados finos por el botón. Si se realiza una buena educación a la familia en el enriquecimiento de la dieta a partir de alimentos naturales, en muchas ocasiones no es necesaria la prescripción de fórmulas enterales. Los pacientes que reciben NE con fórmulas líquidas como suplemento o dieta completa, presentan una gran demanda de energía o la familia no adquiere las habilidades suficientes para una nutrición adecuada con triturados finos.
Rehabilitación intestinal en un paciente con nutrición parenteral domiciliaria durante 14 años
Lacal Espí M1, Botella Romero F2, Moya Gil A1, Alfaro Martínez JJ2, Salas Sainz MA2, Galicia Martín I2
1Servicio de Farmacia. 2Sección de Endocrinología y Nutrición. Complejo Hospitalario Universitario. Albacete.
Objetivos: Presentar la evolución infrecuente de un paciente con Nutrición Parenteral Domiciliaria (NPD) durante 14 años.
Material y métodos: Resumen de Historia Clínica, exploraciones complementarias y episodios intercurrentes importantes.
Resultados: Paciente con NPD desde 1991. Arrancamiento traumático de I. delgado, desgarro cólico y rotura de recto. Herida perineal comunicante con abdomen (aspirador de piscina). Recibió 15 intervenciones quirúrgicas. Destacamos:
- Resección total de yeyuno e íleon y segmentaria de colon.
- Anastomosis duodenocecal.
- División intermesentérica de duodeno y colon (antiperistáltica).
- Portador de reservorio Port-a-Cath. 7 episodios de sepsis por catéter central, en tres ocasiones Staph.
- Epidermidis. En 1999 recambio quirúrgico del reservorio. Alteraciones la función hepática y ecografía compatibles con esteatosis.
Densitometría: Ts: -1,89 SD. Colangio-RNM: Litiasis biliar. Vías intra, extra y parénquima hepático sin alteraciones.
- Tratamiento nutricional (tabla I).
Discusión: En resecciones masivas, el intestino residual sufre una adaptación para incrementar su capacidad funcional (dilatación e hiperplasia)1. La administración enteral de substratos nutrientes y productos específicos (glutamina, fibra viscosa) puede favorecer el aumento de masa intestinal y mejorar la absorción2. Tras 14 años con NPD se ha conseguido una rehabilitación intestinal parcial con disminución de NPD y de sus complicaciones.
Conclusión: Hemos conseguido una rehabilitación intestinal parcial mediante apoyo nutricional con nutrientes específicos en un paciente con intestino corto severo y NPD durante 14 años.
Bibliografía:
1 F Winkler M: “Quality of life in Adult Home Parenteral Nutrition Patients”. JPEN J Parent Enteral Nutr, May 2005; 29:162-170.
2 Grau Carnona T, Bonet Saris A y Fernández Ortiga F: “Nutrición artificial en la insuficiencia intestinal: síndrome de intestino corto. Enfermedad inflamatoria intestinal”. Nutr Hosp 2005 (Supl. 2):31-33.
Infección de catéter en los pacienes que reciben nutrición parenteral domiciliaria (NPD)
Cots I, Tutusaus M, Pastor T, Nicolás M, Sarto B, Puiggròs C, Redecillas S, Pérez-Portabella C., Planas M
Hospital Universitari Vall d’Hebrón. Unidad de Soporte Nutricional. Barcelona.
Introducción: A pesar de que la NPD permite reducir estancias hospitalarias, existe el riesgo de mayor incidencia de infecciones por posible manipulación inadecuada.
Objetivo: Analizar las variables que se relacionan con la infección por cateter en pacientes que reciben NPD.
Material y métodos: Estudio retrospectivo observacional de los pacientes atendidos en el programa de NPD del 1 de septiembre 2004 al 1 de septiembre 2005. Variables: Índice de masa corporal (IMC) al inicio y al final del periodo de estudio, tipo de cateter, días de NPD totales y semanales, infección por catéter, nº de gérmenes aislados y necesidad de ingreso, días de hospitalización y cambios de vía.
Estadística: SPSS 10.0
Resultados: Trece pacientes (61,5% hombres; 38,5% mujeres). Edad media 48,3 ± 19,3 años, rango (11-75). Días con NPD 254,6 ± 133,5 rango (10-365). IMC inicial 19,63 ± 5,89, rango (11,90-28,50); IMC final 21,58 ± 6,43; rango (13,90-36,60).
Tipo de catéter: Port-a-cath 46,2%, Hickman 53,8%.
El 53,8% recibieron NPD a diario, el 15,4% 6 días por semana, el 7,7% 5 días por semana y el 23,1% 3 días por semanas. El 38,5% de los pacientes recibieron NPD exclusiva, todos ellos con sueroterapia complementaria, frente al 61,5% que recibieron dieta oral complementaria.
En este periodo se han contabilizado un total de 3.131 días de NPD. La tasa de infección ha sido de 2,55 infecciones /1.000 días de NPD.
El 53,8% de los pacientes con NPD presentó infección de catéter y el 71,4% de ellos requirió ingreso hospitalario con estancia de 13,69 ± 5,81 días; rango (5-20). El 46,1% de los pacientes con NPD fueron infectados por un germen y el 7,7% por dos gérmenes. De los pacientes infectados el 28,6% requirieron cambio de vía.
Se encontró una asociación estadísticamente significativa entre infección por catéter y NPD no exclusiva (dieta oral complementaria) (p < 0,05), no hallándose dicha asociación entre infección y tipo de catéter, días de NPD totales y semanales, IMC, sexo y edad.
Conclusiones: Una correcta educación sanitaria, así como el seguimiento del paciente, es imprescindible en la prevención de infecciones de catéter por manipulación inadecuada.
La incidencia de infecciones en los pacientes estudiados es menor en comparación con las series publicadas.
Proyecto educativo en nutrición parenteral domiciliaria: DVD para el entrenamiento de pacientes
Gómez Candela C, De Cos Blanco AI, Cruz Martín Atienza Mª, Rico Hernández MªA, Dassen C, Mateo Lobo R, Castillo Rabaneda R, Marín M
Unidad de Nutrición. Hospital La Paz. Madrid.
Una comprensión adecuada del soporte nutricional indicado e información precisa sobre cuidados de la vía, fórmula, equipos y pautas de administración y complicaciones vinculadas a la infusión intravenosa, son claves para el correcto manejo y mantenimiento del tratamiento Domiciliario con Nutrición Parenteral (NPD).
Objetivo: Producción de un Vídeo DVD para el entrenamiento y educación sistemática de pacientes con NPD.



Material y método: En una secuencia real y con actuación de paciente y/o animación, se especifican de forma detallada los cuidados y procedimientos a realizar en el curso de NPD y que se concretan en las siguientes áreas:
• Recepción y Almacenaje de la bolsa de NP: higiene en el domicilio y personal. Preparación de la zona de trabajo y lavado y cuidado de manos.
• Cuidados del catéter y punto de inserción: limpieza, control, cambio de apósitos.
• Administración y Desconexión de la NP: preparación del material, técnica de infusión, retirada de la NP, sellado y limpieza de catéter.
• Manejo de la Bomba de Infusión: pantalla y controles. Alarmas acústicas y visuales.
• Monitorización, Controles y Complicaciones: medición seriada del balance hídrico, temperatura basal corporal y glucemia capilar. Evaluación de complicaciones generales (fiebre, hiper o hipoglucemia, alteración brusca de peso-oliguria), complicaciones de la vía (obstrucción, entrada de aire…), y alteraciones de la bolsa (turbidez, precipitación) o malfuncionamiento de la bomba.
Conclusión: El presente DVD es un soporte audiovisual eficaz que contribuye a sistematizar la educación del paciente con NPD y permite un entrenamiento del grupo familiar actualizado y atractivo.
Tasa de complicaciones asociadas al soporte nutricional en niños con nutrición parenteral domiciliaria (NPD)
Moreno Villares JM1, Gomis Muñoz P2, Valero Zanuy MA1, León Sanz M1
1Hospital Universitario 12 de Octubre. Unidad de Nutrición Clínica. Madrid.
2Hospital Universitario 12 de Octubre. Servicio de Farmacia. Madrid.
Cuando no se puede conseguir un estado nutricional adecuado por la vía enteral como consecuencia de una situación de fracaso intestinal, el único medio de mantener una situación nutricional correcta es la nutrición parenteral (NP). Su uso prolongado, no obstante, puede ocasionar complicaciones graves.
Objetivo: Conocer la tasa de incidencia de complicaciones asociadas a NPD en el periodo 1993-2005.
Material y métodos: Análisis retrospectivo de las historias clínicas de los 22 pacientes (13 niñas y 9 niños) que recibieron NPD en ese periodo.
Resultados: La duración total del programa fue de 4.324 días, con una duración media por paciente de 196 días. En 19 niños el acceso venoso fue un catéter tunelizado y en 3 un reservorio subcutáneo. Encontramos un total de 23 complicaciones, con una media de 1,95 por paciente y año. La tasa de complicaciones infecciosas fue de 3 por cada 1.000 días de NPD (11 bacteriemias y 2 infecciones en el punto de salida). Las complicaciones mecánicas supusieron 1,8 episodios por cada 1.000 días. En 5 ocasiones en que produjo rotura del catéter fue posible su reparación con el kit de reparación. No se produjo ningún episodio de trombosis venosa. Sólo dos pacientes presentaron complicaciones hepáticas graves, uno de ellos precisó trasplante hepatointestinal.
Ninguna de las complicaciones fue causa de muerte. Sólo en dos ocasiones fue preciso recambiar el catéter; en una por pérdida accidental y en otra por obstrucción del catéter. Cuatro niños continúan actualmente en el programa de NPD.
Conclusiones: La NPD es una técnica segura con bajo índice de complicaciones, por lo que continúa siendo una alternativa válida al trasplante intestinal. Las complicaciones más frecuentes fueron las de causa infecciosa.
Nutrición parenteral domiciliaria: situación actual en un hospital general
Sánchez Cuervo M, Navarro Cano P, Bermejo Vicedo T
Hospital Ramón y Cajal. Servicio de Farmacia. Madrid.
Objetivos: Realizar un estudio de utilización de Nutrición Parenteral Domiciliaria (NPD) cualitativo y cuantitativo de 23 meses en un hospital general universitario de 1.090 camas.
Material y métodos: Estudio observacional retrospectivo que incluye a todos los pacientes que recibieron NPD entre enero-2004 y noviembre-2005. Edad, sexo y duración del tratamiento con NPD fueron obtenidos del sistema informático de prescripción-elaboración de NP del Servicio de Farmacia y los datos clínicos (enfermedad de base, indicación NPD, tipo NPD, causa de suspensión) mediante revisión de la historia clínica.
Resultados: De un total de 1.277 pacientes en tratamiento con NP entre 2004-2005, 10 (0,78%) recibieron NPD (edad media = 47 ± 19,3 años). La duración media del tratamiento con NPD fue de 93,4 ± 72,6 días. Las características de los pacientes se hallan recogidas en la tabla adjunta.
Estos resultados suponen una media de 1,94 pacientes/mes con NPD en un hospital que atiende a un área de salud (área 4) de 508.249 personas. La prevalencia de NPD en el área fue de 11,81 pacientes/106 habitantes en 2004 y de 9,84 pacientes/106 habitantes en 2005.
Conclusiones: El 70% de los pacientes tratados presentaban enfermedad oncológica de base y la duración media de NPD fue de 3,1 meses. Dada la alta prevalencia de NPD en nuestra área seria recomendable implantar un programa de seguimiento clínico de los pacientes con NPD a través del equipo de nutrición artificial.
Nutrición parenteral domiciliaria: registro nacional 2004-2005
Cuerda Compés C1, Planas Vila M, De Cos Blanco AI, Virgili Casas N, Moreno Villares JM, Gómez Enterría P, Pérez de la Cruz A, Pedrón Giner C, Parés Marimón RM, Luengo Pérez LM, Zapata Rojas A, Garde Orbaiz C y Grupo NADYA-SENPE
1Hospital General Universitario Gregorio Marañón. Unidad de Nutrición. Madrid.
Objetivos: Presentar los datos sobre nutrición parenteral domiciliaria (NPD) en nuestro país en los años 2004-2005.
Material y métodos: Estudio realizado mediante la base de datos del grupo NADYA(www.nadya-senpe.com) del nuevo registro de pacientes con NPD.
Resultados: Se han comunicado 76 pacientes (36% varones) (62 en el 2004 y 58 en el 2005) de 12 hospitales. El número total de días con NPD fue de 29.975. La edad media en los < 14 años fue de 4,75 ± 4,27 DE y de 49,86 ± 15,42 en los > 14 años. De ellos, 34 pacientes conservaban ingesta oral de alimentos y 4 recibieron nutrición enteral complementaria. El 14% de los pacientes recibieron NPD por un tiempo < a 3 meses, 12% 3-12 meses, 26% 1-2 años y 47% > 2 años. En los < 14 años los diagnósticos principales fueron: malformaciones congénitas intestinales 40%, alteraciones de la motilidad 40% y fibrosis quística 20%, y entre los > 14 años: cáncer 26% (20% paliativo, 6% activo radical), isquemia mesentérica 18%, enteritis rádica 14%, alteraciones de la motilidad intestinal 10%, enfermedad de Crohn 7%, otras 25%. El 65% utilizaron un catéter central tunelizado y 35% un reservorio. Las complicaciones más frecuentes fueron las infecciosas (1,2 episodios/1.000 días de catéter) y las metabólicas. A lo largo de estos dos años 40 pacientes finalizaron el tratamiento con NPD (40% por pasar a dieta oral, 38% por fallecimiento). El 53% de los pacientes presentaban una actividad normal, estando limitada en el 43% de los casos. Entre los adultos, el 52% eran autónomos y el 48% requerían ayuda total o parcial. El hospital de referencia suministró la nutrición parenteral en 80% de los casos y el material fungible en el 86%. Sólo el 16% de los pacientes fueron considerados por sus médicos candidatos a trasplante intestinal.
Conclusiones: La nutrición parenteral domiciliaria se sigue utilizando en España con una frecuencia inferior a la de otros países, siendo la patología benigna el diagnóstico más frecuente en nuestro medio. Casi la mitad de los pacientes recibe este tratamiento durante más de dos años. La tasa de complicaciones infecciosas es similar a la de otras series. El hospital de referencia suministra este tratamiento en la mayoría de los casos. Sólo un pequeño porcentaje de los pacientes se consideran candidatos a trasplante intestinal.
Presentación del nuevo registro para pacientes con nutrición enteral y parenteral domiliciaria
Cuerda C1, Parón, L1 y Grupo NADYA-SENPE
1Hospital General Universitario Gregorio Marañón. Unidad de Nutrición. Madrid.
Introducción y objetivos: Desde la creación del grupo NADYA-SENPE en 1992 disponemos en España de un registro de pacientes tratados con nutrición enteral y parenteral domiciliaria (NED, NPD) con datos sobre prevalencia, incidencia y complicaciones.
Al ser un registro voluntario, somos conscientes de que no refleja la realidad de todos los pacientes que reciben este tratamiento.
Como este registro presentaba algunos problemas (no se adaptaba a la Ley de protección de datos, era muy extenso y tenía limitaciones en la explotación estadística de los datos), a partir del año 2000 uno de los objetivos de nuestro grupo ha sido la elaboración de un nuevo registro.
Material y métodos: Se elaboró un nuevo registro con el consenso del grupo NADYA (octubre 2005) para adaptarlo a la Ley de protección de datos y para que sirviese a cada facultativo como herramienta personal, evitando la duplicación de datos, para incentivar la colaboración. El paciente es identificado por un código de forma que sólo el facultativo que lo introdujo puede correlacionarlo con su nombre y número de historia. Además, al ser un registro on line los datos pueden incluirse a medida que se generan y se van almacenando, de forma que cada paciente puede tener “n” episodios nutricionales (de NED y/o NPD) cada uno con sus complicaciones, sin que sea necesario reintroducir al paciente.
Resultados: El registro de NED se ha simplificado mucho para facilitar su cumplimentación, considerando el elevado número de casos. Hemos considerado sólo aquellos pacientes que recibían más de 1.000 kcal/día de nutrición enteral. Se han mantenido los campos relativos a la patología de base, vía de acceso, nivel de actividad, grado de autonomía, suministro del producto y del fungible, y la fecha y motivo de finalización del episodio.
El registro de NPD es más extenso, dado el menor número de pacientes. En él además de los aspectos anteriores, se recogen las complicaciones (tipo y fecha) y si el paciente es candidato a trasplante intestinal.
El nuevo registro tiene ventajas en la explotación estadística de los datos: además de realizar estadística descriptiva (medias, frecuencias), permite hacer cortes en diferentes tiempos evolutivos y expresar el número de complicaciones por unidad de tiempo.
Conclusiones: Con el nuevo registro esperamos optimizar la recogida de datos lo que sin duda servirá, además de para conocer la prevalencia y complicaciones de este tratamiento, para identificar las prioridades y mejorar la calidad de nuestros servicios.
Colonización de sondas de gastrostomía de alimentación en pacientes asintomáticos
Ferrer Gómez M, Arráez Monllor M, Xandri Graupera JM, Sastre Gómez AM, Campillo Espallardo MA, Cuenca Sánchez JR
Unidad de Nutrición. S. de Endocrinología y Nutrición. HU Virgen de la Arrixaca. Murcia.
Introducción: Las sondas de gastrostomía se encuentran siempre colonizadas por distintos tipos de microorganismos. Esto se debe fundamentalmente a que las fórmulas de nutrición enteral suponen un caldo de cultivo ideal para los mismos. Diversos estudios han relacionado el crecimiento de determinados microorganismos, fundamentalmente hongos con el deterioro del material de la sonda.
Objetivos: Valorar el tipo de microorganismos colonizantes en sondas de pacientes portadores de gastrostomías de alimentación.
Material y métodos: Se han seleccionado 30 pacientes portadores de gastrostomía de alimentación con sonda de silicona, sin signos inflamatorios a nivel del periostoma. Se ha recogido una muestra para cultivo de cada uno de ellos que se ha cultivado en un medio enriquecido. Las sondas estaban colocadas una media de 23 + 7 semanas. La edad media de los pacientes fue de 56 + 8 años. La colocación se realizó en un 68% por radiología intervencionista y en el 32% restante por endoscopia.
Resultados: Se ha obtenido crecimiento bacteriano en todas las muestras recogidas. En 26 casos (93,3%) se ha encontrado microorganismos de la flora cutánea normal, sobre todo S. epidermidis, Enterococos y Coynebacterium sp. En los cultivos restantes se obtuvo crecimiento de Cándidas en dos casos (6,6%), de Serratia marcescens en uno (3,3%) y en el caso restante de E. coli (3,3%).
Conclusiones: Estos resultados muestran que los sistemas de administración de nutrición enteral están colonizados por microorganismos en un 100% de los casos. En nuestra muestra el porcentaje de colonización por Cándidas es bajo. Sería necesario estudiar el papel de esta colonización sobre el deterioro de las sondas.
Calidad de vida relacionada con la salud, en pacientes con tratamiento nutricional domiciliario
Wanden-Berghe C, Nolasco A1, Sanz-Valero J1, Planas M, Rodríguez T, Cuerda C, Chamorro J, Lobo G, Camarero E,
Cos A, Bobis MA , Martí E, Zamarrón I, Garde C, Apezetxea A; Grupo NADYA-SENPE*
1Departamento de Enfermería Comunitaria. Medicina Preventiva y Salud Pública e Historia de la Ciencia. Universidad de Alicante.
Objetivo: Describir la calidad de vida (CV), percibida por los pacientes que reciben soporte nutricional artificial en su domicilio (SNAD).
Material y método: Estudio transversal multicéntrico, de una muestra de 267 pacientes de 13 hospitales españoles que reciben SNAD, utilizando el cuestionario Euroqol-5D en versión reducida (cuestionario + escala analógico visual EAV).
Resultados: La edad mediana de los pacientes es de 63,5 años; el 57,3% son varones; con nivel de estudios primarios (50,6%) y secundarios (21%). El cuidador principal en el 42,3% es la pareja o algún hijo (19,5%). Con Eq-5D el 25% de los sujetos valoran su CV entre 5-7, el 50% entre 8-11 y un 25% entre 12 y 15. El 43,1% considera que su estado de salud actual es peor que en los últimos 12 meses, el 38,2% igual y el 18,7% lo considera mejor. La media de la EAV es de 50,33 (± 19,69), el 50% declara tener una CV entre 40 y 60. La patología por la que están recibiendo el SNAD es oncológica (44,2%) o neurológica (31,1%). Se han encontrado diferencias (p = 0,000) en la calidad de vida que consideran tener los pacientes según su patología de base. La media de CV para las mujeres, ha sido de 10 y para los hombres 9 (p = 0,006).
Conclusiones: La Calidad de vida de la mayoría de los pacientes puede considerarse “regular”, estando relacionada con la patología de base.
Incidencia de infección del estoma de gastrostomía. Experiencia en el manejo de los pacientes en soporte nutricional por gastrostomía radiológica
Alonso Zulueta B2, Moreiro Socias J1, Alonso Alonso R2, Pueyo Mur3, Martínez Riutort JM3*
1Hospital Universitario Son Dureta (HUSD). S. Endocrinología y Nutrición. 2Dietética y Nutrición.
3Servicio de Radiología. Palma de Mallorca. Islas Baleares.
Introducción: En determinadas situaciones clínicas para garantizar el soporte nutricional enteral, se utiliza la gastrostomía radiológica (PER).
Objetivos: Analizar la incidencia de infección de estoma de gastrostomía en nuestra experiencia durante cinco años en la indicación y uso de este tipo de vía para soporte nutricional enteral, en colaboración con el servicio de radiología intervencionista.
Material y métodos: Se ha analizado el número de tomas de cultivo/antibiograma de los casos con infecciones clínicas del estoma: las positivas con el número y tipo de gérmenes y los cultivos de control.
En la consulta Externa de enfermería se atienden los pacientes con sondas de gastrostomía para control de autocuidado e higiene y su seguimiento nutricional en coordinación con el médico responsable de la Unidad.
En todos aquellos pacientes que vienen a la consulta o mediante demanda telefónica, y que presentan síntomas compatibles con infección, se realizan tomas de microbiología según protocolo de la Unidad de Dietética y de la Comisión de Medicina Preventiva del hospital.
Estos pacientes tienen una visita mensual con la correspondiente analítica hasta que se estabiliza su situación nutricional, después se citan según las patologías y nivel de autocuidados, no superando nunca un tiempo superior a 60 días.
Resultados: En 558 pacientes con una edad media de 63 años (16-98), se han realizado un total de 2790 visitas y 29 han presentado síntomas y signos de infección en 38 ocasiones. Cuatro pacientes han presentado infecciones repetidas a lo largo de varios años, de gérmenes diferentes. Trece tomas han resultado negativas en primera muestra. En 6 de los 29 pacientes acumulan 18 infecciones y 23 sólo presentan una infección. Se han detectado 23 gérmenes diferentes: 9 pseudonmonas aeruginosa, 8 MRSA, 5 Stafilicocus aureus, 4 Escherichi Coli, 4 Enterococus, 3 Cándica sp, 2 proteus mirabilis, 2 Proteus vulgaris. Y 1: Bacilo gram negativo, Prevotella Bivia, Pseudomona ps, Proteus sp, Citrobacter Freundii, Strectococo Viridans, Aeromonas Hydrofila, Enterobacter Cloacae, Acinetobacter Baumannii, Morganella Morgagnii, Cándida Tropicalis, Corynebacterium Viridans.

Conclusiones: Con un protocolo adecuado, la infección del estoma en las gastrostomías es una complicación menor y escasa (29 pacientes -5,2%- y 38 infecciones -6,8%- de 558 gastrostomías). Hay un número pequeño de 6 pacientes que son reincidentes (de varios gérmenes) a lo largo de 2-3 años. La duración media de la gastrostomía es superior a 18 meses, en nutrición enteral domiciliaria.
















