My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Nutrición Hospitalaria
On-line version ISSN 1699-5198Print version ISSN 0212-1611
Nutr. Hosp. vol.25 suppl.2 Madrid May. 2010
PACIENTE CRÍTICO
71 Control glucémico e infeccioso en pacientes críticos mediante dieta específica para hiperglucemia con glutamina. Estudio prospectivo, aleatorizado, controlado, simple ciego
Díaz M.J., Mesejo Arizmendi A., Serrano Lázaro A., Argüeso García M., Martínez Maicas H., García Simón M., Vento Rehus R., Ordóñez Payán R., Téllez Torres A., Pérez Sancho E.
Hospital Clínico Universitario de Valencia.
Objetivo: El control infeccioso y glucémico es prioritario en el paciente crítico. Nuestro objetivo primario es valorar en pacientes críticos con ventilación mecánica si una dieta específica suplementada con glutamina consigue mejor control glucémico y menos complicaciones infecciosas que una similar sin glutamina y una hiperproteica convencional.
Material y métodos: Se estimaron 150 pacientes para detectar (potencia 90%) reducción del 15% en complicaciones infecciosas. Tres grupos: A: dieta hiperproteica convencional, B: dieta hiperproteica para diabéticos, C: dieta para diabéticos suplementada con glutamina (0,5 g/kg/día). Inclusión: edad = 18 años, indicación de NE = 5 días. Exclusión: contraindicación para NE, IMC >35, fallo renal o hepático, APACHE II <10 ó >30. Asignación aleatoria ciega de la dieta. Objetivo glucémico 110-150 mg/dl (pauta insulina intravenosa). Cálculo calórico Harris-Benedict x 1,2. Control diario de volumen eficaz, metabólico, complicaciones gastrointestinales e infecciosas. Análisis por intención de tratar.
Resultados: Comunicación con 111 casos. Varones 61%. Edad: 58 años. APACHE II ingreso; A (n=40): 19±6, B (n=32): 19,9±7,6, C (n=39): 20,1±5,4 (NS). Mortalidad por patología de base; A:25%, B:37,5%, C:20,5% (NS). Días de VM; A:13,4±9,7, B:11,5±8, C:11,2±6 (NS). Días de estancia. A:17,1±10, B:15,7±8,7, C:16,5±7,3 (NS). Control metabólico en tabla 1. Resistencia insulina en tabla 2. Control infeccioso en tabla 3.

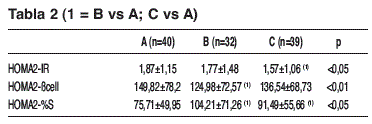
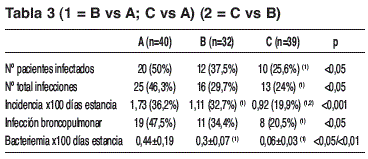
Conclusiones: 1) Se mantiene el objetivo glucémico en los tres grupos. 2) Observamos mayores necesidades de insulina en A frente a B (p<0,05) y C (p<0,01). 3) Hay menos resistencia a insulina en C frente a A y B, así como en B frente a A. 4) Se constató disminución de complicaciones infecciosas en el grupo suplementado con glutamina.
72 ¿Es importante la relación de las dosis de zinc y cobre en la nutrición parenteral (NPT) de pacientes graves?
Pita Martín de Portela M.L.1,3, Menéndez A.M.3,23, Weisstaub A.1, Montemerlo H.3
1Facultad De Farmacia Y Bioquímica, Universidad de Buenos Aires.
2Universidad de Belgrano, Buenos Aires, Argentina.
3IADEIN - Instituto Argentino de Educación e Investigación en Nutrición.
Introducción: Zinc (Zn) y cobre (Cu) son minerales esenciales que regulan numerosos procesos metabólicos. Sus deficiencias, excesos o la distorsión de la relación Zn/Cu producen efectos adversos en la evolución de los pacientes graves con NPT.
Objetivos: Estudiar el impacto de la proporción Zn/Cu administrada a pacientes graves con NPT sobre los cambios en la relación Zn/Cu en plasma y eritrocitos (GR), para prescribir las dosis óptimas.
Pacientes y metodología: 27 pacientes adultos graves, con pancreatitis o sometidos a cirugía mayor abdominal que recibieron NPT (5-21 días). Se determinó por Espectrometría de Absorción Atómica, al inicio (To) y al final del tratamiento (Tf): a) cobre y zinc en las NPT y en eritrocitos (GR), b) zinc en plasma (ZnPl), c) cobre en suero (CuS). Se calcularon las relaciones ZnPl/ CuS; Zn/Cu en las NPT y en GR.
Resultados: (promedio±DE, rangos): Zn y Cu, en las NPT (mg/d): Zn: 7,6± 304 (2,6 a 18,6); Cu: 1,9±1,3 (0,4 a 6,2). Relación Zn/Cu: 5,2±2,7 (1,4-12,5). Los niveles de los indicadores bioquímicos fueron variables a To y a Tf. El porcentaje de pacientes con valores anormales se muestra en las siguientes tablas:

Los cambios entre To y Tf de la relación ZnGR/CuGR correlacionaron positivamente con la de Zn/Cu en la NPT (r=0,724; p=0,018), indicando una proporción de Zn/Cu de 9 a 1.
Conclusiones: Los resultados obtenidos en pacientes graves con NPT indican: 1. Es importante tener en cuenta la relación de las dosis Zn/Cu en la NPT, aunque las recomendaciones (AMA-ASPEN-ESPEN) fijan rangos de cada uno de los minerales individuales. 2. La determinación de la relación Zn/Cu en eritrocitos es de utilidad para determinar las dosis de Zn y Cu a prescribir. 3. La relación óptima de Zn/Cu a administrar en la NPT sería 9 a 1 (±2,7).
73 Síndrome de realimentación en pacientes críticos tratados con nutrición parenteral o enteral
García Palma MaJ., Luna López V., Machado Ramírez MaJ., Abilés J., Cantero Pecci MaD., Pérez de la Cruz A.
Hospital Virgen de las Nieves.
Objetivos: Estudiar la prevalencia de síndrome de realimentación, manifestado como hipofosfatemia y/o hipomagnesemia en pacientes de Unidades de cuidados críticos que requieren apoyo con nutrición artificial. Analizar los factores clínicos, analíticos y nutricionales que pueden predecir la aparición de estas alteraciones.
Materiales y métodos: Se han estudiado 66 pacientes críticos sin insuficiencia renal (46 varones y 20 mujeres) ingresados en la Unidad de Cuidados Intensivos (UCI) de nuestro Hospital y que requirieron soporte nutricional artificial. Edad media 59,8 años (15-81 años). El 53% de los pacientes recibieron nutrición enteral y el 47% restante nutrición parenteral. El 56% de los pacientes estaban ingresados por complicaciones quirúrgicas y el 44% por patologías médicas graves. La hipofosfatemia fue definida como fósforo plasmático (P) <2,5 mg/dl y la hipomagnesemia como magnesio plasmático (Mg) <1,7 mg/dl. Para el estudio se ha utilizado estadística descriptiva, comparación de medias con test t de student y comparación de variables cualitativas con test Chi-cuadrado.
Resultados: 23 pacientes (35%) presentaron hipofosfatemia, 14 pacientes (21%) hipomagnesemia y 10 pacientes ambas alteraciones (15%) durante los primeras 96 horas tras el inicio del soporte nutricional. La hipofosfatemia fue más frecuente en pacientes tratados con nutrición parenteral que en aquellos tratados con nutrición enteral (50% vs 23%; Chi-cuadrado: 5,2, p=0,023). Así mismo, las cifras de P fueron significativamente más bajas en aquellos pacientes ingresados en UCI por causas médicas que en los ingresados por complicaciones postquirúrgicas (3,4±1,5 vs 2,7±1,1; p=0,045. En los sujetos que desarrollaron hipofosfatemia, las cifras de P se correlacionaron casi significativamente de forma negativa con el total de kilocalorías (kcals) administrados en la nutrición parenteral o enteral (p=0,07).
Conclusiones: El síndrome de realimentación es una entidad frecuente en pacientes críticos sometidos a nutrición enteral o parenteral y se deben poner los mecanismos terapéuticos necesarios para su prevención. Se debe vigilar más estrechamente la hipofosfatemia en aquellos pacientes tratados con nutrición parenteral y en los que se administra una mayor cantidad de kcals.
74 Nutrición parenteral en enfermos quirúrgicos
Pascual Ramírez L., Navarro Polo J.N., Sánchez Spitman A., Alonso Serrano E., Valero García I.
Hospital General Universitario Alicante.
Objetivos: Valorar el estado nutricional de los pacientes quirúrgicos al inicio del tratamiento con nutrición parenteral (NPT) perioperatoria y su posible relación con la evolución clínica.
Material y métodos: Estudio observacional retrospectivo desde enero de 2007 a diciembre de 2008. Registramos el valor de albúmina plasmática (Alb) inicial, así como la duración del tratamiento nutricional hasta el alta, por tolerancia oral o exitus, y diferenciamos dos subgrupos de pacientes según su estado nutricional: normonutridos con valor de Alb33.1 g/dl y desnutridos con valor de Alb< 3 g/dl.
Resultados: Se incluyen 456 enfermos a los que se prescribió un total de 5.117 unidades nutrientes, de las que el 73% eran de formulación central. De los 395 enfermos que completaron el tratamiento hasta tolerancia oral, 336 (85%) presentaron inicialmente algún grado de desnutrición, Alb 2,13±0,49 g/dl, mientras que 59 (15%) presentaron un buen estado nutricional, Alb 3,34±0,26 g/dl, (p<0,001). La duración media del tratamiento en el subgrupo de enfermos desnutridos fue de 11,12±10,78 días frente a 10,06±8,06 días (p>0,005 ns) en el de enfermos normonutridos. Durante el tratamiento fallecieron 61 enfermos que presentaron inicialmente un valor de Alb 2,04±0,74 g/dl, con una duración de 12,85±16,08 días. De estos únicamente el 8,8% presentó Alb33.1 g/dl.
Conclusiones: Constatamos un elevado porcentaje de enfermos quirúrgicos con algún grado de desnutrición al inicio del tratamiento nutricional perioperatorio que se correlaciona en la literatura con una mayor morbimortalidad y que, sin embargo, no se tradujo en una mayor duración del tratamiento en nuestra serie. Sí encontramos un mayor porcentaje de enfermos desnutridos en el grupo de fallecidos durante el tratamiento.
75 Síndrome de realimentación en paciente crítico con nutrición parenteral
Leiva Badosa E., Garrido Sánchez L., Gasol Boncompte M., Badía Tahull M.B., Llop Talaveron J.M., Cobo Sacristán S., Figueras Suriol A., Tubau Molas M., Jódar Masanes R.
Hospital Universitario de Bellvitge.
Objetivos: Evaluar la aparición del síndrome de realimentación (SR) durante los primeros 5 días con nutrición parenteral (NP) en pacientes críticos en riesgo de padecerlo.
Material y métodos: Estudio observacional prospectivo de mayo a octubre de 2009. Se incluyeron pacientes críticos que iniciaron NPT tras un ayuno mínimo de 48 h. Los pacientes con insuficiencia renal y/o tratamiento renal sustitutivo fueron excluidos. Se recogieron las variables edad, sexo, peso, altura, días de ingreso, indicación de NP, días de NP, intervención quirúrgica, aportes de glucosa, lípidos, nitrógeno, electrolitos y tiamina y niveles plasmáticos de glucosa, urea, creatinina, albúmina, prealbúmina, PCR, calcio, potasio, sodio, magnesio y fosfato. Los datos se extrajeron de la base de datos de la Unidad de NP y de las historias clínicas. Se realizó análisis estadístico mediante la prueba T student, y U de Mann Whitney para las variables que no presentaban una distribución normal, estableciendo la significación estadística en p<0,05.
Resultados: Se incluyeron 51 pacientes (34 hombres, 17 mujeres), edad media de 63 [20 85] años y un IMC de 25 [16,9 33] kg/m2. El aporte calórico medio el primer día de NPT fue 19,5 [7,5 29,4] kcal/kg/día y 23,3 [15,2 34,1] kcal/kg/día del día 2 al 5. Los aportes medios de los cinco primeros día de NPT fueron: Glucosa 2,9 [2,0 4,4] g/kg/día, lípidos 0,67 [0,4 1,1] g/kg/día, nitrógeno 0,2 [0,1 0,25] g/kg/día; magnesio 6,3 [2 16,1] mmol/día; fosfato 23,4 [5,2 56,7] mmol/día y potasio 79,7 [12,8-133,8] mEq/día. Los resultados más significativos se muestran en la tabla 1.

Conclusiones: En nuestra serie, el inicio progresivo de aporte calórico y la suplementación sistemática de electrolitos previene la aparición de alteraciones electrolíticas relacionadas con el SR, observándose pocas diferencias significativas respecto al valor basal.
76 Cambios en el perfil lipídico del suero y sobre la inflamación en pacientes críticos con el empleo de una emulsión con aceite de oliva y de pescado
Ortiz Leyba O., Villar Gallardo J.1, García Cabrera E.2, Díaz Martin A.1, Garnacho Montero J.1, Márquez Vacaro J.A.1
1Hospital Universitario Virgen del Rocío. Servicio CC y UU.
2Hospital Universitario Virgen del Rocío. Red Española para la Investigación de la Patología Infecciosa (REIPI).
Introducción: Los niveles de colesterol, de algunas apoproteínas séricas, y los de proteína C reactiva (PCR) se consideran como marcadores de supervivencia en los pacientes críticos. El contenido de colesterol en las emulsiones lipídicas es bajo o muy bajo, por lo que el efecto que éstas puedan tener sobre estos parámetros se desconoce.
Objetivo: Investigar el efecto que, sobre el perfil lipídico y PCR, como marcador inflamatorio, tiene la nutrición parenteral (NP) con una emulsión lipídica con aceite de oliva y de pescado, además de triglicéridos de cadena larga y media, dado que esta emulsión se ha asociado previamente a menor estancia hospitalaria en pacientes quirúrgicos.
Material y métodos: Se incluyeron pacientes críticos que requerían NP (Guías de la SEMICYUC). Se excluye ron: neutropenia grave (<500 cel/mm3); VIH, inmunodeficiencias congénitas, embarazadas, cirrosis, pancreatitis, tratamiento con hipolipemiantes y propofol. La muestras se tomaron antes y al 5o día. Las proporciones y tras evaluar la normalidad (Shapiro-Wilk), se expresan como mediana±recorrido intercuartilico (RIC). Para valorar, la diferencia existente entre los distintos valores de tratamiento, se utilizó el test de Wilconxon. Los valores se refieren a significación bilateral y p<0,05.
Resultados: Se incluyeron 42 pacientes (57,1% varones), mediana de edad de 66 años ±22 y el APACHE II de 15±8. El análisis se realizó por Intención de Tratar. Los resultados se exponen en la tabla adyacente.

Conclusiones: El empleo de la emulsión en estudio se ha asociado con un incremento significativo tanto del colesterol como de la APO B del suero. Por el contrario, los niveles de PCR, como parámetro inflamatorio, han mostrado un descenso en este grupo de pacientes críticos.














