Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.28 no.5 Madrid sep./oct. 2013
https://dx.doi.org/10.3305/nh.2013.28.5.6815
Manejo de la nutrición parenteral en las Unidades de Cuidados Intensivos en España
Management of parenteral nutrition in intensive care units in Spain
Clara Vaquerizo Alonso1, Alfonso Mesejo2, José Acosta Escribano3, Sergio Ruiz Santana4 y grupo de trabajo PARENTTE
1Hospital Universitario de Fuenlabrada. Madrid.
2Hospital Clínico Universitario. Valencia.
3Hospital General Universitario. Alicante.
4Hospital Universitario Dr. Negrín. Las Palmas de Gran Canaria. España.
Dirección para correspondencia
RESUMEN
Introducción y objetivos: No se sabe con exactitud aspectos de relevancia en nutrición parenteral como aportes calórico-proteicos, volumen total, control de glucemia, tipo de emulsión lipídica o comparación de diferentes fórmulas, en las UCIs españolas. Planteamos como objetivo conocer los patrones de práctica clínica habitual en la terapéutica con nutrición artificial, fundamentalmente parenteral, en dichas UCIs.
Material y métodos: Participaron doce UCIs representativas, de enero a marzo de dos mil doce, para la realización de una encuesta nutricional. La encuesta se dividió en dos apartados : A) Manejo del soporte nutricional artificial en el paciente grave y B) Valoración de una nueva fórmula de nutrición parenteral adaptada al paciente grave. Se recogió: porcentaje de pacientes con nutrición artificial; disponibilidad de fórmulas enterales; tipos de emulsiones lipídicas; calorías, aminoácidos y lípidos aportados; adición de glutamina, vitaminas y oligoelementos; manejo del volumen y de la hiperglucemia y datos comparativos de pacientes con la nueva formulación frente a fórmulas de uso habitual: control glucémico, afectación hepática y complicaciones infecciosas, así como aportes de calorías totales, proteínas, volumen e insulina administrada.
Resultados: La media de camas hospitalarias es de 780 y de UCI de 25, con una media de ingresos de 950 pacientes/año. Un 49% son pacientes médicos, 31% quirúrgicos y 20% traumatológicos. El 59,75% precisaron nutrición artificial (NA). De ellos, 58,7% nutrición enteral (NE), 16% nutrición parenteral total (NPT) y 25,3% nutrición parenteral complementaria (NPC). Ante NE contraindicada, el 83,3% inicia NPT precoz (24 horas) y ante NE insuficiente el 66,7% inicia NPC en 48 horas.
En relación con la práctica habitual de los prescriptores, un 50% intenta reducción de volumen y el 100% dispone de protocolo de infusión de insulina. Un 39% recomiendan NPT hiperproteica, baja en volumen y en glucosa, el 42% con SMOF (Soja, MCT, Oliva, Pescado) y el 33% con EBAO (Emulsiones Basadas en Aceite de Oliva) como emulsión lipídica. El 92% adiciona glutamina. Un 60% considera que la nueva fórmula puede estar indicada en sepsis, trauma, quemados y FMO (Fracaso Multiorgánico) y un 30% la utilizaría de rutina al ingreso. Un 40% considera que disminuye las necesidades de insulina, 50% un mejor manejo del volumen y un 60% destaca la relación proteínas/volumen. Evolutivamente, los pacientes con fórmula específica tienen menor afectación hepática, mayor aporte proteico y menor aporte de volumen, sin diferencias significativas, y precisaron menos dosis de insulina (p = 0,07).
Conclusiones: En las doce UCIs seleccionadas, los patrones de práctica clínica en el manejo de la nutrición parenteral se adaptan a las recomendaciones de sociedades científicas como la Sociedad Española de Medicina Intensiva, Crítica y Unidades Coronarias (SEMICYUC), Sociedad Española de Nutrición Parenteral y Enteral (SENPE) y European Society for Clinical Nutrition and Metabolism (ESPEN). Las nuevas fórmulas diseñadas para el paciente grave pueden tener indicaciones en estas patologías.
Palabras clave: Nutrición parenteral. Encuesta nutricional. Unidad de Cuidados Intensivos. Nutrición enteral.
ABSTRACT
Introduction and objectives: some relevant aspects related to parenteral nutrition in the Spanish ICUs are still unclear. These aspects include: caloric and protein intake, total volume, glycemic control, the type of lipid emulsion used or the comparison of different formulations. Our objective is to know the clinical practice patterns of artificial nutrition therapeutics, particularly of parenteral nutrition in the Spanish ICUs.
Material and methods: twelve representative ICU's participated in a nutrition survey from January to March 2012. The survey was divided in two sections: A) Management of artificial nutritional support in critically ill patients and B) Assessment of a new parenteral nutrition formulation adapted to critically ill patients. The following information was collected: percentage of patients receiving artificial nutrition; availability of enteral formulations; types of lipid emulsions; calories, amino acids and lipids supplied; addition of glutamine, vitamins and trace elements; management of volume and hyperglycemia; and comparative data between patients receiving the new formulation vs. standard formulations: glycemic control, assessment of hepatic function and infectious complications as well as the intake of total calories, proteins, volume and insulin supplied.
Results: The average number of hospital beds and ICU beds is 780 and 25 respectively; the average number of patients admitted in the ICU is 950 per year. 49% were medical patients, 31% surgical patients and 20% trauma patients. 59.75% of patients required artificial nutrition (AN), of which, 58.7% required enteral nutrition (EN), 16% total parenteral nutrition (TPN); and 25.3% suplementary parenteral nutrition (SPN). When EN was contraindicated, 83.3% of patients were started on early TPN (24 hours) and if EN was not sufficient, 66.7% were started on SPN within 48 hours.
Regarding prescribers usual practice, 50% tried to reduce volume of PN and 100% of them had an insulin infusion protocol. 39% of prescribers recommended high-protein, low-volume and low-glucose TPN; 42% prescribe TPN with SMOF (soybean, MCT, olive and fish oil); and 33% with OOBE (olive oil based emulsion) as lipid emulsion. 92% added glutamine. 60% considered that the new formulation may be indicated for sepsis, trauma, burn patients and MOF (multiple organ failure) and the 30% would use it as a routine therapy at the time of admission. 40% considered that insulin requirements were reduced; 50% claimed better volume management and 60% highlighted the protein/volume ratio. Attending to patient outcome, patients receiving the specific formulation have less affected hepatic function, higher protein intake and lower volume infusion but no significant differences were observed and they required less insulin dosage (p = 0.07).
Conclusions: In the twelve ICUs included in the survey, the clinical practice patterns related to parenteral nutrition management are adapted to the guidelines of scientific societies such as the Spanish Society of Intensive Care Medicine and Coronary Units (SEMICYUC), the Spanish Society of Parenteral and Enteral Nutrition (SENPE) and the European Society for Clinical Nutrition and Metabolism (ESPEN). The new formulations designed for critically ill patients may be indicated for these conditions.
Key words: Parenteral nutrition. Nutrition survey. Intensive Care Unit. Enteral nutrition.
Introducción
La terapéutica nutricional tiene un papel clave en los cuidados aportados en las Unidades de Cuidados Intensivos y ha llegado a ser una parte rutinaria del manejo de los pacientes críticamente enfermos, tanto médicos como quirúrgicos1. Aunque la contribución de la terapéutica nutricional en la mejoría de los resultados de los pacientes ingresados en las Unidades de Cuidados Intensivos (UCIs) es un área de candente interés, hay poca información disponible respecto a las diferencias en las prácticas nutricionales en las UCIs de nuestro país.
Encuestas en UCIs Europeas2-4 y Canadienses5 han demostrado que el manejo actual de la provisión de terapéutica nutritiva es subóptimo, destacando la necesidad de hacer mayores esfuerzos para mejorar el aporte de nutrición a los pacientes críticos. Los estudios disponibles los han realizado investigadores particularmente interesados en este tipo de cuidados y que trabajan en UCIs con una dedicación especial en la terapéutica nutritiva y donde el uso de la nutrición enteral precoz es común2. A pesar de este posible sesgo, los datos de los cuidados nutricionales en las UCIs Europeas son antiguos y escasos2-4, 6.
Un aspecto importante y de relevancia actual, en los pacientes ingresados en las UCIs, es la cantidad de proteínas y de kilocalorías que se administran en relación a las prescritas. Esta ratio se ha observado que es mucho menor con nutrición enteral que con nutrición parenteral, resultando en un aporte calórico bajo, de consecuencias por definir en los pacientes críticos6,7. Por tanto, los paradigmas pueden ser cambiantes en esta área de conocimiento y el tipo de soporte nutritivo merece claramente más investigación, como la que ha demostrado que la administración conjunta de glutamina enteral y parenteral, a dosis muy elevadas y no habituales, se asocia a un incremento en la mortalidad en un subgrupo de pacientes críticos particularmente graves, en fallo multiorgánico8.
El control de la glucemia también tiene consecuencias en la morbimortalidad de los pacientes graves. Aunque la terapia intensiva con insulina9,10 no se ha generalizado, tuvo el acierto de generar estudios importantes que han hecho hincapié en el control moderado de la glucemia y su importancia en los pacientes críticos11,12. La glucosa en nutrición parenteral pasa directamente a la circulación periférica alcanzado niveles sistémicos elevados, pero se mantienen bajos en la circulación portal. Como consecuencia de ello, se produce una hiperglucemia mantenida junto a una hiperinsulinemia y diversos efectos secundarios tales como hiperosmolaridad, glucosuria, exceso de CO2, disfunción hepática etc. Por tanto, en este tipo de nutrición ha sido de gran importancia, en la medida de lo posible, adecuar el aporte de glucosa a su oxidación y controlar sus niveles plasmáticos, lo que ha resultado en una disminución significativa de las complicaciones, sobre todo metabólicas e infecciosas, anteriormente asociadas de forma genérica a la nutrición parenteral y que derivaban en buena medida de un escaso control glucémico.
El aporte de emulsiones lipídicas con triglicéridos de cadena larga (LCT) ricos en ácidos grasos ω6, en cantidades excesivas, puede ser inmunosupresor. Muchos productos de nutrición tienen contenidos altos de ácido linoleico que pueden ser inadecuados en pacientes con estrés metabólico, ya que pueden aumentar la producción de ácido araquidónico, con sus consiguientes metabolitos con efectos proinflamatorios. Se sabe que la respuesta inflamatoria disminuye en proporción a la reducción del contenido en LCT o si estos se reemplazan con triglicéridos de cadena media (MCT). Por ese motivo la terapéutica nutritiva evolucionó a fórmulas lipídicas con una mezcla física o, tras hidrólisis y reesterificación al azar sobre el mismo soporte de glicerol, entre LCT y MCT. Los ácidos grasos ω3, ya utilizados en la prevención de enfermedades cardiovasculares13, también se incorporaron a la terapéutica nutricional artificial por su capacidad de reducir la formación de eicosanoides proinflamatorios, inducidos por la sepsis y el trauma. Hay comercializados productos para nutrición parenteral con un 20% de aceite de pescado y enriquecido con α-tocoferol, que es un antioxidante poderoso, que evita la peroxidación de los lípidos y reduce el estrés oxidativo14. También existen emulsiones lipídicas para nutrición parenteral, enriquecidas con α-tocoferol, con un 80% de aceite de oliva (ácido oleico: ω9) y sólo un 20% de aceite de soja, estos últimos para aportar LCT esenciales. Otro tipo de emulsión lipídica existente es el denominado SMOF, que contiene aceite de soja, aceite MCT, aceite de oliva, aceite de pescado y vitamina E como antioxidante15.
La investigación actual en esta área está dirigida a comparar estas últimas emulsiones respecto a las estándar con LCT o entre ellas mismas, en cuanto a la mejoría de la tolerancia metabólica, en especial la hepática y la hiperglucemia, a cómo se eliminan del organismo, y a su potencial acción anti-inflamatoria. Dichas acciones, al modularlas, pueden eventualmente conducir a desenlaces más favorables de dichos enfermos críticos, fundamentalmente en lo concerniente a una reducción significativa de las infecciones nosocomiales así como de las complicaciones no infecciosas16,17.
Por todo ello, ante la escasez de trabajos en ese sentido, planteamos la realización de la encuesta PARENTTE (aProximación al mAnejo teRapéutico en España de la Nutrición parenTeral en el pacienTe gravE). Su objetivo es conocer, en la actualidad, cuales son los patrones de práctica clínica habitual en el manejo terapéutico con nutrición artificial, fundamentalmente parenteral, en UCIs españolas. De forma más específica, se decidió recoger datos, durante su ingreso en UCI, de aquellos pacientes a los que se prescribió una fórmula específica de nutrición parenteral con una emulsión lipídica basada en aceite de oliva. Asimismo, en los pacientes de UCI susceptibles de algún tipo de nutrición parenteral en un año, también se recogieron datos evolutivos de afectación hepática e infecciones nosocomiales18.
Material y métodos
Participaron, durante los meses de enero a marzo de dos mil doce, en la realización de una encuesta nutricional, doce Unidades de Medicina Intensiva, cuyas características administrativas, patologías, productos disponibles, protocolos de soporte nutricional, número de camas y tamaño del hospital, las hacen representativas de las existentes en nuestro país.
La encuesta fue dividida en dos diferentes apartados: A) El manejo del aporte nutricional artificial en los pacientes graves, principalmente parenteral, dentro de las Unidades de Cuidados Intensivos (UCI), con el fin de evaluar las prácticas habituales y los conocimientos sobre aporte nutricional, así como la disponibilidad de las diferentes mezclas por vía enteral y parenteral. B) La valoración específica de una nueva fórmula de nutrición parenteral, N9-EBAO (emulsión basada en aceite de oliva), especialmente adaptada al paciente grave, sobre su tolerancia y supuestas ventajas respecto del resto de las mezclas parenterales tricompartimentales de uso habitual.
La encuesta fue remitida al médico de la Unidad, líder de nutrición en su Servicio, o responsable de la programación o dispensación de la nutrición.
Se recogieron datos poblacionales de carácter general: número de camas de UCI, número de camas del hospital y número de ingresos al año en UCI. Se solicitó el porcentaje de pacientes en las diferentes áreas patológicas: médica, quirúrgica, traumática, polivalente y la asistencia a pacientes quemados. También fue valorado quien era el responsable de la prescripción de la nutrición artificial: un médico intensivista, la Unidad de Nutrición, el Servicio de Farmacia u otros médicos.
a) Parte general de la encuesta
Se evaluaron los porcentajes del total de pacientes con nutrición artificial y, de ellos, a los que se les administró nutrición enteral, nutrición parenteral o nutrición complementaria/mixta. Se solicitó la práctica habitual respecto del momento de inicio de la nutrición parenteral.
Para tener información respecto de los pacientes a los que se prescribe nutrición enteral, se analizó la disponibilidad de diferentes mezclas nutricionales enterales, como las dietas estándar con/sin fibra, hiperproteicas, hiperproteicas con fibra y, dentro de las específicas, las dietas para control glucémico, insuficiencia renal, insuficiencia hepática y las suplementadas con arginina, glutamina y con aceite de pescado y antioxidantes.
En los pacientes con nutrición parenteral, se recabó el porcentaje al que se administraban mezclas comercialmente definidas (ready to use), mezclas definidas por el Servicio de Farmacia o mezclas individualizadas. Así mismo, su grado de frecuentación en las diferentes presentaciones. También se evaluaron los diferentes tipos de emulsiones lipídicas existentes en los protocolos de los diferentes hospitales: LCT, LCT/MCT, LCT/MCT/w3, SMOF y aceite de oliva. Se solicitó, así mismo, la importancia, incidencia y manejo del aporte de volumen y de la hiperglucemia en los pacientes con nutrición parenteral total.
Por último, se dedicó en la parte general de la encuesta, un apartado referido a las prácticas habituales en la programación y aportes de la nutrición artificial. El número total de calorías/día aportadas en nutrición parenteral, el aporte medio de aminoácidos y de lípidos, todo ello en pacientes no obesos, con índice de masa corporal (DVlC) < 30 kg/m2. Se requirió de forma específica respecto de la adición de dipéptidos de glutamina en NPT y, en su caso, el motivo de dicha adición y su efecto sobre la tasa de infección, el control glucémico, el fallo multiórgano, o el déficit inherente de glutamina en el paciente crítico. Así mismo, el tipo de lípido preferido para las mezclas de NPT. Se analizó si el aporte suplementado de oligoelementos y vitaminas era el estándar recomendado o se precisaban modificaciones específicas adaptadas al tipo de paciente o a la patología y si se recomendaba la conveniencia de incrementar sus aportes. Finalmente se evaluaron los controles analíticos realizados en los pacientes con NPT.
b) Parte específica de la encuesta
Se obtuvieron datos comparativos en el último año de pacientes con la nueva formulación específica del paciente grave (N9-EBAO) frente a pacientes con fórmulas de utilización habitual. Se solicitaron datos referenciales, para calibrar el control infeccioso que se realiza en las diferentes Unidades encuestadas y su adherencia a la encuesta ENVIN, de bacteriemia y de neumonía asociada a ventilación mecánica.
Se solicitó una valoración general respecto de las supuestas ventajas de este tipo de fórmulas comparadas con las habituales, de sus principales indicaciones y de su utilización rutinaria.
De forma específica se analizó, comparativamente, las supuestas ventajas respecto del control glucémico y las estrategias ante presencia de hiperglucemia, el aporte de volumen y la relevancia para el médico en su restricción, los aportes proteicos y la utilidad de la presentación ready to use frente a las individualizadas.
Se analizaron, comparativamente, datos evolutivos durante la estancia en UCI, respecto de afectación hepática y complicaciones infecciosas, excluyendo del análisis aquellos pacientes que recibieron nutrición parenteral complementaria (NPC).
Durante el periodo analizado, se han recogido los aportes medios de calorías totales, proteínas, volumen e insulina administrada, con exclusión del análisis de los pacientes a los que se administró NPC.
Para el análisis de resultados se realizó una estadística descriptiva básica expresándose la tendencia central como media o mediana y la dispersión con la desviación estándar y límites. Para la comparación entre grupos, cuando las variables eran tipo porcentaje, se utilizó la prueba de chi cuadrado o el test exacto de Fisher y para los datos cuantitativos la prueba t de Student. En los casos pertinentes, se estableció el nivel de significación en p < 0,05.
Resultados
La encuesta sobre el manejo terapéutico en España de la nutrición parenteral (NP) en el paciente grave recogió las respuestas de las doce Unidades de Medicina Intensiva de doce hospitales españoles que se presentan en la tabla I. La media de camas en dichos Servicios es de 25 y el número medio de camas hospitalarias a los que pertenecen de 780, todos ellos de tercer nivel, con un número medio de ingresos de 950 pacientes/año. De ellos, un 49% son pacientes médicos, un 31% pacientes quirúrgicos y un 20% pacientes traumatológicos.
a) Parte general de la encuesta
1. Necesidad y momento de inicio de nutrición artificial (NA)
Del total de ingresos habidos en un año, el 59,75% precisaron algún tipo de nutrición artificial (NA). De ellos, a un 58,7% se les administró nutrición enteral (NE), a un 16% nutrición parenteral total (NPT) de forma exclusiva y al 25,3% nutrición parenteral complementaria (NPC).
Asumiendo que cuando el paciente tolera la NE completa ésta es prioritaria, se requirió cual era el momento de inicio de la NP ante la existencia de dificultades para la administración de dicha NE. En el 83,3% de los pacientes se inicia NPT en las primeras 24 horas cuando la NE está contraindicada. Cuando la NE es insuficiente, entendiendo como tal una administración inferior al 60% de los requerimientos calculados, el 66,7% inicia la NPC en 48 horas, el 16,7% en 3-5 días y un 16,6% al 8o día.
2. Tipos de dietas enterales disponibles
Ante la abundancia actual de fórmulas enterales, se ha intentado averiguar cual es el grado de implantación en los hospitales. Los resultados se exponen en la figura 1.
3. Administración y disponibilidad de NA
En el 91,7% de los Servicios de Medicina Intensiva encuestados existe un protocolo de NA consensuado y en la misma proporción la responsabilidad de su prescripción y seguimiento recae en un médico intensivista. El 69% de ellos utilizan, para NPT, presentaciones "tres en uno" y el 31% prescriben NPT individualizada preparada en el Servicio de Farmacia según protocolos estandarizados.
Ante la variedad de emulsiones lipídicas existentes en el mercado farmacéutico, se requirió la disponibilidad de las mismas en los diferentes hospitales. Los resultados se exponen en la figura 2.
4. Importancia del control de volumen e hiperglucemia en el paciente grave
Dos de los mayores problemas para el manejo de la NPT en el paciente crítico son los aportes de volumen y el control de la hiperglucemia.
Respecto del volumen: El 42% de los encuestados considera que su control es importante en el paciente grave y, a la hora de prescribir la NPT, un 50% de ellos siempre intenta una reducción de volumen, un 33% solo en función de la patología y el 17% nunca lo lleva a cabo. Además, el 67% de los encuestados considera como volumen estándar en NPT 2.000 ml/d y un 33% 1.500 ml/d.
Respecto de la hiperglucemia: Su incidencia se establece en un 55% de los pacientes ingresados. El 100% de los Servicios encuestados disponen de protocolos de administración intravenosa continua de insulina. Ante la pregunta de si debe modificarse el aporte de glucosa en NPT en caso de hiperglucemia, el 33% consideran que debe hacerse, el 42% que solo ocasionalmente y un 25% nunca.
5. Aportes nutricionales en NPT
Cuando se interroga sobre las características globales que debería reunir una NPT en el paciente grave se considera que, del total de pacientes con NPT, en un 39% de los casos es recomendable que sea hiperproteica y baja en volumen y en glucosa.
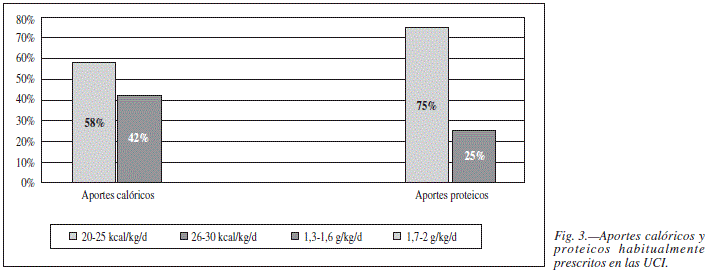
Los aportes calóricos y proteicos, en los pacientes con un índice de masa corporal (IMC) < 30 kg/m2, que habitualmente prescriben en las UCIs encuestadas, se exponen en la figura 3. Así mismo, prescriben la adición de dipéptidos de glutamina a las mezclas de NPT, en función de la patología, el 92% de los encuestados. El motivo para la adición de la glutamina varía entre la reducción de la tasa de infecciones para el 50%, el déficit plasmático existente en estos pacientes para el 34% y la reducción en la tasa de fracaso multiorgánico (FMO) para el 16%.
A la pregunta de qué lípido de los utilizados en NPT prefiere para el paciente crítico, un 42% señalaban el SMOF (soja, triglicéridos de cadena media, oliva y pescado), un 33% los EBAO (emulsiones basadas en aceite de oliva), el 17% las mezclas LCT/MCT/ 3 y un 8% los lípidos estructurados.
El 100% de los encuestados considera que debe aportarse diariamente al paciente crítico vitaminas y oligoelementos y la misma proporción los administra. Sin embargo, a la pregunta de si considera que en estos pacientes debe aumentarse de forma sistemática el aporte estándar de micronutrientes, contestan afirmativamente el 59% y no lo consideran necesario un 41%. Por otra parte, el 100% de los encuestados realiza controles analíticos ampliados semanales.
B) Parte específica de la encuesta: valoración de una fórmula N9-EBAO®
Los datos obtenidos se basan en 57 pacientes/año para la fórmula N9-EBAO y en 110 pacientes/año para fórmulas no específicas (renales o hepáticas) diferentes de N9-EBAO.
Previamente, con el fin de averiguar la política de actuación y los resultados obtenidos, de las diferentes Unidades, respecto del manejo habitual de las complicaciones infecciosas y su grado de adecuación al estudio ENVIN-UCI (Estudio Nacional de Vigilancia de Infección Nosocomial en Medicina Intensiva), se solicitaron los datos referenciales del año anterior. En ellos se constató un buen control de dichas complicaciones, con una incidencia de NAVM (neumonía asociada a ventilación mecánica) de 8,68 ± 6,4 episodios ‰ días de VM (ventilación mecánica) y de sepsis por catéter de 2,06 ± 1,5 episodios ‰ días de catéter.
1. Valoración general. Comparación con otras fórmulas de NP
Un 50% de los intensivistas encuestados consideran que la supuestas ventajas de estas emulsiones pueden estar en la suma de la relación proteínas/volumen + proteínas/glucosa + AGMI/AGPI, mientras que un 30% la restringen a la relación proteínas/volumen y un 10% respectivamente a la relación proteínas/glucosa y AGMI/AGPI.
Cuando se solicita que indiquen cuales serían sus principales indicaciones, el 60% de los encuestados consideran que en sepsis, trauma/TCE, quemados y FMO mientras que un 10% las restringe solo, respectivamente, a sepsis o politrauma o TCE o quemados.
La utilización rutinaria al ingreso es apoyada por el 30%, mientras que un 50% lo haría en función de la patología y un 20% nunca lo haría al ingreso. Se considera que el porcentaje global de pacientes en el que estaría indicada es del 31%.
En cualquier caso, el 91,6% de los encuestados consideran que se necesita más evidencia para estratificar su uso y se mostraron dispuestos a participar en un estudio observacional prospectivo con emulsiones basadas en aceite de oliva.
2. Supuestas ventajas específicas. Comparación con otras fórmulas de NP
a) Respecto del control glucémico: un 40% de los encuestados considera que favorecen una disminución en las necesidades de insulina, el 30% ve poca o ninguna ventaja, un 20% que favorecería la disminución de la hiperglucemia y el 10% la disminución de complicaciones metabólicas en general
b) Respecto del control de volumen: considera que favorece un mejor manejo general del paciente crítico el 50%, frente al 20% que ve poca o ninguna ventaja y un 10% que lo restringe, respectivamente, a los pacientes sépticos, oligúricos o cardiovasculares.
c) Respecto del aporte proteico: un 60% considera que lo destacable es la relación proteínas/volumen, el 30% ve poca o ninguna ventaja y un 10% destaca la relación proteínas/glucosa.
d) Frente a NPT individualizadas: el 60% destaca la facilidad de prescripción, otro 20% la disminución de la carga de trabajo en los Servicios de Farmacia y un 10%, respectivamente, un menor costo o poca/ninguna ventaja.
3. Datos evolutivos en un año durante su estancia en UCI
Se han recogido la afectación hepática y la presencia de infecciones en los pacientes a los que se prescribió NPT durante su estancia en UCI. Se han excluido los que recibieron NPC. Los resultados se exponen en la tabla II.
4. Aportes medios en un año durante su estancia en UCI
Se han recogido los aportes medios de proteínas, calorías totales, volumen total e insulina administrados a los pacientes graves a los que se prescribió NPT durante su estancia en UCI. Se han excluido los que recibieron NPC. Los resultados se exponen en la tabla III.
Discusión
La encuesta realizada en 12 unidades de Cuidados Intensivos españolas refleja que la mayoría de los pacientes que requirieron nutrición artificial recibieron nutrición enteral (60%). Las guías de práctica clínica recomiendan, de forma preferente, la ruta enteral frente a la parenteral por la menor tasa de hiperglucemia e infecciones así como menor coste19,20,21, persistiendo la controversia respecto al momento de inicio de la Nutrición Parenteral complementaria20,22,23. A este respecto, el resultado de esta encuesta refleja que en la mayoría de las unidades (66,7%) se siguen las guías europeas que recomiendan el inicio precoz de la NPC cuando la NE es insuficiente para cubrir el aporte calórico/ proteico21.
En el 92% de las UCIs existe un protocolo consensuado de nutrición artificial y es el médico intensivista el responsable de la prescripción. Este dato difiere de lo que ocurre en países donde las UCIs son abiertas y el equipo que atiende al paciente crítico es multidisciplinar2. Se ha constatado que el empleo de protocolos basados en las guías de práctica clínica mejora el manejo nutricional de los pacientes críticos y favorece el empleo precoz de la NA24. En ese sentido, la totalidad de UCIs encuestadas disponen de protocolo de administración intravenosa de insulina para control de la hiperglucemia. Mantener la normoglucemia en un rango que minimice el riesgo de desarrollar hipoglucemia y evite las cifras elevadas de glucemia, mejora el pronóstico del paciente crítico12,25.
De los pacientes con índice de masa corporal < 30 kg/m2 a los que se les prescribió NP, el 58% recibió entre 20 y 25 kcal/kg/día y el 42% entre 26 y 30 kcal/kg/d. En cuanto al aporte proteico, la mayoría recibieron entre 1,3-1,6 g/kg/día. Es conocido que la ratio de calorías y, sobre todo, de proteínas administradas en relación a las prescritas, es mayor en NP que en NE debido a las complicaciones gastrointestinales que se pueden presentar con la NE6,26. En cualquier caso, la práctica habitual refleja las recomendaciones de las diferentes sociedades científicas.
El 92% de los encuestados añaden a la NP dipéptidos de glutamina. Las guías de práctica clínica recomiendan en pacientes críticos el empleo de glutamina en NP a dosis de 0,5 g/kg/día, en forma de dipéptidos, por sus efectos beneficiosos sobre el control del metabolismo de la glucosa y la tasa de infecciones27,28. No obstante, recientemente se ha comprobado que la administración conjunta de glutamina enteral y parenteral a dosis muy elevadas (> de 60 g/d) y de forma muy precoz no se aconseja en pacientes graves con fallo multiorgánico pues se ha asociado a mayor mortalidad8,29. En cualquier caso, es dudoso que esta fuera una práctica habitual en las UCIs españolas.
El 69% de las UCIs encuestadas utilizan Nutrición Parenteral "tres en uno" comercializadas por la industria. Con respecto a las NP elaboradas en los Servicios de Farmacia de forma individualizada, las NP "tres en uno" tienen la ventaja de estar disponibles las 24 horas del día, requieren menor manipulación en su preparación y administración y suponen menor gasto de personal. Un estudio retrospectivo muestra, además, una menor tasa de infecciones respecto al empleo de NP elaboradas en Farmacia30, resultado que precisa confirmación en estudios prospectivos.
En cuanto al tipo de emulsión lipídica de la NP, el 86% de las UCIs encuestadas disponen de fórmulas con LCT/MCT y EBAO y hasta el 71% de fórmulas con SMOF. Sólo el 14% de las UCIs dispone de fórmulas basadas exclusivamente en LCT, ricos en ácidos grasos ω6. Las guías recomiendan evitar en pacientes críticos aportes únicos de ω628. Existen diferentes formulaciones lipídicas en el mercado que reducen el aporte de ácidos grasos 6 pero en la actualidad no hay evidencia suficiente para recomendar una formulación sobre otra29,31,32.
Cuando se analizan los datos evolutivos de complicaciones que pueden tener alguna relación con la NP, en la muestra de pacientes recogidos para la presente encuesta que recibieron NP (57 pacientes con la fórmula N9-EBAO y110 pacientes una fórmula distinta de N9-EBAO), el porcentaje de pacientes con NAVM fue de 11,4% en el grupo al que se aportó N9-EBAO y del 11,2% en el grupo con fórmula distinta (NS) y el porcentaje de pacientes con bacteriemia asociada a catéter fue de 3,86% en el grupo con N9-EBAO y de 7,56% en el grupo con fórmula diferente (NS). Tampoco hubo diferencias en los datos de afectación hepática durante el tiempo que recibieron la NP ni en el aporte calórico/proteico y de volumen que recibieron los pacientes, aunque hay una tendencia a mayor aporte proteico con menos volumen con la fórmula N9-EBAO. A este respecto, no hay datos en la literatura que apoyen una menor incidencia de disfunción hepática en función del tipo de emulsión lipídica de la NP, pues los estudios en pacientes críticos son escasos y con muestras pequeñas33,34,35.
Los pacientes que recibieron la fórmula N9-EBAO, requirieron menor dosis de insulina para mantener la normoglicemia, en probable relación con el menor aporte de glucosa de dicha formulación, aunque el diseño del estudio no permite establecer un criterio de causalidad.
En conclusión, en las doce UCIs seleccionadas para la encuesta nutricional, los patrones de práctica clínica en el manejo de la nutrición parenteral se adaptan a las recomendaciones de las distintas Sociedades Científicas. La escasa diversidad en las pautas de manejo nutricional puede estar en relación con el papel activo del intensivista en la indicación y prescripción del soporte nutricional y en la existencia de protocolos consensuados de Nutrición Artificial. Por otro lado, son precisos más estudios prospectivos y multicéntricos en pacientes críticos que requieren NP para identificar los potenciales beneficios clínicos de las distintas formulaciones lipídicas en subgrupos específicos de pacientes.
Conflicto de intereses
Laboratorios Baxter ha delegado en una empresa externa independiente, Let's Health, la realización de la base de datos y el análisis estadístico, en colaboración con el equipo investigador. Ninguna industria farmacéutica ha participado en la redacción, exposición de resultados, discusión y conclusiones del presente trabajo.
Agradecimientos
Queremos agradecer el trabajo y la disposición de los investigadores que han colaborado en este proyecto y que se relacionan a continuación:
- Ana Ayúcar Ruiz de Galarreta. Complejo Hospitalario de La Coruña.
- Carmen Benito Puncel. Hospital Universitario de Guadalajara.
- Abelardo García de Lorenzo y Mateos. Hospital Universitario La Paz, Madrid.
- Tomás Guzmán Valencia. Hospital Universitario Virgen de la Macarena, Sevilla.
- Ángel Robles González. Hospital Universitari Vall d'Hebrón, Barcelona.
- Ainhoa Sánchez Bustinduy. Hospital Universitario de Cruces, Barakaldo.
- Ángel Sánchez Rodriguez. Hospital Universitario Puerta del Mar, Cádiz.
- Iratxe Seijas Betolaza. Hospital Universitario de Cruces, Barakaldo.
- Antonio Vallejo Baeza. Hospital Virgen de la Victoria, Málaga.
- Alfonso Velasco Ramos. Complejo Hospitalario de Toledo.
Referencias
1. Zamora Elson M, Serón Arbeloa C, Labarta Monzón L, Garrido Ramírez de Arellano I, Lander Azcona A, Marquina Lacueva MI, et al. Respuesta al soporte nutricional de una población de pacientes críticos; diferencias entre pacientes médicos y quirúrgicos. Nutr Hosp 2012; 27: 1213-8. [ Links ]
2. Preiser JC, Berré J, Carpentier Y, Jolliet P, Pichard C, van Gossum A, et al. on behalf of the Working Group on Metabolism and Nutrition of the European Society of Intensive Care Medicine. Management of nutrition in European Intensive Care Units: results of a questionnaire. Intensive Care Med 1999; 25: 95-101. [ Links ]
3. Planas M. Artificial nutrition support in intensive care units in Spain. Nutritional and Metabolic Working Group of the Spanish Society of Intensive Care Medicine and Coronary Units (SEMIUC). Intensive Care Med 1995; 21: 842-6. [ Links ]
4. Hill SA, Nielsen MS, Lennard-Jones JE. Nutritional support in intensive care units in England and Wales. Eur J Clin Nutr 1995; 49: 371-8. [ Links ]
5. Heyland DK, Schroter-Noppe D, Drover JW, Jain M, Keefe L, Dhaliwal R, et al. Nutrition support in the critical care setting: current practice in Canadian ICUs. Opportunities for improvement? JPEN J Parenter Enteral Nutr 2003; 27: 74-83. [ Links ]
6. De Jonghe B, Appere-de-Vecchi C, Fournier M, Tran B, Merrer J, Melchior J-C, et al. Prospective survey of nutritional support practices in intensive care unit patients: what is prescribed? what is delivered? Crit Care Med 2001; 29: 8-12. [ Links ]
7. León Sanz M. Optimización del aporte energético en nutrición artificial: Segunda lección Jesús Culebras. Nutr Hosp 2011; 26: 1201-9. [ Links ]
8. Heyland D, Muscedere J, Wischmeyer PE, Cook D, Jones G, Albert M, et al. for the Canadian Critical Care Trial Group. A randomized trial of glutamine and antioxidants in critically ill patients. N Engl J Med 2013; 368: 1489-97. [ Links ]
9. Van den Berghe G, Wouters P, Weekers F, Verwaest Ch, Bruyninckx F Schetz M, et al. Intensive insulin therapy in critically ill patients. N Engl J Med 2001; 345: 1359-67. [ Links ]
10. Van den Berghe G, Wilmer A, Hermans G, Meersseman W, Wouters P, Milants I, et al. Intensive insulin therapy in the medical ICU. N Engl J Med 2006; 354: 449-61. [ Links ]
11. Preiser JCh, Devos Ph, Ruiz-Santana S, Mélot Ch, Annane D, Groeneveld J, et al. A prospective randomized multicentre controlled trial on tight glucose control by intensive insulin therapy in adult intensive care units: the Glucontrol study. Intensive Care Med 2009; 35: 1738-48. [ Links ]
12. The NICE-SUGAR Study Investigators. Intensive versus conventional glucose control in critically ill patients. N Engl J Med 2009; 360: 1283-97. [ Links ]
13. Piñeiro-Corrales G, Lago Rivero N, Culebras-Fernández JM. Papel de los ácidos grasos omega-3 en la prevención de enfermedades cardiovasculares. Nutr Hosp 2013; 28: 1-5. [ Links ]
14. Meyer K, Fegbeutel C, Hattar K, Sibelius U, Krämer HJ, Temmesfeld-Wolbrück B, et al. Omega-3 vs. Omega-6 lipid emulsions exert differential influence on neutrophils in septic shock patients: impact on plasma fatty acids and lipid mediator generation. Intensive Care Med 2003; 29: 1472-81. [ Links ]
15. Schlotzer E, Kanning U. Elimination and tolerance of a new parenteral lipid emulsion (SMOF) - a double blind, randomized, placebo-controlled, multicenter trial. Ann Nutr Metab 2004; 48: 263-8. [ Links ]
16. Badía-Tahull MB, Llop-Talaverón JM, Leiva-Badosa E, Biondo S, Farran-Teixidó L, Ramón-Torrell JM, et al. A randomized study on the clinical progress of high-risk elective major gastrointestinal surgery patients treated with olive oil-based parenteral nutrition with or without a fish oil supplement. Br J Nutr 2010; 104 (5): 737-41. [ Links ]
17. Pradelli L, Mayer K, Muscaritoli M, Heller AR. n-3 fatty acid-enriched parenteral nutrition regimens in elective surgical and ICU patients: a meta-analysis. Crit Care 2012; 16: R184. [ Links ]
18. Puertollano MA, Puertollano E, Alvarez de Cienfuegos G, de Pablo MA. Aceite de oliva, sistema inmune e infección. Nutr Hosp 2010; 25: 1-8. [ Links ]
19. Fernández-Ortega JF, Herrero Meseguer JI, Martínez García P; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Nutr Hosp 2011; 26 (Suppl. 2): 7-11. [ Links ]
20. Kreymann KG, Berger MM, Deutz NE, Hiesmayr M, Jolliet P, Kazandjiev G, et al; DGEM (German Society for Nutritional Medicine); ESPEN (European Society for Parenteral and Enteral Nutrition). ESPEN Guidelines on Enteral Nutrition: Intensive care. Clin Nutr 2006; 25: 210-23. [ Links ]
21. Singer P, Berger MM, Van den Berghe G, Biolo G, Calder P, Forbes, et al. ESPEN Guidelines on Parenteral Nutrition: intensive care. 2009; 28: 387-400. [ Links ]
22. McClave SA, Martindale RG, Vanek VW, McCarthy M, Roberts P, Taylor B, et al.; American College of Critical Care Medicine; Society of Critical Care Medicine. Guidelines for the Provision and Assessment of Nutrition Support Therapy in the Adult Critically Ill Patient: Society of Critical Care Medicine (SCCM) and American Society for Parenteral and Enteral Nutrition (A.S.P.E.N.). JPEN J Parenter Enteral Nutr 2009; 33: 277-316. [ Links ]
23. Casaer MP, Mesotten D, Hermans G, Wouters PJ, Schetz M, Meyfroidt G, et al. Early versus Late Parenteral Nutrition in Critically Ill Adults. N Engl J Med 2011; 365: 506-17. [ Links ]
24. Doig GS, Simpson F, Finfer S, Delaney A, Davies AR, Mitchell I, et al; Nutrition Guidelines Investigators of the ANZICS Clinical Trials Group. Effect of evidence-based feeding guidelines on mortality of critically ill adults: a cluster randomized controlled trial. JAMA 2008; 300: 2731-41. [ Links ]
25. Vaquerizo Alonso C, Grau Carmona T, Juan Díaz M; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Guidelines for specialized nutritional and metabolic support in the critically-ill patient. Update. Consensus SEMICYUC-SENPE: hyperglycemia and diabetes mellitus. Nutr Hosp 2011; 26 (Suppl. 2): 46-9. [ Links ]
26. Grau T, Bonet A; Grupo de Trabajo de Metabolismo y Nutrición de la Sociedad Española de Medicina Intensiva Critica y Unidades Coronarias. Multicenter study on incidence of total parenteral nutrition complications in the critically-ill patient. ICOMEP study. Part II. Nutr Hosp 2005; 20: 278-85. [ Links ]
27. Grau T, Bonet A, Miñambres E, Piñeiro L, Irles JA, Robles A, et al.; for the Metabolism and Nutrition Working Group, SEMICYUC, Spain. The effect of l-alanyl-l-glutamine dipeptide supplemented total parenteral nutrition on infectious morbidity and insulin sensitivity in critically ill patients. Crit Care Med 2011; 39: 1263-8. [ Links ]
28. Bonet Saris A, Márquez Vácaro JA, Serón Arbeloa C; Metabolism and Nutrition Working Group of the Spanish Society of Intensive Care Medicine and Coronary units. Nutr Hosp 2011; 26 (Suppl. 2):16-20. [ Links ]
29. Canadian Clinical Practice Guidelines 2013. Summary of Revisions to the Recommendations (actualizado 24 abril 2013; consultado 30 mayo 2013). Disponible en http://www.criticalcarenutrition.com/docs/cpgs2012/Summary CPGs 2013 vs 2009_24April2013.pdf. [ Links ]
30. Pontes-Arruda A, Zaloga G, Wischmeyer P, Turpin R, Liu FX, Mercaldi C. Is there a difference in bloodstream infections in critically ill patients associated with ready-to-use versus compounded parenteral nutrition? Clin Nutr 2012; 31: 728-34. [ Links ]
31. Barbosa VM, Miles EA, Calhau C, Lafuente E, Calder PC. Effects of a fish oil containing lipid emulsion on plasma phospholipid fatty acids, inflammatory markers, and clinical outcomes in septic patients: a randomized, controlled clinical trial. Crit Care 2010; 14 (1): R5. [ Links ]
32. Umpierrez GE, Spiegelman R, Zhao V, Smiley DD, Pinzon I, Griffith DP, et al. A double-blind, randomized clinical trial comparing soybean oil-based versus olive oil-based lipid emulsions in adult medical-surgical intensive care unit patients requiring parenteral nutrition. Crit Care Med 2012; 40: 1792-8. [ Links ]
33. Piper SN, Schade I, Beschmann RB, Maleck WH, Boldt J, Röhm KD. Hepatocellular integrity after parenteral nutrition: comparison of a fish-oil containing lipid emulsion with an olive-soybean oil-based lipid emulsion. Eur J Anaesthesiol 2009; 26: 1076-82. [ Links ]
34. García de Lorenzo A, Denia R, Atlan P, Martínez-Ratero S, Le Brun A, Evard D, et al. Parenteral nutrition providing a restricted amount of linoleic acid in severely burned patients: a randomized double-blind study of an olive oil-based lipid emulsion v. medium/long-chain triacylglycerols. Br J Nutr 2005; 94: 221-30. [ Links ]
35. Badia-Tahull MB, Leiva-Badosa E, Llop-Talaverón J, Figueras-Suriol A, Quirante-Cremades A, Tubau-Molas M, et al. Liver function test alterations associated with parenteral nutrition in hospitalized adult patients: incidence and risk factors. Nutr Hosp 2012; 27: 1279-85. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Clara Vaquerizo Alonso.
Servicio de Medicina Intensiva.
Hospital Universitario de Fuenlabrada.
C/ Camino del Molino, 2.
28942 Fuenlabrada. Madrid. España.
E-mail: clara.vaquerizo@salud.madrid.org
Recibido: 26-VI-2013.
Aceptado: 27-VI-2013.