Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Nutrición Hospitalaria
versão On-line ISSN 1699-5198versão impressa ISSN 0212-1611
Nutr. Hosp. vol.30 no.2 Madrid Ago. 2014
https://dx.doi.org/10.3305/nh.2014.30.2.7243
ORIGINAL / Otros
Política nutricional activa en la implementación del soporte nutricional hospitalario; resultados de un estudio observacional
Active nutrition policy in the implementation of the hospital nutritional support; results of an observational study
Julia Rodriguez Bugueiro, Natalia Lacquaniti, María Cecilia Merkel y Anabel Villagra
Servicio de Nutrición. Hospital de Alta Complejidad en Red "El Cruce" Dr. Néstor C. Kirchner. Florencio Varela. Buenos Aires. República Argentina.
Dirección para correspondencia
RESUMEN
Introducción: La desnutrición hospitalaria es responsable de altos índices de morbilidad y mortalidad. El objetivo del estudio es describir los resultados de la realización de un programa nutricional hospitalario para la implementación oportuna del soporte nutricional.
Métodos: El diseño fue observacional, prospectivo, unicéntrico. Se registraron todos los pacientes adultos ingresados en forma consecutiva a nuestro hospital durante el período enero 2012-septiembre 2013. La implementación del programa nutricional constó de: evaluación nutricional al ingreso; reconocimiento del paciente con indicación de iniciar soporte nutricional; implementación del mismo; monitoreo y seguimiento.
Resultados: Ingresaron 1268 pacientes. Se realizó evaluación nutricional por Evaluación Global Subjetiva a 1234 pacientes (97,3%). Se identificaron 821 pacientes (66,5 %) con categoría A, 280 pacientes (22,7%) con categoría B, y 60 pacientes (4,9%) con categoría C. Presentaron indicación de soporte nutricional 269 pacientes (21,8%), de los cuales 227 (84,4%) lo recibieron. De los 340 pacientes (27,6%) que representan la desnutrición global del hospital (categorías B + C), un total de 219 pacientes (64,4%) presentaron indicación de comenzar con algún tipo de soporte nutricional, iniciando el mismo 181 pacientes (82,6%). De los 38 pacientes (17,3%) que no lo iniciaron, 28 pacientes (73,7%) presentaron EGS C, siendo el pronóstico ominoso del paciente el motivo principal de no inicio del SN.
Conclusión: La aplicación de un programa para la implementación oportuna del soporte nutricional permitió la evaluación nutricional de un elevado porcentaje de pacientes internados y la correcta utilización del soporte nutricional en una alta proporción de los mismos.
Palabras clave: Soporte nutricional. Valoración nutricional. Terapia nutricional. Desnutrición.
ABSTRACT
Background: Malnutrition at hospitals is responsible for high morbidity and mortality** rates. This study aims at describing the results of the implementation of a hospital nutrition program with an eventual deployment of nutritional support.
Methods: Observational, prospective, single-centre design. All adult patients consecutively admited in our hospital during the period January 2012-September 2013 were registered. The implementation of the nutrion program consisted of: nutritional assessment at admitance; examination of the patient with indications for starting nutritional support; implementation of nutritional support; monitoring and follow-up.
Results: 1,268 patients were admited. 1,234 patients (97.3%) underwent a nutritional assesment by means of Subjective Global Assessment. 821 patients (66.5%) were identified with cathegory A, 280 patients (22.7%) with cathegory B, and 60 patients (4.9%) with cathegory C. 269 patients (21.8%) presented indications for nutritional support of which 227 (84.4%) did receive it. A total of 219 patients (64.4%) out of the 340 patients (27.6%) representing the global figure of malnutrition at the hospital (cathegories B + C), presented indications for starting some kind of nutritional support. 181 patients (82.6%) initiated this nutritional support. 28 patients (73.7%) out of the 38 patients (17.3%) who did not initiate it showed EGS C, being the patients ominous prognostic the main reason for not starting the nutritional support.
Conclusion: The aplication of a program aimed at the eventual implementation of nutritional support allowed the nutritional assessment of a high percentage of inpatients and the correct use of nutritional support on a high percentage of these patients.
Key words: Nutritional support. Nutritional assessment. Nutritional therapy. Malnutrition.
Abreviaturas
NE: Nutrición enteral.
NP: Nutrición Parenteral.
DN: Desnutrición.
SN: Soporte nutricional.
ELAN: Estudio Latinoamericano de Desnutrición.
EGS: Evaluación Global Subjetiva.
Introducción
Numerosas publicaciones científicas han demostrado que la desnutrición hospitalaria es responsable directa de mayores índices de morbilidad (cicatrización más lenta de heridas, aumento de la tasa de infección hospitalaria, mayor tiempo de hospitalización, etc.) y de un importante incremento en la mortalidad de los pacientes. Por el contrario, aquellos pacientes bien nutridos responden mejor a los diferentes tratamientos, transcurren con menores complicaciones post-operatorias y presentan una mejor evolución clínica logrando estancias hospitalarias más cortas. El reconocimiento del papel de la nutrición en el manejo integral del paciente hospitalizado ha dado lugar a un importante desarrollo en los últimos años en el campo de la nutrición artificial (la nutrición enteral (NE) y la nutrición parenteral (NP)), y es debido a que estas intervenciones nutricionales específicas pueden reducir el impacto negativo de la desnutrición (DN) que con frecuencia acompaña a las enfermedades crónicas y a los estados hipercatabólicos e hipermetabólicos de los pacientes internados1-4. A pesar de ello, los estudios demuestran que las tasas de utilización de NE y NP, conocidas también como soporte nutricional (SN), en los hospitales son bajas, aún cuando la frecuencia de desnutrición hospitalaria encontrada es elevada5-7.
El Estudio Latinoamericano de Desnutrición (ELAN) fue un estudio multicéntrico realizado a través de la Federación Latinoamericana de Nutrición Enteral y Parenteral (FELANPE) en el año 2003, que involucró a 13 países con un total de 9346 pacientes, cuyo objetivo fue determinar la prevalencia de desnutrición hospitalaria medida por Evaluación Global Subjetiva (EGS). Dicho estudio mostró claramente la brecha existente entre la alta prevalencia de desnutrición hospitalaria encontrada y la baja frecuencia de uso del SN. La desnutrición hospitalaria fue del 50,2% (11,2% desnutridos graves y 39% desnutridos moderados) y el uso de SN fue del 7,9% (5,6% con NE y 2,3% con NP)8.
Entre las causas que favorecen esta situación podemos citar9-11: falta de evaluación nutricional para identificar oportunamente los pacientes que se beneficiarían de dichas prácticas, falta de intervención activa para la implementación en tiempo y forma del SN, falta de conciencia por parte del equipo de salud sobre la importancia del estado nutricional del paciente en la evolución clínica de los enfermos, utilización de SN sólo en estados avanzados de enfermedad, falta de formación adecuada por parte de médicos y nutricionistas sobre SN y falta de recursos económicos para la implementación del SN.
Reconocida la problemática actual, se desarrolló en nuestro hospital un Programa Nutricional desde el Servicio de Nutrición para contribuir a la disminución de la incidencia de desnutrición hospitalaria.
Objetivo
El objetivo de nuestro estudio fue analizar los resultados de la realización de un programa nutricional hospitalario para la implementación oportuna del soporte nutricional.
Métodos
El diseño del estudio fue observacional, prospectivo, unicéntrico. Se registraron todos los pacientes adultos ingresados en forma consecutiva a nuestro hospital durante el periodo enero 2012-septiembre 2013. Se excluyeron pacientes internados de los sectores de Admisión de Paciente Crítico (Emergencias), Hospital de día, Pediatría y Unidad de Terapia Intensiva Pediátrica.
El hospital es de alta complejidad y funciona en red con otros 6 hospitales de menor complejidad en la zona sur de la Provincia de Buenos Aires.
El Programa Nutricional constó de: Evaluación nutricional al ingreso, reconocimiento del paciente con indicación de iniciar SN, implementación del SN propiamente dicho y monitoreo y seguimiento del SN.
Evaluación nutricional
Se realizó a través de la EGS, que es un método clínico sistematizado y validado que, a través de un interrogatorio simple y un examen físico sencillo, logra obtener un diagnóstico subjetivo del estado nutricional del paciente. La aplicación de EGS permitió clasificar a los pacientes en 3 categorías: clase A bien nutrido; clase B DN leve-moderada o con sospecha de DN; y clase C severamente DN. Dicha valoración se realizó durante las primeras 48 hs. de internación, como establece la metodología12.
En la práctica clínica, también se evaluaron pacientes a las 72 horas, principalmente en aquellos ingresados durante el fin de semana, por lo que fueron incluidos en el análisis. Aquellos pacientes evaluados más allá de las 72 horas fueron considerados como no evaluados.
Reconocimiento del paciente con indicación de iniciar SN
Las indicaciones de uso de NE fueron: pacientes normonutridos con complicaciones en la evolución clínica que le impidan cubrir requerimientos nutricionales por vía oral exclusiva, pacientes con DN moderada que no cubran al menos 75% de sus requerimientos nutricionales por vía oral en un plazo igual o mayor a 3 días, pacientes con imposibilidad de ingerir alimentos por vía oral y pacientes con DN severa establecida.
Las indicaciones de uso de NP fueron: pacientes con imposibilidad de absorber nutrientes a través del tracto gastrointestinal y pacientes que no alcancen a cubrir requerimientos nutricionales por vía enteral y deban complementarse con NP.
Los pacientes con pronóstico ominoso inmediato, con internación prevista menor a 72 hs, o con negativa a la colocación de sonda de alimentación no fueron considerados para recibir SN.
Implementación del SN propiamente dicho
Previo a esta etapa, se comunicó al médico tratante la situación nutricional del paciente quien autorizó o no la implementación del SN.
En caso afirmativo, se realizó el cálculo de requerimientos nutricionales: Para soporte nutricional metabólico se estimó 25 a 30 kcal/kg/día, para mantenimiento de peso: 30-35 kcal/kg/día y para ganancia de peso: 35 a 40 kcal/kg/día.
Se utilizó peso actual ó actual estimado y, en caso de pacientes obesos, peso ideal.
Selección de fórmula y método de administración
Las fórmulas nutricionales de elección para adultos fueron fórmulas listas para usar. Para los pacientes críticos de terapia intensiva, se utilizaron fórmulas hiperproteicas con glutamina, excepto en pacientes con shock séptico e insuficiencia renal que se administró fórmulas poliméricas estándar al igual que para el resto de los pacientes internados. En el caso de ser pacientes con diabetes, se indicaron fórmulas específicas para diabéticos, y en pacientes con restricción hídrica, fórmulas hipercalóricas.
El método de administración fue por bomba de infusión continua por 24 hs.
Monitoreo y seguimiento diario del SN
En base a la tolerancia individual del paciente y al volumen de alimentación infundido en el día previo, se progresó la infusión de la misma hasta alcanzar requerimientos nutricionales estipulados.
Definiciones
Definimos SN a la implementación de NE y/o NP exclusivamente.
El uso de suplementos nutricionales orales fue relevado, sin considerarse SN.
Análisis estadístico
Las variables continuas fueron expresadas como media y desvío estándar o como mediana e intervalo intercuartilo de acuerdo a su distribución. Las variables categóricas fueron expresadas como números y porcentajes.
Se utilizaron tablas de contingencia para comparar variables categóricas.
El programa fue aprobado por el Comité de Ética y por el Comité Científico de nuestra institución. Los mismos consideraron que, por tratarse de una intervención habitual, no requirió consentimiento informado.
Resultados
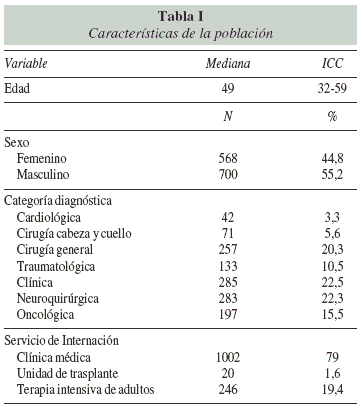
Durante el período citado, ingresaron 1268 pacientes. Las características principales de la población se describen en la tabla I. En la figura 1, se describe el flujo de pacientes. Se realizó evaluación nutricional por EGS a 1.234 pacientes (97,3% de los ingresos), de los cuales 60 pacientes (4,8%) fueron evaluados con EGS a las 72 hs del ingreso. Se identificaron 821 pacientes (66,5 %) con EGS categoría A (bien nutridos), 280 pacientes (22,7%) categoría B (DN leve-moderada o sospecha de DN), y 60 pacientes (4,9%) con categoría C (DN severa). Un total de 73 pacientes (5,9%) no fueron aptos para contestar las preguntas con coherencia y fueron considerados evaluados no categorizados.
Tuvieron indicación de iniciar SN 269 pacientes (21,8%), de los cuales 227 (84,4%) lo recibieron (tabla II).
De los 340 pacientes (27,6%) que representan la DN global del hospital (EGS B + EGS C), un total de 219 pacientes (64,4%) presentaron indicación de comenzar con algún tipo de SN, iniciando el mismo 181 pacientes (82,6 %). De los 38 pacientes (17,3%) que no lo iniciaron, 28 pacientes (73,7%) presentaron EGS C, siendo el pronóstico ominoso del paciente, el motivo principal de no inicio del SN (tabla III).
Entre los pacientes con indicación de iniciar SN, la chance de recibirla fue significativamente mayor entre aquellos con EGS A o B que con EGS C (OR 11,9; IC 95% 5,2 a 27,6; p < 0,00001).
En cuanto al uso de suplementos nutricionales orales, lo consumieron 103 pacientes (36,7%) con EGS B y 10 pacientes (16,6%) con EGS C.
Discusión
Hace 40 años, en 1974, Butterwoth publicó el artículo "El esqueleto en el armario del hospital"13, con el objetivo de llamar la atención acerca de las consecuencias que ocasiona la desnutrición hospitalaria en los pacientes. Detalló, además, una serie de prácticas responsables de la desnutrición, a las que denominó como "no deseables": dilución de responsabilidades entre los miembros del equipo de salud, falla en reconocer la cantidad y calidad de la ingesta de los pacientes, indicaciones nutricionales deficientes, utilización del soporte nutricional en estados avanzados de desnutrición, falta de evaluación nutricional, entre otros. A pesar del tiempo transcurrido y de los artículos publicados sobre esta temática, la realidad en los hospitales no ha cambiado significativamente5-8.
En 1999, la Asociación Argentina de Nutrición Enteral y Parenteral (AANEP) realizó un estudio multicéntrico para conocer la prevalencia de desnutrición hospitalaria en diferentes regiones de Argentina. Dicho estudio mostró un 36,1% de pacientes con desnutrición moderada o riesgo de padecerla (EGS B) y un 11,2% de pacientes con desnutrición severa (EGS C), o sea, un 47,3% de prevalencia global de desnutrición, siendo el uso de soporte nutricional apenas del 9,3% (8,1% nutrición enteral y 1,2% de nutrición parenteral).El estudio de IBRANUTRI6 realizado en Brasil en el mismo año y el estudio ELAN CUBA7 realizado en el año 2003 mostraron resultados similares.
Aunque varios estudios previos han demostrado el impacto negativo que produce el estado nutricional deficiente en la morbilidad, mortalidad, días de internación y costos hospitalarios, en la práctica clínica sigue siendo baja la proporción de pacientes evaluados nutricionalmente, así como también el uso del soporte nutricional y, en muchos casos, es implementado sólo en estados avanzados de desnutrición14-20.
Nuestros resultados demuestran una elevada proporción de pacientes evaluados nutricionalmente con EGS dentro de las primeras 72 hs. de internación, hecho que consideramos fundamental para poder lograr una alta proporción de utilización de SN en pacientes con DN establecida (EGS C) o en riesgo de padecerla (EGS B) y para que el soporte nutricional sea implementado de manera oportuna. La evaluación del estado nutricional del paciente internado fue precoz, adecuada y casi universal, y esto permitió un tratamiento amplio, focalizado principalmente en los pacientes con mayor beneficio potencial (frecuentemente EGS A y B), seleccionando una conducta conservadora más comúnmente en pacientes terminales o con patologías muy avanzadas (frecuentemente EGS C). Como se puede observar en la tabla II, el 83% de los pacientes con DN severa (EGS C) tuvieron indicación de SN, iniciándose la terapia sólo en el 50% de los mismos. En este subgrupo, la utilización de SN fue significativamente menor y esto contrasta con la elevada proporción de pacientes que iniciaron SN en los grupos de EGS A y B. Evidentemente, la desnutrición severa es una condición que acompaña a los estadios de enfermedad avanzada y/o terminal en los cuales el potencial beneficio del SN es mucho menor que en otros escenarios clínicos más favorables, y el beneficio del inicio del SN en estos pacientes debe ser ponderado en función de otras variables. Por ello, entendemos que la evaluación nutricional al ingreso es clave para detectar al paciente que se beneficie de un soporte nutricional realizado oportunamente, evitando así las complicaciones que genera una desnutrición ya instaurada. Otro factor que consideramos importante para obtener estos resultados fue la coordinación y el acuerdo logrado entre el equipo de nutricionistas y médicos, ya que sólo en un 13,2% de pacientes no se inició SN por negativa del equipo médico tratante.
A pesar de que existe información publicada referente a la prevalencia de desnutrición hospitalaria en diferentes países y grupos de pacientes21-23, como también de métodos de evaluación nutricional12,24-27 y programas para la detección precoz del paciente con desnutrición28, no encontramos en la bibliografía estudios que evalúen el resultado obtenido con la implementación de programas protocolizados de soporte nutricional, haciendo muy difícil la comparación con estudios previos. Consideramos que debería existir un cambio en el paradigma de la investigación en este tema, que logre reorientar la investigación científica y las publicaciones hacia la búsqueda de soluciones prácticas y concretas a esta problemática ya reconocida. En este sentido, cabe destacar que nuestro estudio no sólo muestra los resultados de la evaluación nutricional y la prevalencia de desnutrición hospitalaria, sino que también evidencia el flujograma de los resultados obtenidos de la aplicación de nuestro programa en cada paciente, mostrando así la eficiencia en el uso del soporte nutricional (fig. 1).
Nuestro estudio presenta una importante limitación que debemos mencionar. Al reportar prospectivamente el resultado del programa, no relevamos datos de pacientes internados previamente a la implementación del mismo, lo que nos hubiese permitido evaluar el impacto de la intervención.
Agradecimientos
A los doctores Maximiliano de Abreu y Laura Antonietti, del Área de Investigación de nuestro hospital, por el apoyo metodológico y estadístico.
Referencias
1. Norman K, Richard C, Lochs H, Pirlich M. Prognostic impact of disease-related malnutrition. Clin Nutr 2008; 27: 5-15. [ Links ]
2. Correia MI, Waitzberg D. The impact of malnutrition on morbidity, mortality, lenght of hospital stay and costs evaluated through and multivariate model analysis. Clin Nutr 2003; 22: 235-9. [ Links ]
3. Monti GR. Desnutricion hospitalaria: una patologia subdiagnosticada. Rev Asoc Méd Argent 121: 25-8. [ Links ]
4. Green CJ. Existence, causes and consequences of disease-related malnutrition in the hospital and the community, and clinical and financial benefits of nutritional intervention. Clin Nutr 1999; 18: 3. [ Links ]
5. Wyszynski D, Perman M, Crivelli A. Prevalence of Hospital Malnutrition in Argentina: Preliminary Results of a Population-Based Study. Nutrition 2003; 19: 115-9. [ Links ]
6. Waitzberg DL, Caiaffa P , Correia MI. Hospital malnutrition: The Brazilian National Survey (IBRANUTRI): a study of 4000 patients. Nutrition 2001;17: 573-80. [ Links ]
7. Santana Porben S. The state of the provision of nutritional care to hospitalized patients. Results fron The Elan-Cuba study. Clin Nutr 2006; 25: 1015-29. [ Links ]
8. Correia MI, Campos, AC. Prevalence of Hospital Malnutrition in Latin America: The Multicenter ELAN Study. Nutrition 2003;19: 823-5. [ Links ]
9. Bavelaar JW, Otter CD, Van Bodegraven AA, Thijs A, van Bokhorstde van der Schueren, MA. Diagnosis and treatment of (disease-related) in-hospital malnutrition: The performance of medical and nursing staff. Clin Nutr 2008; 27: 431-8. [ Links ]
10. Butterworth CH. The skeleton in the hospital closet. Nutrition Today 1974; 9: 4-8. [ Links ]
11. de Ulíbarri JI. La desnutrición hospitalaria. Nutr Hosp 2003; 53-6. [ Links ]
12. Detsky A, McLaughlin J, Baker J, Johnston N, Whittaker S, Mendelson SA, et al. What is subjective global assessment of nutritional status? JPEN 1987; 11: 8-13. [ Links ]
13. Butterworth CH. The skeleton in the hospital closet. Nutrition Today 1974; 94-8. [ Links ]
14. McWhirter JP, Pennington CR. The incidence and recognition of malnutrition in hospitals. Br Med J 1994; 308: 945-8. [ Links ]
15. de Ulibarri Pérez JI, Picon Cesar MJ, García Benavent E, Mancha Alvarez Estrada A. Detección precoz y desnutrición hospitalaria. Nutr Hosp 2002; 17: 139-46. [ Links ]
16. Singh H, Watt K, Veitch R, Cantor M, Duerksen DR. Malnutrition is prevalent in hospitalized medical patients: are housestaff identifying the malnourished patient. Nutrition 2006; 22: 350-4. [ Links ]
17. Chima CS, Barco K, Dewitt MLA, Maeda M, Teran JC, Mullen KD. Relationship of Nutritional Status to Length of Stay, Hospital Costs, and Discharge Status of Patients Hospitalized in the Medicine Service. J Am Diet Assoc 1997; 97: 975-8. [ Links ]
18. Ockenga J, Freudenreich M, Zakonsky R, Norman K, Pirlich M, Lochs H. Nutritional assessment and management in hospitalised patients: implication for DRG-based reimbursement and health care quality. Clin Nutr 2005; 24: 913-9. [ Links ]
19. Norman K, Pichard C, Lochs H, Pirlich M. Prognostic impact of disease-related malnutrition. Clin Nutr 2008; 27: 5-15. [ Links ]
20. Correia MI, Waitzberg DL. The impact of malnutrition on morbidity, mortality, length of hospital stay and costs evaluated through a multivariate model analysis. Clin Nutr 2003; 22: 235-9. [ Links ]
21. Kruizenga HM, Wierdsma NJ, van Bokhorstde van der Schueren MAE, Hollander HJ, Jonkers-Schuitema CF, van der Heijden E, et al. Screening of nutritional status in The Netherlands. Clin Nutr 2003; 22: 147-52. [ Links ]
22. Rasmussen HH, Kondrup J, Staun M, Ladefoged K, Kristensen H, Wengler A. Prevalence of patients at nutritional risk in Danish hospitals. Clin Nutr 2004; 23: 1009-15. [ Links ]
23. Edington J, Boorman J, Durrant ER, Perkins A, Giffin CV, James R, et al. Prevalence of malnutrition on admission to four hospitals in England. The Malnutrition Prevalence Group. Clin Nutr 2000; 19: 191-5. [ Links ]
24. de Ulíbarri, JI, González-Madroño A, N. de Villar GP, González P, González B, Mancha A, et al. A tool for controlling nutritional status. First validation in a hospital population. Nutr Hosp 2005; 20: 38-45. [ Links ]
25. Villalobos Gámez JL, García-Almeida JM, Guzmán de Damas JM, Rioja Vázquez R, Osorio Fernández D, Rodríguez-García LM, del Río Mata J, et al. Proceso INFORNUT: validación de la fase de filtro -FILNUT- y comparación con otros métodos de detección precoz de desnutrición hospitalaria. Nutr Hosp 2006; 21: 491-504. [ Links ]
26. Valero MA, Díez L, El Kadaoui N, Jiménez AE, Rodríguez H y M. León. ¿Son las herramientas recomendadas por la ASPEN y la ESPEN equiparables en la valoración del estado nutricional? Nutr Hosp 2005, 20: 259-67. [ Links ]
27. de Ulíbarri Pérez JI, Fernández G, Rodríguez Salvanés F y Díaz López AM. Cribado nutricional; control de la desnutrición clínica con parámetros analíticos. Nutr Hosp 2014; 29: 797-811. [ Links ]
28. Santana Porbén S y Barreto Penié J. Grupos de Apoyo Nutricional en un entorno hospitalario. Tamaño, composición, relaciones, acciones. Nutr Hosp 2007; 22: 68-84. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Julia Maria Rodríguez Bugueiro.
Servicio de Nutrición.
Hospital de Alta Complejidad en Red "El Cruce" Dr. Néstor C. Kirchner.
Av. Calchaquí 5401, Florencio Varela.
1888 Buenos Aires. Argentina.
E-mail: juliarodb@gmail.com
Recibido: 19-XII-2013.
1.a Revisión: 12-III-2014.
Aceptado: 18-V-2014.