Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Nutrición Hospitalaria
versão On-line ISSN 1699-5198versão impressa ISSN 0212-1611
Nutr. Hosp. vol.33 no.1 Madrid Jan./Fev. 2016
https://dx.doi.org/10.20960/nh.20
54. Paineau DL, Beaufils F, Boulier A, Cassuto DA, Chwalow J, Combris P, et al. Family dietary coaching to improve nutritional intakes and body weight control. Arch Pediatr Adolesc Med 2008;162(1):34-43. [ Links ]
55. Paineau D, Beaufils F, Boulier A, Cassuto DA, Chwalow J, Combris P, et al. The cumulative effect of small dietary changes may significantly improve nutritional intakes in free-living children and adults. Eur J Clin Nutr 2010;64(8):782-91. [ Links ]
56. Zambrana MS. The effect of a supplemental telephonic physical activity coaching program for treating obesity: a randomized controlled trial. Diss. University of Minnesota; 2013. [ Links ]
57. Sherwood NE, Jeffery RW, Welsh EM, VanWormer J, Hotop AM. The Drop It At Last (DIAL) Study: Six month results of a phone based weight loss trial. Am J Health Promot 2010;24(6):378-83. [ Links ]
58. Gabriele JM, Carpenter BD, Tate DF, Fisher EB. Directive and nondirective e-coach support for weight loss in overweight adults. Ann Behav Med 2011;41(2):252-63. [ Links ]
59. Shahnazari M, Ceresa C, Foley S, Fon A, Zidaru E, Moody S. Nutrition-focused wellness coaching promotes a reduction in body weight in overweight us veterans. J Acad Nutr Diet 2013;113(7):928-35. [ Links ]
60. Greaney ML, Quintiliani LM, Warner ET, King DK, Emmons KM, Colditz GA, et al. Weight management among patients at community health centers: The "Be Fit Be Well" Study. Obes Weight Manag 2009;5(5):222-8. [ Links ]
61. Bennett GG, Warner ET, Glasgow RE, Askew S, Goldman J, Ritzwoller DP, et al. Obesity treatment for socioeconomically disadvantaged patients in primary care practice. Arch Intern Med 2012;172(7): 565-74. [ Links ]
62. Hersey JC, Khavjou O, Strange LB, Atkinson RL, Blair SN, Campbell S, et al. The efficacy and cost-effectiveness of a community weight management intervention: A randomized controlled trial of the health weight management demonstration. Prev Med 2012;54(1):42-9. [ Links ]
63. Wolf AM, Conaway MR, Crowther JQ, Hazen KY, Nadler JL, Oneida B, et al. Translating lifestyle intervention to practice in obese patients with type 2 diabetes. Diabetes Care 2004;27:1570-6. [ Links ]
64. Jerome GJ, Yeh HC, Dalcin A, Reynolds J, Gauvey-Kern ME, Charleston J, et al. Treatment of obesity in primary care practice: The practice based opportunities for weight reduction (POWER) Trial at Johns Hopkins. Obes Weight Manag 2009;5(5):216-21. [ Links ]
65. Appel LJ, Clark JM, Yeh HC, Wang NY, Coughlin JW, Daumit G, et al. Comparative effectiveness of weight-loss interventions in clinical practice. N Engl J Med 2011;365 (21):1959-68. [ Links ]
66. Lin PH, Wang Y, Levine E, Askew S, Lin S, Chang C, et al. A text messaging-assisted randomized lifestyle weight loss clinical trial among overweight adults in Beijing. Obesity 2014;22(5):29-37. [ Links ]
67. Arem H, Irwin M. A review of web-based weight loss interventions in adults. Obes Rev 2011;12(5):236-43. [ Links ]
68. Yanovsky SZ. Obesity treatment in primary care. Are we there yet? N Engl J Med 2011;365(21):2030-1. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Jaume Giménez Sánchez.
Nutritional Coaching.
Gran Vía de les Corts Catalanes, 620,
5o-4a A
08007 Barcelona
e-mail: info@nutritionalcoaching.com
Recibido: 30/07/15
Aceptado: 16/09/15
En el caso de la población infantil, el polimorfismo Pro/Ala del gen se asocia con un aumento de la casa corporal y en consecuencia, del índice de masa corporal (IMC) en niños en tratamiento con hormona del crecimiento (GH). Sin embargo, como ocurre en la población adulta, no parece existir una relación con el aumento del riesgo cardiovascular ni antes ni durante el tratamiento (36).
GENES IMPLICADOS EN EL METABOLISMO LIPÍDICO
Como se ha comentado, el metabolismo lipídico puede ejercer un papel de gran importancia sobre el riesgo cardiovascular. Los procesos metabólicos se encuentran regulados por multitud de genes cuyas variantes pueden ejercer influencia sobre dicho riesgo. Así, se ha observado que algunas variantes de los genes ApoB, LPA y LIPA están involucradas en el metabolismo lipídico.
El polimorfismo rs10455872 del gen LPA se relaciona con el LDL, disminuyendo la respuesta de éste al tratamiento con estatinas. Por eso, se utiliza como marcador de enfermedad coronaria. Los pacientes con este alelo presentan un riesgo más elevado de padecer un accidente coronario, inclusive si se encuentra en seguimiento con un tratamiento con estatinas (63). Además, la carga genética puede influir de manera indirecta sobre el riesgo cardiovascular. Sobre dicho riesgo afectan factores como la calcificación de la válvula aórtica, cuyo riesgo está mediado por variantes genéticas del gen LPA (64,65). Un ejemplo similar sería el de la calcificación de la arteria coronaria, influida también por diferentes polimorfismos en los loci de los genes 9p21 y PHACTR1 (49,66).
Lo mismo ocurre con el gen lipasa C hepática (LIPC), situado en el cromosoma 15 y encargado de la hidrólisis de TG, cuya relación e influencia sobre el colesterol HDL no se ha establecido claramente, aunque parezca ser una relación de tipo inverso (43). La influencia que este gen presenta sobre el metabolismo de los glicerofosfolípidos (42) podría también modificar las concentraciones plasmáticas de los mismos. En niños el polimorfismo -514T se ha relacionado con niveles más elevados de HDL (32).
GEN MTHFR
Este gen permite predecir el riesgo cardiovascular de un individuo desde el momento de la gestación debido a su implicación en la metilación de la homocisteína (67). De esta forma, los polimorfismos C677T y T677T del gen MTHFR se asocian con un riesgo congénito de fallo cardíaco en la población china (68-70), así como de EC (71). La suplementación de la dieta de las madres con ácido fólico parece ejercer cierto papel protector (69,70) al respecto. También se ha encontrado esta relación en la población turca, en la que se observó una asociación entre el polimorfismo MTHFR c.677C>T y la EC (67). Asimismo, se relaciona con un incremento de la hipertensión, lo que no ocurre con el MTHFR A1298C (72). Este último polimorfismo (A1298C), sin embargo, sí se asocia con el aumento en el riesgo de infarto e isquemia en población asiática (73).
CITOCROMO P450
Sobre el riesgo cardiovascular, concretamente sobre el infarto de miocardio, puede ejercer un papel importante el citocromo P450 (CYP1A2), encargado de la detoxificación y eliminación de muchos de los xenobióticos que se incorporan al organismo. En esta asociación influye en gran medida el consumo de cafeína, que parece incrementar el riesgo de infarto en todos aquellos individuos que presentan esta vía metabólica deteriorada (44).
FACTOR V DE COAGULACIÓN O FACTOR DE LEIDEN (FVL)
Un factor de gran importancia que condiciona gran parte de los problemas cardiovascular es el papel que ejerce el proceso de coagulación. Como marcador de trombosis venosa se emplea el FVL, que constituye un factor de riesgo moderado de tromboembolismo venoso (45,46). En otro estudio (74) no se aprecia relación entre el FVL como factor de riesgo de trombosis arterial en individuos adultos.
Sobre el riesgo de tromboembolismo venoso influyen también variantes del gen de la protrombina (PT20210A) que, junto con el FVL, ejercen un mayor impacto y un aumento significativo del riesgo (45,75). En el caso de la población infantil, un estudio sobre accidente isquémico perinatal determinó la relación entre la presencia del FVL en madre e hijos y el aumento del riesgo de trombofilia (76).
Finalmente, la mutación citada anteriormente de la protrombina (PT20210A), se asocia con accidente isquémico en adultos jóvenes -pudiendo ser mayor la asociación en aquellos que lo muestren en edades tempranas (75)- así como con una mayor incidencia de aneurisma aórtico, ya que este último se relaciona con el aumento de la fibrinólisis y en consecuencia de la generación de trombina (77).
GEN VKORC
La carga genética de un individuo puede también interferir de manera indirecta sobre las enfermedades cardiovasculares al influir sobre los fármacos que las controlan. Es lo que ocurre con el polimorfismo VKORC1 en el gen que codifica para una de las subunidades del complejo vitamina K epóxido reductasa (78). Los distintos polimorfismos que pueden aparecer en dicho locus genético constituyen un papel de gran importancia sobre la regulación y dosificación de fármacos como la warfarina, anticoagulante oral empleado en casos de accidente isquémico, entre otros (79,80).
Su dosis puede sufrir variaciones entre los distintos individuos y etnias (81), que requerirán una mayor o menor dosis prescrita del medicamento para conseguir la anticoagulación deseada.
Por ejemplo, los portadores del genotipo 1173TT requieren una dosis de warfarina mucho menor que los individuos que presentan el genotipo CC o aquellos pacientes con el genotipo CT. Se ha estudiado también el polimorfismo 3730GA asociado a la dosis media de warfarina diaria necesaria. En este caso, los portadores del genotipo GG tienen una menor necesidad de dosis medicamentosa (78).
Por otra parte, se han intentado desarrollar métodos de laboratorio que permitan detectar los alelos del gen presentes en cada sujeto, de tal manera que se identifiquen las variantes de mayor prevalencia en una población. El estudio fue llevado a cabo en una población con un mayor predominio de tres grupos étnicos: malasios, población china y población de origen indio. De esta forma, se ha logrado conocer la similitud genética, al respecto de este gen, que existe entre la población de Malasia y la población de origen chino. Sin embargo, las diferencias en la población india son significativas. En ella se ha observado una presencia mayor del alelo 1639G frente a los otros dos grupos étnicos (82) y, en definitiva, frente al total de la población de la región estudiada.
El VKORC1 parece mantener relación, no solo con el control de la anticoagulación, sino también con la aparición de accidente cerebrovascular isquémico en población china, pudiendo actuar como factor de riesgo o factor protector. Por medio de un estudio de casos y controles se ha observado que el haplotipo 1639G-1173C se asocia con un mayor riesgo de padecer accidente cerebrovascular frente al 1639A-1173T, que reduce el riesgo del mismo (83), al actuar como factor protector.
Por tanto, como se ha visto, la carga genética puede influir de manera directa sobre el riesgo cardiovascular o de manera indirecta, modificando factores de riesgo para EC o actuando sobre la medicación empleada para tratarla. Se han identificado un gran número de genes relacionados, en mayor o menor medida, con la EC pero sigue siendo necesario ampliar el estudio genético para la obtención de nuevos datos.
Bibliografía
1. Who.int (Internet). The top 10 causes of death (actualizado may 2014; citado may 2015). Disponible en: http://www.who.int/mediacentre/factsheets/fs310/en/. [ Links ]
2. Who.int (Internet). Cardiovascular diseases (actualizado ene 2015; citado may 2015). Disponible en: http://www.who.int/mediacentre/factsheets/fs317/en/. [ Links ]
3. Binh TQ, Phuong PT, Nhung BT, Tung do D. Metabolic syndrome among a middle-aged population in the Red River Delta region of Vietnam. BMC Endocr Disord 2014;14:77. [ Links ]
4. Feoli AM, Macagnan FE, Piovesan CH, Bodanese LC, Siqueira IR. Xanthine oxidase activity is associated with risk factors for cardiovascular disease and inflammatory and oxidative status markers in metabolic syndrome: effects of a single exercise session. Oxid Med Cell Longev 2014;2014:587083. [ Links ]
5. Chang YH, Hsieh MC, Wang CY, Lin KC, Lee YJ. Reassessing the benefits of statins in the prevention of cardiovascular disease in diabetic patients: a systematic review and meta-analysis. Rev Diabet Stud 2013;10(2-3):157-70. [ Links ]
6. Jenkins DJ, Kendall CW, Marchie A, Josse AR, Nguyen TH, Faulkner DA, et al. Almonds reduce biomarkers of lipid peroxidation in older hyperlipidemic subjects. J Nutr 2008;138(5):908-13. [ Links ]
7. Nishi SK, Kendall CW, Bazinet RP, Bashyam B, Ireland CA, Augustin LS, et al. Nut consumption, serum fatty acid profile and estimated coronary heart disease risk in type 2 diabetes. Nutr Metab Cardiovasc Dis 2014;24(8):845-52. [ Links ]
8. Nishi SK, Kendall CW, Gascoyne AM, Bazinet RP, Bashyam B, Lapsley KG, et al. Effect of almond consumption on the serum fatty acid profile: a dose-response study. Br J Nutr 2014;112(7):1137-46. [ Links ]
9. Wang X, Ouyang Y, Liu J, Zhu M, Zhao G, Bao W, et al. Fruit and vegetable consumption and mortality from all causes, cardiovascular disease, and cancer: systematic review and dose-response meta-analysis of prospective cohort studies. BMJ 2014;349:g4490. [ Links ]
10. Holmes MV, Dale CE, Zuccolo L, Silverwood RJ, Guo Y, Ye Z, et al. Association between alcohol and cardiovascular disease: Mendelian randomization analysis based on individual participant data. BMJ 2014;349:g4164. [ Links ]
11. Drogan D, Sheldrick AJ, Schütze M, Knüppel S, Andersohn F, di Giuseppe R. Alcohol consumption, genetic variants in alcohol deydrogenases, and risk of cardiovascular diseases: a prospective study and meta-analysis. PLoS One 2012;7(2):e32176. [ Links ]
12. Patra J, Taylor B, Irving H, Roerecke M, Baliunas D, Hohapatra S, et al. Alcohol consumption and the risk of morbidity and mortality for different stroke types-a systematic review and meta-analysis. BMC Public Health 2010;10:258. [ Links ]
13. Rückert IM, Schunk M, Holle R, Schipf S, Völzke H, Kluttig A. Blood pressure and lipid management fall far short in persons with type 2 diabetes: results from the DIAB-CORE Consortium including six German population-based studies. Cardiovasc Diabetol 2012;11:50. [ Links ]
14. Mejia-Lancheros C, Estruch R, Martínez-González MA, Salas-Salvadó J, Corella D, Gómez-Gracia E. Blood pressure values and depression in hypertensive individuals at high cardiovascular risk. BMC Cardiovasc Disord 2014;14:109. [ Links ]
15. Yeung A, Kiat H, Denniss AR, Cheema BS, Bensoussan A, Machliss B, et al. Randomised controlled trial of a 12 week yoga intervention on negative affective states, cardiovascular and cognitive function in post-cardiac rehabilitation patients. BMC Complement Altern Med 2014;14:411. [ Links ]
16. Cramer H, Lauche R, Haller H, Steckhan N, Michalsen A, Dobos G. Effects of yoga on cardiovascular disease risk factors: a systematic review and meta-analysis. Int J Cardiol 2014;173(2):170-83. [ Links ]
17. Swardfager W, Herrmann N, Cornish S, Mazereeuw G, Marzolini S, Sham L, et al. Exercise intervention and inflammatory markers in coronary artery disease: a meta-analysis. Am Heart J 2012;163(4):666-76. [ Links ]
18. Li J, Siegrist J. Physical activity and risk of cardiovascular disease: a meta-analysis of prospective cohort studies. Int J Environ Res Public Health 2012;9(2):391-407. [ Links ]
19. Semlitsch T, Jeitler K, Hemkens LG, Horvath K, Nagele E, Schuermann C, et al. Increasing physical activity for the treatment of hypertension: a systematic review and meta-analysis. Sports Med 2013;43(10):1009-23. [ Links ]
20. Cornelissen VA, Smart NA. Exercise training for blood pressure: a systematic review and meta-analysis. J Am Heart Assoc 2013;2(1):e004473. [ Links ]
21. Varbo A, Benn M, Tybjaerg-Hansen A, Grande P, Nordestgaard BG. TRIB1 and GCKR polymorphisms, lipid levels, and risk of ischemic heart disease in the general population. Arterioscler Thromb Vasc Biol 2011;31(2):451-7. [ Links ]
22. Montero D, Walther G, Benamo E, Pérez-Martín A, Vinet A. Effects of exercise training on arterial function in type 2 diabetes mellitus: a systematic review and meta-analysis. Sports Med 2013;43(11):1191-9. [ Links ]
23. Pattyn N, Cornelissen VA, Eshghi SR, Vanhees L. The effect of exercise on the cardiovascular risk factors constituting the metabolic syndrome: a meta-analysis of controlled trials. Sports Med 2013;43(2):121-33. [ Links ]
24. World Heart Federation. Types of heart disease observed in children and adolescents. 2012. Disponible en : http://www.world-heart-federation.org/press/fact-sheets/cvd-in-children-and-youth/ (Consultado el 8 julio 2015). [ Links ]
25. Friedemann C, Heneghan C, Mahtani K, Thompson M, Perera R, Ward A. Cardiovascular disease risk in healthy children and its association with body mass index: systematic review and meta-analysis. BMJ 2012;345:e4759. [ Links ]
26. Jones MR, Tellez-Plaza M, Navas-Acien A. Smoking, menthol cigarettes and all-cause, cancer and cardiovascular mortality: evidence from the National Health and Nutrition Examination Survey (NHANES) and a meta-analysis. PLoS One 2013;8(10):e77941. [ Links ]
27. Mäkinen VP, Civelek M, Meng Q, Zhang B, Zhu J, Levian C, et al. Integrative genomics reveals novel molecular pathways and gene networks for coronary artery disease. PLoS Genet 2014;10(7):e1004502. [ Links ]
28. Patel RS, Asselbergs FW, Quyyumi AA, Palmer TM, Finan CI, Tragante V, et al. Genetic variants at chromosome 9p21 and risk of first versus subsequent coronary heart disease events: a systematic review and meta-analysis. J Am Coll Cardiol 2014;63(21):2234-45. [ Links ]
29. Zhou J, Xu L, Huang RS, Huang Y, Le Y, Jiang D, et al. Apolipoprotein A5 gene variants and the risk of coronary heart disease: a case-control study and meta-analysis. Mol Med Rep 2013;8(4):1175-82. [ Links ]
30. Pi Y, Zhang L, Yang Q, Li B, Guo L, Fang C, et al. Apolipoprotein A5 gene promoter region -1131T/C polymorphism is associated with risk of ischemic stroke and elevated triglyceride levels: a meta-analysis. Cerebrovasc Dis 2012;33(6):558-65. [ Links ]
31. Zhai G, Li , Zhu C. ApoA5 -1131T/C polymorphism is associated with coronary artery disease in a Chinese population: a meta-analysis. Clin Chem Lab Med 2011;49(3):535-9. [ Links ]
32. Ramakrishnan L, Sachdev HS, Sharma M, Abraham R, Prakash S, Gupta D, et al. Relationship of ApoA5, PPARΥ and HL gene variants with serial changes in childhood body mass index and coronary artery disease risk factors in young adulthood. Lipids Health Dis 2011;10:68. [ Links ]
33. Cui G, Li Z, Li R, Huang J, Wang H, Zhang L. A functional variant in ApoA5/A4/C3/A1 gene cluster contributes to elevated triglycerides and severity of CAD by interfering with microRNA 3201 binding efficiency. J Am Coll Cardiol 2014;64(3):267-77. [ Links ]
34. Wang QY, Wang WJ, Wu L, Liu L, Han LZ. Meta-analysis of APOE epsilon2/epsilon3/epsilon4 polymorphism and cerebral infarction. J Neural Transm 2013;120(10):1479-89. [ Links ]
35. Niu Wq, Qi Y. Meta-based evidence for apolipoprotein E epsilon2/epsilon3/epsilon4 polymorphism in association with hypertension among Chinese. J Hum Hypertens 2011;25(12):725-31. [ Links ]
36. De Kort SW, Hokken-Koelega AC. The PPAR-gamma Pro12Ala polymorphism associates with weight gain during GH-treatment in short children born small for gestational age. Eur J Endocrinol 2010;162(1):49-52. [ Links ]
37. Wang Y, Liu C. Quantitativa evaluation of common polymorphism (rs1801282) in the PPARΥ2 gene and hypertension susceptibility. Gene 2012;502(2):159-62. [ Links ]
38. Liu J, Wang LN. Peroxisome proliferator-activated receptor gamma agonists for preventing recurrent stroke and other vascular events in patients with stroke or transient ischaemic attack. Cochrane Database Syst Rev 2014;1:CD010693. [ Links ]
39. Xu W, Xu J, Sun B, Chen H, Wang Y, Huang F, et al. The effect of PPARG gene polymorphisms on the risk of coronary heart disease: a meta-analysis. Mol Biol Rep 2013;40(2):875-84. [ Links ]
40. Ding S, Liu L, Zhuge QC, Yu Z, Zhang X, Xie J, et al. The meta-analysis of the association of PPARG P12A, C161T polymorphism and coronary heart disease. Wien Klin Wochenschr 2012;124(19-20):671-7. [ Links ]
41. Zhang LN, Liu PP, Zhou J, Huang RS, Yuan F, Fei LJ, et al. Positive correlation between variants of lipid metabolism-related genes and coronary heart disease. Mol Med Rep 2013;8(1):260-6. [ Links ]
42. Demirkan A, Van Duijn CM, Ugocsai P, Isaacs A, Pramstaller PP, Liebisch G, et al. Genome-wide association study identifies novel loci associated with circulating phospho- and sphingolipid concentrations. PLoS Genet 2012;8(2):e1002490. [ Links ]
43. Edmondson AC, Braund PS, Stylianou IM, Khera AV, Nelson CP, Wolfe ML, et al. Dense genotyping of candidate gene loci identifies variants associated with high-density lipoprotein cholesterol. Circ Cardiovasc Genet 2011;4(2):145-55. [ Links ]
44. El-Sohemy A, Cornelis MC, Kabagambe EK, Campos H. Coffee, CYP1A2 genotype and risk of myocardial infarction. Genes Nutr 2007;2(1):155-6. [ Links ]
45. Simone B, de Stefano V, Leoncini E, Zacho J, Martinelli I, Emmerich J, et al. Risk of venous thromboembolism associated with single and combined effects of Factor V Leiden, Prothrombin 20210A and Methylenetethraydrofolate reductase C677T: a meta-analysis involving over 11,000 cases and 21,000 controls. Eur J Epidemiol 2013;28(8):621-47. [ Links ]
46. Dentali F, Ageno W, Bozzato S, Malato A, Gianni M, Squizzato A, et al. Role of factor V Leiden or G20210A prothrombin mutation in patients with symptomatic pulmonary embolism and deep vein thrombosis: a meta-analysis of the literature. J Thromb Haemost 2012;10(4):732-7. [ Links ]
47. Angelakopoulou A, Shah T, Sofat R, Shah S, Berry DJ, Cooper J, et al. Comparative analysis of genome-wide association studies signals for lipids, diabetes, and coronary heart disease: Cardiovascular Biomarker Genetics Collaboration. Eur Heart J 2012;33(3):393-407. [ Links ]
48. Kim DS, Smith JA, Bielak LF, Wu CY, Sun YV, Sheedy PF, et al. The relationship between diastolic blood pressure and coronary artery calcification is dependent on single nucleotide polymorphisms on chromosome 9p21.3. BMC Med Genet 2014;15:89. [ Links ]
49. O'Donnell CJ, Kavousi M, Smith AV, Kardia SL, Feitosa MF, Hwang SJ, et al. Genome-wide association study for coronary artery calcification with follow-up in myocardial infarction. Circulation 2011;124(25):2855-64. [ Links ]
50. Svensson PA, Wahlstrand B, Olsson M, Froguel P, Falchi M, Bergman RN, et al. CDKN2B expression and subcutaneous adipose tissue expandability: possible influence of the 9p21 atherosclerosis locus. Biochem Biophys Res Commun 2014;446(4):1126-31. [ Links ]
51. Congrains A, Kamide K, Oguro R, Yasuda O, Miyata K, Yamamoto E, et al. Genetic variants at the 9p21 locus contribute to aterosclerosis through modulation of ANRIL and CDKN2A/B. Atherosclerosis 2012;220(2):449-55. [ Links ]
52. Kojima Y, Downing K, Kundu R, Miller C, Dewey F, Lancero H, et al. Cyclin-dependent kinase inhibitor 2B regulates efferocytosis and atherosclerosis. J Clin Invest 2014;124(3):1083-97. [ Links ]
53. Li YY, Wu XY, Xu J, Qian Y, Zhou CW, Wang B. Apo A5 -1131T/C, FgB -455G/A, -148C/T, and CETP TaqIB gene polymorphisms and coronary artery disease in the Chinese population: a meta-analysis of 15,055 subjects. Mol Biol Rep 2013;40(2):1997-2014. [ Links ]
54. Zhang Z, Peng B, Gong RR, Gao LB, Du J, Fang DZ, et al. Apolipoprotein A5 polymorphisms and risk of coronary artery disease: a meta-analysis. Biosci Trends 2011;5(4):165-172. [ Links ]
55. Anthopoulos PG, Hamodrakas SJ, Bagos PG. Apolipoprotein E polymorphisms and type 2 diabetes: a meta-analysis of 30 studies including 5423 cases and 8197 controls. Mol Genet Metab 2010;100(3):283-91. [ Links ]
56. Landázuri P, Loango N, Gallego ML, Restrepo B. Diferencias de sexo, edad y lípidos plasmáticos asociadas al polimorfismo de la apolipoproteína E en un grupo de escolares de Quindío, Colombia. Biomédica 2009;29:382-91. [ Links ]
57. Rannikmäe K, Kalaria RN, Greenberg SM, Chui HC, Schmitt FA, Samarasekera N, et al. APOE associations with severe CAA-associated vasculopathic changes: collaborative meta-analysis. J Neurol Neurosurg Psychiatry 2014;85(3):300-5. [ Links ]
58. Samarasekera N, Smith C, Al-Shahi-Salman R. The association between cerebral amyloid angiopathy and intracerebral haemorrhage: systematic review and meta-analysis. J Neurol Neurosyrg Psychiatry 2012;83(3):275-81. [ Links ]
59. Atabek ME, Özkul Y, Eklioglu BS, Kurtoglu S, Baykara M. Association between Apolipoprotein E polymorphism and subclinic atherosclerosis in patients with type 1 Diabetes Mellitus. J Clin Res Pediatr Endocrinol 2012;4(1):8-13. [ Links ]
60. Zhang MD, Gu W, Qiao SB, Zhu EJ, Zhao QM, Ly SZ. Apolipoprotein E gene polymorphism and risk for coronary heart disease in the Chinese population: a meta-analysis of 61 studies including 6634 cases and 6393 controls. PLoS One 2014;9(4):e95463. [ Links ]
61. Stoumpos S, Hamodrakas SJ, Anthopoulos PG, Bagos PG. The association between apolipoprotein E gene polymorphisms and essential hypertension: a meta-analysis of 45 studies inclugind 13,940 cases and 16,364 controls. J Hum Hypertens 2013;27(4):245-55. [ Links ]
62. Wu Z, Lou Y, Jin W, Liu Y, Lu L, Lu G. The C161T polymorphism in the peroxisome proliferator activated receptor gamma gene (PPARΥ) is associated with risk of coronary artery disease: a meta-analysis. Mol Biol Rep 2013;40(4):3101-12. [ Links ]
63. Donnelly LA, Van Zuydam NR, Zhou K, Tavendale R, Carr F, Maitland-Van der Zee AH, et al. Robust association of the LPA locus with low-density lipoprotein cholesterol lowering response to statin treatment in a meta-analysis of 30467 individuals from both randomized control trials and observational studies and association with coronary artery disease outcome during statin treatment. Pharmacogenet Genomics 2013;23(10):518-25. [ Links ]
64. Thanassoulis G, Campbell CY, Owens DS, Smith JG, Smith AV, Peloso GM, et al. Genetic associations with valvular calcification and aortic stenosis. N Engl J Med 2013;368(6):503-12. [ Links ]
65. Helgadottir A, Gretarsdottir S, Thorleifsson G, Holm H, Patel RS, Gudnason T. Apolipoprotein (a) genetic sequence variants associated with systematic atherosclerosis and coronary atherosclerotic burden but not with venous thromboembolism. J Am Coll Cardiol 2012;60(8):722-9. [ Links ]
66. Wojczynski MK, Li M, Bielak LF, Kerr KF, Reiner AP, Wong ND. Genetics of coronary artery calcification among African Americans, a meta-analysis. BMC Med Genet 2013;14:75. [ Links ]
67. Bozok Çetintaş V, Gündüz C. Association between polymorphism of MTHFR c.677C>T and risk of cardiovascular disease in Turkish population: a meta-analysis for 2,780 cases and 3,022 controls. Mol Biol Rep 2014;41(1):397-409. [ Links ]
68. Chen KH, Chen LL, Li WG, Fang Y, Huang GY. Maternal MTHFR C677T polymorphism and congenital heart defect risk in the Chinese Han population: a meta-analysis. Genet Mol Res 2013;12(4):6212-9. [ Links ]
69. Wang W, Wang Y, Gong F, Zhu W, Fu S. MTHFR C677T polymorphism and risk of congenital heart defects: evidence from 29 case-control and TDT studies. PLoS One 2013;8(3):e58041. [ Links ]
70. Van Beynum IM, Kapusta L, den Heijer M, Vermeulen SH, Kouwenberg M, Daniëls O, et al. Maternal MTHFR 677C>T is a risk factor for congenital heart defects: effect modification by periconceptional folate supplementation. Eur Heart J 2006;27(8):981-7. [ Links ]
71. Zhang MJ, Li JC, Yin YW, Li BH, Liu Y, Liao SQ, et al. Association of MTHFR C677T polymorphism and risk of cerebrovascular disease in Chinese population: an updated meta-analysis. J Neurol 2014;261(5):925-35. [ Links ]
72. Wu YL, Hu CY, Lu SS, Gong FF, Feng F, Qian ZZ, et al. Association between methylenetetrahydrofolate reductase (MTHFR) C677T/A1298C polumorphisms and essential hypertension: a systematic review and meta-analysis. Metabolism 2014;63(12):1503-11. [ Links ]
73. Lv Q, Lu J, Wu W, Sun H, Zhang J. Association of the methylenetetrahydrofolate reductase gene A1298C polymorphism with stroke risk based on a meta-analysis. Genet Mol Res 2013;12(4):6882-94. [ Links ]
74. Cushman M, Rosendaal FR, Psaty BM, Cook EF, Valliere J, Kuller LH, et al. Factor V Leiden is not a risk factor for arterial vascular disease in the elderly: results from the Cardiovascular Health Study. Thromb Haemost 1998;79(5):912-5. [ Links ]
75. Jiang B, Ryan KA, Hamedani A, Cheng Y, Sparks MJ, Koontz D, et al. Prothrombin G20210A mutation is associated with young-onset stroke: the genetics of early-onset stroke study and meta-analysis. Stroke 2014;45(4):961-7. [ Links ]
76. Simchen MJ, Goldstein G, Lubetsky A, Strauss T, Schiff E, Kenet G. Factor V Leiden and antiphospholipid antibodies in either mother or infants increase the risk for perinatal arterial ischemic stroke. Stroke 2009;40(1):65-70. [ Links ]
77. Sidloff DA, Stather PW, Choke E, Bown MJ, Sayers RD. A systematic review and meta-analysis of the association between markers of hemostasis and abdominal aortic aneurysm presence and size. J Vasc Surg 2014;59(2):528-35. [ Links ]
78. D'Andrea G, D'Ambrosi RL, Di Perna P, Chetta M, Santacroce R, Brancaccio V, et al. A polymorphism in the VKORC1 gene is associated with an interindividual variability in the dose-anticoagulant effect of warfarin. Blood 2005;105(2):645-9. [ Links ]
79. Liew AY, Eikelboom JW, Connolly SJ, O' Donnell M, Hart RG. Efficacy and safety of warfarin vs. antiplatelet therapy in patients with systolic heart failure and sinus rhythm: a systematic review and meta-analysis of randomized controlled trials. Int J Stroke 2014;9(2):199-206. [ Links ]
80. Sardar P, Chatterjee S, Wu WC, Lichstein E, Ghosh J, Aikat S, et al. New oral anticoagulants are not superior to warfarin in secondary prevention of stroke or transient ischemic attacks, but lower the risk of intracranial bleeding: insights from a meta-analysis and indirect treatment comparisons. PLoS One 2013;8(10):e77694. [ Links ]
81. Yang L, Ge W, Yu F, Zhu H. Impact of VKORC1 gene polymorphism on interindividual and interethnic warfarin dosage requirement--a systematic review and meta-analysis. Thromb Res 2010;125(4):e159-66. [ Links ]
82. Yung C, Wan AZ, Zukurnai Y, Siew HG. A new nested allele-specific multiplex polymerase chain reaction method for haplotyping of VKORC1 gene to predict warfarin sensitivity. BioMed Research International 2014;2014:316310. DOI: 10.1155/2014/316310. [ Links ]
83. Zhang H, Yang L, Feng Q, Fan Y, Zheng H, He Y. Association between VKORC1 gene polymorphisms and ischemic cerebrovascular disease in Chinese Han population. J Mol Neurosci 2014;53(2):166-70. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Ismael San Mauro Martín.
Departamento de Medicina.
Universidad Complutense de Madrid.
Plaza de Ramón y Cajal, s/n.
28030. Madrid
e-mail: ismasmm@gmail.com
Recibido: 17/09/15
Aceptado: 27/10/15
Chromium supplementation in patients with type 2 diabetes and high risk of type 2 diabetes: a meta-analysis of randomized controlled trials
Suplementación con cromo en pacientes con diabetes tipo 2 y elevado riesgo de diabetes tipo 2: un metaanálisis de ensayos clínicos aleatorizados
Ismael San Mauro Martín1, Ana María Ruiz León1, María Alicia Camina Martín2, Elena Garicano Vila1, Luis Collado-Yurrita3, Beatriz de Mateo-Silleras2 and María de Paz Redondo del Río2
1 Research Centers of Nutrition and Health. Madrid, Spain.
2 Department of Nutrition and Food Science. Faculty of Medicine. Universidad de Valladolid. Valladolid, Spain.
3 Medicine Department. Universidad Complutense de Madrid. Madrid, Spain
ABSTRACT
Introduction: Chromium is an essential trace mineral for carbohydrate and lipid metabolism, which is currently prescribed to control diabetes mellitus. Results of previous systematic reviews and meta-analyses of chromium supplementation and metabolic profiles in diabetes have been inconsistent.
Aim: The objective of this meta-analysis was to assess the effects on metabolic profiles and safety of chromium supplementation in type 2 diabetes mellitus and cholesterol.
Methods: Literature searches in PubMed, Scopus and Web of Science were made by use of related terms-keywords and randomized clinical trials during the period of 2000-2014.
Results: Thirteen trials fulfilled the inclusion criteria and were included in this systematic review. Total doses of Cr supplementation and brewer's yeast ranged from 42 to 1,000 µg/day, and duration of supplementation ranged from 30 to 120 days. The analysis indicated that there was a significant effect of chromium supplementation in diabetics on fasting plasma glucose with a weighted average effect size of -29.26 mg/dL, p = 0.01, CI 95% = -52.4 to -6.09; and on total cholesterol with a weighted average effect size of -6.7 mg/dL, p = 0.01, CI 95% = -11.88 to -1.53.
Conclusions: The available evidence suggests favourable effects of chromium supplementation on glycaemic control in patients with diabetes. Chromium supplementation may additionally improve total cholesterol levels.
Key words: Type 2 diabetes. Hyperglycaemia. HbA1c. Cholesterol. Chromium. Randomized controlled trial.
RESUMEN
Introducción: el cromo es un oligoelemento esencial para el metabolismo de carbohidratos y lípidos, que actualmente está prescrito para controlar la diabetes mellitus. Los resultados de las revisiones sistemáticas anteriores y metaanálisis de los suplementos de cromo y de perfiles metabólicos en diabetes han sido inconsistentes.
Objetivo: el objetivo de este metaanálisis fue evaluar los efectos sobre los perfiles y la seguridad de la suplementación de cromo en la diabetes mellitus tipo 2 y el colesterol.
Métodos: se realizaron búsquedas bibliográficas en PubMed, Scopus y Web of Science mediante el uso de palabras clave relacionadas y ensayos clínicos aleatorios durante el período de 2000-2014.
Resultados: trece ensayos cumplieron los criterios de inclusión y se incluyeron en esta revisión sistemática. Las dosis totales de la suplementación con Cr y levadura de cerveza oscilaron desde 42 hasta 1.000 µg/día, y la duración de la suplementación varió de 30 a 120 días. El análisis indicó que hubo un efecto significativo de la suplementación de cromo en los diabéticos en la glucemia en ayunas, con un tamaño del efecto promedio ponderado de -29,26 mg/dl, p = 0,01, IC del 95% = -52,4 a -6,09; y sobre el colesterol total, con un efecto promedio ponderado de -6,7 mg/dl, p = 0,01, IC del 95% = -11,88 a -1,53.
Conclusiones: la evidencia disponible sugiere efectos favorables de la administración de suplementos de cromo sobre el control glucémico en pacientes con diabetes. Los complementos de cromo pueden además mejorar los niveles de colesterol total.
Palabras clave: Diabetes tipo 2. Hiperglucemia. HbA1c. Colesterol. Cromo. Ensayo clínico controlado aleatorizado.
Introduction
Chromium (Cr) is a trace element widely distributed in the earth's crust, which usually occurs naturally either in a Cr (III) or Cr (VI) oxidation state (1). Foods and supplements mainly contain Cr (III) (2,3). The highest concentrations (> 100 µg/kg) can be found in condiments and spices, cocoa, molasses, pure sugar, walnuts, dry corn, seafood, butter and oil; while the lowest (<100 µg/kg) can be found in meat, grains, cereals, starch, refined rice, vegetables, fruits, milk and dairy products (4). Nevertheless, chromium content can vary considerably depending, for example, on the geographic zone and the soil type (3,4).
Some studies have observed that Cr (III) could improve insulin action (5-7), but the relation between Cr and insulin is not well known. This element also could participate in lipid metabolism and could have some effect on body composition (7). However, these effects are controversial, and scientific evidence seems to be stronger towards glycaemia. For this reason Cr (III) supplements, which are considered safe, are often recommended to type 2 diabetes mellitus (DM) diagnosed patients. For instance, recently the European Food Safety Agency (EFSA) established the Daily Tolerable Intake of Cr in 300 µg/kg of body weight (4), a much larger amount than the daily chromium intake of European people that was estimated around 0.6-5.9 µg/kg of body weight (4).
However, some randomized controlled trials (RCTs) had demonstrated that Cr (III) supplementation lead a significant improvement in some alterations associated with type 2 DM. By contrast, some RCTs reported no additional protection provided by Cr (III).
Given the controversies of impact of Cr (III) on alterations associated with type 2 DM, in the present study, we performed a meta-analysis of single and double-blind, randomized, placebo controlled trials, where participants diagnosed of type 2 DM or glucose intolerants were supplemented with Cr (III) in different formulations.
Methods
Systematic literature search in electronic databases PubMed, Cochrane, Clinicaltrials.gov, Scopus and Web of Science was made using the following MeSH terms and key words: ("diabetes mellitus" [MeSH Terms] OR ("diabetes" [All Fields] AND "mellitus" [All Fields]) OR "diabetes mellitus" [All Fields] OR "diabetes" [All Fields] OR "diabetes insipidus" [MeSH Terms] OR ("diabetes" [All Fields] AND "insipidus" [All Fields]) OR "diabetes insipidus" [All Fields]) AND ("chromium" [MeSH Terms] OR "chromium" [All Fields]) AND (Randomized Controlled Trial [ptyp] AND "humans" [MeSH Terms]), until 2014.
Eligible studies were only double or single-blind, parallel group, placebo-controlled, randomized trials comparing Cr mono or combined supplementation at least for 30 days against placebo in type 2 DM patients. Two reviewers independently screened full papers, and disagreements were resolved by a third author. The outcomes of interest were fasting plasma glucose (FPG), glycosilated hemoglobin (HbA1c), total cholesterol (TC), high-density lipoprotein cholesterol (HDL-C), low-density lipoprotein cholesterol (LDL-C) and triglycerides (TG). All duplicated articles, as well as those that did not meet the aforementioned inclusion criteria were excluded.
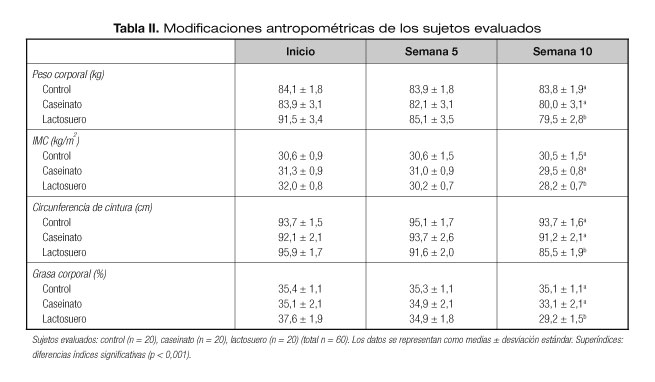
Data from individual studies were abstracted and methodological quality of trials was evaluated independently by two authors using Jadad scale (8). The score range from 0 to 3 points with a low quality report of score 1 or less and a high quality report of score at least 3 (Table I).
Statistical analysis was carried out using the SPSS® version 18.0 (SPSS, Chicago, IL, USA). Treatment effect was estimated with mean difference in the final values of outcome measure (HbA1c, FPG, lipid variables) between the treatment group and the placebo group. The pooled mean difference and estimated 95% confidence interval (95% CI) were calculated using the inverse variance-weighted method (9). The Cochran Q test was used to test heterogeneity and p < 0.10 was considered significant (10). In case of heterogeneity, the random effects model was used (9). Funnel plot and Egger's method (11) were used as publication bias indicator.
Results
SEARCH RESULTS ANS STUDY CHARACTERISTICS
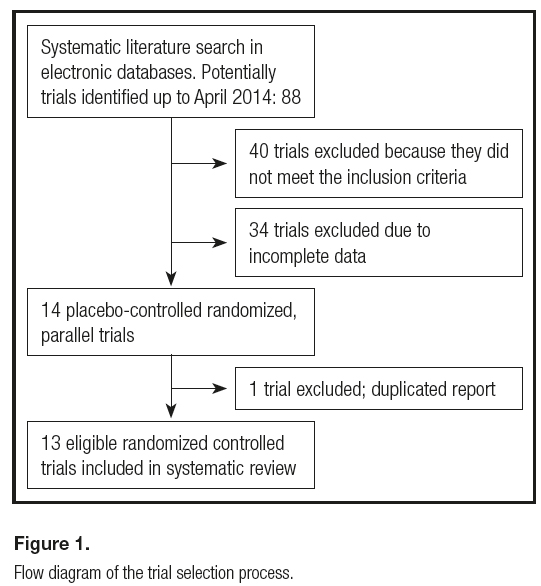
We initially identified 88 reports of Cr supplementation in type 2 DM. After screening, 40 reports were excluded because they did not meet the inclusion criteria, and 34 trials were excluded due to incomplete data. The remaining 14 reports were placebo-controlled randomized, parallel trials. Of these, one trial was rejected because this was a duplicate report.
Thirteen trials fulfilled the inclusion criteria and were included in this systematic review (Fig. 1). Formulations of Cr included chromium picolinate (CP), chromium picolinate and biotin combination (CPB); chromium nicotinate (NC), chromium dinicocysteinate (CDNC); chromium yeast (CY), brewer's yeast (BY), and chromium milk powder (CMP). Total doses of Cr supplementation and brewer's yeast ranged from 42 µg/day to 1.000 µg/day, and duration of supplementation ranged from 30 to 120 days (Table I).
META-ANALYSIS OF EFFECT OF Cr ON FPG IN TYPE 2 DM
The Cochrane Q test showed heterogeneity (p < 0.0001), so the random effects model was used. This meta-analysis, which incorporated data from a total of 12 studies (12-23) (843 participants) of the effect of Cr on FPG showed an effect size of weighted mean differences of FPG change in type 2 DM patients in Cr supplement therapy equal to -29.26 (95% CI = -52.44 to -6.09) mg/dL, p= 0.01 (Fig. 2). No publication bias was detected.
META-ANALYSIS OF EFFECT OF Cr ON HbA1c IN TYPE 2 DM
The Cochrane Q test indicated that studies were heterogeneous (p < 0.0001), so the random effects model was used. This meta-analysis incorporated data from a total of 9 studies (12,13,17,18,20,21,23) (734 participants), and results obtained showed that effect size of weighted mean differences of HbA1c change in type 2 DM patients in Cr supplement therapy was not significant: mean difference -0.41 (95% CI = -0.98 to 0.16)%, p= 0.16. No publication bias was detected.
META-ANALYSIS OF EFFECT OF Cr ON TC TYPE 2 DM
The Cochrane Q test showed homogeneity (p = 0.96), so the fixed effects model was used. This meta-analysis, which incorporated data from a total of 9 studies (13-17,22-24) (652 participants) of effect of Cr on TC showed an effect size of weighted mean differences of TC change in type 2 DM patients in Cr supplement therapy equal to -6.70 (95% CI = -11.88 to -1.53) mg/dL, p= 0.01. No publication bias was detected.
META-ANALYSIS OF EFFECT OF CR ON HDL-C IN TYPE 2 DM
The Cochrane Q test indicated that studies were heterogeneous (p < 0.0001), so the random effects model was used. This meta-analysis incorporated data from a total of 8 studies (13-17,20,23,24) (612 participants), and results obtained showed that effect size of weighted mean differences of HDL-C change in type 2 DM patients in Cr supplement therapy was not significant: mean difference -0.13 (95% CI = -2.04 to 1.77) mg/dL, p= 0.90. No publication bias was detected.
META-ANALYSIS OF EFFECT OF Cr ON LDL-C IN TYPE 2 DM
The Cochrane Q test showed heterogeneity (p < 0.0001), so the random effects model was used. This meta-analysis, which incorporated data from a total of 8 studies and 612 participants (13-17,20,23,24) on the effect of Cr on LDL-C showed a non significant effect size of weighted mean differences of LDL-C change in type 2 DM patients in Cr supplement therapy: -1.90 (95% CI = -7.56 to 3.76) mg/dL, p= 0.51. No publication bias was detected.
META-ANALYSIS OF EFFECT OF Cr ON TG IN TYPE 2 DM
The Cochrane Q test indicated that studies were heterogeneous (p < 0.0001), so the random effects model was used. This meta-analysis incorporated data from a total of 8 studies and 621 participants (13-15,17,19,22-24) and results obtained showed that effect size of weighted mean differences of TG change in type 2 DM patients in Cr supplement therapy was not significant: mean difference -9.78 (95% CI = -27.82 to 8.27) mg/dL, p = 0.29 (Fig. 3). No publication bias was detected.
Discussion
The results of the meta-analysis show an effect size of weighted mean differences of FPG (p = 0.01) and TC (p = 0.01) change in type 2 DM patients in Cr supplement therapy. On the contrary, an effect size of weighted mean differences of HbA1c (p = 0.16), HDL-C (p = 0.90), LDL-C (p = 0.51) and TG (p = 0.29) change in type 2 DM patients in Cr supplement therapy was not significant.
In relation to the effects on lipid profiles, some results of this meta-analysis are in line with that observed in Suksomboon et al. 2014 (25) review, in which no significant difference in LDL-C was observed between chromium monotherapy and placebo. Similarly, LDL-C level did not change with Cr plus biotin.
However, fifteen studies with 974 patients examined by them concluded that Cr single supplement (in the forms of CP, Cr chloride, CY, BY or Cr complexed with nicotinic acid) had no effect on TC level, while ours did. Likewise, TC did not improve with Cr combined with biotin.
By the same token, Cr monosupplementation significantly lowered TG level by 0.30 mM, particularly by treatment with CP and Cr combined with biotin, and increased HDL-C significantly but not by Cr combined with biotin; while we did not find any significant changes in any case.
Other sources of information (Abdollahi et al. [26]) claim that Cr does not affect HbA1c (p = 0.1) and lipids (p = 0.54 for TC, p = 0.18 for TG). They indicate that Cr has no benefit on lowering TC, HDL-C, LDL-C, VLDL-C, and TG that is consistent with previous reviews (27,28) and our meta-analyses, except for TC.
Previous meta-analyses and systematic reviews have indicated that Cr supplementation results in a significant lowering of FPG in diabetics but not in nondiabetics. However, sixteen studies with 809 participants (440 diabetics and 369 nondiabetics) were included in the analysis of Bailey 2014 (29), which indicated that there was no significant effect of Cr supplementation in diabetics or nondiabetics, with a weighted average effect size of 0.02 (SE = 0.07), p = 0.787, CI 95% = -0.12 to 0.16. Cr supplementation appears to provide no benefits to populations where Cr deficiency is unlikely.
Two of the most recent meta-analyses of diabetic subjects reported a significant lowering of FPG in type 2 DM (26,27). Patal et al. 2010 (27) analyzed two studies and reported a 0.92 mmol/L decrease in FPG of type 2 DM, while Abdollahi et al. 2013 (26) analyzed six studies and found a significant decrease in FPG of type 2 DM, which supplemented with Cr reduces FPG up to 7 mmol/L, p = < 0.0001, as we observed. Suksomboon et al. 2014 (25) also affirmed that Cr daily monosupplementation of 200 lg and up to 1,000 lg improved HbA1c and slightly decreased in effect on FPG.
These meta-analyses provide some evidence for effects of Cr supplementation on FPG in diabetic subjects but all have methodological limitations. These previous meta-analyses made no checks for publication bias except in the most recent analysis by Abdollahi et al. (26), and they used various methodologies to reach their conclusions.
Going into detail, the summary for effect size of weighted mean differences of HbA1c change "ΔHbA1c" in diabetic patients in Cr supplement therapy for seven included trials comparing to placebo was -0.33 with 95% CI = -0.72 to 0.06 (p = 0.1), while our result was -0.41 (95% CI = -0.98 to 0.16)%, p = 0.16. The summary for effect size of weighted mean differences of FBG change "ΔFBG" in diabetic patients in Cr supplement therapy for six included trials comparing to placebo was -0.95 with 95% CI = -1.42 to -0.49 (p < 0.0001), a great difference compared to our result: -29.26 (95% CI = -52.44 to -6.09) mg/dL, p = 0.01 (26).
Abdollahi et al. (26) meta-analysis indicates that in patients with type 2 DM, Cr supplementation does not change HbA1c. This result on HbA1c is contrary to a recent review which reported the positive effect of Cr in HbA1c reduction by 0.34% through including 6 RCTs in patients with type 2 DM who had HbA1c higher than 7% (27). On the other hand, reviews by two other groups showed 0.6% and 0.9% reduction in HbA1c, respectively (28,30).
Therefore, we can state that, depending on the examined clinical trials, current evidences support positive effects for Cr supplementation in the management of type 2 DM as it reduces FPG and TC in long-term therapy of DM patients.
Some limitations of this meta-analysis should be noted. First, there was a significant heterogeneity with regard to results of the studies included. These could be due to differences in the extent of glycaemic control at baseline, duration of diabetes, dose and form of Cr and duration of supplementation.
Conclusion
As a consequence, the short duration of studies, variable quality of data and large heterogeneity across these studies limit the strength of our conclusion. Further studies are recommended.
By elucidating the body of evidence on Cr supplementation, our meta-analysis highlights the questions that remain unanswered and the issues that need to be addressed in future RCT of Cr on glucose and lipid metabolism.
References
1. Barceloux DG. Chromium. J Toxicol Clin Toxicol 1999;37:173-94. [ Links ]
2. Boon PE, Te Biesebeek JD, Sioen I, Huyberchts I, De Neve M, Amiano P, et al. Long-term dietary exposure to chromium in young children living in different European countries. EFSA Journal 2010. [ Links ]
3. Vicent JB. The nutritional biochemistry of chromium (III). Elsevier; 2007. [ Links ]
4. EFSA Panel on Contaminants in the Food Chain (EFSA CONTAM Panel). Scientific opinion on the risks to public health related to the presence of chromium in food and drinking water. EFSA Journal 2014;12(3):3595-261. [ Links ]
5. EFSA. Scientific opinion of the Panel on Food Additives and Nutrient Sources added to Food on chromium nitrate as a source of chromium added for nutritional purposes to food supplements following a request from the European Commission. EFSA Journal 2009;1111:1-19. [ Links ]
6. Melo V, Cuamatzi O. Bioquímica de los procesos metabólicos. Barcelona and México D.F.: Reverte; 2007. [ Links ]
7. Fébel H, Szegedi B, Huszár S. Absorption of inorganic, trivalent and hexavalent chromium following oral and intrajejunal doses in rats. Acta Vet Hung 2001;49:203-9. [ Links ]
8. Jadad AR, Moore RA, Carroll D, Jenkinson C, Reynolds DJ, Gavaghan DJ. Assessing the quality of reports of randomized clinical trials: is blinding necessary? Control Clin Trials 1996;17(1):1-12. [ Links ]
9. Whitehead A, Whitehead J. A general parametric approach to the meta-analysis of randomized clinical trials. Stat Med 1991;10:1665-77. [ Links ]
10. De Simonian R, Laird N. Meta-analysis in clinical trials. Control Clin Trials 1986;7:177-88. [ Links ]
11. Egger M, Davey Smith G, Schneider M, Minder C. Bias in meta-analysis detected by a simple, graphical test. Br Med J 1997;315:629-34. [ Links ]
12. Jain SK, Kahlon G, Morehead L, Dhawan R, LIeblong B, Stapleton T, et al. Effect of chromium dinicocysteinate supplementation on circulating levels of insulin, TNF-alpha, oxidative stress, and insulin resistance in type 2 diabetic subjects: randomized, double-blind, placebo-controlled study. Mol Nutr Food Res 2012;56:1333-41. [ Links ]
13. Sharma S, Agrawal RP, Choudhary M, Jain S, Goyal S, Agarwal Vl. Beneficial effect of chromium supplementation on glucose, HbA1C and lipid variables in individuals with newly onset type-2 diabetes. J Trace Elem Med Biol 2011;25:149-53. [ Links ]
14. Singer GM, Geohas J. The effect of chromium picolinate and biotin supplementation on glycemic control in poorly controlled patients with type 2 diabetes mellitus: a placebo-controlled, double-blinded, randomized trial. Diabetes Technol Ther 2006;8:636-43. [ Links ]
15. Geohas J, Daly A, Juturu V, Finch M, Komorowski JR. Chromium picolinate and biotin combination reduces atherogenic index of plasma in patients with type 2 diabetes mellitus: a placebo-controlled, double-blinded, randomized clinical trial. Am J Med Sci 2007;333:145-53. [ Links ]
16. Guimarães MM, Martins Silva Carvalho AC, Silva MS. Chromium nicotinate has no effect on insulin sensitivity, glycemic control, and lipid profile in subjects with type 2 diabetes. J Am Coll Nutr 2013;32:243-50. [ Links ]
17. Racek J, Trefil L, Rajdl D, Mudrova V, Hunter D, Senft V. Influence of chromium-enriched yeast on blood glucose and insulin variables, blood lipids, and markers of oxidative stress in subjects with type 2 diabetes mellitus. Biol Trace Elem Res 2006;109:215-30. [ Links ]
18. Hosseinzadeh P, Javanbakht MH, Mostafavi SA, Djalali M, Derakhshanian H, Hajianfar H, et al. Brewer's Yeast improves glycemic Indices in type 2 diabetes mellitus. Int J Prev Med 2013;4:1131-8. [ Links ]
19. Martin J, Wang ZQ, Zhang XH, Wachtel D, Volaufova J, Matthews DE, et al. Chromium picolinate supplementation attenuates body weight gain and increases insulin sensitivity in subjects with type 2 diabetes. Diabetes Care 2006;29:1826-32. [ Links ]
20. Kleefstra N, Houweling ST, Bakker SJ, Verhoeven S, Gans ROB, Jong BM, et al. Chromium treatment has no effect in patients with type 2 diabetes in a Western population: a randomized, double-blind, placebo-controlled trial. Diabetes Care 2007;30:1092-6. [ Links ]
21. Pei D, Hsieh CH, Hung YJ, Li JC, Lee CH, Kuo SW. The influence of chromium chloride-containing milk to glycemic control of patients with type 2 diabetes mellitus: a randomized, double-blind, placebo-controlled trial. Metabolism 2006;55:923-7. [ Links ]
22. Gunton JE, Cheung NW, Hitchman R, Hams G, O'Sullivan C, Foster-Powell K, et al. Chromium supplementation does not improve glucose tolerance, insulin sensitivity, or lipid profile: a randomized, placebo-controlled, double-blind trial of supplementation in subjects with impaired glucose tolerance. Diabetes Care 2005;28:712-3. [ Links ]
23. Albarracin CA, Fuqua BC, Evans JL, Goldfine ID. Chromium picolinate and biotin combination improves glucose metabolism in treated, uncontrolled overweight to obese patients with type 2 diabetes. Diabetes Metab Res Rev 2008;24:41-51. [ Links ]
24. Kleefstra N, Houweling ST, Jansman FGA, Groenier KH, Gans ROB, Jong BM, et al. Chromium treatment has no effect in patients with poorly controlled, insulin-treated type 2 diabetes in an obese Western population: a randomized, double-blind, placebo-controlled trial. Diabetes Care 2006;29:521-5. [ Links ]
25. Suksomboon N, Poolsupt N, Yuwanakorn A. Systematic review and meta-analysis of the efficacy and safety of chromium supplementation in diabetes. Journal of Clinical Pharmacy and Therapeutics 2014;39:292-306. [ Links ]
26. Abdollahi M, Farshchi A, Nikfar S, Seyedifar M. Effect of chromium on glucose and lipid profiles in patients with type 2 diabetes; a meta-analysis review of randomized trials. J Pharm Pharmaceut Sci 2013;16(1):99-114. [ Links ]
27. Patal PC, Cardino MT, Jimeno CA. A meta-analysis on the effect of chromium picolinate on glucose and lipid profiles among patients with type 2 diabetes mellitus. Philipp J Int Med 2010;48(1):32-37. [ Links ]
28. Balk EM, Tatsioni A, Lichtenstein AH, Lau J, Pitta AG. Effect of chromium supplementation on glucose metabolism and lipids a systematic review of randomized controlled trials. Diabetes Care 2007;30(8):2154-63. [ Links ]
29. Bailey CH. Improved meta-analytic method show no effect of chromium supplements on fasting glucose. Biol Trace Elem Res 2014;157:1-8. [ Links ]
30. Broadhurst CL, Domenico P. Clinical studies on chromium picolinate supplementation in diabetes mellitus-a review. Diabetes Technol Ther 2006;8(6):677-87. [ Links ]
![]() Correspondence:
Correspondence:
Ismael San Mauro Martín.
Research Centers in Nutrition and Health.
Madrid, Spain
e-mail: research@grupocinusa.com
Received: 11/10/15
Accepted: 27/10/15
Influencia del programa SWEP (Study Water Exercise Pregnant) en los resultados perinatales: protocolo de estudio
Influence of SWEP (Study Pregnant Water Exercise) program in perinatal outcomes: Study protocol
María José Aguilar Cordero1, Raquel Rodríguez Blanque2, Juan Carlos Sánchez García3, Antonio Manuel Sánchez López2, Laura Baena García2 y Gracia López Contreras4
1 Departamento de Enfermería. Facultad de Ciencias de la Salud. Universidad de Granada. Hospital Clínico San Cecilio. Granada. Grupo de Investigación CTS 367. Plan Andaluz de Investigación. Junta de Andalucía.
2 Grupo de Investigación CTS 367. Plan Andaluz de Investigación. Junta de Andalucía. España. Departamento de Enfermería. Universidad de Granada. Granada.
3 Departamento de Enfermería. Universidad de Granada.
4 Facultad de Ciencias del Deporte. Grupo de investigación Actividad Física y Deportiva en Medio Acuático (CTS-527). Universidad de Granada. Granada
Dirección para correspondencia
RESUMEN
Introducción: el entrenamiento mediante ejercicio físico moderado durante el periodo de gestación aporta beneficios tanto a la mujer embarazada como al feto. Los trabajos de investigación consultados vinculan la actividad física con una reducción del número de cesáreas, de partos instrumentados y con un parto más fisiológico. Previene igualmente la ganancia excesiva de peso de la mujer, disminuye el riesgo de diabetes gestacional y de hipertensión arterial.
Objetivo: el objetivo de esta investigación es conocer si un programa de ejercicio físico de carácter moderado con el método Study Water Exercise Pregnant (SWEP), realizado en un medio acuático, contribuye a obtener unos resultados más favorables en la etapa perinatal, tanto para la mujer como para el bebé.
Material y métodos: el diseño que se llevará a cabo es un ensayo clínico aleatorizado. La muestra estará constituida por 364 gestantes, obtenida de un universo total de 6.579 partos acontecidos en Granada (España) durante el año 2014. Dicha muestra se ha dividido en dos grupos, uno de intervención y otro de control. La actividad se realizará en las instalaciones deportivas acuáticas de la Facultad de Ciencias del Deporte de la Universidad de Granada, que cuentan con dos vasos adecuados a nuestros objetivos, uno polivalente de 25 metros y otro de enseñanza de 12,5 metros.
Resultados: el programa de ejercicios diseñado específicamente para el proyecto denominado SWEP, abarca desde la 20 hasta la 37 semana de gestación (SG) y consta de tres sesiones semanales, con una duración de 60 minutos cada una. Las sesiones incluirán tres fases: fase de calentamiento, fase principal en la que el ejercicio se divide en una parte aeróbica y otra de ejercicios de fuerza y resistencia y una final con estiramientos y relajación. Las variables que se van a estudiar son las siguientes: a) maternas: peso, IMC, tensión arterial, test de O'Sullivan, aparición de depresión postparto, nivel de autopercepción de salud, calidad del sueño y esfuerzo percibido durante la actividad física; b) fetales: peso, test de Apgar, perímetro cefálico y SG (semana de gestación al nacimiento); c) periparto: tiempos de dilatación, expulsivo y alumbramiento, tipo de parto, presencia de episiotomía, tipo de alimentación que recibe el RN y tiempo de lactancia materna exclusiva; y d) descriptivas: edad, profesión, nivel de estudios, tipo de ejercicio físico realizado previamente y FO (fórmula obstétrica).
Conclusión: con la actividad física acuática moderada, por parte de la embarazada (método SWEP), se pretenden mejorar las variables arriba indicadas.
Palabras clave: Ejercicio físico. Embarazo. Medio acuático. Parto.
ABSTRACT
Introduction: Moderate exercise training during the pregnancy benefits both the pregnant woman and the fetus. The research papers consulted have linked physical activity with the reduction of the number of cesareans, instrumental delivery and with a more physiological delivery. It also prevents excessive weight gain in women and decreases the risk of gestational diabetes and high blood pressure.
Aims: The aim of this research is to know if an exercise program of moderate character with Water Study Exercise Pregnant (SWEP) method, performed in an aquatic environment, contributes to have more favorable results in the perinatal period, both for women and baby.
Material and methods: The design is a randomized clinical trial. The sample will consist of 364 pregnant women, with a total universe of 6,579 births occurred in Granada (Spain) during 2014. The sample was divided into two groups, intervention group and control group. The activity will be carried out in the water sporting facilities of the Faculty of Sports Science of the University of Granada, which have two pools suitable for our purposes: a 25-meter polyvalent pool and a 12.5-meter pool for training.
Results: The exercise program designed specifically for the project called SWEP is performed from 20 to 37 weeks of gestation (SG), and it consists of three weekly sessions, with duration of 60 minutes each. Sessions will include three phases: warm-up phase, the main phase in which the exercise is divided into an aerobic phase and strength training and endurance training phase and a final phase of stretching and relaxation. The variables that will be studied are: a) Maternal: weight, BMI, blood pressure, O'Sullivan test, postpartum depression, level of self-rated health, sleep quality and perceived exertion during physical activity; b) fetal: weight, Apgar scores, head circumference and GA (Gestational age); c) peripartum: time dilation, expulsion and delivery, type of delivery, episiotomy, type of feed received by the RN and time of exclusive breastfeeding; and d) descriptive: age, occupation, education level, type of exercise done before and OF (obstetric formula).
Conclusion: With aquatic moderate physical activity during pregnancy (method SWEP), we intended to improve the variables above.
Key words: Physical exercise. Pregnancy. Waterways. Childbirth.
Introducción
Desde la antigüedad se ha relacionado la actividad física de la mujer durante el embarazo con partos más rápidos. Esto es lo que recogen documentos antiguos en relación con la actividad física de la mujer embarazada.
En la actualidad se ha demostrado que el ejercicio físico aporta muchos beneficios para aquellos que lo practican de forma regular, pero cuando confluyen embarazo y ejercicio físico aparecen dudas sobre la conveniencia de efectuarlo, el tipo de ejercicio a llevar a cabo y cuál debe ser su frecuencia, intensidad y duración (1-3). Los profesionales sanitarios, ante los cambios fisiológicos que se producen durante el embarazo, se vuelven cautos a la hora de prescribir el ejercicio físico (4,5). Este incierto criterio da lugar, según reporta la literatura, a que se incrementen las tasas de inactividad física durante el embarazo que oscilan entre el 64,5% y el 91,5%, y tienden a aumentar en el tercer trimestre del embarazo (6). La inactividad física durante el embarazo se asocia con una mayor probabilidad de ingreso de los lactantes en las unidades de cuidados intensivos neonatales, de parto pretérmino, de bajo peso al nacer, de restricción del crecimiento intrauterino y, por último, de cesárea (7,8). En varios estudios se constata que las mujeres embarazadas son menos activas que las no embarazadas (9-11).
El sedentarismo y los malos hábitos alimenticios provocan un sobrepeso u obesidad en toda la población en general, lo que se extiende también a las mujeres en edad reproductiva. En España, la estadística muestra una prevalencia de hasta un 20% de obesidad y un 53% de sobrepeso. Ese estilo de vida condiciona a su vez la ganancia de peso durante el embarazo, que a menudo resulta excesivo, sobre todo en los países desarrollados (11-14).
Tras una revisión bibliográfica, encontramos que los últimos estudios se ha demostrado que el ejercicio en la mujer embarazada no solo previene la ganancia excesiva de peso en esta etapa (15-18) que se asocia a diabetes gestacional (19-21) sino también la hipertensión arterial (22-25). El beneficio no sólo es para la madre sino también para el feto, pues disminuye el riesgo de macrosomía y todo esto facilita un parto más fisiológico (26-29). El aumento excesivo de peso y la dificultad de perderlo tras el parto suponen factores de riesgo en la aparición de complicaciones durante la gestación, el parto, la salud del feto y la futura salud de la madre (30-32).
Conforme la gestación avanza, se van produciendo muchos cambios fisiológicos a lo largo del proceso. Son especialmente importantes, en relación con la actividad física, los cambios anatómicos músculo-esqueléticos. La causa principal de los cambios en la dinámica y estática del raquis de la gestante es el útero en crecimiento, que aumenta su volumen 24 veces y su capacidad hasta unas 500 (33). El crecimiento del útero provoca un cambio en el centro de gravedad, lo que genera mayor hiperlordosis lumbar y rotación de la pelvis respecto al fémur, con el fin de trasladar el centro de gravedad hacia atrás y evitar así la caída hacia delante. Para compensar el aumento de esa lordosis lumbar, la gestante aumenta la flexión anterior de la columna cervical y sufre un leve hundimiento de la cintura escapular. El aumento del pecho también contribuye a modificar el centro de gravedad, pues queda más alto y más inestable, lo que puede ofrecer sensación de desequilibrio (34). Desde el comienzo del embarazo, y por la acción de hormonas como la relaxina o los estrógenos, los ligamentos se vuelven más laxos, los cartílagos se hacen más blandos y aumenta el líquido sinovial, lo que da lugar a un aumento de la movilidad articular. Durante el embarazo, la estabilidad postural disminuye a partir del segundo trimestre y hasta las ocho semanas tras el parto o incluso hasta los cuatro meses posteriores al mismo. De hecho, las caídas durante la gestación son comparables a las que sufren las personas mayores de 65 años. Todos estos cambios en el aparato locomotor condicionan mucho el tipo de ejercicio físico que se puede ejecutar en este periodo de manera segura (35-37).
En relación con las particularidades de la actividad física, se ha podido comprobar en diferentes revisiones que la más adecuada para las mujeres embarazadas es la que se lleva a cabo en el medio acuático. Y es que ofrece múltiples ventajas, ya que al sumergirse en el agua, sobre el cuerpo actúan dos fuerzas opuestas: por un lado la fuerza de la gravedad y por el otro la fuerza ascendente de la flotación. Estas dos fuerzas de igual dirección y sentido contrario se compensan y en consecuencia se produce una disminución del peso total, lo que facilita el movimiento, evitando así las sobrecargas en las articulaciones. En el agua también disminuye la demanda de oxígeno, en comparación con el ejercicio en el medio terrestre (38). La actividad en medio acuático requiere un aprendizaje de la respiración que se trabaja de un modo consciente y con control voluntario tanto del ritmo, intensidad y vías respiratorias, como en fases y en volumen, lo que lo hace muy útil para afrontar el trabajo del parto (11,39).
Algunos trabajos vinculan la actividad física con una reducción en el número de cesáreas y de partos instrumentalizados (40,41). No obstante, la evidencia no se ha resumido para proporcionar una historia completa sobre los beneficios del ejercicio prenatal, los patrones de actividad física actuales durante el embarazo y la percepción de las mujeres sobre el ejercicio durante el mismo (11,42).
Nuestra propuesta es hacer un ejercicio físico moderado en el agua, aprovechando las características físicas de este medio; buscamos contrarrestar la fuerza de la gravedad con la fuerza de la flotación y con ello disminuir la carga del peso del cuerpo de la mujer, facilitar la amplitud de sus movimiento, evitar las sobrecargas en las articulaciones y reducir los impactos (43).
La resistencia hidrodinámica será utilizada para la tonificación muscular general y especifica de la musculatura pélvica implicada en el parto, mediante los flujos de frenado y el empleo de las fuerzas de arrastre y sustentación, que pueden ser modificadas usando material especifico.
Mediante el trabajo global se espera conseguir una mejora significativa de la capacidad aeróbica de la gestante y, con el trabajo especifico de la musculatura torácica y respiratoria, mejorar la capacidad pulmonar y el control respiratorio tan necesario durante el parto. También en la zona pélvica se espera conseguir una mayor amplitud de los diámetros pélvicos, al tonificar la musculatura implicada en la apertura de esos estrechos pélvicos.
Justificación
Existe una evidencia proporcionada en los últimos estudios sobre los escasos riesgos para la salud del feto y de la madre cuando el ejercicio que se lleva a cabo es de carácter moderado y la gestante no presenta riesgos añadidos (44). En un ECA (ensayo clínico aleatorizado) efectuado con 290 mujeres embarazadas sometidas a un programa de ejercicio físico moderado, el resultado ponía de manifiesto una reducción en la tasa de cesáreas y de partos instrumentalizados en el grupo de intervención (45).
Sin embargo, los estudios consultados hacen referencia a la repercusión que tiene el ejercicio físico realizado en un medio terrestre en relación con los resultados perinatales obtenidos, pero son escasos los estudios encontrados en los que se puedan comparar estos resultados con un programa de ejercicios en el medio acuático (46). Se crea así la necesidad de efectuar programas de entrenamiento en el medio acuático y el seguimiento de las mujeres durante los primeros 6 meses postparto.
Pregunta de investigación: en esta investigación se plantea el siguiente interrogante: ¿La actividad física que practica la embarazada en un medio acuático tiene efectos beneficiosos en los parámetros materno-fetales?
Hipótesis
El ejercicio físico, de carácter moderado, en el medio acuático contribuye a mejorar los parámetros materno-fetales durante el embarazo, en el parto y en el postparto.
Objetivos
Generales:
- Mejorar los parámetros materno-fetales a través de un programa de actividad física moderada en el agua (método SWEP).
Específicos:
- Comprobar que las mujeres que practican actividad física moderada en el agua presentan una tasa superior de partos eutócicos, con respecto a las sedentarias.
- Identificar que la ganancia de peso es más adecuada en las gestantes de estudio.
- Comparar la evolución de la presión arterial y la glucemia entre los dos grupos.
- Conocer la mejora en la percepción de su salud y su calidad de vida de las gestantes que han llevado a cabo un ejercicio físico moderado en el agua.
- Determinar la tasa de depresión postparto en ambos grupos.
- Valorar la calidad del sueño de las mujeres embarazadas con actividad física moderada en el agua, respecto a las que no lo practican.
- Identificar las características de los recién nacidos (test de Apgar, peso, edad gestacional y patologías)
- Conocer los índices de lactancia materna en los dos grupos.
- Valorar el neurodesarrollo del niño durante el primer año de vida.
Material y Métodos
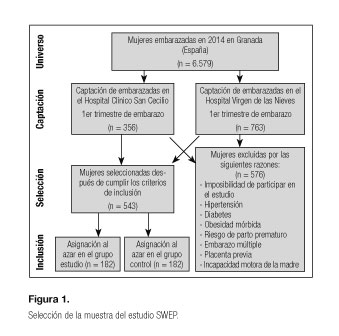
El programa sobre la actividad física de las mujeres embarazadas, Study Water Exercise Pregnant (SWEP), es un ensayo clínico aleatorizado que quiere comprobar la efectividad de este método en la mejora de los parámetros materno-fetales. Para calcular el tamaño de la muestra se han tenido en cuenta el total de partos registrados en el Complejo Hospitalario Universitario de Granada (España), que ascendieron a un total de 6.579. Datos obtenidos de las memorias anuales de dichos hospitales en el año 2014.
Aceptando como porcentaje de error el 5% y con un nivel de confianza del 95%, la muestra recomendada es de 364 gestantes, que se dividieron en dos grupos: 182 mujeres en el grupo de intervención y otras 182 en el grupo control (Fig. 1). Se diseñó un ensayo clínico aleatorizado (ECA). Las mujeres fueron informadas y captadas a las 12 semanas de gestación en el control ecográfico del primer trimestre de los distintos servicios de obstetricia. La muestra se seleccionó siguiendo un muestreo probabilístico simple aleatorio. Una vez elegidas las mujeres, se les solicitó su consentimiento informado.
En la entrevista inicial cada gestante será valorada por una enfermera o matrona para comprobar que cumple los criterios de inclusión y, en caso de padecer una contraindicación relativa, deberá aportar un informe favorable de su obstetra.
Los criterios de inclusión que deben cumplir las mujeres embarazadas son los siguientes: no padecer ninguna de las contraindicaciones absolutas; en caso de contraindicación relativa, es necesario un informe favorable de su obstetra, además de su consentimiento informado para participar en la investigación.
Las contraindicaciones absolutas descritas por el Colegio Americano de Obstetras y Ginecólogos (ACOG) para el ejercicio aeróbico durante el embarazo son las siguientes: enfermedad pulmonar restrictiva, patología cardiaca con repercusión hemodinámica, cuello uterino incompetente con cerclaje, gestación múltiple con amenaza de parto prematuro, sangrado persistente en el segundo o tercer trimestre, placenta previa después de 26 semanas de gestación, parto prematuro durante el embarazo actual, rotura de membranas e hipertensión inducida por el embarazo.
Las contraindicaciones relativas para el ejercicio aeróbico durante el embarazo son: anemia grave, arritmia cardiaca materna sin evaluar, bronquitis crónica, diabetes tipo I mal controlada, obesidad mórbida extrema, bajo peso extremo (índice de masa corporal < 12), crecimiento intrauterino retardado en el embarazo actual, hipertensión mal controlada o pre-eclampsia, limitaciones ortopédicas y trastornos convulsivos mal controlados.
Las señales de advertencia para suspender el ejercicio durante el embarazo son el sangrado vaginal, disnea antes del esfuerzo, mareo, dolor de cabeza, dolor de pecho, debilidad muscular, dolor en la pantorrilla o hinchazón (necesidad de descartar tromboflebitis), amenaza de parto prematuro, reducción del movimiento fetal o fugas del líquido amniótico.
Ejercicio físico moderado en medio acuático (Método SWEP)
Las gestantes se incorporan al programa SWEP en la semana 20 de gestación y terminan en la semana 37. Dicho programa consta de tres sesiones semanales, en turnos de mañana y tarde; entre cada sesión, tienen un día de recuperación. Las sesiones se impartirán por la mañana, después de una ingesta calórica e hidratación adecuadas, y en el turno de tarde en las mismas condiciones.
Cada mujer deberá llevar su botella de agua durante cada sesión, así como una indumentaria adecuada, en la que se incluye traje de baño, gorro, gafas y calzado adecuado para evitar caídas.
Antes de cada sesión, se recuerda la dinámica a seguir, así como aquellos signos que obliguen a detener el ejercicio. La práctica es moderada, lo que incluye control de la FC materna mediante varios pulsómetros acuáticos situados en los extremos de las calles de nado continuo, con objeto de no exceder de 140 pulsaciones por minuto. Tras cada sesión, las mujeres deberán rellenar un formulario que muestre el esfuerzo percibido; se deben obtener puntuaciones comprendidas entre 12 y 14, según la escala de BORG o EEP (Escala de Esfuerzo Percibido) (46). Las mujeres deben poder mantener en medio de la actividad una conversación sin moverse excesivamente ni alterar significativamente su respiración, lo que se conoce como Talk test (47).
Las actividades acuáticas se configuran según las sesiones que se describen a continuación.
CALENTAMIENTO
Los ejercicios del calentamiento se dividirán en dos partes bien diferencias: calentamiento general y calentamiento específico. La primera parte implica un calentamiento general en seco, antes de entrar en la piscina. Se inicia por el tren superior y sigue un orden decreciente hasta calentar el tren inferior. Se hace hincapié en lograr un buen calentamiento de los músculos plantares. En la segunda parte se lleva a cabo un calentamiento específico en el medio acuático con ejercicios adecuados a la práctica que se prevé.
PARTE PRINCIPAL DE LA ACTIVIDAD
El programa SWEP requiere contar con dos tipos de instalaciones acuáticas: vaso polivalente y vaso de enseñanza.
Actividad física en vaso polivalente
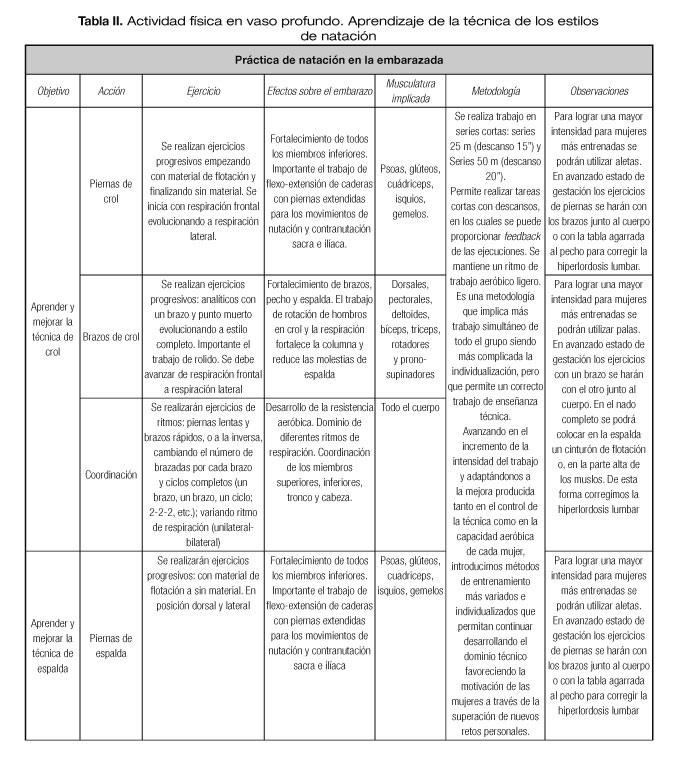
La profundidad del vaso grande es de 1,80 metros. En la tabla I se describen los ejercicios de familiarización con el medio acuático y en la tabla II los ejercicios de aprendizaje de la técnica de los estilos de natación.
Se han elaborado tareas diferentes a la hora de enseñar las a acciones técnicas. Se incide en el control respiratorio y en el trabajo de los músculos ventilatorios, a través de la coordinación de la respiración. También se controlan los movimientos de los diferentes segmentos corporales para optimizar la propulsión y favorecer simultáneamente el trabajo de fuerza muscular. Estas distintas tareas permiten la individualización, para que cada participante ajuste el trabajo y el esfuerzo a sus posibilidades y dominio técnicos.
La metodología de trabajo en piscina profunda se ha basado en lo siguiente:
- Trabajo en series cortas: series de 25 metros con descanso de 15 segundos entre ellas. Cuando adquieran habilidades y resistencia, se proponen series de 50 metros con descanso de 20 segundos.
- Trabajo en oleadas: esta metodología se emplea al inicio del trabajo de técnica (iniciación), ya que permite tareas cortas con descansos en los que se puede proporcionar feedback de las ejecuciones. Se denomina trabajo en oleadas porque las gestantes salen una tras otra con cierta distancia y ejecutan el ejercicio explicado. Es una actividad de baja intensidad para aprender. Los descansos breves son importantes para mantener un ritmo de trabajo aeróbico ligero.
- Cambios de ritmo: consiste en recorrer las distancias establecidas, a modo de nado continuo (sin paradas) a diferentes intensidades, alternando unas más altas seguidas de otras más suaves y que permitan un descanso activo. Tienen como ventaja que cada embarazada dosifica su intensidad en función de sus posibilidades y necesidades: las más expertas serán más rápidas y las menos expertas irán más despacio, pero siempre las fases de descanso activo relajan a todas. Al incrementar un poco la continuidad del trabajo aeróbico se favorece la progresión en el entrenamiento.
- Escaleras: se emplea también la denominada técnica en escalera. En este caso, las distancias recorridas, a través de los diferentes ejercicios planteados, se incrementan progresivamente (25 m, 50 m, 75 m, 100 m, etc.) para luego descender con la misma secuencia. Se hacen descansos tras cada distancia recorrida y cada embarazada adapta la "altura de la escalera" a sus posibilidades.
- Natación por tiempo: se utiliza cuando el dominio de la técnica ya es suficiente y la resistencia es elevada. Es un trabajo muy individualizado, puesto que cada una establecerá su velocidad, distancia recorrida y adaptaciones técnicas necesarias. Otorga más independencia a la gestante ya que permanece nadando el tiempo establecido y hace los ejercicios técnicos propuestos de modo continuo, sin paradas y autorregulando el ritmo para que sea constante.
Los ejercicios de la metodología SWEP dirigidos a la mejora de la técnica efectuados en el vaso grande irán orientados al aprendizaje de tres aspectos básicos: control de la posición del cuerpo, acciones técnicas de brazos y piernas y coordinación y control de la respiración.
- Control de la posición del cuerpo: es un aspecto clave para reducir las resistencias al avance, optimizar las acciones propulsivas y, sobre todo, para prevenir aquellas posturas que puedan causar lesiones o molestias a las mujeres embarazadas. Es el primer aspecto a controlar y el que se va adaptando a los cambios físicos producidos en la evolución de la gestación. En una primera etapa, se buscan posiciones horizontales. El trabajo de rotación de los hombros en crol y espalda movilizan y desarrollan la musculatura dorsal y paravertebral, a la vez que permite coordinar la respiración, sin provocar hiperextensión del cuello y reduciendo las molestias en esta zona. En el estilo de braza la alternancia de posiciones de extensión y flexión durante el nado ayudará a flexibilizar y relajar la musculatura lumbar, lo que es especialmente importante de cara a la mayor movilidad del sacro en fases del parto si la musculatura está relajada (49). En las primeras semanas se persigue el dominio y el control de estas posiciones para, posteriormente y a medida que el volumen abdominal aumente y la columna vertebral incremente la lordosis lumbar, hacer modificaciones en las mismas. Para ello y si es necesario, se utiliza material de flotación parcial, pasando a posiciones menos horizontales y con mayor flexión de la cadera relajando la musculatura lumbar.
- Acciones técnicas de brazos y piernas: las posiciones ventral y dorsal incluyen movimientos simétricos y asimétricos, en función del estilo trabajado. Se orientan al fortalecimiento de la musculatura específica de brazos y piernas, a la vez que se desarrollan los músculos de anclaje en el tronco, como pectorales y dorsales para miembros superiores y abdominales y glúteos para los miembros inferiores. Dada la amplitud de estos movimientos, en cualquier estilo desarrollado se favorece también la mejora de la movilidad articular, sobre todo en hombros y cadera-pelvis. La coordinación de cada estilo incluye movimientos suaves y controlados del cuello, tanto de rotación como de flexo-extensión, trabajando esta zona muscular. Estas acciones tienen por objeto facilitar la respiración y buscar las posiciones de emersión e inmersión de las vías respiratorias en coordinación con los movimientos del resto del cuerpo.
- Coordinación y control de la respiración: la presión hidrostática que ejerce la masa de agua en el cuerpo sumergido hace que la musculatura respiratoria deba trabajar con algo más de intensidad para ser efectiva. En la inspiración, esta musculatura debe superar la presión del agua para expandir la caja torácica. En la fase de espiración, que siempre se hace en inmersión, es necesario vencer de nuevo la citada presión. Esto hace que las embarazadas tengan que respirar de forma voluntaria, consciente y controlada, lo que aumenta la intensidad de la respiración y favorece en gran medida el dominio y el control para el momento del parto.
Actividad física en vaso de enseñanza (Tabla III)
La profundidad del vaso pequeño es de 1,20 metros, que cubre aproximadamente entre el abdomen y la apófisis xifoides y facilita la descarga de peso de la gestante. El objetivo en esta piscina es trabajar de forma localizada los grupos musculares implicados en el parto: flexores, extensores, abductores y aductores y rotador interno y externo de la cadera. El trabajo localizado de la fuerza en el medio acuático se efectúa gracias al desplazamiento segmentario de las palancas corporales (brazos y piernas), que vencen la resistencia hidrodinámica. Dado que ésta es igual en todas direcciones, el movimiento de los segmentos corporales provoca que se lleve a cabo un esfuerzo muscular equilibrado, ya que en la misma acción actúan siempre de forma concéntrica la musculatura agonista y antagonista a la ida y a la vuelta del movimiento, respectivamente. Este fenómeno es completamente diferente a lo que ocurre en los ejercicios en seco.
Por otro lado, existe una variedad de aspectos que pueden modificar la intensidad del ejercicio, según cada sujeto: la superficie de desplazamiento, la longitud de la palanca, la velocidad de la acción y la utilización de las fuerzas de arrastre y de sustentación, ya sea de forma independiente o combinada. A través de estos elementos se gradúan los ejercicios a lo largo del embarazo, llegando incluso a utilizar material de flotación que ayude o dificulte el movimiento.
La fuerza de flotación es la que permite adoptar posiciones estables, difíciles de mantener en seco para determinados movimientos. También sirve para mover, de forma pasiva o activa, las articulaciones, al favorecer su movimiento e incrementar el rango articular. La presión hidrostática que ejerce el agua en toda la superficie corporal aumenta las sensaciones kinestésicas y favorece la propiocepción, como gran apoyo al desarrollo del esquema corporal, la coordinación y el equilibrio. Por ello, la embarazada se siente segura en el agua sin miedo a las caídas o lesiones. Cuando se incrementa su volumen, el equilibrio y la estabilidad se reducen, por lo que el trabajo en el agua le proporciona seguridad. Las fuerzas propulsivas generadas debidas a la resistencia hidrodinámica serán las que ejerzan la labor de "pesas" en el entrenamiento de la fuerza.
FASE DE VUELTA A LA CAMA
Una vez ejecutados los ejercicios, tanto en el vaso pequeño como en el grande, se invita a las mujeres embarazadas a que tengan unos minutos de relajación y volver así a su estado basal. Esta fase se inicia con ejercicios de elasticidad de aquellas zonas que han sido ejercitadas previamente, sin hiperextender las articulaciones, debido al estado de gestación. Se llevan a cabo en el vaso pequeño, pues la temperatura del agua es de 3 ó 4 grados más que en el vaso grande. Al finalizar el ejercicio se disminuye la intensidad de la actividad y se les sugiere participar en un estado de relajación.
Instrumentos para evaluar el estudio SWEP
PREVIO AL PARTO
Historia clínica
La historia clínica está compuesta por los datos personales, los antecedentes familiares, los datos de embarazos, partos anteriores y del parto actual. Se realiza entre la 12 y la 20 SG, que es cuando tiene lugar la primera ecografía y se captan y seleccionan a las mujeres para asignarlas a cada grupo. La selección se realiza mediante aleatorización simple en la que se asigna un número secuencial a cada mujer por orden de captación: los números pares irán al grupo de intervención y los impares al grupo de control.
Encuesta nutricional
La valoración nutricional se hace también entre la 12 y la 20 SG. Para ello, se utiliza el Cuestionario de frecuencia de consumo alimentario publicado por Aguilar y cols. (2012) (50). Se vuelve a administrar a entre la 30 y 32 SG y a los 3 meses postparto.
NIVEL DE ACTIVIDAD FÍSICA
El nivel de práctica de actividad física previo al estudio se lleva a cabo a través del Cuestionario Internacional de Actividad Física (IPAQ), que se verá acompañado por la medición del nivel de actividad física mediante acelerometría. Para ello, se utiliza un Acelerómetro Actigraph GT3X. Cada embarazada lleva puesto un acelerómetro durante siete días consecutivos (excluyendo el descanso nocturno). Para poder medir el gasto energético es necesario llevarlo en la cintura. La valoración del nivel de actividad física se hace entre la 18 y la 20 SG y se vuelven a tomar los datos entre la 22 y 24 SG. Con estas dos valoraciones se pretende conocer el nivel de la actividad física de las embarazadas y poder ajustar así el nivel de las sesiones, de acuerdo con su condición física y el mes de embarazo.
Impedancia bioeléctrica
La impedancia bioeléctrica se lleva a cabo con la máquina de análisis de composición corporal InBody 720. Con este instrumento se evalúan las siguientes variables: agua intracelular, agua extracelular, agua total, proteínas, minerales, grasa, masa libre de grasa, masa grasa, peso, masa muscular, IMC, porcentaje de grasa corporal, relación cintura-cadera y distribución del peso (brazos, tronco y piernas). Se le practica a la mujer embarazada entre la 20 y 22 SG y de nuevo entre la 30 y 32 SG. Con estas mediciones se controla la ganancia de peso durante el embarazo y la distribución de los líquidos corporales.
Tensión arterial
La tensión arterial se mude con el tensiómetro OMRON M3, clínicamente validado por el Protocolo Internacional de la Sociedad Europea de Hipertensión. La tensión arterial se controla en la primera entrevista, junto a la historia clínica. Se vuelve a tomar cada mes, para llevar un control riguroso de las posible oscilaciones de la misma y tomar así las medidas oportunas. En la tabla IV se describen los valores bajo, normal y alto de la presión arterial durante el embarazo (51).
Calidad de vida
Para medir la calidad de vida se utiliza el cuestionario de salud SF-36 (versión española 1.4, 1999). Es de los más utilizados en este ámbito, está validado para poblaciones multiculturales y representa los 8 conceptos de salud más importantes del estudio MOS (Medical Outcomes Trusts): a) función física, b) rol físico, c) dolor corporal, d) salud general, e) vitalidad, f) función social, g) rol emocional y h) salud mental. La valoración de la calidad de vida se efectúa durante las 12-20 SG y las 30-32 SG.
Calidad del sueño
La calidad del sueño se mide con el Cuestionario de Calidad del Sueño Pittsburgh (PSQI). El PSQI es un cuestionario autoadministrado. Consta de 19 ítems autoevaluados por el paciente y 5 que reporta el compañero/a de cama. Analiza los diferentes factores determinantes de la calidad del sueño que se agrupan en 7 componentes: a) calidad del sueño, b) latencia del sueño, c) duración del sueño, d) eficiencia del sueño, e) alteraciones del sueño, f) uso de medicación para dormir y g) disfunción diurna. Este cuestionario se aplica a la embarazada en las 12-20 SG y en las 30-32 SG.
Dolor osteoarticular
Para medir el dolor osteoarticular de las mujeres embarazadas se utilizó el Mc Gill Pain Questionnaire (MPQ) de Melzack, 1975, adaptado al español por los Dres. R. Ruiz, M. Pagerols y A. Collado (1991). Se obtiene un valor de la intensidad del dolor para tres dimensiones: valor de intensidad de dolor sensorial (VID [S]), valor de intensidad de dolor afectiva (VID [A]) y valor de intensidad de dolor evaluativa (VID [E]). Se ha decidido incluir este cuestionario en el estudio ante las repetidas manifestaciones de la mayoría de las embarazadas que presentan dolor osteoarticular. Se valora en las 12-20 SG y en las 30-32 SG.
Esfuerzo percibido
Para la evaluación del esfuerzo percibido se usa la escala de Borg, que mide la gama entera del esfuerzo que el individuo percibe al hacer ejercicio. Esta escala aporta criterios para ajustar la intensidad de ejercicio, o sea, la carga de trabajo, y así pronosticar y dictaminar las diferentes intensidades del ejercicio en los deportes y en la rehabilitación médica (Borg, 1982). El sujeto que hace el ejercicio debe designar un número del 1 al 20, que representa la sensación subjetiva de la cantidad de trabajo desempeñado. La escala es una herramienta valiosa dentro del ámbito del comportamiento humano, en el que a menudo la consideración importante no es tanto "lo que hace el individuo" sino "lo que cree que hace". Al finalizar las sesiones de actividad física se les pregunta a las mujeres cómo han percibido la intensidad del ejercicio, de modo que se reduzca o aumente a la vista de las respuestas recibidas.
Frecuencia cardíaca
Para garantizar que el ejercicio físico realizado se incluye dentro de los parámetros establecidos como moderado, se controla la FC materna, mediante una monitorización continua. Para ello, se cuenta con un pulsómetro, con el fin de no exceder de las 140 pulsaciones por minuto. Cada embarazada dispone de una pulsómetro en cada sesión. En diferentes momentos de la actividad física se pregunta a las mujeres cuál es su frecuencia cardíaca. Con la información que ellas proporcionan se les imparten las instrucciones oportunas para que suban o bajen la intensidad del ejercicio.
PARTO
Los datos de la mujer y del recién nacido respecto al parto se obtienen de la historia clínica y del partograma. Los datos recogidos respecto al comienzo del parto son los siguientes: semana de gestación, rotura de la bolsa (espontánea o artificial) y color del líquido amniótico, motivo de ingreso (rotura espontánea de membranas, parto en curso, programado) serologías y factores de riesgo obstétrico (cesarea anterior, diabetes, hipertensión, CIR, oligoamnios, gestación múltiple, otros). Durante el parto se recoge información sobre: comienzo del parto (espontáneo, estimulado o inducido y motivo del mismo), terminación del parto (eutócico, instrumental o cesárea), episiotomía o desgarro (tipo), periné integro, tipo de analgesia (no farmacológica, óxido nitroso, epidural o raquídea), posición durante el expulsivo y tipo de alumbramiento (espontáneo, dirigido, manual). Con relación al recién nacido se recoge información sobre: sexo, peso, talla, test de Apgar, gasometría arterial y venosa, tipo de reanimación, signos de madurez, pinzamiento de cordón (precoz, tardío). En el postparto se valoran: contacto piel con piel, inicio lactancia materna precoz efectiva, estado del útero, metrorragia, micción espontánea y deambulación precoz.
POSTPARTO (SEGUIMIENTO DURANTE 1 AÑO)
Lactancia materna y desarrollo psicomotor del niño
Una vez dada de alta, la madre necesita apoyo para la lactancia materna y un seguimiento de la misma, que se lleva a cabo a través de un protocolo de seguimiento de la lactancia materna y del crecimiento del bebé denominado Formulario de observación de las madres lactantes (59). El primer mes se valoran todos los ítems del cuestionario y en los siguientes meses se hacen recomendaciones sobre la lactancia y se inicia la valoración del crecimiento y desarrollo del niño a través del test de Brunet-Lezine resumido. Esta evaluación se practica desde el primer mes y en ella se conocen cuatro áreas: características motoras, lenguaje y los comportamientos personal y social.
Depresión postparto
La depresión postparto (DPP) es un desajuste emocional que acontece en el puerperio, como consecuencia de los cambios fisiológicos y psicológicos relacionados con la sensación de pérdida tras el parto. Se consideran tres grados: tristeza postparto, depresión puerperal y psicosis puerperal. La primera suele ser frecuente, pues se relaciona con la propia imagen corporal. Se ha comprobado que se reduce considerablemente la incidencia de la depresión postparto, si la madre practica la lactancia materna. Para la valoración de la depresión postparto se utiliza el Cuestionario Sobre Depresión Postnatal de Edimburgo (EPDS). Consta de 10 preguntas, es de fácil aplicación y se les pasa en los últimos meses del embarazo y en el postparto.
Valoración antropométrica
Pasados los 6 meses postparto, se practica una nueva impedancia bioeléctrica para comprobar el peso y la composición corporal. Tiene por objeto verificar el efecto de la actividad física en la recuperación de la mujer y en su adherencia al programa.
Cronograma
El estudio consta de las siguientes etapas (Fig. 2):
- Etapa 0. Búsqueda bibliográfica y preparación del estudio (3 meses).
- Etapa 1. 12 SG: Captación, 1a ecografía. Información del proyecto. Consentimiento informado (2 meses).
- Etapa 2. 12-20 SG: Evaluación inicial. Historia clínica. Valoración nutricional. Test de calidad de vida (2 meses).
- Etapa 3. 20 SG: Comienzo de la intervención de actividad física moderada en el agua. Valoración del sueño (4 meses).
- Etapa 4. 38-42 SG: Valoración del parto. Inicio de la lactancia materna (2 meses).
- Etapa 5. Primera semana postparto hasta pasados los 6 meses. Valoración del niño. Depresión postparto a los 6 meses.
- Etapa 6. Interpretación de los resultados y difusión de los mismos (6 meses).
Aspectos éticos de la investigación
Este proyecto cuenta con la aprobación del Comité de Ética para la Investigación de Granada (CEI Granada), España. El bienestar y el respeto a la intimidad de los pacientes que participan en la investigación es responsabilidad del investigador. Se hace una expresa mención al cumplimiento en este estudio de las normas éticas vigentes propuestas por el Comité de Investigación y de Ensayos Clínicos en la Declaración de Helsinki 1964 (revisada en Fortaleza, Brasil, 2013).
SEGURIDAD
La actividad física se practica en las instalaciones acuáticas de la Facultad de Ciencias de la Actividad Física y el Deporte de la Universidad de Granada, donde se cuenta con el pertinente permiso para la realización de este proyecto en esas instalaciones. Las instalaciones constan de un vaso polivalente profundo de 25 metros para los ejercicios de natación y de un vaso de enseñanza poco profundo de 12,5 metros, para los ejercicios pélvicos. El agua de las piscinas está graduada a la temperatura ideal para esta población, es decir, 28-30o. De ese modo, la actividad física se pueda desarrollar de manera adecuada. Están equipadas con todo tipo de material de flotación necesario para los diferentes ejercicios. Estas instalaciones están abiertas desde hace 1 año, por lo que su estado es impecable. Así pues, cuentan con todas las condiciones de higiene y seguridad precisas.
Discusión
En la actualidad, se ha demostrado que el ejercicio físico aporta muchos beneficios para quienes lo practican de forma regular. Sin embargo, cuando confluyen embarazo y ejercicio físico se presentan dudas acerca de la conveniencia de su práctica, el tipo de ejercicio a llevar a cabo, así como de su frecuencia, la intensidad y la duración. Por esos motivos, se ha contado con el asesoramiento y las recomendaciones y contraindicaciones establecidas por el Colegio Americano de Obstetras y Ginecólogos (ACOG).
Los estudios consultados hacen referencia a la repercusión que tiene el ejercicio físico realizado en un medio terrestre, en relación con los resultados perinatales obtenidos (52). Pero son escasos los estudios encontrados en los que se puedan comparar esos resultados en relación con un programa de ejercicios realizado en el medio acuático. En lo que se refiere a las particularidades de la actividad física, se ha podido verificar en diferentes revisiones que la actividad física más adecuada para las mujeres embarazadas es la que se lleva a cabo en el medio acuático y con un carácter moderado (11,53,54).
Por ello, se ha elaborado un programa de actividad física moderada en dicho medio y con un seguimiento de las mujeres durante los primeros 6 meses postparto. La propuesta que aquí se hace consiste en la práctica de un ejercicio físico moderado en el agua, aprovechando las características físicas de este medio, por las que se contrarresta la fuerza de la gravedad con la fuerza de la flotación y con ello se disminuye la carga del peso del cuerpo de la mujer embarazada, así como también se facilita la amplitud de los movimientos, se evitan las sobrecargas en las articulaciones y se reducen considerablemente los impactos.
En el medio acuático también se puede trabajar la respiración de un modo consciente, tanto en ritmo como en fases, en volumen y en el tipo de respiración, lo que lo es muy útil para afrontar el trabajo del parto.
Los trabajos de investigación consultados, vinculan la actividad física con una reducción en el número de cesáreas y de partos instrumentalizados. Los últimos estudios han demostrado que el ejercicio de la mujer embarazada, no solo previene la ganancia excesiva de peso en esta etapa (55) que se asocia con la diabetes gestacional (56), sino también la hipertensión arterial. El beneficio no sólo llega a la madre, sino también al feto, pues disminuye el riesgo de macrosomía, lo que facilita un parto más fisiológico. El aumento excesivo de peso y la dificultad de perderlo tras el parto suponen factores de riesgo en la aparición de complicaciones durante la gestación, el parto, la salud del feto y la futura salud de la madre (57,58).
FORTALEZAS
Las fortalezas de este proyecto están relacionadas, en primer lugar, con los profesionales que participan en el mismo. Se trata de un equipo multidisciplinar relacionado con el ámbito hospitalario y con la actividad física. La muestra se ha seleccionado al azar, de un universo de 6.579 embarazadas entre Granada y su provincia. Se ha podido, así contar con un gran número de mujeres en cada uno de los grupos de estudio, lo que otorga un alto grado de fiabilidad a los resultados.
Con este estudio se pretende dar a conocer que la obesidad en el embarazo se puede reducir, mediante una actividad física moderada en el agua y aumentar, de ese modo, la calidad de vida de las mujeres gestantes. También se aspira a conseguir un aumento de partos eutócicos que disminuyan la morbilidad materno-fetal. En el desarrollo de la investigación también se asesora sobre la lactancia materna, desde la semana 20 de gestación que es cuando comienza la actividad física con las mujeres. La lactancia materna previene la obesidad del niño y favorece su neurodesarrollo Para ello, se lleva a cabo un seguimiento de las madres y de los niños, durante el primer año postparto.
RIESGOS Y PLAN DE CONTINGENCIAS
Durante la ejecución del estudio, pueden aparecer situaciones adversas que será conveniente tener en cuenta (Tabla V):
Bibliografía
1. Claesson IM, Klein S, Sydsjö G, Josefsson A. Physical activity and psychological well-being in obese pregnant and postpartum women attending a weight-gain restriction programme. Midwifery 2014;30(1):11-6. [ Links ]
2. Sui Z, Turnbull D, J. Enablers of and barriers to making healthy change during pregnancy in overweight and obese women. AMJ 2013;6(11):565-77. [ Links ]
3. Colberg S, Castorino K, Jovanovic L. Prescribing physical activity to prevent and manage gestational diabetes. World Journal of Diabetes 2013;4(6):256-62. [ Links ]
4. Mata F, Chulvi I, Roig J, Heredia JR, Isidro F, Benítez Sillero JD, et al. Prescripción del ejercicio físico durante el embarazo. Revista Andaluza de Medicina del Deporte 2010;3(2):68-79. [ Links ]
5. Poston, et al. Developing a complex intervention for diet and activity behaviour change in obese pregnant women (the UPBEAT trial); assessment of behavioural change and process evaluation in a pilot randomised controlled trial. BMC Pregnancy and Childbirth 2013;13:148. [ Links ]
6. Santos PC, Abreu S, Moreira C, Lopes D, Santos R, Alves O, Silva P, et al. Impact of compliance with different guidelines on physical activity during pregnancy and perceived barriers to leisure physical activity. J Sports Sci 2014. (Epub ahead of print). [ Links ]
7. Cortes-Castell E, Rizo-Baeza MM, Aguilar-Cordero MJ, Rizo-Baeza J, Gil Guillén V. Maternal age as risk factor of prematurity in Spain; Mediterranean area. Nutr Hosp 2013;28(5):1536-40. [ Links ]
8. Aguilar-Cordero MJ, Batran-Ahmed SM, Padilla-López CA, Guisado-Barrilao R, Gómez-García CI. Lactancia materna en bebés pretérminos; cuidados centrados en el desarrollo en el contexto palestino. Nutr Hosp 2012;27(6):1940-4. [ Links ]
9. Takahasi E, Britto-e-Alves M, Sousa G, Moura A, Fernandes R, Ferreira V, et al. Mental health and physical inactivity during pregnancy: a cross-sectional study nested in the BRISA cohort study. Caud. Saúde Pública Río de Janeiro 2013;29(8):1583-94. [ Links ]
10. Sui Z, Dodd J. Exercise in obese pregnant women: positive impacts and current perceptions. Internacional Journel of women Health 2013;5:389-98. [ Links ]
11. Aguilar-Cordero MJ, Sánchez-López AM, Rodríguez-Blanque R, Noack-Segovia JP, Pozo-Cano MD, López-Contreras G, et al. Physical activity by pregnant women and its influence on maternal and foetal parameters; a systematic review. Nutr Hosp 2014;30(4):719-26. [ Links ]
12. Ruchat SM, Mottola MF. Preventing long-term risk of obesity for two generations: prenatal physical activity is part of the puzzle. Journal of Pregnancy 2012. [ Links ]
13. Ruiz JR, Perales M, Pelaez M, Lopez C, Lucia A, Barakat R. Supervised exercise-based intervention to prevent excessive gestational weight gain: a randomized controlled trial. Mayo Clin Proc 2013;88(12):1388-97. DOI: 10.1016/j.mayocp.2013.07.020. [ Links ]
14. Carrillo SM, Guillén AP, Hernández RA, Mogollón HH. Asociación entre la antropometría materna y el producto de la gestación. Nutr Hosp 2010;25(5):832-7. [ Links ]
15. Puente DMP. Efecto del ejercicio físico durante el embarazo sobre la ganancia excesiva de peso y sus consecuencias. 2011:165-6. [ Links ]
16. Kinnunen TI, Aittasalo M, Koponen P, Ojala K, Mansikkamäki K, Weiderpass E, et al. Feasibility of a controlled trial aiming to prevent excessive pregnancy-related weight gain in primary health care. BMC pregnancy and childbirth 2008;8(1):37. [ Links ]
17. Mottola MF. Exercise prescription for overweight and obese women: pregnancy and postpartum. Obstet Gynecol Clin North Am 2009;36(2):301. [ Links ]
18. Artal R. Exercise and pregnancy. Informa Healthcare 2011. p. 41.1-10. [ Links ]
19. Barakat R, Pelaez M, Lopez C, Lucia A, Ruiz JR. Exercise during pregnancy and gestational diabetes-related adverse effects: a randomised controlled trial. British Journal of Sports Medicine 2013;656-61. [ Links ]
20. Leppänen M, Aittasalo M, Raitanen J, Kinnunen TI, Kujala UM, Luoto R. Physical activity during pregnancy: predictors of change, perceived support and barriers among women at increased risk of gestational diabetes. Matern Child Health J 2014;18(9):2158-66. [ Links ]
21. Cordero-Rodríguez Y, Peláez-Puente M, De-Miguel-Abad M, Perales-Santaella M, Barakat-Carballo R. ¿Puede el ejercicio físico moderado durante el embarazo actuar como un factor de prevención de la diabetes gestacional? International Journal of Sport Science 2012;Vol VIII(27):3-19. ISSN:1885-3137. [ Links ]
22. Bisson M, Rheaume C, Bujold E, Tremblay A, Marc I. Modulation of blood pressure response to exercise by physical activity and relationship with resting blood pressure during pregnancy. J Hypertens 2014;32(7):1450-7; discussion 1457. [ Links ]
23. Genest DS, Falcao S, Gutkowska J, Lavoie JL. Impact of Exercise Training on Preeclampsia: Potential Preventive Mechanisms. Hypertension 2012. [ Links ]
24. Millard LAC, Lawlor DA, Fraser A, et al. Physical activity during pregnancy and offspring cardiovascular risk factors: findings from a prospective cohort study. BMJ Open 2013;3:e003574. [ Links ]
25. Perales M, Luaces M, Barriopedro MI, Montejo R. Efectos de un programa de ejercicio físico supervisado sobre la estructura cardiaca durante la gestación: Ensayo clínico aleatorizado. Progresos de Ginecología y Obstetricia 2012;55(5):209-15. [ Links ]
26. Da Silva R, Sergio Borges P, Albuquerque Pontes I, Bezerra Alves J. Effects of an aquatic physical exercise program on glycemic control and perinatal outcomes of gestational diabetes: study protocol for a randomized controlled trial. Trials 2013;14(390):12-8. [ Links ]
27. Barakat R, Pelaez M, Lopez C, Montejo R, Coteron J. Exercise during pregnancy reduces the rate of cesarean and instrumental deliveries: results of a randomized controlled trial. Journal of Maternal-Fetal and Neonatal Medicine 2012;(00):1-5. [ Links ]
28. Aguilar-Cordero MJ, Vieite-Ravelo M, Padilla-López CA, Mur-Villar N, Rizo-Baeza M, Gómez-García CI. La estimulación prenatal. Resultados relevantes en el periparto. Nutr Hosp 2012;27(6):2102-10. [ Links ]
29. Tomic V, Sporis G, Milanovic Z, Zigmundovac-Klaic D, Pantelic S. The effect of maternal exercise during pregnancy on abnormal fetal growth. Croat Med J 2013;54:362-8. [ Links ]
30. Martín-López R, Pérez-Farinós N, Hernandez-Barrera V, De-Andres AL, Carrasco-Garrido P, Jiménez-García R. The association between excess weight and self-rated health and psychological distress in women in Spain. Public Health Nutr 2011;14(7):1259-65. [ Links ]
31. Aguilar-Cordero MJ, Sáez-Martín I, Menor-Rodríguez MJ, Mur-Villar N, Expósito-Ruiz M, Hervás-Pérez A. Valoración del nivel de satisfacción en un grupo de mujeres de Granada sobre atención al parto, acompañamiento y duración de la lactancia. Nutr Hosp 2013;28(3):920-6. [ Links ]
32. Zonana-Nacach A, Baldenebro-Preciado R, Ruiz-Dorado MA. Efectos de la ganancia de peso gestacional en la madre y el neonato. Salud Pública Mex 2010;52:220-5. [ Links ]
33. Fabre E. Manual de asistencia al embarazo normal. Sección Española de Medicina Perinatal. 2a ed. Zaragoza: INO Reproducciones; 2001. [ Links ]
34. Ferraro Z, Boehm K, Gaudet L, Adamo K. Counseling about gestational weight gain and healthy lifestyle during pregnancy: Canadian maternity care providers' self-evaluation. International Journal of Womens Health 2013;5:629-36. [ Links ]
35. Damen L, Buyruk HM, Güler-Uysal F, Lotgering FK, Snijders CJ, Stam HJ. Pelvic pain during pregnancy is associated with asymmetric laxity of the sacroiliac joints. Acta Obstet Gynecol Scand 2008;80(11):1019-24. [ Links ]
36. Butler EE, Colón I, Druzin ML, Rose J. Postural equilibrium during pregnancy: Decreased stability with an increased reliance on visual cues. Obstet Gynecol 2006;195(4):1104-8. [ Links ]
37. Dumas G, Reid J. Laxity of knee cruciate ligaments during pregnancy. J Orthop Sports Phys Ther 1997;26(1):2. [ Links ]
38. Heery E, McConnon A, McAuliffe F. Perspectives on weight gain and lifestyle practices during pregnancy among women with a history of macrosomia: a qualitative study in the Republic of Ireland. BMC Pregnancy and Childbirth 2013;13:202. [ Links ]
39. Rauh K, Gabriel E, Kerschbaum E, Schuster T, Kries R, Amann-Gassner U, Hauner H. Safety and efficacy of a lifestyle intervention for pregnant women to prevent excessive maternal weight gain: a cluster-randomized controlled trial. BMC Pregnancy and Childbirth 2013;13:151. [ Links ]
40. Barakat R, Perales M, Bacchi M, Coteron J, Refoyo I. A program of exercise throughout pregnancy. Is it safe to mother and newborn? American Journal of health 2014;29(1):2-8. [ Links ]
41. Barakat-Carballo R, Peláez-Puentes M, López C, Montejo R, Cotejón J. El ejercicio durante el embarazo reduce la tasa de partos por cesáreas e instrumental: resultados de un ensayo controlado aleatorizado. Revista de medicina materna fetal y neonatal 2012;25(11):2372-6. [ Links ]
42. Schlüssel MM, Souza EBD, Reichenheim ME, Kac G. Physical activity during pregnancy and maternal-child health outcomes: a systematic literature review. Cadernos de Saude Publica 2008;24:s531-s44. [ Links ]
43. Torres-Luque G, Torres-Luque L, García-Chacón S, Villaverde-Gutiérrez C. Seguimiento de un programa de actividad física en el medio acuático para mujeres embarazadas. Kronos Actividad Física y Salud 2012;XI(II):84-92. [ Links ]
44. Artal R, O'Toole M. Guidelines of the American College of Obstetricians and Gynaecologists for exercise during pregnancy and the postpartum period. Br J Sports Med 2003;37(1):6-12. [ Links ]
45. Silveira LCD, Segre CADM. Physical exercise during pregnancy and its influence in the type of birth. Einstein (São Paulo) 2012;10(4):409-14. [ Links ]
46. Vallim AL, Osis MJ, Cecatti JG, Baciuk ÉP, Silveira C, Cavalcante SR. Water exercises and quality of life during pregnancy. Reprod Health 2011;8:14. [ Links ]
47. Borg, G. Psychophysical bases of perceived exertion (Las bases psicofísicas del esfuerzo percibido). J Med Sci Sports Exercise 1982;14(5):377-81. [ Links ]
48. Barakat-Carballo R, Rojo-González JJ, Alonso-Merino G. El ejercicio físico durante el embarazo: para vivir un embarazo en forma. Editorial Alhambra; 2006. [ Links ]
49. Calais-Germain B, Parés NV. Parir en movimiento: la movilidad de la pelvis en el parto. La Libre de Marzo; 2009. [ Links ]
50. González-Jiménez E, Aguilar-Cordero MJ, García-García CJ, García-López P, Álvarez-Ferre J, Padilla-López CA, et al. Influencia del entorno familiar en el desarrollo del sobrepeso y la obesidad en una población de escolares de Granada (España). Nutr Hosp 2012;27(1):177-84. [ Links ]
51. Bacchi M, Cordero-Rodríguez Y, Peláez-Puente M, López-Mas C, Barakat-Carballo R. Efecto sobre la frecuencia cardiaca del ejercicio en tierra/agua en embarazadas en el tercer trimestre de gestación: un estudio comparativo. Calidad de Vida 2011;III(6):59-67. [ Links ]
52. Pearse E, Evenson K, Symons D, Steckler A. Strategies to promote physical activity during pregnancy: A systematic review of intervention evidence. Am J Lifestyle Med 2013;7(1). [ Links ]
53. Kolu P, Raitanen J, Luoto R. Physical activity and health-related quality of life during pregnancy: A secondary analysis of a cluster-randomised trial. Matern Child Health J 2014;18(9):2098-105. DOI: 10.1007/s10995-014-1457-4. [ Links ]
54. Currie S, Sinclair M, Murphy MH, Madden E, Dunwoody L, et al. (2013) Reducing the decline in physical activity during pregnancy: A systematic review of behaviour change interventions. PLoS ONE;8(6):e66385. [ Links ]
55. Márquez J, García V, Ardila R. Ejercicio y prevención de obesidad y diabetes mellitus gestacional. Rev Chil Obstet Ginecol 2012;77(5):401-6. [ Links ]
56. Jelsma, et al. DALI: Vitamin D and lifestyle intervention for gestational diabetes mellitus (GDM) prevention: an European multicentre, randomised trial - study protocol. BMC Pregnancy and Childbirth 2013;13:142. [ Links ]
57. Rauh K, Kunath J, Rosenfeld E, Kick L, Ulm K, Hauner H. Healthy living in pregnancy: a cluster-randomized controlled trial to prevent excessive gestational weight gain - rationale and design of the GeliS study. BMC Pregnancy Childbirth 2014;14:119. DOI: 10.1186/1471-2393-14-119. [ Links ]
58. Barakat-Carballo R, Cordero-Rodríguez Y, Rodríguez-Romo G, Stirling J, Zakynthinaki M. Actividad física durante embarazo, su relación con la edad gestacional materna y el peso de nacimiento. (Physical activity during pregnancy, its relationship to gestational age and birth weight). RICYDE Revista Internacional de Ciencias del Deporte 2011;6(20):205-17. [ Links ]
59. Aguilar Cordero MI. Tratado de enfermería del niño y el adolescente. Cuidados pediátricos. Elsevier; 2012. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
María José Aguilar Cordero.
Departamento de Enfermería.
Facultad de Ciencias de la Salud.
Universidad de Granada.
Avda. de la Ilustración, s/n.
18071. Granada
e-mail: mariajaguilar@telefonica.net
Recibido: 29/10/15
Aceptado: 19/11/15
To eat or not to eat meat. That is the question
Comer o no comer carne. ¿Es esa la incógnita?
Paloma Celada, Sara Bastida and Francisco J. Sánchez-Muniz
Department of Nutrition and Food Science I. Facultad de Farmacia. Universidad Complutense de Madrid. Madrid, Spain
We acknowledge the support of the "Nutrition and Cardiovascular Health #920536" research group of excellence of the Universidad Complutense de Madrid and the Spanish Project AGL 2011-29644-C02-01.
ABSTRACT
Meat is a well accepted food with appreciable appealing. Due to its high nutritional value it plays a central role in human development. Meat/meat derivates are important sources of proteins, minerals and vitamins. Their nutritional importance is paralleled to their economic impact. Paying attention to the social alarm originated by a recent publication of WHO about the relationship between red and/or processed meat consumption and cancer, this paper reviews the following aspects: a) the present consumption of meat/meat products in Spain; b) the contribution of their macro/micronutrients to the recommended dietary allowances; c) the obliged use of additives (e.g. nitrites and nitrates) to warrant the food safety, and their daily intake. In addition health risks derived from a high consumption, as well as the most appropriate culinary uses in order to reduce the formation of toxic products (e.g. N-nitrosocompounds) are commented. Due to the huge variety of available meat products, this paper concludes that any generalization should be avoided. We also emphasize about the advantages of consuming meat/meat products in the frame of a Mediterranean diet, rich in vegetables, fruits, and bioactive compounds.
Key words: Cancer. Red meat. Processed meat. Diet. Nitrates. Nitrites. N-nitrosocompounds.
RESUMEN
La carne es un alimento muy bien aceptado por sus propiedades organolépticas. Es fundamental en el desarrollo del ser humano por su alto valor nutritivo. Fuente importante de minerales, vitaminas y proteínas de elevada calidad. Su importancia nutricional está en consonancia con su repercusión económica. En este artículo, y a la luz del comunicado recientemente emitido por la OMS sobre el peligro para la salud, particularmente de cáncer, del consumo elevado de carne roja y/o procesada y dada la alarma social ocasionada, pretendemos matizar algunos aspectos. Se revisan a) el consumo actual de carnes y derivados en España; b) su contribución en macro/micronutrientes a las ingestas recomendadas; c) el aporte obligado de aditivos (p.ej. nitratos y nitritos) para garantizar la seguridad alimentaria y su ingesta diaria. Se comentan los riesgos del consumo elevado de los productos cárnicos así como los usos culinarios más adecuados para reducir la formación de compuestos tóxicos (p.ej. N-nitrosocompuestos). Dada la enorme variedad de productos cárnicos ofertados, se concluye que cualquier generalización sobre el consumo de carne y derivados sería totalmente inadecuada y se resaltan las ventajas de consumirlos en el marco de una dieta tipo mediterránea, rica en verduras, frutas y compuestos bioactivos.
Palabras clave: Cáncer. Carne roja. Carne procesada. Dieta. Nitratos. Nitritos. N-nitrosocompuestos.
"To be or not to be. That is the question"
Hamlet. William Shakespeare
A few hundred years ago, a Danish prince considered the doubt that consciously or unconsciously assaults everybody when he or she makes important decisions. That soliloquy is the model of indecision that the human being implicitly carries with him.
During the last few decades there have been several avian crises, which entailed the killing of hundreds of thousands of ducks and Galliformes, particularly in the Asian zone, quite often because of not being able to guarantee adequate treatment and the fail-safeness of subsequent sales.
In 2001 the mad cow disease or bovine spongiform encephalopathy (1) appeared, leading to a very important fall in the consumption of beef and an increase in that of other potentially healthier meats. The crisis meant a revolution in the management of food safety, establishing a plan for the monitoring and controlling of animals. The causal agent is a prion which incorporates into normal proteins modifying them and causing irreversible damage with the appearance of spongiform encephalopathies, existing evidence of those prions transferring from one species to humans giving rise to the Creutzfeldt-Jakob's disease (1). It seems in some way anecdotal that fewer than 250 people in the world have died of Creutzfeldt-Jakob's disease, the majority of them in the United Kingdom and only 5 in Spain (2).
In 2009 experts from the WHO warned us of an apocalyptic avian flu pandemic (3). In the corresponding report it was predicted that the mutated virus of swine fever could severely affect the whole population of the world causing a great number of deaths. The alarm was sounded and governments proceeded to purchase massive amounts of vaccines and antiviral drugs. The such feared avian flu was neither so devastating nor lethal as experts had told us, and the anti-viral drugs are still in storage because they were not necessary. It seems that in this case experts caused unnecessary alarm in the population, ditto for the anti-viral drugs.
Last year the Ebola virus that usually attacks Africa periodically changed geographic zones and appeared in the occidental part of the continent, when it usually happened in the central part of the country. The virus spread much further than it usually did and even arrived to Europe. The number of deaths from this outbreak rose to five thousand (4). For one reason or another, intervention was late and of low quality and the WHO received a lot of criticism for its not having reacted in time.
Last October 26th the WHO issued a press release on the (potential) danger of consuming red and/or processed meat (5). On analyzing the OMS communiqué and checking some central papers on the subject and paying attention to the outcomes, it seems clear that in the epidemiological results that are dealt with, some of them in hundreds of thousands of people, the danger exists and the subject is not trivial. Nevertheless, the news as it was disseminated has created a lot of confusion regarding a group of foods of high nutritional and commercial importance in the world.
After the last communiqué in which we were notified that processed meat products were carcinogenic (5), the headlines did not make us wait and the outrageous things that ended up being said in one or another news program were very serious (e.g., sausages are as harmful as tobacco or asbestos). A few weeks ago, Doctor Estruch, one of the leading experts on the Mediterranean diet, stressed in an interview (6) that the level of evidence is not enough to show that they have carcinogens that are as dangerous as tobacco and asbestos, even though he referred to our consuming too much sausage, and, in his own words, "demonizing red meat is excessive".
Through all of this we want to clear up certain aspects concerning our judgment's being in dispute.
- From the point of view of human evolution it is taken for granted that the consumption of meat causes the development of certain mental and psychomotor skills (7).
- Meat is an important source of proteins of high biological value, minerals and vitamins; it is also a very good source of haem iron. Besides, their being products which are accepted and appreciated due to their organoleptic properties has to be taken into account (8).
- A large percentage of the recommended dietary allowances of proteins, B12 and B6 vitamins, among others, is covered in Spain by meat and meat-product consumption (8).
- Adult animal meat contains more fat. Its relatively high saturated fatty acid content suggests that its high consumption should be avoided (8).
- The consumption of meat in Spain is very high (9) (Table I). The variety and composition of such products make a ruling really difficult. The analysis done by the WHO involves and concerns products consumed in important quantities in other countries, mainly in the USA and North of Europe, where culinary practices are different and the consumed ratios of fruit and vegetables are far from those recommended. However, in Spain the consumption of meat-products in which potentially dangerous products to which we will refer are found are on the range recommended by the WHO but fruit and vegetables consumption is rather higher.
- Regarding meat-products, nitrites/nitrates have been added to neither fresh meat, nor fresh sausages; however, such additives are used by mixing them in a homogeneous form with the meat mass or together with salt for meat-product curing. In figure 1A a summary of the nitrite/nitrate contents of some foods is shown. In figure 1B the total intake of additives considering the Spanish consumption of meat-products is summarized. This total intake is far from the maximum admissible daily intake of 3.7 mg/kg body weight (222 mg in a 60 kg person) (10).
- It must be also considered that, in their preparation, foods and antioxidant products such as paprika or ascorbic acid that can greatly lessen the negative effects of their consumption are used.
Now and before the WHO report on the toxicity/danger of processed meat the healthy consumption of these products is being and has been questioned. The most convenient mechanism that links meat and the development of cancer involves various components that are formed during cooking at high temperatures: heterocyclic amines (HCAs), polycyclic hydrocarbon aromatics (PHAs) and N-nitroso-compounds (NOCs) (5).
With respect to HCAs, this relationship is not easily established as the amounts considered to be carcinogenetic for animals are much higher than eating reasonable amounts of fried foods (11), thus, the extrapolation to human cancer requires caution. It has to be pointed out that temperatures used in some studies gathered by the WHO in the HCAs are really high (e.g., 280oC) and far from those used in habitual frying in the Mediterranean diet.
PAHs are formed when food is directly cooked in the fire, and in much less an amount when performed by any other cooking procedure. In the worst of scenarios evidence relating colon cancer with such products is relatively weak (12).
NOCs are originated when nitrites and nitrogen oxide react with secondary amines and N-alquylamides (13). These are the most controversial compounds and require a more exhaustive study.
Epidemiological studies in humans have intended to reveal a direct relationship between nitrite and/or nitrate consumption and NOC formation with cancer development; nonetheless, non-conclusive results have been found, possibly due to difficulties in establishing time-extension and exposition levels (5).
Nitrates are present in natural form in foods; several plants store nitrates and nitrites in leaves and stems (Fig. 1A). Despite this, the European Food Safety Authority (EFSA) recommends increasing their consumption due to their implicit health benefits (14). Water can also contain nitrates. All these foods relevantly contribute nitrates that can be reduced and accumulated in saliva (13). Twenty-percent of nitrate arriving in the mouth (5% of the amount ingested) is reduced to nitrite by the nitrate reductase enzyme activity of the mouth microbiota (15). Thus blaming only meat products on their negative impact on health seems excessive.
One of the major functions of nitrites/nitrates is meat derivate preservation by virtue of their anti-microbial effect; perhaps this is the most powerful argument for their use, as consumer health is compromised. They have an effect on anaerobic bacteria, mainly on Clostridium botulinum, impeding spore germination and avoiding neurotoxin formation responsible for deadly botulism. In addition, they also inhibit other pathogen microorganism such as Staphylococcus aureus (16) and Clostridium perfringens (17), responsible for gastrointestinal infections and necrotic enteritis, respectively.
These additives intervene in color stabilization (13), nitrite being the main responsible for the rosy-red color of such products which is very appreciated by consumers, improving taste and flavor of cured products and reducing the use of other flavor enhancers such as NaCl.
One more thing must be added: their antioxidant role inhibiting lipid autooxidation (18). When nitrite joins haem iron, it keeps its ferrous status avoiding its oxidation.
The WHO communiqué is centered on the idea that the use of these additives implies some health risks, mainly related to cancer:
- Nitrites at high doses are toxic (2 g can produce death in human) as they produce methemoglobin, that fails in capturing and ceding oxygen, causing hypoxia.
- Another risk is related to N-nitrosamine formation. Those substances are formed by nitrosation of amine, amide and other nitrogen-containing-compounds (10,13). Nitrates are the most common nitrosating agents. The majority of N-nitrosamines possess toxic activity, genotoxic and carcinogenic for an ample number of animal species, including primates (13). However, nitrosation is a complex phenomenon influenced by different factors such as temperature, pH, nitrosating agent activity and the amount and type of amine.
- Gastric pH and high cooking temperatures stimulate nitrosation. At the same time inhibitor agents such as vitamin C block its reaction (13). Salt also exerts a protecting role (13).
- Food heating is another factor accelerating N-nitrosamine formation. However, this is probably the most controversial aspect when evaluating the risk of nitrites and nitrates as additives. The higher the cooking temperature, the higher the nitrosation, thus some culinary treatments are more aggressive that others performed at lower temperature and for shorter periods. Nonetheless, N-nitrosamines are rather volatile; thus, elimination is accelerated when non-hermetic recipients are used during cooking (13).
However, it has also to be taken into account that nitrites elimination as additives does not exclude them from the body, as we have endogen production. Usually, we take in less than 3 mg/day of nitrites from foods but we secrete 12 mg/day in the saliva and our intestinal microbiota produces about 70 mg/day (15). Therefore, to correctly evaluate N-nitrosamines toxicity all expositions need to be addressed, which is really complex.
We want to highlight that the potential relationship between cancer and meat consumption has been already known for decades, particularly in circles linked to these kinds of products. The WHO communiqué adds almost nothing new. Thus, we wonder what is under the hat of such an impressive mise-en-scène. Why was news presented to the journalist months before the definitive publication of the complete article? And what seems even more important: does anybody, who is not related to the meat sector, remember any such news yet? After the communiqué, have Spanish people changed, for longer than a week, their consumption habits? Absolutely not!
Taking into account these premises, we recommend the following:
- Reducing the nitrite/nitrate presence in food to the maximum, without implying loss of protection against botulism and other infection risks.
- Including nitrosation inhibitors in meat-products, such as vitamin C and other antioxidants.
- Performing thermal treatment as mild as possible by avoiding high temperatures and incorrect culinary practices that would increase NOCs content.
- Performing cooking processes in open-cup recipients to permit N-nitrosamine exit, and avoiding consumption of fat leached from foods during cooking.
- Recovering the Mediterranean diet in its more ample sense: an important base of vegetable products consumption assuring consumption of spoon-dishes (e.g., cocidos, paellas) where meat and meat products are of high quality and consumed in moderate quantities.
- Avoiding excessive consumption of one-type food, which reduces diet variety and quality. According to Professor Grande Covian, the key to correct nutrition is "eating any food type but in a small dish".
Thus, research on meat-products -addressed to reduce potential negative compounds and to incorporate functional ingredients in order to improve their quality and health properties- deserves all scientific and institutional support.
When communiqués such as the WHO's are issued by the media, we often forget food symbolism and its implication on alimentary behavior and health. While, for example, in the UK weather is the conversation topic par excellence, in the Mediterranean basin it is food. All Spaniards talk about nutrition. According to Cruz and Cruz (7), food is a symbol for us, something representing generational safety and a pleasure to be shared (19). That means that any alimentary alarm can have very negative implications, especially for people for whom some central foods mean safety, prestige, health, as they definitively contribute to their wellbeing and that of their family (19). In conclusion, when a scientific entity such as the WHO is showing that a food considered to be good or very good or healthy, generation after generation, is potentially/really carcinogenic, the disarray becomes maximum and the credibility minimum, contributing to people not knowing what to eat. This is highly potentiated when part of the information is skidded, shown out of context and sold as news.
In conclusion, and with no intention of knocking the Danish prince, we can dispel all doubts and answer the question "Eating meat?" with a categorical "Yes, but in moderation and with the correct processing measures and culinary treatment".
Acknowledgements
We acknowledge María Sánchez's collaboration.
References
1. Steelman VM. Creutzfeld-Jacob disease: Recommendations for infection control. Am J Infect Control 1994;22(5):312-8. [ Links ]
2. Las encefalopatías espongiformes transmisibles humanas. Una visión desde la salud pública. Registro Nacional de Encefalopatías Espongiformes Transmisibles Humanas. Centro Nacional de Epidemiología ISCIII. 2008. Available in: http://www.isciii.es/ISCIII/es/contenidos/fd-servicios-cientifico-tecnicos/fd-vigilancias-alertas/fd-enfermedades/Encefalopatiasespongiformes.pdf. [ Links ]
3. Plan mundial de la OMS de preparación para una pandemia de influenza. Función y recomendaciones de la OMS para las medidas nacionales antes y durante la pandemia. Organización Mundial de la Salud. 2005. (WHO/CDS/CSR/GIP/2005.5). [ Links ]
4. WHO. Ebola response roadmap situation report. December 3 2014. [ Links ]
5. WHO. Carcinogenicity of consumption of red and processed meat. Lancet Oncol 2015. Available in: https://www.iarc.fr/en/media-centre/pr/2015/pdfs/pr240_E.pdf. [ Links ]
6. http://www.abc.es/sociedad/abci-doctor-estruch-habria-cuidar-alimentacion-antes-recurrir-farmacos-201511011704_noticia.html. [ Links ]
7. Cruz Cruz J (editor). Alimentación y cultura. Antropología de la cultura alimentaria. Pamplona: EUNSA; 1991. [ Links ]
8. Colmenero F, Sánchez-Muniz FJ, Olmedilla-Alonso B (editors). La carne y productos cárnicos como alimentos funcionales. Madrid: FEN y Editec@Red S.L.; 2004. [ Links ]
9. Informe Mercasa sobre Alimentación en España 2014. Available in: http://www.mercasa.es/nosotros/alimentacion_en_espana. [ Links ]
10. Habermeyer M, Roth A, Guth S, et al. Nitrate and nitrite in the diet: How to assess their benefit and risk for human health. Mol Nutr Food Res 2015;59(1):106-28. [ Links ]
11. Alaejos MS, González V, Afonso AM. Exposure to heterocyclic aromatic amines from the consumption of cooked red meat and its effect on human cancer risk: A review. Food Addit Contam Part A Chem Anal Control Expo Risk Assess 2008;25(1):2-24. [ Links ]
12. Cross AJ, Sinha R. Meat-related mutagens/carcinogens in the etiology of colorectal cancer. Environ Mol Mutagen 2004;44(1):44-55. [ Links ]
13. Ordóñez Pereda JA, Anadón Navarro A, Arboix Arzo M, et al. Informe del Comité Científico de la Agencia Española de Seguridad Alimentaria y Nutrición (AESAN) sobre una cuestión planteada por la Dirección Ejecutiva de la AESAN, en relación con el riesgo de la posible presencia de N-nitrosaminas en productos cárnicos crudos adobados cuando se someten a tratamientos culinarios de asado o fritura. Revista del Comité Científico de la AESAN. AESAN 2007-007 2008;8:9-40. [ Links ]
14. Scientific Panel of Contaminants in the food chain on a request from the European Commission to perform a scientific risk assessment on nitrite in vegetable. EFSA Journal 2008;689:1-79. [ Links ]
15. Schmidt T, Sedaghat S, Rosel P, et al. Medición de nitratos y nitritos en agua y saliva de población rural precordillerana de la VIII región. Rev Otorrinolaringol Cir Cabeza Cuello 2012;72:119-24. [ Links ]
16. Buchanan RL, Solberg M. Interaction of sodium nitrite, oxygen and pH on growth of Staphylococcus aureus. J Food Sci 1972;37:81-5. [ Links ]
17. O'Leary DF, Solberg M. Effect of sodium nitrite inhibition on intracellular thiol group and on the activity of certain glycolytic enzymes in Clostridium perfringens. Appl Environ Microbiol 1976;31:208-12. [ Links ]
18. Leistner L. The essentials of producing stable and safe raw fermented sausages. En: Smulders FJM, Toldrá F, Flores F, et al., editors. New technologies for meat and meat products. Nijmegen: Ecceamst Audet; 1992. p. 1-19. [ Links ]
19. Sánchez-Muniz FJ (editor). Nutrición y felicidad. Madrid: Instituto de España. Real Academia Nacional de Farmacia; 2013. [ Links ]
![]() Correspondence:
Correspondence:
Francisco José Sánchez-Muniz.
Departamento de Nutrición y Bromatología I (Nutrición).
Facultad de Farmacia.
Universidad Complutense de Madrid.
28040 Madrid
e-mail: frasan@farm.ucm.es
Received: 14/11/2015
Accepted: 02/12/2015
Synbiotic supplementation promotes improvement of chronic diarrhea of unknown etiology in patient with chronic kidney disease and provides better outcomes in dialysis
La suplementación con simbióticos promueve la mejora de la diarrea crónica de etiología desconocida en pacientes con enfermedad renal crónica y ofrece mejores resultados en diálisis
Natália Alvarenga Borges1, Najla Elias Farage1, Amanda Faria Barros2, Dennis Carvalho Ferreira3, Denis Fouque4 and Denise Mafra1,2
1Medical Sciences Graduate Program and
2Cardiovascular Sciences Graduate Program. Federal University Fluminense (UFF). Niterói, Rio de Janeiro. Brazil.
3Department of Endodontics. Post Graduate Program in Dentistry. Estácio de Sá University. Rio de Janeiro, RJ. Brazil.
4Department of Nephrology. Centre Hopitalier Lyon Sud. Université de Lyon. France
This work was supported by Coordenação de Aperfeiçoamento de Pessoal de Nível Superior (CAPES), Conselho Nacional de Desenvolvimento Científico e Tecnológico (CNPq) and Fundação de Amparo à Pesquisa do Estado do Rio de Janeiro (FAPERJ).
ABSTRACT
Background: Chronic kidney disease (CKD) patients often have gastrointestinal symptoms which may result in malnutrition and a negative impact on their quality of life. Modulation of the gut microbiota can be a strategy to promote host health and homeostasis.
Case report: The authors present a case of chronic diarrhea in a hemodialysis (HD) patient with an unknown etiology. After about one year and several failed interventions, synbiotic therapy was performed. The diarrhea episodes ceased after three months of daily supplementation and both biochemical and nutritional parameters improved. Synbyotic therapy promoted clinical benefits in this patient.
Discussion: Therefore, this simple therapy may be a promising alternative in CKD and it should be tested in larger studies.
Key words: Chronic kidney disease. Microbiota. Synbiotics. Diarrhea. Hemodialysis.
RESUMEN
Introducción: los pacientes con enfermedad renal crónica (ERC) a menudo tienen síntomas gastrointestinales que pueden provocar desnutrición y un impacto negativo en su calidad de vida. La modulación de la microbiota intestinal puede ser una estrategia para promover la salud del huésped y la homeostasis.
Caso clínico: los autores presentan un caso de diarrea crónica de etiología desconocida en un paciente en hemodiálisis (HD). Después de varias intervenciones fallidas durante un año, se realizó el tratamiento simbiótico. Los episodios de diarrea cesaron después de tres meses de la suplementación diaria y ambos parámetros bioquímicos y nutricionales mejoraron. La terapia con simbióticos promovió beneficios clínicos para este paciente.
Discusión: por lo tanto, esta sencilla terapia puede ser una alternativa prometedora en la ERC y debe ser probada en estudios más amplios.
Palabras clave: Enfermedad renal crónica. Microbiota. Simbióticos. Diarrea. Hemodiálisis.
Introduction
The role of gut microbiota in human health and development of pathologies has recently emerged as an important issue. The gut microbiota has the ability not only to influence the physiology of the intestine but also affects several metabolic functions (1). Alterations to the commensal flora contribute to the pathogenesis of diverse illnesses such as inflammatory bowel disease, chronic inflammation, dyslipidemia, diabetes, atopic disorders, cardiovascular diseases, neoplasms and obesity (2). According to Barros et al. 2015, chronic kidney disease (CKD) patients may acquire an imbalance of gut microbiota (3). Modulation of gut microbiota has emerged as a promising therapeutic strategy to promote host health, including CKD patients (4,5).
The reestablishment of gut balance by using probiotics, prebiotics and synbiotics has been studied for various diseases (6). Probiotics are live microorganisms which when administered in adequate amounts confer a health benefit to the host (7). Prebiotics are selectively fermented ingredients that result in specific changes in the composition and/or activity of the gastrointestinal microbiota conferring health benefits to the host (8). Finally, synbiotics are a combination of probiotics and prebiotics administered together (6). Synbiotic therapy has been shown to be specifically effective for improving the intestinal environment in various medical conditions (9). Synbiotic therapy has been shown to reduce septic complications in major abdominal surgery, trauma and intensive care unit patients (10).
Studies concerning the effects of synbiotic therapy in CKD patients are uncommon. One study showed that synbiotic therapy resulted in a decrease of serum p-cresol levels (a uremic toxin from gut microbiota) and normalized bowel habits in hemodialysis (HD) patients (11) and another study in non-dialyzed CKD patients that received synbiotic therapy for four weeks also showed that total plasma p-cresol levels was reduced however the gastrointestinal symptoms were not ameliorated (12).
Bowel habit is a non-invasive indicator of bowel function and condition of the intestinal flora. Abnormal defecation is one of the symptoms that reduce the quality of life in CKD patients who are undergoing HD (11). Here, we describe the case of a CKD patient with chronic diarrhea of unknown etiology who received a synbiotic treatment.
Case Report
A 66 year-old male HD patient has been suffering from reoccurring episodes of diarrhea for one year. He weighed 60 kg and had a body mass index (BMI) of 19.6 kg/m2, and he had been diagnosed with diabetic nephropathy. He had been under renal replacement therapy (RRT) 3 times a week for four hours, for nine years. The patient's medical history showed high blood pressure, dilated cardiomyopathy and he underwent cholecystectomy several years ago. The patient was currently taking losartan, clonidine, folic acid and calcium carbonate. The fully informed consent was obtained in writing from patient.
The Subjective Global Assessment (SGA), a tool that assesses patients' medical history and clinical and physical examinations, revealed intensive diarrheal episodes (5-10 times a day), which interfered with the patient's sleep and caused the patient to miss his hemodialysis sessions frequently. Endoscopy was performed and showed gastritis. Colonoscopy and parasitological examination did not detect a specific disease.
In the absence of an accurate diagnosis, the patient began taking anti-diarrheal medication and followed various dietary treatments including soluble fiber supplement, diet for Crohn's disease, lactose intolerance and gluten intolerance. There was no therapeutic success and the diarrhea persisted.
Approximately one year after the onset of the diarrhea episodes and after several failed interventions, the patient began taking synbiotics. Each dose (sachet) of the prescribed product was composed of Lactobacillus paracasei (108-109 Colony Forming Units [CFU]), Lactobacillus rhamnosus (108-109 CFU), Lactobacillus aidophilus (108-109 CFU), Bifidobacterium lactis (108-109 CFU) and fructooligosaccharides (FOS) (6 g).
Fifteen days later, without any other concomitant intervention for the treatment of diarrhea and using only the synbiotic supplement of one dose per day, the patient reported a reduction in the frequency of bowel movements. After one month of this daily supplementation, the patient reported alternate days without diarrhea and a normal sleep pattern was re-established, due to the absence of diarrhea at night time. After three months of daily supplementation the episodes of diarrhea had ceased totally and he did not miss his hemodialysis sessions anymore.
Improvement of various laboratory parameters was reported as a consequence of normalized attendance to the HD sessions regularly. The evolution of the biochemical parameters is shown in table I. After six months of synbiotic supplementation, there was no recurrence of diarrhea. The patient benefited from a weight gain of 5 kg (BMI = 21.2 kg/m2) and reported that he felt more inclined to deal with his daily activities.
Discussion
This case report shows how synbiotic therapy may have clinical applicability in CKD patients. Fifteen days after starting to take the synbiotic supplement the patient improved and after three months the diarrheal episodes of unknown etiology had ceased completely.
Gastrointestinal (GI) symptoms tend to increase in CKD patients compared to the general population (13). Approximately 76% of HD patients exhibit such symptoms (14). Strid et al. in an observational study showed that pain, indigestion, constipation, diarrhea and eating dysfunction were significantly worse in CKD patients than the general population (15). GI symptoms may result in malnutrition and can cause impaired well-being in these patients.
In this case report, the diarrheal episodes may have influenced the levels of albumin, since after the synbiotic therapy and the cessation of the diarrhea episodes, there was an improvement in albumin levels. This study also observed improvements in other laboratory parameters such as hemoglobin, hematocrit, pre-dialysis urea, phosphorus and potassium, which can be attributed to the regular hemodialysis treatments that were reestablished after the episodes of diarrhea ceased. There are a number of benefits of synbiotic therapy for CKD patients, such as a reduction of uremic toxins and endotoxemia, improvement in GI symptoms and microbiota function providing an improvement in their quality of life (QOL) (13).
Evaluation of QOL of the patient was not applied. However, after synbiotic supplementation the patient was satisfied with his sleep, and he felt more disposed and more capable of carrying out his daily activities. In fact, studies suggest that an improvement in QOL following synbiotic therapy is a credible hypothesis (16-18).
In the present case the benefits achieved from the synbiotic therapy suggest that possibly dysbiosis led to the persistent diarrhea episodes. In CKD patients, increased urea plasma levels lead to urea secretion in the intestine and urease, expressed by some gut bacteria species, promotes hydrolysis of urea resulting in the formation of large amounts of ammonia, which could affect the growth of commensal bacteria. In addition, other factors such as disease complications, low-fiber diet, frequent use of antibiotics, metabolic acidosis, intestinal wall edema and oral iron intake, can negatively affect the balance of the intestinal flora (19).
Recently, the search for ways to restore symbiosis has been the focus of several studies and, synbiotic therapy is one of the alternatives. However, research related to CKD patients is scarce and there is no consensus on the adequate dosing or duration of synbiotic supplementation. Factors such as survival rates of the GI probiotic strains and the characteristics of prebiotic varieties differ widely and are crucial for the definition of therapeutic conduct (13,20).
The potential of pre, pro and synbiotics deserves further investigations in CKD patients through well-designed intervention studies in order to understand the effectiveness and benefits of this promising therapy in depth.
Synbiotic therapy proved to be a simple and effective measure in this case of chronic diarrhea of unknown etiology in a CKD patient. This therapy had beneficial effects that may go far beyond the intestine.
This case study shows how synbiotic therapy may have clinical applicability in CKD patients. Synbiotic supplementation can be a simple strategy to modulate the gut microbiota and promote significant clinical benefits.
References
1. Karlsson F, Tremaroli V, Nielsen J, Bäckhed F. Assessing the human gut microbiota in metabolic diseases. Diabetes 2013;62(10):3341-9. [ Links ]
2. Vaziri ND, Wong J, Pahl M, et al. Chronic kidney disease alters intestinal microbial flora. Kidney Int 2013;83(2):308-15. [ Links ]
3. Barros AF, Borges NA, Ferreira DC, et al. Is there interaction between gut microbial profile and cardiovascular risk in chronic kidney disease patients? Future Microbiol (Print); 2015. [ Links ]
4. Grenham S, Clarke G, Cryan JF, Dinan TG. Brain-gut-microbe communication in health and disease. Front in Physiol 2011;2:94. [ Links ]
5. Mafra D, Lobo JC, Barros AF, Koppe L, Vaziri ND, Fouque D. Role of altered intestinal microbiota in systemic inflammation and cardiovascular disease in chronic kidney disease. Future Microbiol 2014;9(3):399-410. [ Links ]
6. Vyas U, Ranganathan N. Probiotics, prebiotics, and synbiotics: Gut and beyond. Gastroenterol Res Pract 2012;16. [ Links ]
7. Food and Agriculture Organization and World Health Organization. Report of a Joint FAO/WHO Expert Consultation on Evaluation of Health and Nutritional Properties of Probiotics in Food Including Powder Milk with Live Lactic Acid Bacteria; 2001. [ Links ]
8. Gibson GR, Probert HM, Van Loo JAE, Rastall RA, Roberfroid MB. Dietary modulation of the human colonic microbiota: updating the concept of prebiotics. Nutr Res Rev 2004;17(2):259-75. [ Links ]
9. Nomoto K. Prevention of postoperative microbial infection by synbiotics. Indian J Exp Biol 2008;46(8):557-61. [ Links ]
10. Shimizu K, Ogura H, Asahara T, et al. Probiotic/synbiotic therapy for treating critically ill patients from a gut microbiota perspective. Dig Dis Sci 2013;58(1):23-32. [ Links ]
11. Nakabayashi I, Nakamura M, Kawakami K, et al. Effects of synbiotic treatment on serum level of p-cresol in haemodialysis patients: a preliminary study. Nephrol Dial Transplant 2011;26(3):1094-8. [ Links ]
12. Guida B, Germanò R, Trio R, et al. Effect of short-term synbiotic treatment on plasma p-cresol levels in patients with chronic renal failure: a randomized clinical trial. Nutr Metab Cardiovasc Dis 2014;24(9):1043-9. [ Links ]
13. Rossi M, Johnson DW, Morrison M, et al. SYNbiotics Easing Renal failure by improving Gut microbiologY (SYNERGY): a protocol of placebo-controlled randomised cross-over trial. BMC Nephrol 2014;15:106. [ Links ]
14. Dong R, Guo ZY, Ding JR, Zhou YY, Wu H. Gastrointestinal symptoms: A comparison between patients undergoing peritoneal dialysis and hemodialysis. World J Gastroenterol 2014;20(32):11370-5. [ Links ]
15. Strid H, Simrén M, Johansson AC, Svedlund J, Samuelsson O, Björnsson ES. The prevalence of gastrointestinal symptoms in patients with chronic renal failure is increased and associated with impaired psychological general well being. Nephrol Dial Transplant 2002;17(8):1434-9. [ Links ]
16. Savignac HM, Corona G, Mills H, et al. Prebiotic feeding elevates central brain derived neurotrophic factor, N-methyl-d-aspartate receptor subunits and d-serine. Neurochem Int 2013;63(8):756-64. [ Links ]
17. Bravo JA, Forsythe P, Chew MV, et al. Ingestion of Lactobacillus strain regulates emotional behavior and central GABA receptor expression in a mouse via the vagus nerve. Proc Natl Acad Sci USA 2011;108(38):16050-5. [ Links ]
18. Ranganathan N, Ranganathan P, Friedman EA, et al. Pilot study of probiotic dietary supplementation for promoting healthy kidney function in patients with chronic kidney disease. Adv Ther 2010;27(9):634-47. [ Links ]
19. Ramezani A, Raj DS. The gut microbiome, kidney disease and targeted interventions. J Am Soc Nephrol 2014;25(4):657-70. [ Links ]
20. De Preter V, Vanhoutte T, Huys G, Swings J, Rutgeerts P, Verbeke K. Baseline microbiota activity and initial bifidobacteria counts influence responses to prebiotic dosing in healthy subjects. Aliment Pharmacol Ther 2007;27(6):504-13. [ Links ]
![]() Correspondence:
Correspondence:
Natália Borges.
Medical Sciences Graduate Program.
Federal University Fluminense (UFF).
Niterói, Rio de Janeiro. Brazil
e-mail: nat_borges_@hotmail.com
Received: 08/10/15
Accepted: 08/11/15
Eficacia de la nutrición parenteral domiciliaria de larga evolución con catéter de acceso periférico: a propósito de un caso
Effectiveness of long-term home parenteral nutrition with peripherally inserted central catheter: a case report
Elisa Santacruz Cerdá1, Karina Arcano1, Francisco Arrieta Blanco2, Andrés Ortiz Flores1, Raquel Mateo Lobo1, José Ignacio Botella Carretero2, Clotilde Vázquez Martínez3 e Isabel Zamarrón Cuesta2
1Servicio de Endocrinología y Nutrición. Hospital Universitario Ramón y Cajal. Madrid.
2Servicio de Endocrinología y Nutrición. Hospital Universitario Ramón y Cajal. Instituto Ramón y Cajal para la Investigación Sanitaria (IRyCIS). Centro de Investigación Biomédica en Red de Fisiopatología de la Obesidad y Nutrición (CIBERobn). Madrid.
3Servicio de Endocrinología y Nutrición. Fundación Jiménez Díaz. Madrid
Dirección para correspondencia
RESUMEN
El uso de la nutrición parenteral domiciliaria (NPD) en pacientes que no pueden alcanzar sus requerimientos nutricionales por la vía enteral está aumentando en los últimos años, permitiendo la normalización del estilo de vida de los pacientes.
Entre las patologías que más frecuentemente precisan de la NPD en España destacan la neoplasia y la isquemia mesentérica. Sin embargo, la NPD constituye uno de los pilares básicos del tratamiento de enfermedades mucho menos frecuentes como es el caso de la esclerosis peritoneal encapsulante.
A continuación presentamos el caso de un paciente diagnosticado de esclerosis peritoneal encapsulante con soporte NPD de más de 7 años de NPD con un catéter central de inserción periférica (PICC) para la NPD sin complicaciones y pudiendo realizar su actividad laboral habitual. Dado lo excepcional del caso lo remitimos para su publicación.
Palabras clave: Nutrición parenteral. Domiciliaria. Catéter inserción periférica.
ABSTRACT
The use of home parenteral nutrition (HPN) in patients who can not obtain their nutritional requirements by the enteral route is increasing in recent years, allowing normalization lifestyle of patients.
Neoplasm and mesenteric ischaemia are some of the diseases that most frequently require HPN in Spain. However, HPN is one of the cornerstones of the treatment of much less frequent illnesses as in the case of encapsulating peritoneal sclerosis.
We present the case of a patient with encapsulating peritoneal sclerosis and HPN support for more than 7 years with a peripherally inserted central catheter (PICC) for over 6 years without complications and the autonomy to perform his normal business activity. Given the exceptional nature of the case we refer it to its publication.
Key words: Parenteral nutrition. Home. Catheterization. Peripheral inserted catheter.
Introducción
El uso de la nutrición parenteral domiciliaria (NPD) en pacientes que no pueden alcanzar sus requerimientos nutricionales por la vía enteral está aumentando en los últimos años, permitiendo la normalización del estilo de vida de los pacientes (1). Entre las patologías que más frecuentemente precisan de la NPD en España destacan la neoplasia y la isquemia mesentérica (2). Sin embargo, la NPD constituye uno de los pilares básicos del tratamiento de enfermedades mucho menos frecuentes como es el caso de la esclerosis peritoneal encapsulante. A continuación, presentamos el caso de un paciente diagnosticado de esclerosis peritoneal encapsulante con soporte NPD de más de 7 años de NPD con un catéter central de inserción periférica (PICC) para la NPD sin complicaciones y pudiendo realizar su actividad laboral habitual.
Caso clínico
Presentamos el caso de un varón de 49 años, con antecedentes de VIH diagnosticado en 1997 en estadio A3 con buen control virológico, VHB tratado con interferón, colangitis esclerosante primaria con hipertensión portal y varices esofágicas grado I-II, así como varios episodios de encefalopatía hepática sin claro desencadenante. En 2007 el paciente comenzó a presentar cuadros de suboclusión intestinal recidivantes que requirieron ingreso hospitalario. Los hallazgos de TAC abdominal (Fig. 1), tránsito gastroesofágico y biopsia de peritoneo en laparotomía exploradora permitieron el diagnóstico de esclerosis peritoneal encapsulante idiopática. A consecuencia de dicha patología, el paciente presentó de forma recurrente episodios de suboclusión intestinal con pérdida de más de 10 kg y desnutrición severa secundaria a su mala absorción intestinal en menos de 6 meses. En el 2008 por la mala absorción intestinal y desnutrición severa, se inició nutrición parenteral total hospitalaria y posteriormente al alta se decidió continuar tratamiento con nutrición parenteral domiciliaria nocturna a través de catéter Hickman.
Pese a la severidad de la esclerosis peritoneal encapsulante y la colangitis esclerosante primaria, el paciente fue rechazado 3 veces para trasplante multiorgánico, por lo que se realizó un TIPS en 2012, con leve mejoría de la sintomatología suboclusiva.
Desde el punto de vista nutricional su evolución ha sido muy favorable desde el inicio de la NPD, con una ganancia de ponderal en el primer año de 10 kg permitiendo un IMC de 19 kg/m2 y una notable mejoría de los parámetros nutricionales. Como complicación a la NPD en 2009 presentó bacteriemia asociada a catéter Hickman por Enterococo faecalis, por lo que se retiró dicho catéter y se colocó un PICC para continuar con la NPD. Durante estos últimos 6 años el paciente ha integrado la NPD en su vida laboral y personal, pudiendo viajar con regularidad a Argentina sin tener que interrumpir el soporte parenteral gracias al uso de bolsas tricamerales, que permiten los desplazamientos fuera del país de hasta 15 días. Actualmente, tras más de 6 años con nutrición a través de PICC, no ha presentado ninguna complicación relacionada con la nutrición parenteral y mantiene un buen estado nutricional así como una buena calidad de vida (Tabla I).
Discusión
El presente caso nos muestra los beneficios de la NPD a largo plazo en un paciente con obstrucción intestinal por una enfermedad muy poco frecuente. La esclerosis peritoneal encapsulante es un proceso inflamatorio crónico en el cual las asas intestinales son encapsuladas por una densa membrana de fibrocolágeno. Descrito por primera vez por Owtschinnikow en 1907 con el nombre de "peritonitis chronica fibrosa incapsulata" (3) y posteriormente llamado síndrome coccon por Foo en 1978 (4). Su presentación clínica más habitual son las obstrucciones intestinales recurrentes agudas, subagudas o crónicas, así como náuseas, anorexia y pérdida de peso y malnutrición. El TAC abdominal con contraste es la prueba de imagen de elección. Sin embargo, su baja incidencia dificulta el diagnóstico, que en muchos casos sólo se alcanza durante la realización de laparotomía exploradora (5). En casos de enfermedad leve y moderada el manejo conservador con soporte nutricional enteral o parenteral es el más utilizado, reservando la cirugía para casos severos debido a su alta tasa de complicaciones. El soporte nutricional prequirúrgico es un factor independiente estadísticamente significativo para la prevención de complicaciones postoperatorias (6).
La utilización de NPD en pacientes como el presentado, incapaces de asegurar sus requerimientos nutricionales por vía oral o enteral, permite el ahorro de hasta un 80% de los costes sanitarios y una clara mejoría de la calidad de vida de los pacientes (7). Desde el inicio de la utilización de la NPD en España hace más de 30 años, su desarrollo ha sido paralelo al de los catéteres de larga duración y la tecnología de las soluciones de nutrición. Sin embargo, el uso de la NPD continúa limitada por sus complicaciones a largo plazo, entre las que destaca la infección del acceso venoso. Algunos estudios han señalado una mayor incidencia de infecciones relacionadas con catéter en pacientes con NPD a través de PICC (8), siendo las actuales recomendaciones de la European Society for Clinical Nutrition and Metabolism (ESPEN) la utilización de catéteres tunelizados como el catéter Hickman en pacientes con NPD de larga duración (1). Sin embargo, en casos de fracaso por sepsis o agotamiento vascular se ha demostrado que el uso de PICC es viable (9), e incluso pueden asociarse con menor número de infecciones (10) como ilustra nuestro caso en el que el paciente ha recibido NPD a través de PICC durante más de 6 años sin datos de infección.
Conclusión
En conclusión, este caso muestra que la NPD es una pieza fundamental en el manejo de pacientes con esclerosis peritoneal encapsulante a corto y largo plazo, pudiéndose utilizar los PICC durante largo tiempo. Todo ello permite mejorar el estado nutricional de los pacientes y su calidad de vida.
Bibliografía
1. Staun M, Pironi L, Bozzetti F, Baxter J, Forbes A, Joly F, et al. ESPEN. ESPEN Guidelines on Parenteral Nutrition: home parenteral nutrition (HPN) in adult patients. Clin Nutr 2009;28(4):467-79. [ Links ]
2. Wanden-Berghe C, Cuerda-Compes JC, Burgos-Peláez R, Gómez-Candela C, Virgili-Casas N, Pérez-de-la-Cruz A, et al. A Home and Ambulatory Artificial Nutrition (NADYA) group report, Home Parenteral Nutrition in Spain, 2013. Nutr Hosp 2015;31(6):2533-8. [ Links ]
3. Owtschinnikow PJ. Peritonitis chronic fibrosa incapsulata. Arch Klin Chir 1907;83:623-34. [ Links ]
4. Foo KT NK, Rauff A, Foong WC, Sinniah R. Unusual small intestinal obstruction in adolescent girls: the abdominal cocoon. Br J Surg 1978;65(6):427-30. [ Links ]
5. Akbulut S. Accurate definition and management of idiopathic sclerosing encapsulating peritonitis. World J Gastroenterol 2015;21(2):675-87. [ Links ]
6. Li N ZW, Li Y, Gong J, Gu L, Li M, et al. Surgical treatment and perioperative management of idiopathic abdominal cocoon: single-centre review of 65 cases. World J Surg 2014;38(7):1860-7. [ Links ]
7. Cuerda MC, Laborda L, Moreno JM, Ordoñez J, Pedrón C, et al. Guía de nutrición parenteral domiciliaria en el Sistema Nacional de Salud. Madrid: Ministerio de Sanidad y Política Social; 2009. [ Links ]
8. DeLegge MH, Borak G, Moore N. Central venous access in the home parenteral nutrition population-you PICC. JPEN J Parenter Enteral Nutr 2005;29(6):425-8. [ Links ]
9. Botella-Carretero JI, Carrero C, Guerra E, Valbuena B, Arrieta F, Calañas A, et al. Role of peripherally inserted central catheters in home parenteral nutrition: a 5-year prospective study. JPEN J Parenter Enteral Nutr 2013;37(4):544-9. [ Links ]
10. Cotogni P, Barbero C, Garrino C, Degiorgis C, Mussa B, De Francesco A, et al. Peripherally inserted central catheters in non-hospitalized cancer patients: 5-year results of a prospective study. Support Care Cancer 2015;23(2):403-9. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Elisa Santacruz Cerdá.
Servicio de Endocrinología y Nutrición.
Hospital Universitario Ramón y Cajal.
Carretera Colmenar, km. 9,100. 28034. Madrid
e-mail: elisa.santacruz@salud.madrid.org
Recibido: 03/11/15
Aceptado: 18/11/15
CARTA AL EDITOR
La importancia de verificar la interpretación de la razón de momios para afirmar que existe una asociación entre la depresión y el género masculino en el adulto mayor
The importance of verifying the interpretation of the odds ratio to affirm that there is an association between depression and male elderly patients
Sr. Editor:
Recientemente leímos el artículo "Asociación entre desnutrición y depresión en el adulto mayor" (1) publicado en su revista. Encontramos el estudio interesante porque relaciona la desnutrición con la depresión y el sexo masculino en pacientes adultos mayores, mientras que autores como Aviles-Funes, JA (2) y otros (3) exponen que esta relación no es concluyente.
En este estudio la razón de momios muestra un valor puntual de 1,42 con un intervalo de confianza al 95% de 1,0-2,0 (IC 95% = 1,0-2,0). Con ello se concluye que la depresión y el sexo masculino están fuertemente asociados con el riesgo de desnutrición.
Sin embargo, cuando se interpreta el intervalo de confianza al 95% de la razón de momios y se incluye el número 1 se concluye que no hay asociación en las variables que se están estudiando (4), lo que podría estar en contra de lo que afirma el estudio.
Adicionalmente, es fundamental evaluar el método de muestreo y los criterios de inclusión, los cuales no se mencionaron (5). En un estudio realizado en Irán se tomó una muestra de 370 personas mediante un muestreo sistemático y se demostró que el sexo no es un factor de riesgo para padecer desnutrición ni depresión en adultos mayores (3). Asimismo, un estudio de México concluyó que el sexo no está relacionado con la presencia de síntomas depresivos, donde se mencionan criterios de inclusión y el tipo de muestreo (2).
Consideramos importante la aclaración de estos puntos para darle mayor validez a los resultados que el estudio muestra y de esta manera poder conocer si el sexo puede ser un factor de riesgo de depresión en el adulto mayor.
Adriana Viñas, Araceli Benavides y Thais Ramírez
Nutrición y Dietética. Universidad Peruana de Ciencias Aplicadas. Lima, Perú
(adriana.viñas@hotmail.com)
Bibliografía
1. Perez E, Lizarraga D, Martinez M. Asociación entre desnutrición y depresión en el adulto mayor. Nutr Hosp 2014;29(4):901-6. [ Links ]
2. Aviles-Funes JA, Garant MP, Aguilar-Navarro S. Relación entre los factores que determinan los síntomas depresivos y los hábitos alimentarios en adultos mayores de México. Rev Panam Salud Pública 2006:19(5):321-30. [ Links ]
3. Vafaei Z, Mokhtari H, Sadooghi Z, Meamar R, Chitsaz A, Moeini M. Malnutrition is associated with depression in rural elderly population. J Res Med Sci 2013:18(Suppl 1):S15-S19. [ Links ]
4. Peat E, Barton B, Elliot E. Relative risk and odds ratio. Statistics workbook for evidence-based health care. Singapur: Wiley-Blackwall; 2008. p. 43-56. [ Links ]
5. Jawson B. Bioestadística Médica. 4a ed. México: El Manual Moderno; 2005. p. 61-7. [ Links ]
^rND^sPerez^nE^rND^sLizarraga^nD^rND^sMartinez^nM^rND^sAviles-Funes^nJA^rND^sGarant^nMP^rND^sAguilar-Navarro^nS^rND^sVafaei^nZ^rND^sMokhtari^nH^rND^sSadooghi^nZ^rND^sMeamar^nR^rND^sChitsaz^nA^rND^sMoeini^nM^rND^sPeat^nE^rND^sBarton^nB^rND^sElliot^nE^rND^1A01^nGisela^sCruz^rND^1A01^nKarina^sMaeshiro^rND^1A01^nGisela^sCruz^rND^1A01^nKarina^sMaeshiro^rND^1A01^nGisela^sCruz^rND^1A01^nKarina^sMaeshiroCARTA AL EDITOR
Importancia de descartar factor de riesgo por edad en la deficiencia de vitamina B12 inducida por uso de metformina
The importance of ruling out risk factors for vitamin B12 deficiency induced by metformin in older patients
Sr. Editor:
Recientemente leímos con mucho interés su artículo "Déficit de vitamina B12 asociado con altas dosis de metformina en adultos mayores diabéticos".
La ficha técnica de la metformina elaborada por la Agencia Española de Medicamentos y Productos Sanitarios menciona entre las reacciones adversas que se han observado una disminución de la absorción de vitamina B12 y sus niveles séricos en pacientes que han sido tratados de forma crónica con metformina. Sin embargo, esto no parece tener significancia clínica (< 0,01%) (1).
Por otro lado, en otro estudio se estima que entre el 10% y el 30% de los pacientes que toman metformina presenta un déficit de vitamina B12 que aparecería, a pesar de una ingesta adecuada de vitamina en la dieta, a los 10-15 años (2). Sin embargo, dentro de las personas que evaluaron en su estudio se tuvieron en cuenta a personas que tomaron como mínimo dos años este medicamento. Esto podría indicar que la deficiencia de vitamina B12 no se debería principalmente al uso de este medicamento ya que los pacientes no lo han tomado por largo periodo.
Esto podría estar vinculado a otro factor como la edad, tal como ustedes mencionan en su estudio. La deficiencia de vitamina B12 se observa con mayor frecuencia en adultos mayores. En un estudio que se realizó con 3.511 personas se encontró que uno de cada veinte personas mayores de 65 años y uno de cada diez mayores de 75 años presentaban niveles bajos de vitamina B12 (3). Por ello, se puede evidenciar que los adultos mayores son un grupo de riesgo para padecer este tipo de deficiencia debido a que esta población suele presentar baja acidez gástrica, menos aporte de proteínas animales en la dieta y gastrectomía, entre otros factores (4). Esta condición podría influir en el resultado de su estudio y la deficiencia encontrada en su población puede estar más ligada a la edad que al uso del medicamento.
Asimismo, sería importante conocer si los participantes del estudio mostraron sintomatología debido a los niveles bajos de vitamina B12 y al mismo tiempo la dosis máxima de metformina que tuvieron, ya que solo se menciona el tiempo mínimo de ingesta de este medicamento (5).
Las respuestas a estas preguntas seguramente contribuirán a fortalecer los resultados que menciona el estudio.
Gisela Cruz y Karina Maeshiro
Nutrición y dietética. Universidad Peruana de Ciencias Aplicadas. Lima. Perú
(giseladas_41@hotmail.com)
Bibliografía
1. Ficha técnica. Metformina. Agencia Española de Medicamentos y Productos Sanitarios. Ministerio de Santidad y Consumo; 2003. Disponible en: http://www.agemed.es. [ Links ]
2. Wulffelé MG, Kooy A, Lehert P, Bets D, Ogterop JC, Borger-Van der Burg B, et al. Effects of short-term treatment with metformin on serum concentrations of homocysteine, folate and vitamin B12 in type 2 diabetes mellitus: A randomized, placebo-controlled trial. J Intern Med 2003;254:455-63. [ Links ]
3. Martínez-Marín JD, Henao-Riveros SC, Rey-Tovar MH. Niveles de vitamina B12 en pacientes colombianos con gastritis crónica atrófica. Rev Col Gastroenterol 2010;25(3):261-4. Disponible en: http://www.scielo.org.co/scielo.php?script=sci_arttext&pid=S0120-99572010000300005&lng=en. [ Links ]
4. Mariño-Suárez JE, Monedero-Recuero I, Peláez-Laguno C. Deficiencia de vitamina B12 y tratamiento por vía oral. Una opción tan eficaz como (todavía) poco utilizada. Atención primaria 2003;32(6):382-7. [ Links ]
5. Calvo-Romero JM, Ramiro-Lozano JM. Vitamina B12 en pacientes diabéticos tipo 2 en tratamiento con metformina. Endocrinol Nutr 2012;59(8):487-90. [ Links ]
^rND^sWulffelé^nMG^rND^sKooy^nA^rND^sLehert^nP^rND^sBets^nD^rND^sOgterop^nJC^rND^sBorger-Van der Burg^nB^rND^sMartínez-Marín^nJD^rND^sHenao-Riveros^nSC^rND^sRey-Tovar^nMH^rND^sMariño-Suárez^nJE^rND^sMonedero-Recuero^nI^rND^sPeláez-Laguno^nC^rND^sCalvo-Romero^nJM^rND^sRamiro-Lozano^nJM^rND^1A01^nMaja^sNikolić^rND^1A02^nRadmila^sJovanović^rND^1A01^nMaja^sNikolić^rND^1A02^nRadmila^sJovanović^rND^1A01^nMaja^sNikolić^rND^1A02^nRadmila^sJovanovićCARTA AL EDITOR
AUTHOR's REply: "Physical activity levels and energy expenditure in urban Serbian adolescents - A preliminary study"
Réplica: "Niveles de actividad física y desgaste energético en adolescentes urbanos serbios: estudio preliminar"
Dear Editor,
We read with interest the article by Pasic et al. on physical activity (PA) levels and energy expenditure in adolescence, published recently in Nutrición Hospitalaria (1). PA level among youth is one of the major lifestyle-related health determinants declining during adolescence. Although we agree with the findings and conclusions, we would like to present our own results regarding this issue.
A cross-sectional study organized in Pančevo (South Banat District, Serbia) involved 401 adolescents (191 boys and 210 girls, ranging 15-17 years of age) out of the general population of 6625 (around 5%). They were randomly sampled from five secondary schools and interviewed using the long form of the Serbian version of the International Physical Activity Questionnaire (IPAQ) (2). The questionnaire validity was first tested in adolescents (using the IPAQ procedure) and conspicuous correlations between PA reported in the questionnaire and pedometer measured PA were found (3). Scores for vigorous (adequate), moderate and walking activity were calculated in min/week, so was the sitting time.
Only about 19% of participants had vigorous PA, less than in other transition countries. About 20.2% of respondents were inactive, much lower than preschool children (according to their parents' subjective assessment) from another study in Serbia (4).
The most important predictors of PA among adolescents were gender, PA of father and hours of sedentary activities (PC and TV) (Table I).
Similar to the previous study (1), boys were more active than girls. The total level of PA among participants was almost 2,700 MET-min/week for boys and about 1,500 MET-min/week for girls. Girls preferred activities related to walking, while among boys intensive activity predominated. The boys and girls in the study differed statistically in all PA domains, except transport. The distribution of physical activity throughout domains considerably indicated lower physical activity in the domains of transport than in the domains of leisure-time and garden. Adolescents with a more sedentary lifestyle (PC, TV) had a lower level of total PA. Physical activity was not different according to nutritional status in either group of adolescents.
The results highlighted a need for PA increasing strategies in adolescents and interventions to reduce screen-time behavior and promote moderate-to-vigorous physical activity, especially at schools. Any type of familial support and parent role modeling reduced sedentary behavior (5).
Creation/maintenance of PA national guidelines is a vital part of public health policy in transition countries. Further studies of PA should investigate the differences in different socioeconomic characteristics.
Maja Nikolić1 and Radmila Jovanović2
1 School of Medicine University of Niš. Serbia.
2 Serbia Public Health Institution. Pancevo. Serbia
(mani@junis.ni.ac.rs)
References
1. Pasic M, Milanovic I, Radisavljevic-Janic S, Jurak RJ, Soric M, Mirkov DM. Physical activity levels and energy expenditure in urban Serbian adolescents: a preliminary study. Nutr Hosp 2014;30(5):1044-53. [ Links ]
2. International Physical Activity Questionnaire. IPAQ research committee; 2005. Available at: http://www.ipaq.ki.se/scoring.pdf (Accessed on 15 May 2008). [ Links ]
3. Jovanovic R. Health aspects of investigations on adolescents' physical activity (In Serbian). M. Sc. Thesis. Faculty of medicine University of Nis. Nis: 2010. [ Links ]
4. Jovanović R, Nikolovski D, Radulović O, Novak S. Physical activity influence on nutritional status of preschool children. Acta Medica Medianae 2010;49(1):17-21. [ Links ]
5. Wang X, Liu QM, Ren YJ, Lv J, Li LM. Family influences on physical activity and sedentary behaviours in Chinese junior high school students: a cross-sectional study. BMC Public Health 2015;15:287. DOI: 10.1186/s12889-015-1593-9. [ Links ]
^rND^sPasic^nM^rND^sMilanovic^nI^rND^sRadisavljevic-Janic^nS^rND^sJurak^nRJ^rND^sSoric^nM^rND^sMirkov^nDM^rND^sJovanović^nR^rND^sNikolovski^nD^rND^sRadulović^nO^rND^sNovak^nS^rND^sWang^nX^rND^sLiu^nQM^rND^sRen^nYJ^rND^sLv^nJ^rND^sLi^nLM^rND^1A01 A02^nJosé Ramón^sAlvero-Cruz^rND^1A01 A02^nJosé Ramón^sAlvero-Cruz^rND^1A01 A02^nJosé Ramón^sAlvero-CruzCARTA AL EDITOR
Réplica: "Variabilidad de la composición corporal medida por bioimpedanciometría eléctrica según condiciones de realización: influencia del ayuno y el reposo"
Author's reply: "Variability in bioelectrical impedance assessment of body composition depending on measurement conditions: Influence of fast and rest"
Sr. Editor:
He leído con gran atención el artículo "Variabilidad de la composición corporal medida por bioimpedanciometría eléctrica según condiciones de realización: influencia del ayuno y el reposo", publicado en la revista Nutrición Hospitalaria por los autores Cáceres y cols. (1) y desearía realizar unas puntualizaciones que creo han podido afectar a los resultados presentados.
La bioimpedancia eléctrica (BIA) es un método de evaluación de la composición corporal que está muy extendido en diferentes situaciones, tanto en la hospitalaria como fuera de ella (2). El trabajo presentado por Cáceres y cols. parte de una premisa de trabajo realista que tiene que ver con la disponibilidad de tiempo en los centros hospitalarios, sobrecargados por la actividad asistencial, pero la realización de una BIA requiere el cumplimiento escrupuloso de una serie de requisitos metodológicos de gran importancia en estas evaluaciones que aseguren la fiabilidad y la precisión de las medidas.
Por tanto, en este trabajo se parte de una situación de base presuntamente alteradora, como es el mantener a los sujetos de estudio a 60 minutos de decúbito supino, previa a la evaluación inicial (tomando esta medición como medición basal), para posteriormente comparar con las dos situaciones planteadas: de ayuno-no reposo y no ayuno-no reposo. Los análisis de los cambios de la composición corporal presentados en el trabajo son inicialmente congruentes con los producidos por las dos situaciones, pero la valoración inicial probablemente esta distorsionada e invalida las comparaciones estadísticas.
Existen múltiples factores bien conocidos que alteran los resultados, como es la posición en decúbito supino. Con la posición de decúbito supino se pueden producir variaciones en la primera hora de hasta 10-15 Ω (3-5), lo cual puede comportar variaciones tanto para la masa libre de grasa como por sustracción a la masa grasa hasta de un 2% (4).
Otro asunto es la ligera discrepancia en las variaciones de la resistencia encontradas entre el grupo de hombres y mujeres a través de las diversas mediciones. Las mayores variaciones en las estimaciones de la composición corporal no están en los instrumentos de medida, sino en los factores que pueden distorsionar dichas medidas y que pueden ser acumulables, influyendo en las estimaciones finales por el llamado error de propagación.
José Ramón Alvero-Cruz
Universidad de Málaga, Andalucía Tech.
Dpto. de Fisiología Humana, Histología, Anatomía Patológica
y Educación Física y Deportiva.
Facultad de Medicina. Málaga.
Grupo Español de Cineantropometría.
Sociedad Española de Medicina del Deporte (FEMEDE)
(alvero@uma.es)
Bibliografía
1. Cáceres DI, Messagi-Sartor M, Rodríguez DA, FE, Gea J, Orozco-Levi M. Variabilidad de la composición corporal medida con bioimpedanciometría eléctrica según condiciones de realización: influencia del ayuno y del reposo. Nutr Hosp 2014;30(6):1359-65. [ Links ]
2. Alvero-Cruz JR, Correas-Gómez L, Ronconi MF, Fernandez-Vázquez R, Porta J. Bioelectrical impedance analysis as a method of body composition estimation: a practical approach. Rev Med Deport 2011;4(4):167-74. [ Links ]
3. Slinde F, Bark A, Jansson J, Rossander-Hulthén L. Bioelectrical impedance variation in healthy subjects during 12 h in the supine position. Clin Nutr 2003;22(2):153-7. DOI: 10.1054/clnu.2002.0616. [ Links ]
4. Kushner RF, Gudivaka R, Schoeller DA. Clinical characteristics influencing bioelectrical impedance analysis measurements. Am J Clin Nutr 1996;64(Supl. 3):423S-7S. [ Links ]
5. Kyle UG, Bosaeus I, De-Lorenzo AD, et al. Bioelectrical impedance analysis-part II: utilization in clinical practice. Clin Nutr 2004;23(6):1430-53. DOI:10.1016/j.clnu.2004.09.012. [ Links ]
^rND^sCáceres^nDI^rND^sMessagi-Sartor^nM^rND^sRodríguez^nDA^rND^sGea^nJ^rND^sOrozco-Levi^nM^rND^sAlvero-Cruz^nJR^rND^sCorreas-Gómez^nL^rND^sRonconi^nMF^rND^sFernandez-Vázquez^nR^rND^sPorta^nJ^rND^sSlinde^nF^rND^sBark^nA^rND^sJansson^nJ^rND^sRossander-Hulthén^nL^rND^sKushner^nRF^rND^sGudivaka^nR^rND^sSchoeller^nDA^rND^sKyle^nUG^rND^sBosaeus^nI^rND^sDe-Lorenzo^nAD^rND^1A01^nJosé Miguel^sSenabre Gallego^rND^1A01^nEsteban^sSalas Heredia^rND^1A01^nGregorio^sSantos Soler^rND^1A01^nJosé^sRosas^rND^1A01^nJosé Miguel^sSenabre Gallego^rND^1A01^nEsteban^sSalas Heredia^rND^1A01^nGregorio^sSantos Soler^rND^1A01^nJosé^sRosas^rND^1A01^nJosé Miguel^sSenabre Gallego^rND^1A01^nEsteban^sSalas Heredia^rND^1A01^nGregorio^sSantos Soler^rND^1A01^nJosé^sRosasCARTA AL EDITOR
RÉPLICA: "Revisión de los efectos beneficiosos de la ingesta de colágeno hidrolizado sobre la salud osteoarticular y el envejecimiento dérmico"
Author's reply: "An oveview of the beneficial effects of hydrolysed collagen intake on joint and bone health and on skin ageing"
Sr. Editor:
Hemos leído con interés el artículo "Revisión de los efectos beneficiosos de la ingesta de colágeno hidrolizado sobre la salud osteoarticular y el envejecimiento dérmico" publicado en su revista Nutrición Hospitalaria por Teresa Figueres Juher y Esther Basés Pérez (1).
Numerosos estudios clínicos evalúan la eficacia de colágeno hidrolizado (CH) en el tratamiento de la artrosis. Sin embargo, la mayoría son de baja calidad y el resto presentan ciertas limitaciones que obligan a interpretar los resultados con cautela.
El estudio de Adam (2) describe un efecto positivo de la gelatina de colágeno, en el dolor de la artrosis, pero existe una variación en la definición de enfermedad y en los criterios de inclusión. Se mezclan artrosis de diferentes localizaciones, se utiliza una medida de desenlace no validada y la tasa de abandonos es demasiado elevada.
El estudio multicéntrico de Moskowitz (3) analizó el efecto del CH en la artrosis de rodilla. A las 24 semanas no encontraron diferencias significativas en la evaluación del dolor, la función física y la valoración global del paciente. En un análisis de subgrupos sólo en hospitales alemanes se observaron diferencias estadísticamente significativas en el dolor y la función física, lo que se atribuyó a una menor tasa de abandono.
En el estudio de Benito-Ruiz (4) se observó mejoría estadísticamente significativa del dolor en mayor porcentaje de pacientes en el grupo que recibió CH frente a placebo. Sin embargo la tasa de abandono superó el 15% y no se realizó el análisis por intención de tratar.
Existe una revisión sistemática reciente (5) no incluida en el artículo sobre la eficacia del colágeno en el tratamiento de la artrosis. Tras el análisis cualitativo incluyen seis ensayos con CH, dos con gelatina y uno con colágeno no hidrolizado. Al agrupar las medias de dolor según la escala WOMAC (Western Ontario and McMaster Universities Osteoarthritis Index), disponible en 3 estudios, obtuvieron una diferencia de -0,49 (IC 95% = 1,10 - +0,12) de CH respecto a placebo, por lo que, aunque se acercaba, la diferencia no fue estadísticamente significativa. Los autores de la revisión concluyen que el efecto del colágeno en el dolor de la artrosis es dudoso y que la evidencia disponible es insuficiente para hacer una recomendación sobre su uso generalizado en estos pacientes. Esto coincide con las conclusiones de otras revisiones no sistematizadas (6).
En cuanto a su uso en osteoporosis, los autores sólo incluyen una cita de un ensayo que utiliza colágeno en combinación con calcitonina (7) y analiza su efecto en la disminución de la excreción urinaria de piridinolina y deoxipiridinolina sin evaluar otras medidas de desenlace.
Además, los autores de la revisión presentan un claro conflicto de interés pues tienen un vínculo laboral con Colnatur®, suplemento de colágeno comercial, y esto debería reflejarse en algún apartado del artículo.
Por todo lo anterior, parece que puede existir un efecto beneficioso del CH en la mejoría del dolor de la artrosis. Sin embargo, no existe evidencia suficiente para concluir que esté indicado en la prevención y el tratamiento de la artrosis o la osteoporosis, ni para recomendar su uso generalizado en la práctica clínica diaria. Serán necesarios más estudios de alta calidad, que utilicen medidas de desenlace validadas, para confirmar los efectos terapéuticos del CH en el tratamiento de la artrosis.
José Miguel Senabre Gallego, Esteban Salas Heredia,
Gregorio Santos Soler, José Rosas y el Grupo AIRE-MB
Sección de Reumatología. Hospital Marina Baixa. Villajoyosa, Alicante
(senabre@hotmail.es)
Bibliografía
1. Figueres-Juher T, Basés-Pérez E. An overview of the beneficial effects of hydrolysed collagen intake on joint and bone health and on skin ageing. Nutr Hosp 2015;32(Supl. 1):62-6. [ Links ]
2. Adam M. What effects do Gelatin Preparations have? Therapiewoche 1991. p. 2456-61. [ Links ]
3. Moskowitz RW. Role of collagen hydrolysate in bone and joint disease. Semin Arthritis Rheum 2000;30(2):87-99. [ Links ]
4. Benito-Ruiz P, Camacho-Zambrano MM, Carrillo-Arcentales JN, Mestanza-Peralta MA, Vallejo-Flores CA, Vargas-López SV, et al. A randomized controlled trial on the efficacy and safety of a food ingredient, collagen hydrolysate, for improving joint comfort. Int J Food Sci Nutr 2009;60(Suppl 2):99-113. [ Links ]
5. Van Vijven JP, Luijsterburg PA, Verhagen AP, Van Osch GJ, Kloppenburg M, Bierma-Zeinstra SM. Symptomatic and chondroprotective treatment with collagen derivatives in osteoarthritis: a systematic review. Osteoarthritis Cartilage 2012;20(8):809-21. [ Links ]
6. Ragle RL, Sawitzke AD. Nutraceuticals in the management of osteoarthritis: a critical review. Drugs Aging 2012;29(9):717-31. [ Links ]
7. Adam M, Spacek P, Hulejová H, Galiánová A, Blahos J. Postmenopausal osteoporosis. Treatment with calcitonin and a diet rich in collagen proteins. Cas Lek Cesk 1996;135(3):74-8. [ Links ]
^rND^sFigueres-Juher^nT^rND^sBasés-Pérez^nE^rND^sAdam^nM^rND^sMoskowitz^nRW^rND^sBenito-Ruiz^nP^rND^sCamacho-Zambrano^nMM^rND^sCarrillo-Arcentales^nJN^rND^sMestanza-Peralta^nMA^rND^sVallejo-Flores^nCA^rND^sVargas-López^nSV^rND^sVan Vijven^nJP^rND^sLuijsterburg^nPA^rND^sVerhagen^nAP^rND^sVan Osch^nGJ^rND^sKloppenburg^nM^rND^sBierma-Zeinstra^nSM^rND^sRagle^nRL^rND^sSawitzke^nAD^rND^sAdam^nM^rND^sSpacek^nP^rND^sHulejová^nH^rND^sGaliánová^nA^rND^sBlahos^nJ^rND^1A01 A02^nNadia^sReyna^rND^1A03^nRafael^sMoreno-Rojas^rND^1A02^nLaura^sMendoza^rND^1A01^nKarla^sParra^rND^1A01^nSergia^sLinares^rND^1A04^nEduardo^sReyna^rND^1A03^nFernando^sCámara-Martos^rND^1A01 A02^nNadia^sReyna^rND^1A03^nRafael^sMoreno-Rojas^rND^1A02^nLaura^sMendoza^rND^1A01^nKarla^sParra^rND^1A01^nSergia^sLinares^rND^1A04^nEduardo^sReyna^rND^1A03^nFernando^sCámara-Martos^rND^1A01 A02^nNadia^sReyna^rND^1A03^nRafael^sMoreno-Rojas^rND^1A02^nLaura^sMendoza^rND^1A01^nKarla^sParra^rND^1A01^nSergia^sLinares^rND^1A04^nEduardo^sReyna^rND^1A03^nFernando^sCámara-MartosTRABAJO ORIGINAL / Obesidad y síndrome metabólico
Utilización de las proteínas séricas y caseínas como suplementos dietéticos para la prolongación del efecto de saciedad en mujeres obesas
Using whey proteins and caseins as dietetic supplements in regulation of satiating effect of overweight women
Nadia Reyna1,2, Rafael Moreno-Rojas3, Laura Mendoza2, Karla Parra1, Sergia Linares1, Eduardo Reyna4 y Fernando Cámara-Martos3
1Centro de Investigaciones Endocrino-Metabólicas Dr. Félix Gómez y 2Departamento de Ciencias Fisiológicas. La Universidad del Zulia. Facultad de Medicina. Maracaibo, Estado Zulia. Venezuela.
3Departamento de Bromatología y Tecnología de los Alimentos. Universidad de Córdoba. España.
4Hospital Central de Maracaibo Dr. Urquinaona. Maracaibo, Estado Zulia. Venezuela
Dirección para correspondencia
RESUMEN
Se estudió el consumo de tres tipos de suplementos, proteínas del lactosuero, caseínas y maltodextrinas (control) en la disminución de la ingesta energética y prolongación del efecto de saciedad de 60 mujeres obesas. Después de 10 semanas, la reducción del peso corporal, IMC, % de grasa corporal y circunferencia de la cintura fue significativamente mayor (p < 0,001) en el grupo que consumió las proteínas lactoséricas frente a los otros dos grupos (control y caseínas). También se observa un descenso en la ingesta energética de -383 kcal/día en las mujeres que consumieron las proteínas de lactosuero frente a un descenso de -144 kcal/día en el grupo de caseínas y de tan solo -70 kcal/día en el grupo control. Finalmente la regulación del efecto de saciedad mediante escala visual analógica fue también más efectiva en el caso de las proteínas séricas, que en el caso de las caseínas y maltodextrinas.
Palabras clave: Proteínas séricas. Caseínas. Mujeres obesas. Efecto de saciedad.
ABSTRACT
It has been studied the effect of three kinds of supplements (whey, casein and maltodextrin, as control) in the regulation of food intake and satiety of 60 overweight women. After 10 weeks, significant differences (p < 0.001) were found with regard to reduction of weight, IMC, % fat and waist circumference in the whey group against casein and control groups. A higher decrease of energy intake (-383 kcal/day) was also found in women who ate whey supplements, while in the casein and control group the decrease was only -144 and -70 kcal/day respectively. Finally, satiety effect was more efficiently promoted by whey against casein and maltodextrins.
Key words: Whey protein. Casein. Overweight women. Satiety effect.
Introducción
La prevalencia de la obesidad así como el desarrollo de patologías relacionadas con la misma, como diabetes tipo 2, hipertensión y enfermedades coronarias, está convirtiéndose en un relevante problema de salud pública a nivel mundial. Se calcula que para el año 2030 esta patología afectará a más de 500 millones de personas en todo el mundo (1). La obesidad es el resultado de un balance energético positivo a largo plazo entre la ingesta y el gasto energético y de acuerdo a algunos autores está influenciada por una serie de estilos de vida entre los que se encuentran las comidas realizadas fuera del hogar, principalmente en restaurantes de comida rápida, un descenso acusado de la actividad física y el consumo de alimentos con un alto contenido en fructosa (2). El establecimiento de dietas con un menor contenido calórico conseguido a partir de la reducción de la ingesta diaria de alimentos puede resultar frustrante a largo plazo para estas personas, dando lugar a que resulte muy complicado lograr una pérdida de peso sustancial y mantenida en el tiempo. Por ello, el desarrollo de productos dietéticos con un elevado efecto de saciedad puede ayudar a reducir la ingesta energética diaria contribuyendo al cumplimiento de dietas destinadas a la pérdida de peso.
Como consecuencia de esto, existe en la actualidad un creciente interés en identificar y utilizar componentes nutritivos con un elevado poder de saciedad. Estudios previos han mostrado como las proteínas de la dieta tienen un marcado efecto en la reducción del apetito promoviendo el efecto de saciedad y retrasando la sensación de hambre (3-5). Este aumento de la saciedad es mucho mayor que el que producen carbohidratos o grasas facilitando una disminución de la ingesta energética y promoviendo pérdida de peso principalmente del tejido adiposo (3,5). Además, recientes estudios también han mostrado como dietas con un menor porcentaje de carbohidratos mejora los niveles de glucemia tanto en individuos sanos como en pacientes con diabetes tipo 2, así como los niveles de HDL colesterol y la ratio colesterol total-HDL después de un periodo comprendido entre 6 y 12 meses (6,7).
Sin embargo, a la hora de promover este efecto de saciedad también existen diferencias en el tipo de proteínas ingeridas tanto por su procedencia como por el tipo de aminoácidos que la componen. Son limitados los estudios realizados en humanos que comparan el efecto de saciedad de diferentes tipos de proteínas. En el caso de las proteínas lácteas, aunque las caseínas son la principal fracción proteica de la leche, representando alrededor del 80%, las proteínas del suero (β - lactoglobulina, α - lactoalbúmina y lactoferrina, entre otras), están siendo consideradas en la actualidad como un subproducto con un alto valor nutricional, siendo incorporadas en formulaciones de otros tipos de alimentos (8). Un reciente estudio (9) ha mostrado como estas proteínas séricas producen un mayor efecto de saciedad que caseínas o soja cuando se suministran en un desayuno con una concentración del 10% de energía en forma de proteína. De igual modo, Hall y cols. (10) también han demostrado este mayor efecto de saciedad de las proteínas séricas frente a las caseínas, así como unos más elevados niveles circulantes postprandiales de colecistoquinina y péptido similar al glucagón (GLP-1), dos importantes hormonas gastrointestinales moduladoras de la sensación de apetito. Sin embargo, a pesar de estas evidencias, otros estudios han mostrado por el contrario similar efecto de saciedad e ingesta alimentaria entre caseínas y proteínas séricas (11,12). Además, en comparación con otros tipos de proteínas, mientras que las proteínas lactoséricas y las de soja son capaces de reducir la ingesta de una comida consumida 1 hora más tarde en contraposición a la albumina de huevo que no muestra este efecto (13), otros estudios no encuentran diferencias significativas en los niveles de saciedad e ingesta energética entre una amplia gama de proteínas entre las que se encuentran caseínas, soja, albúmina de huevo, gelatina, gluten de trigo y guisantes entre otras (14,15). Por tanto, con el propósito de poder clarificar estos estudios previos poco concluyentes, el objetivo del presente trabajo fue comparar el efecto que sobre la saciedad de mujeres obesas tiene la ingesta de proteínas lactoséricas y caseínas frente a otros tipos de suplementos.
Material y métodos
Sujetos
Se evaluaron 60 mujeres, con edades comprendidas entre 20 y 40 años, seleccionadas de forma aleatoria entre los pacientes que acudían al Centro de Investigación Endocrino-Metabólicas Dr. Félix Gómez de la Escuela de Medicina de la Universidad del Zulia (Maracaibo, Venezuela). El criterio de selección de los individuos fue el de obesidad, con índices de masa corporal (IMC) comprendidos entre 30-40 kg/m2. En todos los casos se obtuvo por parte de los pacientes un consentimiento informado por escrito después de explicar a cada sujeto todos los procedimientos y detalles del estudio. Los criterios de exclusión incluyeron el tabaquismo, medicación hipolipemiante, uso de esteroides y otros agentes que puedan influir en el metabolismo de lípidos, diabetes mellitus, hipo e hipertiroidismo y cualquier tipo de evento cardiovascular ocurrido en los 6 meses previos al estudio. Todos los sujetos fueron instruidos para abstenerse de tomar cualquier complejo multivitamínico o suplementos herbales durante el período que duró el estudio así como para limitar la ingesta de alcohol a menos de una bebida estándar, con el objetivo de limitar efectos metabólicos producidos por el consumo de alcohol.
El presente estudio se llevó a cabo de acuerdo a las directrices establecidas en la Declaración de Helsinki, y todos los procedimientos realizados con seres humanos y/o pacientes fueron aprobados por el Comité de Ética en Investigación Humana de la Universidad del Zulia.
Diseño del estudio
Se diseñó un estudio paralelo aleatorizado durante un período de 10 semanas, con un período de adaptación de 4 semanas antes del comienzo del mismo. Se solicitó a los participantes evitar el consumo de productos lácteos con el fin de reducir la ingesta de lactosuero y caseínas a partir de otros alimentos. Se utilizaron 3 tipos de suplementos comerciales que aportaban un contenido energético de 116 kcal, caseinato de calcio (44 g), lactosuero (26 g) y maltodextrina como control (38 g) (Tabla I). La cantidad de proteína aportada tanto por el lactosuero como por el caseinato cálcico fue de 24 g. Las porciones individuales suministradas a cada sujeto se codificaron y envasaron cuidadosamente al vacío, sin diferencias en los empaques, con el objetivo de que no pudieran ser identificadas por los individuos participantes. Así, tanto los sujetos que recibieron los tratamientos como los investigadores que los evaluaron fueron cegados a la asignación de suplemento.
Los 60 sujetos que participaron en el estudio fueron asignados al azar a cada grupo, usando una lista generada por una computadora de números aleatorios de tal forma que la distribución quedó de la siguiente manera, grupo de control (n = 20), grupo de caseína (n = 20) y grupo de proteínas de lactosuero (n = 20). Los sujetos fueron instruidos para consumir el contenido del sobre codificado dos veces al día durante 10 semanas. El suplemento debía mezclarse con 200 ml de agua y ser consumido en un lapso de 90 minutos después del desayuno y del almuerzo. Se les pidió llevar un registro dietético marcando con una señal lo consumido en un calendario adaptado a la rutina de la investigación. Adicionalmente se pidió a los participantes guardar los empaques vacíos para supervisar su cumplimiento.
Registro dietético y evaluación antropométrica
Se instruyó a cada participante para que completara un diario de alimentos para anotar diariamente los alimentos que consumía durante todo el día, la hora y las cantidades consumidas de cada uno de ellos. Estos informes eran entregados cada 7 días quedando registrados en un programa automatizado del Instituto Nacional de alimentos de Venezuela.
Al principio del estudio y durante la semana 5 y 10, se realizó una valoración antropométrica en estado de ayuno a los sujetos participantes. Para la determinación del peso corporal y el porcentaje de grasa por bioimpedancia eléctrica se utilizó una báscula Tanita UM-018 Digital Scales (Tokio, Japón). La altura se midió utilizando un estadiómetro modelo SECA 26SM 200 cm (Hamburgo, Alemania). Finalmente las determinaciones de la circunferencia de la cintura se determinaron en posición de pie, en la zona más estrecha entre el nervio lateral inferior y la cresta ilíaca.
Valoración del apetito mediante escala analógica visual (EVA)
Para evaluar los aspectos relacionados con la sensación de hambre, apetito y saciedad en los participantes asignados a cada grupo de suplementos, también se realizó al inicio y durante las semanas 5 y 10 un estudio utilizando una escala visual validada o escala visual analógica (EVA). Esta EVA se realizó en los momentos anteriormente indicados, 1 hora antes del almuerzo y de la cena con una escala de 0 a 10 cm en la que 0 significa ausencia del efecto y 10 que los sujetos tenían plena sensación. La EVA estaba compuesta de 4 preguntas: ¿cuál es tu sensación de saciedad?, ¿cómo de hambriento te encuentras?, ¿cómo de intenso es tu deseo de comer? y ¿cuánta comida piensas que podrías comer? La cuantificación de las sensaciones percibidas por cada participante se realizó midiendo la distancia entre 0 y el punto marcado.
Análisis estadístico
Se calcularon como estadísticos descriptivos valores medios y su desviación estándar. A las mediciones repetidas se aplicó ANOVA para comparar los principales efectos de los suplementos suministrados sobre. Cuando las diferencias fueron significativas, se realizaron análisis post hoc de Tukey para evidenciar las agrupaciones producidas entre los tratamientos. Todos los análisis se realizaron utilizando el paquete estadístico para las Ciencias Sociales (SPSS; versión 21; Chicago, IL).
Resultados y discusión
Todos los participantes del presente estudio completaron las 10 semanas consumiendo los sobres de suplemento según las condiciones establecidas. Cuando se realizaron las evaluaciones iniciales de peso corporal, índice de masa corporal, circunferencia de cintura y porcentaje de grasa corporal de los participantes, no se observaron diferencias estadísticamente significativas entre los 3 grupos establecidos (control, lactosuero y caseínas) (Tabla II). En la semana 5, al realizar la valoración antropométrica se observaron ligeros cambios en los parámetros corporales evaluados del grupo del lactosuero aunque no se observaron diferencias significativas entre los tres grupos. Finalmente, al llegar a la semana 10 el grupo que consumió el suplemento de lactosuero presentó una disminución de peso corporal de 12 kg, mientras que en el grupo asignado al suplemento de caseína la disminución fue de 3 kg y el grupo control tan solo de 1,5 kg. Al cabo de estas 10 semanas, se observaron diferencias estadísticamente significativas (p < 0,001) para todos los parámetros estudiados, peso corporal, IMC, % de grasa corporal y circunferencia de la cintura en el grupo que consumió las proteínas de lactosuero frente a los otros dos grupos (caseínas y control) (Tabla II). Estos resultados están de acuerdo con los reportados en un modelo animal (ratas) (16), según los cuales el consumo de una dieta rica en proteínas lactoséricas reduce la ingesta energética, disminuye el almacenamiento de grasa e incrementa la cantidad de músculo esquelético. Otro estudio ha mostrado en personas adultas que aunque el consumo de proteínas lactoséricas no produce una mayor pérdida de peso, sí se pueden observar diferencias estadísticamente significativas en la pérdida de grasa local y en la presión sanguínea frente a un grupo control (17). Finalmente un estudio control aleatorizado, realizado en mujeres postmenopausicas, obesas o con sobrepeso (18) ha observado el efecto de dos tipos de suplementos (25 g/día de proteínas séricas frente a maltodextrinas) acompañado de una dieta hipocalórica. Transcurridos 6 meses, se observó que las pérdidas de peso fueron significativamente menores in la dieta lactosérica (-8,0 ± 6,2%) frente a la del grupo de maltodextrinas (-4,1 ± 3,6%). Así pues, de acuerdo con todas las consideraciones anteriores, los resultados encontrados en el presente estudio refuerzan la idea de que las proteínas lactoséricas pueden promover de forma más efectiva la pérdida de peso en regímenes adelgazantes, con un efecto protector de la masa muscular ya que incrementan la termogénesis y controlan las pérdidas de proteínas (19).
Por otro lado, al analizar los diarios dietéticos que entregaron los participantes a lo largo del estudio se observa como en la semana 10 el descenso en la ingesta energética de los participantes que consumieron las proteínas del lactosuero fue de 383 kcal/día, frente a un descenso de 144 kcal/día en el grupo de caseínas y de 70 kcal/día en el grupo control (maltodextrina) (Tabla III). Como era de esperar, también se observan diferencias estadísticamente significativas (p < 0,001), tanto en la semana 5 como en la semana 10, en la ingesta energética en forma de carbohidratos y de proteínas en los grupos de lactosuero y caseínas frente al grupo control. Estos resultados están de acuerdo con los de un estudio previo (10) que ha mostrado como la cantidad de energía ingerida en una comida buffet ad libitum es significativamente menor 90 minutos después de ingerir un suplemento líquido en forma de bebida conteniendo proteínas séricas frente a un equivalente elaborado con caseínas. Así, la ingesta energética total fue 3.676 KJ en el caso de las proteínas séricas frente a los 4.537 KJ con caseínas. No obstante, los resultados de estos dos estudios contrastan con los encontrados por Bowen y cols. (20) en los que se observa una ingesta energética similar (alrededor de 4.700 KJ) a las 4 horas de consumir diferentes tipos de bebidas (lactosuero, fructosa, glucosa o una combinación lactosuero-fructosa). También, otro factor que puede condicionar el efecto de las proteínas séricas en la reducción de la ingesta energética, es el peso inicial de los individuos ya que mientras que una dosis entre 45-50 g es suficiente para individuos con normopeso, esta cantidad no es efectiva en el caso de individuos obesos o con sobrepeso (19,29).
En relación con la evaluación del efecto de saciedad mediante EVA (Tabla IV), se puede observar como la sensación de satisfacción y plenitud antes del almuerzo fue mucho mayor a partir de la semana 5 en el grupo que consumió las proteínas del lactosuero frente a los grupos de caseínas y control encontrándose diferencias estadísticamente significativas (p < 0,05). No obstante para el caso de la cena no se encontraron estas diferencias estadísticamente significativas (p < 0,05) entre los tres grupos estudiados. Algunos autores (21) señalan que las diferencias en las propiedades físicas de caseínas y proteínas séricas pueden justificar sus diferentes efectos fisiológicos cuando son ingeridas. Así, mientras que las proteínas séricas son rápidamente digeridas, las caseínas se digieren más lentamente. Es decir, las caseínas, debido a que coagulan en el estómago, exhiben una menor tasa de digestión enzimática y las concentraciones postprandiales de aminoácidos en plasma son considerablemente menores frente a proteínas no coagulantes como el lactosuero (22). Por otro lado, hay también bastantes evidencias de que el efecto de las proteínas séricas en la saciedad y regulación de la ingesta de alimentos pueda estar producido por una liberación mayor de diferentes hormonas como colecistoquinina (CCK), péptido similar al glucagón (GLP-1), péptido YY (PYY) y grelina (19,21,23). Es bien conocido que todas estas hormonas actúan como moduladoras de la sensación de hambre (24). En el estudio de Hall y cols. (10) anteriormente comentado también se han encontrado unos niveles significativamente más altos (p < 0,05) de las concentraciones plasmáticas de CCK y GLP-1 a partir de la ingesta del suplemento líquido con 762 g/Kg de proteínas en forma de lactosuero frente al elaborado con 850 g/Kg de proteínas con caseínas. No obstante, en ese estudio no se encontraron diferencias en los niveles de insulina en plasma entre ambos suplementos. Otro estudio (12) realizado en hombres con sobrepeso también observa un mayor incremento en los niveles de CCK en plasma después del consumo de suplementos dietéticos con proteínas séricas o caseínas (6 veces mayor a los 15 minutos de su consumo), mientras que este efecto no se observa con el consumo de suplementos elaborados con carbohidratos (lactosa o glucosa). Sin embargo debe matizarse que en este último estudio no se encontraron diferencias entre los dos tipos de proteínas lácteas ingeridas (whey and caseins).
La ingesta de un yogur con adición de proteína de lactosuero durante una merienda también produce una mayor sensación de saciedad en comparación con otras meriendas habituales como galletas o chocolate en un estudio previo realizado por nosotros (25). El efecto del tipo de proteína también va a estar también condicionado por otros factores como dosis, forma (sólida versus líquida), tiempo que va hasta la siguiente comida, presencia o ausencia de otros macronutrientes y en el caso de las proteínas séricas, la cantidad de glicomacropéptidos (GMP) (21). Por ejemplo, 45 g de proteína lactosérica proporcionada de forma aislada bajo la forma de una bebida azucarada (15% GMP) disminuye más efectivamente la cantidad de una pizza consumida 60 minutos más tarde que la albúmina de huevo o la proteína de soja (13). Sin embargo, cuando la cantidad de GMP es inferior al 5%, la reducción en la ingesta de pizza después de 90 minutos es similar para caseínas y lactosuero e incluso 150 minutos más tarde la reducción es mucho mayor si se ingieren las caseínas (26). Por otro lado, en relación a la dosis y la presencia de otros macronutrientes, un estudio (11) realizado con 30 voluntarios sanos, hombres y mujeres, (IMC = 22-30 kg/m2; 18-40 años) observa un mayor descenso del apetito a partir de un desayuno con lactosuero como única fuente de proteínas frente a otros con caseína o soja como única proteína, cuando los porcentajes proteína-carbohidratos-grasa son del 10%-55%-35%. Sin embargo, cuando este porcentaje de proteína aumenta hasta una relación del 25%-55%-20% respectivamente, ya no se observa ninguna diferencia en los niveles de apetito y saciedad entre caseínas, soja y lactosuero. Por tanto, de acuerdo con los resultados encontrados en el presente estudio y en comparación con los hallados en la bibliografía podemos decir que, aunque las dos fuentes de proteínas lácteas (lactosuero y caseínas) parecen tener un efecto modulador de la sensación de hambre mucho mayor que con otro tipo de suplementos, este efecto es mucho más elevado en la mayoría de los casos para las proteínas del lactosuero.
Conclusiones
El creciente interés en utilizar algunos subproductos de la industria láctea -como las proteínas del lactosuero- como ingredientes bioactivos está orientando muchas investigaciones hacia su recuperación, utilización y estabilización en matrices alimentarias. La utilización de estas proteínas lactoséricas e incluso de las caseínas para la formulación de productos dietéticos con el objetivo tanto de aumentar la sensación de saciedad como de evitar el sobrepeso y la obesidad puede ser una de estas aplicaciones. No obstante la efectividad de los tratamientos depende del peso inicial del individuo ya que se ha demostrado que los resultados no son los mismos en individuos con normopeso que con sobrepeso. En el presente estudio, realizado con mujeres obesas, la ingesta de proteínas del lactosuero en forma de suplementos para fomentar la sensación de saciedad y conseguir una importante reducción de peso ha mostrado ser mucho más efectiva que los otros dos suplementos estudiados (caseínas y maltodextrina). Aunque las caseínas también pueden conseguir una ligera reducción de la ingesta energética y de algunas variables antropométricas, este efecto es mucho menor que para las proteínas del lactosuero. Por contra la utilización de suplementos en forma de hidratos de carbono como maltodextrina muestra ser poco efectiva. Deben realizarse futuras investigaciones para seguir profundizando en las propiedades y utilización de este tipo de sustancias en el desarrollo de alimentos y productos saludables.
Bibliografía
1. Gillman MW, Ludwig DS. How early should obesity prevention start? N Engl J Med 2013;369:2173-5. [ Links ]
2. McAllister EJ, Dhurandhar NV, Keith SW, et al. Ten putative contributors to the obesity epidemic. Crit Rev Food Sci Nutr 2009;49:868-913. [ Links ]
3. Paddon-Jones D, Westman E, Mattes RD, Wolfe RR, Astrup A, Westerterp-Plantenga M. Protein, weight management, and satiety. Am J Clin Nutr 2008;87:1558S-61S. [ Links ]
4. Weigle DS, Breen PA, Matthys CC, Callahan HS, Meeuws KE, Burden VR, et al. A high-protein diet induces sustained reductions in appetite, ad libitum caloric intake, and body weight despite compensatory changes in diurnal plasma leptin and ghrelin concentrations. Am J Clin Nutr 2005;82:41-8. [ Links ]
5. Anderson GH, Moore SE. Dietary proteins in the regulation of food intake and body weight in humans. J Nutr 2004;134:974S-9S. [ Links ]
6. Westman EC, Feinman RD, Mavropoulos JC, et al. Low-carbohydrate nutrition and metabolism. Am J Clin Nutr 2007;86:276-84. [ Links ]
7. Yancy WS Jr, Olsen MK, Guyton JR, Bakst RP, Westman EC. A lowcarbohydrate, ketogenic diet versus a low-fat diet to treat obesity and hyperlipidemia: a randomized, controlled trial. Ann Intern Med 2004;140:769-77. [ Links ]
8. Cámara-Martos F, Moreno-Rojas R, Pérez-Rodríguez F. Cheese as a source of nutrients and contaminants: dietary and toxicological aspects. En: Castelli H, du Valle L, editors. Handbook of cheese: production, chemistry and sensory properties. 1st ed. New York: Nova Science Publishers; 2013. p. 341-70. [ Links ]
9. Veldhorst MAB, Nieuwenhuizen AG, Hochstenbach-Waelen A, van Vught AJA, Westerterp KR, Engelen MPKJ, et al. Dose-dependent satiating effect of whey relative to casein or soy. Physiology & Behavior 2009a;96:675-82. [ Links ]
10. Hall WL, Millward DJ, Long SJ, Morgan LM. Casein and whey exert different effects on plasma amino acid profiles, gastrointestinal hormone secretion and appetite. Br J Nutr 2003;89:239-48. [ Links ]
11. Veldhorst MAB, Nieuwenhuizen AG, Hochstenbach-Waelen A, Westerterp KR, Engelen MPKJ, Brummer RJ, et al. A breakfast with alpha-lactalbumin, gelatin, or gelatin + TRP lowers energy intake at lunch compared with a breakfast with casein, soy, whey, or whey-GMP. Clin Nutr 2009b;28:147-55. [ Links ]
12. Bowen J, Noakes M, Trenerry C, Clifton PM. Energy intake, ghrelin, and cholecystokinin after different carbohydrate and protein preloads in overweight men. J Clin Endocrinol Metab 2006;91:1477-83. [ Links ]
13. Anderson GH, Tecimer SN, Shah D, Zafar T. Protein source, quantity, and time of consumption determine the effect of proteins on short-term food intake in young men. J Nut 2004;134:3011-5. [ Links ]
14. Lang V, Bellisle F, Oppert JM, Craplet C, Bornet FR, Slama G, et al. Satiating effect of proteins in healthy subjects: a comparison of egg albumin, casein, gelatin, soy protein, pea protein, and wheat gluten. Am J Clin Nutr 1998;67:1197-204. [ Links ]
15. Lang V, Bellisle F, Alamowitch C, Craplet C, Bornet FR, Slama G, et al. Varying the protein source in mixed meal modifies glucose, insulin and glucagon kinetics in healthy men, has weak effects on subjective satiety and fails to affect food intake. Eur J Clin Nutr 1999;53:959-65. [ Links ]
16. Belobrajdic DP, McIntosh GH, Owens JA. A high-whey-protein diet reduces body weight gain and alters insulin sensitivity relative to red meat in wistar rats. J Nutr 2004;134:1454-8. [ Links ]
17. Aldrich ND, Reicks MM, Sibley SD, Redmon JB, Thomas W, Raatz SK. Varying protein source and quantity do not significantly improve weight loss, fat loss, or satiety in reduced energy diets among midlife adults. Nutr Res 2011;31:104-12. [ Links ]
18. Mojtahedi MC, Thorpe MP, Karampinos DC, et al. The effects of a higher protein intake during energy restriction on changes in body composition and physical function in older women. J Gerontol A Biol Sci Med Sci 2011;66:1218-25. [ Links ]
19. Pal S, Radavelli-Bagatini S. The effects of whey protein on cardiometabolic risk factors. Obes Rev 2012;14:324-43. [ Links ]
20. Bowen J, Noakes M, Clifton PM. Appetite hormones and energy intake in obese men after consumption of fructose, glucose and whey protein beverages. Int J Obes 2007;31:1696-703. [ Links ]
21. Luhovyy BL, Akhavan T, Anderson H. Whey proteins in the regulation of food intake and satiety. J Am Col Nutr 2007;26(6):704S-712S. [ Links ]
22. Boirie Y, Dangin M, Gachon P, Vasson MP, Maubois JL, Beaufrere B. Slow and fast dietary proteins differently modulate postprandial protein accretion. Proc Natl Acad Sci 1997;94:14930-5. [ Links ]
23. Fridd AH, Nilsson M, Holst JJ, Bjorck IM. Effect of whey on blood glucose and insulin responses to composite breakfast and lunch meals in type 2 diabetic subjects. Am J Clin Nutr 2005;82:69-75. [ Links ]
24. Woods SC. Gastrointestinal satiety signals I. An overview of gastrointestinal signals that influence food intake. Am J Physiol Gastrointest Liver Physiol 2004;286:G7-13. [ Links ]
25. Reyna N, Moreno-Rojas R, Mendoza L, Urdaneta A, Artigas C, Reyna E, Cámara-Martos F. La merienda con elevada proteína de lactosuero mejora el nivel de saciedad y disminuye el apetito en mujeres sanas. Nutr Hosp 2015;32(4):1623-7. [ Links ]
26. Moore SE. The effects of milk proteins on the regulation of short-term food intake and appetite in young men. Thesis (M.Sc.):University of Toronto; 2004. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Rafael Moreno Rojas.
Departamento de Bromatología y Tecnología de los Alimentos.
Universidad de Córdoba.
Campus de Rabanales.
Ctra. N-IV, km. 396.
Ed. Darwin-anexo.
14014 Córdoba
e-mail: rafael.moreno@uco.es
Recibido: 16/09/2015
Aceptado: 04/11/2015
REVISIÓN
Coaching nutricional para la pérdida de peso
Nutritional coaching for weight loss
Jaume Giménez Sánchez, Yolanda Fleta Sánchez y Alba Meya Molina
Nutritional Coaching. Experts en nutrició®. Barcelona
Dirección para correspondencia
RESUMEN
Introducción: debido a la alta prevalencia de sobrepeso y obesidad se hacen necesarias nuevas estrategias para su prevención y tratamiento. El coaching nutricional (CN) ha emergido en los últimos años y ha demostrado ser efectivo para la pérdida de peso aunque, al ser un concepto innovador, no siempre se utiliza apropiadamente.
Objetivo: verificar si el CN, junto con el asesoramiento técnico, es una estrategia efectiva para la disminución de peso en población con sobrepeso u obesidad en comparación con el asesoramiento nutricional por sí solo.
Material y métodos: se revisó la bibliografía referente a CN para determinar los parámetros de calidad en cuanto a esta intervención. Se realizó una búsqueda de estudios controlados aleatorizados que aplicaran CN según los parámetros seleccionados y lo compararan con asesoramiento técnico nutricional.
Resultados: se analizaron ocho estudios con alta calidad en la intervención de coaching y calidad metodológica media o alta. Seis de ellos indicaron diferencias significativas a favor del grupo que recibió CN.
Conclusión: el CN es una estrategia efectiva para bajar de peso. Se necesitan más investigaciones con una definición clara de la metodología utilizada para aportar solidez a este nuevo enfoque.
Palabras clave: Coaching nutricional. Pérdida de peso. Motivación. Conducta alimentaria. Sobrepeso.
ABSTRACT
Introduction: Due to the high prevalence of overweight and obesity new strategies are needed for its prevention and treatment. Nutritional coaching (NC) has been shown to be effective in weight reduction although, due to the novelty of this concept, it's not always used properly.
Objective: To verify if NC, in addition to dietary assessment, is an effective approach to weight loss in overweight or obese population compared to technical dietary assessment.
Material and methods: We performed a search for papers related to NC to establish quality parameters for this intervention. A systematic review was conducted, including randomized controlled trials that apply CN according to the selected parameters and comparing it with technical dietary assessment.
Results: Eight high quality studies were included in the analysis. Among these, six revealed statistical differences on behalf of the group that received NC.
Conclusion: Nutritional coaching is an effective approach for weight reduction. Future nutritional coaching intervention research would benefit from clear definitions of this new model.
Key words: Nutritional coaching. Weight loss. Motivation. Eating behavior. Overweight.
Introducción
El 39% de la población adulta mundial en el año 2014 tenía sobrepeso y el 13% eran obesos (1). El aumento en la prevalencia de sobrepeso y obesidad se ha convertido en una causa de preocupación importante debido a su relación directa con enfermedades crónicas, entre ellas enfermedades cardiovasculares, diabetes, trastornos musculoesqueléticos y algunos cánceres (endometrio, pecho y colon) (2). Los tratamientos convencionales no resultan suficientes en el tratamiento de estas enfermedades. En esta línea, la misma Organización Mundial de la Salud en 2003 ya dijo: "El informar y dar consejo por parte del médico, ya no es suficiente para conseguir cambios de comportamiento en el paciente a largo plazo". Es necesaria la implicación activa del paciente para propiciar su empoderamiento y facilitar que se vuelva más responsable e involucrado en su tratamiento (3).
Existen diferentes terapias basadas en el cambio de comportamiento usadas para conseguir una mayor adherencia de los pacientes que desean perder peso (4). Una de ellas es el coaching en salud (CS), que enfocado a los hábitos alimentarios se conoce como coaching nutricional (CN). El CS es un enfoque que ha emergido durante los últimos 15 años para ayudar a los pacientes a implementar acciones relacionadas con su comportamiento y su estilo de vida que mejoren su salud (5), fomentando la responsabilidad respecto del cuidado de uno mismo. El CS, así como el CN, está influenciado por diferentes teorías o modelos de cambio de comportamiento (6), a destacar la entrevista motivacional (EM) (7-10) con la cuál comparte una serie de habilidades y estrategias (6). Otras como la teoría de la autodeterminación (5,10,11), el modelo transteórico del cambio (MT) (5,10), la teoría social cognitiva de Bandura (10,11), la terapia cognitiva conductual (10), la teoría de la autopercepción (7), la indagación apreciativa (10), la teoría de establecer objetivos (10), la psicología positiva (10) y la teoría de la acción razonada (11) también han servido como bases para el desarrollo del coaching en salud.
En estudios preliminares se ha demostrado que el coaching es efectivo para perder peso (10). Sin embargo, a menudo se usa el término "coaching salud" sin una definición clara y consistente de la intervención. Es decir, existen demasiados conceptos asignados al mismo nombre, hecho que produce gran variabilidad en los resultados sobre la efectividad de este enfoque (6,11,12). Los autores del presente estudio han realizado una revisión sistemática, incluyendo únicamente estudios que utilicen coaching nutricional correctamente definido y detallado para evaluar, a partir de la evidencia científica, su efectividad como tratamiento para la pérdida de peso.
El objetivo principal será verificar si el CN, sumado al asesoramiento técnico, es una estrategia efectiva para la disminución de peso en población con sobrepeso u obesidad en comparación con el asesoramiento nutricional por sí solo y a partir de estudios controlados aleatorizados.
Material y métodos
Se realizó una búsqueda bibliográfica durante los meses de enero a febrero del 2014 en las bases de datos de PUBMED Y COCHRANE con las diferentes ecuaciones de búsqueda: Weight Loss [Mesh] AND ("Diet Therapy" [Mesh] OR "Diet" [Mesh]) AND Coaching [All Fields] AND ("1/1/2000" [Date - Completion] : "3000" [Date - Completion]); Weight Loss [All Fields] AND ("Diet Therapy" [All Fields] OR "Diet" [All Fields]) AND Coaching [All Fields] AND ("1/1/2000" [Date - Completion] : "3000" [Date - Completion]). Además, durante el mismo periodo se realizó la búsqueda en Google Scholar, utilizando diferentes combinaciones de las siguientes palabras clave y Descriptores médicos: "weight loss", "diet", "coaching", "randomized controlled trial", "systematic review", "meta-analysis", "body weight changes", "overweight", "obese", "diet therapy", "abdominal obesity metabolic syndrome", "obesity, morbid", "obesity, abdominal", "weight reduction programs", "diet, reducing", "body weight mainteinance", "body weight management", "weight management". Finalmente, se añadieron también algunas investigaciones de interés que se encontraron durante el periodo de búsqueda y elaboración del estudio.
Como el fenómeno del coaching nutricional es nuevo, hemos considerado más adecuado plantear unos criterios de inclusión amplios para no descartar estudios que puedan aportar conocimiento importante. Estos criterios de inclusión son: a) ensayos controlados aleatorizados (RCT) con el fin de minimizar el sesgo (también se utilizaron como material de apoyo revisiones sistemáticas y meta-análisis); b) estudios desde 2005; c) estudios escritos en inglés o español; d) población con sobrepeso u obesidad de diferentes etnias, sin restricción de edad, hombres y mujeres, con o sin situación de enfermedad crónica (diabetes, hipertensión); c) parámetros a valorar: peso o IMC; d) estudios llevados a cabo por personas o a través de nuevas tecnologías.
Por otra parte, siguiendo los criterios de exclusión establecidos, no se han incluido estudios con participantes con alguna enfermedad mental o participantes con normopeso, estudios que no definan la estrategia de coaching utilizada y uso de farmacoterapia.
Los artículos fueron revisados por tres investigadores, uno de los cuales participó tanto en la primera como en la segunda selección, y los otros dos revisaron únicamente los 156 estudios seleccionados a partir del primer cribado aplicando los criterios de inclusión establecidos. No hubo desacuerdo con la inclusión de los estudios. Finalmente se obtuvieron 44 artículos correspondientes a 27 estudios.
Para asegurar la validez y fiabilidad de cada uno de los estudios incluidos en nuestra revisión se hizo un análisis cualitativo de la calidad metodológica de los 27 estudios. Para ello se diseñó una escala de valoración de calidad metodológica basada en herramientas propuestas por instituciones clave (13-17) que han sido adaptadas para este estudio. La puntuación para cada pregunta se hizo en función de la respuesta (sí = +1; no = -1; no se explica = 0).
Una vez puntuado cada estudio en cuanto a su nivel de calidad metodológica y teniendo en cuenta la metodología de otras fuentes (18,19) que fue adaptada a los criterios de nuestro estudio, se clasificaron los 27 estudios en 3 grupos: calidad baja, media o alta.
Valoración de la calidad de la intervención de coaching
Paralelamente al análisis de calidad metodológica de los estudios y dado que uno de los criterios básicos de inclusión es que la aplicación de coaching sea rigurosa, se hizo una valoración de calidad de la intervención de coaching. Para ello, en primer lugar se realizó una revisión bibliográfica sobre los parámetros fundamentales que deberían cumplir las intervenciones de coaching y que queda recogida en la figura 1 y en la tabla I. A continuación se valoró la fidelidad de los 27 estudios en función de los parámetros previamente definidos, aplicando una escala de calidad (Tabla II).
Parámetros para el análisis de calidad de la intervención de coaching
En el CS hay diferentes aspectos con evidencia científica que son aplicables también al CN. A continuación se detallan parámetros específicos que permiten atribuir la nominación de "coaching salud/nutricional" a una intervención de cambio de comportamiento. La evaluación cualitativa de la intervención de los estudios mostrada en la tabla III se diseñó en función de estos parámetros y a nuestra experiencia personal. Muchos de ellos han demostrado su efectividad también en la EM:
- Fijar objetivos específicos (8,20) y realistas (10) que serán determinados por el propio paciente dentro de las recomendaciones marcadas por el profesional de la salud (6). Además, es necesario revisarlos (8). Centrarse en un objetivo específico y alcanzable lleva a creer que uno tiene la habilidad de cumplir un objetivo particular (autoeficacia) y a menudo da más energía e interés para continuar con los objetivos relacionados (10). También es una forma de prevenir las recaídas (8).
-Valorar la disposición al cambio (3) o motivación de los pacientes. Es necesario conocer si el paciente está dispuesto a llevar a cabo un cambio antes de iniciarlo. De no ser así, habrá que empezar a trabajar los aspectos que ayudan a que aumente su motivación.
-Identificar obstáculos y buscar soluciones (3,10,20), por ejemplo, aumentar la autoconfianza del paciente a través de la lluvia de ideas acerca de cómo superar un obstáculo (10). El profesional utiliza el feedback para dar importancia y resaltar la autonomía del individuo a la hora de enfrentarse a las barreras del día a día. Otra estrategia usada es la de enseñar a dominar los pensamientos destructivos referentes a la imagen a través de la automonitorización y la retroalimentación (21).
- Enfocarse en los puntos fuertes del paciente (3,10). Se empieza por una aceptación empática del pasado del paciente, un reconocimiento de las lecciones aprendidas y un enfoque en el presente con una mirada centrada en posibilidades. Se aumenta la motivación y el sentido de autoeficacia centrándonose en las fortalezas e intereses del paciente.
- Identificar sus creencias y valores (3) para conectarlos con la motivación intrínseca (10). Para que se dé el cambio el cliente tiene que darse cuenta de la discrepancia entre sus propias experiencias y sus valores. Tanto la EM como el CN exploran los valores del individuo (11). El cambio en el paciente no se centra solamente en el ámbito nutricional (11) sino que irá acompañado de un trabajo en las creencias, emociones y conductas (10). Aprender a identificar y gestionar los estímulos que desencadenan determinados pensamientos y emociones tendrá también un papel importante en el tratamiento (20).
-Acción. En el proceso de coaching no basta la reflexión; el coach y el cliente determinan el plan de acción para llevar a cabo. Las siguientes sesiones redefinirán este plan de acción (11).
- Habilidades comunicativas del coach. Un amplio rango de profesionales (con entrenamiento específico) que incluye doctores, enfermeras, dietistas-nutricionistas (DN) y especialistas en el ejercicio puede efectuar intervenciones basadas en el coaching para el cambio de dieta y actividad física (8,9). No obstante, deben adquirir las siguientes habilidades comunicativas (6):
• Feed-back: devolver al paciente los conceptos que está comunicando (8,10).
• Escucha activa: no se tiene en cuenta solamente las palabras, sino también lo que hay escondido en ellas, tono de voz, emociones (3,8,11). Uso de preguntas abiertas que inciten a la reflexión (3,10) ya que son una forma de proporcionar al cliente la oportunidad de mirar más profundamente en su interior (11). La confianza en hacer preguntas en lugar de proporcionar respuestas, consejo o soluciones al paciente es una habilidad básica del coach (10,11).
• Empatía (8-11) para lidiar la resistencia.
• Establecer rapport (12): se refiere a la capacidad del coach para generar confianza.
- Rol del paciente y rol del profesional:
• Confianza: ayudar al paciente a experimentar emociones positivas (10). Asimismo, una actitud básica del coach es confiar en la capacidad del cliente para asumir lo que es mejor para él (11).
• Empoderamiento: el papel del coach es empoderar al paciente para que haga elecciones basadas en sus valores (11). Centrarse en los triunfos pasados es también una forma de empoderarlo (10).
• Centrarse en el paciente en lugar de orientarse hacia la tarea o la conducta a mejorar, tal y como se contempla en el enfoque tradicional de gestión de la enfermedad (6,8,10-12).
• Colaboración: el profesional trabaja con el paciente para determinar qué estrategia de cambio de comportamiento funcionará mejor (9-12). El paciente, por su parte, se implica activamente en el proceso de aprendizaje (6).
• Trato de adulto-adulto: se da libertad de elección a los pacientes alegando que cada uno sabe lo que es mejor para sí mismo (9,11).
• Autonomía del cliente: un menú de opciones es una forma de dar consejo manteniendo la libertad de elección (3,6,8,9).
• Autoeficacia (8-10): el creer que uno tiene la habilidad de realizar una acción necesaria para cumplir un objetivo particular consigue un mayor mantenimiento en el cambio de comportamiento.
• Autorregistro: fomentar el autorregistro o automonitorización del paciente (3,6,8,20) tal y como se realiza en la TCC (20), lo que además promueve que el paciente asuma su responsabilidad (6).
• Optimismo: centrarse en lo que está yendo bien en el proceso y en la vida del paciente, desarrollar sus fortalezas y emociones positivas, así como sus talento e intereses. Cuando se revisa el progreso, hay que empezar celebrando los objetivos alcanzados, por pequeños que sean (10).
- Motivación. El enfoque del coaching ayuda a despertar la motivación para el cambio (10), reconociendo el estado motivacional en el que se encuentra el paciente (3). El coaching en salud se apoya en la EM para aumentar la motivación intrínseca a través de la exploración y resolución de la ambivalencia entre comportamientos deseados y comportamientos actuales (9). Según la teoría de la autodeterminación (22) existen tres estados motivacionales: desmotivación, motivación extrínseca y motivación intrínseca. La motivación intrínseca es la motivación propia del cliente (3,9,10,12), la que provoca las razones y argumentos de uno mismo para el cambio. Esta motivación suele ir correlacionada con una adherencia a largo plazo en los comportamientos saludables (10). Hay que señalar que el apoyo social añadido a las intervenciones (a menudo de los miembros de la familia) ha demostrado proporcionar una pérdida de peso adicional comparada con la misma intervención sin el apoyo social (8,10,20), aunque no es fiable por sí sola (10). En cambio, las recompensas económicas como motivación extrínseca no se han mostrado efectivas (20).
Finalmente y teniendo en cuenta los dos análisis de calidad, se incluyeron en la revisión solamente los estudios de calidad metodológica media y alta, y con una puntuación en la valoración de la calidad de la intervención de coaching igual o superior a 5/7. De esta forma quedaron incluidos un total de 8 estudios, siendo 4 de calidad metodológica alta y 4 de calidad metodológica media (Fig. 2).
Resultados
A continuación se resumen los 8 estudios de calidad metodológica alta o media y con una valoración de la intervención de coaching igual o superior a 5. Nuestra revisión se ha centrado en los resultados de estos estudios, indicando sus principales hallazgos y el tipo de intervención de coaching que realizaron. Los resultados quedan recogidos en la tabla III.
Estudios con valoración de la calidad metodológica alta y valoración de la intervención de coaching con puntación igual o superior a 5
Estudio Loozit (23-26)
En el estudio Loozit realizado en Sidney (Australia) en 2009, Shrewsbury y cols. de la Universidad de Sidney evaluaron las diferencias del efecto de dos intervenciones de 2 años de duración: el programa Loozit en comparación con el programa Loozit más contacto terapéutico adicional con enfoque de coaching. En el estudio se incluyeron a 168 adolescentes de entre 13 y 16 años con sobrepeso u obesidad de grado bajo. Se trataban aspectos para el control del sobrepeso y la obesidad de acuerdo a las guías australianas, así como estrategias para gestionar el cambio de comportamiento. Estas estrategias consistían en aprender a establecer objetivos, debatir posibles soluciones para superar las barreras que impiden conseguirlos, evitar el estrés y mejorar la autoestima. Las sesiones grupales dentro de la intervención Loozit fueron dirigidas por dietistas-nutricionistas con formación estándar para el estudio. El grupo de intervención recibió el mismo programa Loozit aunque recibió además contacto terapéutico con enfoque de coaching que consistió en coaching telefónico y mensajes de texto a través del móvil o correo electrónico. Las llamadas telefónicas de coaching tenían una duración de 10 minutos y las realizaban los mismos dietistas-nutricionistas que llevaron a cabo la intervención Loozit. Tanto a los 12 como a los 24 meses los resultados mostraron una reducción significativa en el IMC y una mejora de los resultados psicosociales, aunque el contacto telefónico y electrónico suplementario no proporcionó beneficio adicional comparando ambos grupos.
Estudio HIP (27)
Ball y cols., del Hospital infantil Stollery para el peso y la salud, realizaron en 2011 una intervención en Canadá que tenía como objetivo determinar las diferencias de control de peso entre dos intervenciones que utilizaban diferentes técnicas de coaching y un grupo control. En el estudio de 4-5 meses de duración participaron 54 adolescentes de entre 13 y 17 años con un IMC al 85% de percentil o superior. Los participantes asignados aleatoriamente al grupo control recibieron una única sesión de counselling junto con material educativo. Las intervenciones de coaching consistieron en sesiones individuales donde se establecían objetivos sobre el estilo de vida (nutrición, actividad física, actividad sedentaria, autoestima y prevención de recaídas), se proporcionaba educación nutricional, se fomentaba el autoseguimiento, se planeaba la siguiente semana y se revisaban las sesiones previas (seguimiento). Las intervenciones fueron llevadas a cabo por profesionales de la salud (dietistas-nutricionistas colegiados) que recibieron previamente dos días de formación. En estas intervenciones los dietistas-nutricionistas utilizaron habilidades comunicativas propias de coaching (construir rapport, dar feedback resumen), y además indagaron en las emociones relacionadas con los objetivos del estilo de vida para ayudar a los adolescentes a establecer sus objetivos personales. Los resultados de los participantes que completaron la intervención mostraron mejoras superiores en las dos intervenciones respecto al grupo control, aunque las diferencias entre las dos intervenciones no fueron significativas.
Estudio Keep it Off (28,29)
Sherwood y cols. de la Universidad de Minnesota publicaron un trabajo en 2011 en el que describían el diseño de un estudio para el mantenimiento de la pérdida de peso. Se incluyeron 419 adultos que habían perdido intencionadamente un 10% de su peso en el último año y se les asignó aleatoriamente al grupo autodirigido (grupo control) o al grupo guiado (intervención). Los resultados de pérdida y mantenimiento de peso se tomaron a los 24 meses de seguimiento. El grupo control recibió dos llamadas telefónicas en las que se enseñaban estrategias para mantener la pérdida de peso. Tanto el grupo control como el grupo intervención recibieron un libro guía sobre el mantenimiento de la pérdida de peso y una libreta para hacerse autoseguimiento. La intervención consistió en llamadas telefónicas de coaching donde se establecieron objetivos de peso e imagen, se desarrollaron estrategias para resolver problemas que les hacían recuperar el peso perdido, y se describía un plan de acción. Además, se desarrollaban comportamientos clave y habilidades necesarias para el mantenimiento de la pérdida de peso, ayudando a los participantes a apreciar los beneficios de su pérdida de peso. Las llamadas se espaciaron en el tiempo hacia el final de la intervención, momento en que se acompañaron con cartas que proporcionaban feedback positivo por su participación. Los profesionales que realizaron la intervención eran expertos en nutrición, actividad física y pérdida de peso, y expertos en metodología sobre cambio de comportamiento. Los resultados publicados en 2013 mostraron que los participantes del grupo de intervención recuperaron significativamente menos peso que el grupo control a los 12 meses y a los 24 meses.
Estudio POWERS (30)
Rimmer JH publicó en 2013 un estudio en el que valoró el efecto de una intervención telefónica de 9 meses para el control de peso utilizando un sistema web en una población con discapacidad física (el 50% utilizaba silla de ruedas). Se incluyeron 102 participantes de Chicago y Atlanta que fueron asignados a uno de los 3 grupos: coaching para la actividad física, coaching para la actividad física y nutrición, y grupo control. El grupo control recibió únicamente un kit con herramientas para la actividad física. Los grupos de intervención recibieron llamadas telefónicas durante los 4 primeros meses para desarrollar un plan de actividad física (y de nutrición en el grupo correspondiente), hacer un seguimiento y ayudar a resolver posibles barreras. Después las llamadas se redujeron gradualmente. En la primera llamada telefónica se indagó sobre la disponibilidad al cambio del paciente. Las técnicas de coaching se centraron en los principios de la EM para animar a los participantes a hacer cambios positivos a través de pequeñas mejoras fáciles de conseguir en actividad física y nutrición. La intervención fue llevada a cabo por nutricionistas, educadores en salud, ciencias de la actividad física o similar entrenados para este proyecto. Los resultados mostraron mayores reducciones de peso corporal (o no aumentos) en los grupos de intervención comparado con el grupo control. Además, estas diferencias fueron mucho mejores en el grupo que solamente se centró en aumentar la actividad física.
Estudios de la calidad metodológica media y valoración de la intervención de coaching con puntuación igual o superior a 5
Estudio de Mehring y cols. (31)
Mehring y cols. de varias instituciones alemanas examinaron en 2013 la efectividad a corto plazo de un programa de coaching basado en una plataforma web en combinación con counselling telefónico para bajar de peso. Se incluyeron 186 participantes con BMI ≥ 25 en un estudio de 12 semanas de duración. Los participantes del grupo control fueron tratados de forma convencional por médicos, quienes sugerían actividad física y daban consejo dietético para reducir de peso. La intervención de coaching incluyó un programa de educación, trabajo de la motivación, guía de ejercicio, recordatorios diarios por SMS, feedback semanal por Internet y monitorización activa por los médicos. Disponían de acceso gratuito a un programa de coaching basado en la web, además de la visita médica convencional igual que el grupo control. Médicos o enfermeros cualificados fueron los que realizaron las 3 llamadas telefónicas. El peso disminuyó significativamente más en el grupo de intervención que en el control.
The Change Program (32)
Pearson y cols. de la Facultad de Ciencias de la Salud de la Universidad Bressica (Canadá) evaluaron la efectividad de 2 enfoques de autogestión para la obesidad en una intervención de 12 semanas. Un total de 78 participantes de 18-24 años con BMI ≥ 30 se dividió aleatoriamente en 2 grupos. El grupo control recibió 12 llamadas telefónicas que seguían el programa LEARN para el control de peso, basadas en lecciones sobre estilo de vida, ejercicio, actitudes, relaciones personales y nutrición, así como aplicaciones prácticas (establecer objetivos, superar barreras e identificar facilitadores para una vida saludable, buscar apoyo social y aumentar la autoeficacia y la automonitorización). El grupo de intervención recibió llamadas telefónicas de EM interactiva vía coaching personal coactivo para conseguir objetivos personales. La intervención se centró en el cliente, ayudándole a explorar y resolver la ambivalencia respecto al cambio, utilizando estrategias como solventar problemas, tomar decisiones, uso de recursos, formar una asociación entre cliente-proveedor, plan de acción y autoadaptación. Los participantes escogían los temas que querían trabajar e identificaban soluciones conjuntamente para conseguir el objetivo. Los coaches usaban estrategias como preguntas abiertas significativas, escucha activa, empatía o apoyo para conseguir el objetivo. Lo llevaron a cabo coaches coactivos titulados. El grupo control disminuyó significativamente más peso que el grupo intervención a los 3 meses, aunque el grupo intervención disminuyó más la ingesta calórica porque disminuyó más la ingesta de grasa.
DPP para la pérdida de peso (33-35)
El estudio iniciado en el año 2009 por el Palo Alto Medical Foundation Research Institute junto con la Facultad de Medicina de la Universidad de Stanford tenía como objetivo evaluar la viabilidad y potencial efectividad de dos intervenciones basadas en el estilo de vida para reducir el IMC. Una muestra de 241 personas adultas con sobrepeso u obesidad fueron asignadas aleatoriamente a una de las dos intervenciones o al grupo control. El estudio se prolongó durante 15 meses en total: 3 meses de fase intensiva con mayor frecuencia de visitas y duración de encuentros, y 12 meses de seguimiento. El grupo control recibió atención habitual, mientras que los dos grupos de intervención se basaron en la automonitorización de la información asistida por tecnología (DVD con recomendaciones sobre alimentación saludable y actividad física) únicamente o combinada con la atención de un dietista y un especialista en ejercicio, realizando sesiones grupales semanales. Durante la fase de mantenimiento ambos grupos recibieron mensajes de su nutricionista y durante la fase de seguimiento recibieron un mail recordatorio para el autorregistro cada dos semanas. El grupo asistido por DN se sometió a un seguimiento individual y personalizado aplicando las siguientes técnicas de coaching: revisar objetivos, explorar barreras y resolverlas, adaptar los objetivos, definir un plan de acción, ensayar estrategias de afrontamiento para las recaídas y recibir motivación constante para continuar con el programa. Los resultados a los 15 meses mostraron una mejora considerable en ambas intervenciones en comparación con el grupo control, especialmente los de la intervención conducida según las técnicas de coaching.
Edelman y cols. (36)
En 2006, Edelman y cols. del University Center for Integrative Medicine perteneciente a la Duke University (Carolina del Norte, EE.UU.) llevaron a cabo un estudio con 154 participantes mayores de 45 años que presentaban uno o más factores de riesgo cardiovascular o bien IMC ≥ 25, distribuyéndolos aleatoriamente en un grupo de intervención con coaching y un grupo control en el que recibieron el cuidado habitual. Los participantes del grupo de intervención fueron acompañados por un coach durante el proceso. La primera fase del proceso se centró en educación sobre el riesgo de sus hábitos actuales y exploración de los cambios de comportamiento saludable; mientras que la segunda fase se desarrolló un plan de salud personalizado en función de los objetivos del paciente. Los coaches se encargaron de la educación en nutrición y actividad física, así como de fomentar el desarrollo de habilidades y aplicar estrategias de coaching para mantener al sujeto en su compromiso con comportamientos más saludables. Las técnicas utilizadas por el coach fueron: meditación de atención plena continuada, yoga, entrenamiento para la relajación, habilidades de comunicación del paciente y exploración de valores. La intervención de coaching fue a través de reuniones en grupo (28 sesiones de 2 horas durante 10 meses) y llamadas telefónicas individuales (de 20-30 minutos de duración cada 2 semanas). Durante las llamadas se reforzaban las técnicas que aprendían en las reuniones de grupo. Los participantes eran guiados acerca de cómo clarificar y establecer metas realistas, se reforzaba su motivación y se localizaban los recursos necesarios. El contenido de estas llamadas fue individualizado según el sujeto, pero en general se centraron en reforzar los éxitos y en tratar las barreras para el logro de los objetivos establecidos en su plan de salud. Los sujetos que quisieran más asistencia de los coaches se les permitió un breve contacto por teléfono o correo electrónico entre las llamadas telefónicas programadas. Los participantes también tuvieron 2 oportunidades de encontrarse de forma individual con un nutricionista para obtener apoyo individualizado y recomendaciones para la mejora de la conducta alimentaria. Entre los participantes con sobrepeso a los 10 meses hubo una mayor pérdida de peso en el grupo de intervención comparado con el grupo control.
Discusión
Valoración de los resultados
De los 27 estudios seleccionados, un 70% (37-66) no aporta suficiente información acerca de la intervención de coaching. En cuanto a la definición de estrategias utilizadas, un 44% (23-35,37,38,50-52,59,62,66) especifica la utilización de habilidades comunicativas por parte del coach; un 59% (23-30,32-35,39,44-46,59,62,66) se centra en el rol del paciente y del profesional; un 81% (23-39,42-48,50,51,53,56,58-65) destaca la importancia de fijar objetivos conjuntamente entre paciente y profesional de la salud; un 26% (23-31,33-36) explica la utilización del plan de acción para llevar a la práctica las opciones valoradas; un 70% (23-36,44,46-52,56-58,60-62,64,65) se centra en identificar las barreras y encontrar soluciones; el mismo porcentaje se basa en el abordaje emocional (23-30,32-38,40,41,44-52,58-61,64-66) y solo un 4% (36) en la identificación de valores.
Es interesante comparar estos resultados con los de Wolever y cols. en 2013, quienes encontraron que en función del filtro aplicado entre un 11% y un 23% de los artículos no documentan detalles adecuados para identificar los procesos usados en sus intervenciones de coaching, y casi un tercio de los artículos no describen las técnicas de coaching realmente empleadas. De los que sí lo hacen, una clara mayoría (86%) describen el coaching salud como un proceso que se centra total o parcialmente en el paciente, que incluye objetivos determinados por éste (71%), que incorpora procesos de autodescubrimiento y aprendizaje activo (63%) y que refuerza la responsabilidad de las conductas (86%).
En función de los resultados de los estudios que cumplen los requisitos básicos para considerarlos intervención en coaching nutricional según nuestro criterio (puntuación igual o superior a 5), se han incluido en nuestra revisión los 4 estudios con calidad metodológica alta y los 4 estudios con calidad metodológica media.
Respecto a los cuatro estudios de calidad metodológica alta, tres de ellos (27-30) presentaban diferencias significativas en cuanto a la pérdida de peso en el grupo de intervención de coaching comparado con el grupo control. Sin embargo, en el estudio de Shrewsbury y cols. (23-26) las diferencias no son significativas. En este estudio el grupo considerado control recibe el programa Loozit que tiene características de coaching por lo que no es de extrañar que las diferencias no sean significativas.
Es interesante constatar como el coaching puede ser eficaz, no solamente para disminuir de peso sino para lo que a menudo es más difícil, mantenerlo, tal y como señala el estudio Keep it Off (28-29). En la bibliografía se ha constatado que aumentar el número de sesiones de 6 semanas a 6 meses tiene efectos beneficiosos en la pérdida de peso (11). En cuanto al número de objetivos a abordar, los resultados del estudio Powers (30) indican que cuando se aplica coaching con dos objetivos (aumentar la actividad física y mejorar la alimentación) la reducción de peso es menor que cuando sólo se centra en un objetivo. Esto apoya la idea de la importancia que tiene la definición del objetivo dentro de un proceso de coaching, concretamente en la necesidad de ir paso a paso, dirigiendo las energías de forma secuencial hacia las prioridades que el paciente escoge. De hecho, una de las peculiaridades o diferencias significativas entre coaching salud y el coaching personal es el hecho de que en coaching salud (y por lo tanto en coaching nutricional) los objetivos están previamente establecidos por unas recomendaciones generales marcadas por los estándares de salud, entre las cuales el paciente define cuál es su objetivo personal, mientras que en coaching personal los objetivos los define únicamente el cliente según su criterio.
Por otra parte, entre los estudios de calidad metodológica media, tres de ellos (31,33-35) indican diferencias significativas en cuanto a la pérdida de peso en el grupo de intervención de coaching comparado con el grupo control. Sin embargo, en el estudio The Change Program (32) las diferencias no son significativas quizás debido a que el grupo control incorpora también técnicas de coaching.
Los estudios constatan que como profesional de la salud se puede continuar activamente implicado en la educación para la salud y conjuntamente mantener el rol de coach en salud (12). Los resultados del estudio de Ma y cols. (33-35) muestran que un grupo de intervención que solamente recibe indicaciones para la automonitorización del control de peso también obtiene mejoras significativas respecto al grupo control, indicando la importancia que tiene el papel activo del paciente en su propio proceso de cambio, aunque desde nuestro punto de vista si recibe un acompañamiento profesional la probabilidad de éxito será mayor.
Capacitación o formación de los profesionales
Es importante tener en cuenta la formación del personal que aplica la estrategia de coaching a los participantes. Por una parte, cuál es su formación técnica (médico, enfermero, nutricionista, etc.) y por otra qué formación en coaching ha recibido. En algunos estudios (27-29,31,33-35,40,41,54-56) no se aporta suficiente información que especifique la formación de coaching que reciben los profesionales que aplican la intervención, por lo que no podemos garantizar que ésta exista. Por otra parte, en un 18% de los estudios incluidos en nuestra revisión (28,29,49,56,58,64,65) no se comenta nada al respecto de la formación académica del personal que aplica coaching, aspecto que impide saber los conocimientos técnicos que posee. Es interesante mencionar los resultados de la revisión sistemática de Wolever y cols. de 2013 en el que en un 11% de sus estudios sobre coaching salud fueron DN quienes aplicaron las técnicas de coaching.
Modalidades de llevar a cabo la intervención de coaching
De los 8 estudios seleccionados finalmente en esta revisión, 6 utilizaron el teléfono como apoyo o único método para contactar con los pacientes (23-26,28-32,36), 3 utilizaron mensajes por correo electrónico o teléfono (23-26,28,29,33-35) y 2 utilizaron un sistema web en el que el propio paciente se hace seguimiento (30,31). Una ventaja a tener en cuenta es que las intervenciones a través de tecnologías pueden suponer menos tiempo, mayor flexibilidad de horario, evitar desplazamientos y costes asociados (67,68). Es importante destacar que aunque los mensajes de texto o correos electrónicos complementarios a sesiones de coaching pueden ayudar a obtener mejores resultados, estas estrategias por sí solas no son suficientes para considerar que se está llevando a cabo una estrategia de coaching nutricional.
Por otra parte, dos de los 8 estudios incluidos en nuestra revisión realizaron sesiones grupales, una metodología de coaching de la cual también existe evidencia (12).
Uso del concepto de coaching
Es necesario hacer constar que hay estudios con puntuación baja de la calidad de la intervención de coaching pero que tienen una buena cualificación en su metodología y además obtienen resultados positivos. No obstante, estos estudios no se han incluido en los resultados de esta revisión por no cumplir la primera premisa (calidad de la intervención de coaching). Este hecho demuestra que a menudo el uso del concepto de coaching no es riguroso, ya que no se explica en detalle la metodología asociada a este enfoque para que el lector pueda determinar si efectivamente se ha llevado a cabo la aplicación del coaching. Por ejemplo, muchos estudios no clarifican el papel de los pacientes, no definen la metodología del coaching o describen enfoques más similares a la educación en salud que al coaching profesional (5). A menudo en estos casos, se podría hablar de intervenciones basadas en el enfoque del coaching o de intervenciones en salud con habilidades o alguna herramienta de coaching, incluso a veces de meras intervenciones de educación nutricional, pero no de sesiones de coaching salud.
Limitaciones del estudio
Una de las limitaciones de nuestra revisión es el hecho de haber dejado fuera a muchos estudios por carecer de una intervención de coaching suficientemente detallada, asumiendo el riesgo de que sí se hubiese realizado coaching nutricional correctamente sin haberlo mencionado. Además, el hecho de incluir solamente estudios controlados aleatorizados hace que la inclusión final de estudios fuera muy reducida. No obstante, la exhaustiva revisión de los estudios incluidos minimiza el posible sesgo de selección. En segundo lugar, otra limitación se debe al hecho de que, aunque cada estudio fue revisado por 2 o 3 investigadores, en muchos casos los juicios eran subjetivos ya que se basaban en las limitadas descripciones que los artículos facilitaban sobre las metodologías utilizadas. Por último, las cifras de los resultados no se pueden comparar entre ellas debido a la variabilidad entre grupos según cada estudio (adultos, adolescentes, discapacitados, trabajadores, sobrepeso, obesidad) y por ese mismo motivo no podemos generalizar los resultados a la población. Por el contrario, una de las mayores fortalezas de esta revisión es la rigurosidad con la que se han escogido los estudios, valorando su calidad metodológica y asegurando que aquellos estudios que íbamos a incluir en nuestra revisión hubieran realizado coaching tal y como lo entendemos y demuestra la bibliografía que recogemos en este documento. Según esta bibliografía, se determinaron las 7 condiciones que servirían de filtro, mostradas en la tabla III. No se ha contemplado específicamente la motivación como indicador porque se considera una consecuencia del trabajo sobre otros factores, como la confianza en uno mismo o la importancia que se le otorga al objetivo.
Conclusión
Según los resultados de la revisión sistemática podemos afirmar que el enfoque del coaching nutricional es efectivo para bajar de peso. Se necesitan más investigaciones de larga duración para tener suficiente evidencia de que los resultados de peso se mantienen en el tiempo. Por otra parte, es necesario que los estudios especifiquen tanto las estrategias de coaching empleadas como una definición clara del coaching para poder determinar si se está utilizando el concepto apropiadamente. Es necesario también, como concluyen Wolever y cols. en 2013, que los profesionales de la salud que aplican coaching en sus estudios hayan recibido una formación en coaching impartida por un centro certificado, lo que debería estar especificado en la metodología del estudio.
Puesto que el paciente que quiere alcanzar un objetivo nutricional necesita, además de motivación para el cambio, una recomendación ajustada a sus necesidades, lo ideal es que las intervenciones contemplen el asesoramiento técnico nutricional acompañado de estrategias basadas en coaching nutricional.
Por otra parte, se necesitan más investigaciones que estudien las diferentes modalidades de aplicación de un proceso de coaching, teniendo en cuenta las tecnologías como el teléfono, correo electrónico y plataformas web, así como la opción de recibir coaching en grupo o individualmente, combinando cada una de estas opciones con diferentes tiempos de intervención y duración de sesiones.
Bibliografía
1. Obesidad y sobrepeso (Internet) WHO Media centre (citado enero 2015). Nota descriptiva 311. Disponible en: http://www.who.int/mediacentre/factsheets/fs311/es/. [ Links ]
2. World Health Organization. 2013. Obesity and overweight. Disponible en: http://www.who.int/mediacentre/factsheets/fs311/en/# (Consultado el 23 febrero 2014). [ Links ]
3. Bonal R, Almenares H, Marzán M. Coaching de salud: un nuevo enfoque en el empoderamiento del paciente con enfermedades crónicas no transmisibles. MEDISAN 2012;16(5):773-85. [ Links ]
4. Hartmann-Boyce J, Johns D, Jebb S, Aveyard P. Effect of behavioural techniques and delivery mode on effectiveness of weight management: systematic review, meta-analysis and meta-regression. Obes Rev 2014;15(7):598-609. [ Links ]
5. Simmons LA, Wolever RQ. Integrative health coaching and motivational interviewing: synergistic approaches to behavior change in healthcare. Glob Adv Gealth Med 2013;2(4):28-35. [ Links ]
6. Wolever RQ, Simmons LA, Sforzo GA, Dill D, Kaye M, Bechard EM, et al. A systematic review of the literature on health and wellness coaching: defining a key behavioral intervention in healthcare. Glob Adv Health Med 2013;2(4):38-57. [ Links ]
7. Simmons LA, Wolever RQ. Health coaching: Research summary (report). Durham, NC: Duke Integrative Medicine/Duke University Health System; 2011. [ Links ]
8. Greaves CJ, Sheppard KE, Abraham C, Hardeman W, Roden M, Evans PH. Systematic review of reviews of intervention components associated with increased effectiveness in dietary and physical activity interventions. BCM Public Health 2011;11(119). [ Links ]
9. Martins RK, McNeil DW. Review of Motivational Interviewing in promoting health behaviors. Clin Psychol Rev 2009;29:283-93. [ Links ]
10. Frates EF, Moore MA, Lopez CN, McMahon GT. Coaching for behavior change in physiatry. Am J Phys Med Rehabil 2011;1(90):1074-82. [ Links ]
11. Newnham KC. Motivational coaching: Its efficacy as an obesity intervention and profile of professional coaches (PhD thesis). Ontario: The University of Western Ontario; 2011. [ Links ]
12. Butterworth SW, Linden A, McClay W. Health coaching as an intervention in health management programs. Dis Manag Health Out 2007;15(5):299-307. [ Links ]
13. Leeflang M. Collecting data and assessing methodological quality. Cochrane Systematic Reviews of Diagnostic Test Accuracy. Amsterdam Medical Center, DTA working group, Continental Europe Support Unit; 2008. [ Links ]
14. Letts L, Wilkins S, Law M, Stewart D, Bosch J, Westmorland M. Guidelines for critical review form: Qualitative studies (Version 2.0). McMaster University Occupational Therapy Evidence-Based Practice Research Group; 2007. [ Links ]
15. Schulza KF, Altmanb DG, Moher D. CONSORT 2010 Statement: Updated guidelines for reporting parallel group randomised trials. J Clin Epidemiol 2010;63(8):834-40. [ Links ]
16. Maher CG, Sherrington C, Herbert RD, Moseley AM, Elkins M. Reliability of the PEDro scale for rating quality of randomized controlled trials. Phys ther 2003;83(8):713-21. [ Links ]
17. Taylor RS, Reeves BC, Ewings PE, Taylor RJ. Critical appraisal skills training for health care professionals: a randomized controlled trial (ISRCTN46272378). BMC Med Educ 2004;4(1):30. [ Links ]
18. Armijo OS, Stiles RC,Hagen N, Biondo P, Cummins G. Assessment of study quality for systematic reviews: a comparison of the Cochrane Collaboration Risk of Bias Tool and the Effective Public Health Practice Project Quality Assessment Tool: methodological research. J Eval Clin Pract 2012;18(1):12-8. [ Links ]
19. National Collaborating Centre for Methods and Tools. Quality assessment tool for quantitative studies. Hamilton, ON: McMaster University. 2008. (Updated 13 April, 2010). Retrieved from http://www.nccmt.ca/registry/view/eng/14.html. [ Links ]
20. Spahn JM, Reeves RS, Keim KS, Laquatra I, Kellogg M, Jortberg B, et al. State of the evidence regarding behavior change theories and strategies in nutrition counselling to facilitate health and food behavior change. J Am Diet Assoc 2010; 110:879-91. [ Links ]
21. Venditti ME, Wylie RJ, Delahanty ML, Mele L, Hoskin M, Edelstein S. Short and long-term lifestyle coaching approaches used to address diverse participant barriers to weight loss and physical activity adherence. Int J Behav Nutr Phys Act 2014;11:16. [ Links ]
22. Deci EL, Ryan RM. Intrinsic motivation and self-determination in human behavior. Springer Science & Business Media 1985. [ Links ]
23. Shrewsbury V, O'Connor J, Steinbeck K, Stevenson K, Lee A, Hill A, Kohn M, et al. A randomised controlled trial of a community-based healthy lifestyle program for overweight and obese adolescents: the Loozit study protocol. BMC Public Health 2009;9(1):119. [ Links ]
24. Kornman K, Shrewsbury V, Chou A, Nguyen B, Lee A, O'connor J, et al. Electronic therapeutic contact for adolescent weight management: The Loozit Study. Telemed J E-Health 2010;16(6):678-85. [ Links ]
25. Nguyen B, Shrewsbury V, O'Connor J, Steinbeck K, Lee A, Hill A, et al. Twelve month outcomes of the Loozit randomized controlled trial. Arch Paediatr Adolesc Med 2012;166(2):170-7. [ Links ]
26. Nguyen B, Shrewsbury VA, O'Connor J, Steinbeck KS, Hill AJ, Shah A, et al. Two-year outcomes of an adjunctive telephone coaching and electronic contact intervention for adolescent weight-loss maintenance: the Loozit randomized controlled trial. Int J Obesity 2013;37:468-72. [ Links ]
27. Ball G, Mackenzie K, Newton M, Alloway C, Slack J, Plotnikoff R, et al. One-on-one lifestyle coaching for managing adolescent obesity: findings from a pilot randomized controlled trial in a real world, clinical setting. Paediatr Child Health 2011;16(6):345-50. [ Links ]
28. Sherwood NE, Crain AL, Martinson BC, Hayes MG, Anderson JD, Clausen JM, et al. Keep it off: A phone-based intervention for long-term weight-loss maintenance. Contemp Clin Trials 2011;32:551-60. [ Links ]
29. Sherwood NE, Crain AL, Martinson BC, Anderson CP, Hayes MG, Anderson JD, et al. Enhancing long-term weight loss maintenance: 2 year results from the keep it off randomized controlled trial. Prev Med 2013;56:171-7. [ Links ]
30. Rimmer JH, Wang E, Pellegrini C, Lullo C, Gerber BS. Telehealth weight management intervention for adults with physical disabilities. Am J Phys Med Rehabil 2013; 92 (12): 1084-94. [ Links ]
31. Mehring M, Haag M, Linde K, Wagenpfeil S, Frensch F, Blome J, et al. Effects of a general practice guided web-based weight reduction program: results of a cluster-randomized controlled trial. BMC Fam Pract 2013;14(1):76. [ Links ]
32. Pearson ES, Irwin JD, Morrow D, Battram DS, Melling J. The CHANGE program: Comparing an interactive Vs prescriptive approach to self-management among university students with obesity. Can J Diabetes 2013;37:4-11. [ Links ]
33. Ma J, King A, Wilson S, Xiao L, Stafford R. Evaluation of lifestyle interventions to treat elevated cardiometabolic risk in primary care (E-LITE): a randomized controlled trial. BMC Fam Pract 2009;10(1):71. [ Links ]
34. Ma J, Yank V, Xiao L, Lavori PW, Wilson SR, Rosas LG, et al. Translating the diabetes prevention program lifestyle intervention for weight loss into primary care. JAMA Intern Med 2013;173(2):113-21. [ Links ]
35. Ma J, Xiao L, Blonstein AC. Measurement of self-monitoring web technology acceptance and use in an e-health weight-loss trial. Telemed J E Health 2013;19(10):739-45. [ Links ]
38. Edelman D, Oddone E, Liebowitz RS, Yancy W, Olsen M, Jeffreys A, et al. A multidimensional integrative medicine intervention to improve cardiovascular risk. J Gen Intern Med 2006;21:728-34. [ Links ]
37. Duncan JM, Janke EA, Kozak AT, Roehring M, Russell SW, McFadden HG, et al. PDA+: A personal digital assistant for obesity treatment - an RCT testing the use of technology to enhance weight loss treatment for veterans. Pub Health 2011;11:223. [ Links ]
38. Spring B, Duncan JM, Janke EA, Kozak AT, McFadden HG, DeMott A, et al. Integrating technology into standard weight loss treatment: a randomized controlled trial. Intern Med 2013;173(2):105-11. [ Links ]
39. Boudreau ADA, Kurowski DS, Gonzalez WI, Dimond MA, Oreskovic NM. Latino families, primary care, and childhood obesity. A randomized controlled trial. Prev Med 2013;44(3):247-57. [ Links ]
40. Vinter CA, Jensen D, Ovesen P, Beck-Nielsen H, Jorgensen J. The LIP (lifestyle in pregnancy) study: a randomized controlled trial of the lifestyle intervention in 360 obese pregnant women. Diabetes Care 2011;34:2502-7. [ Links ]
41. Tanvig M, Vinter CA, Jorgensen JS, Wehberg S, Ovesen PG, Lamont RF, et al. Anthropometrics and body composition by dual energy x-ray in children of obese women: a follow-up of a randomized controlled trial (the Lifestyle in Pregnancy and Offspring (LiPO) Study). PLoS ONE 2014;9(2). [ Links ]
42. Brumby S, Chandrasekara A, McCoombe S, Torres S, Kremer P, Lewandowski P. Reducing psychological distress and obesity in Australian farmers by promoting physical activity. BMC Public Health 2011;11(1):362. [ Links ]
43. Brumby S, Chandrasekara A, Kremer P, Torres S, McCoombe S, Lewandowski P. The effect of physical activity on psychological distress, cortisol and obesity: results of the farming fit intervention program. BMC Public Health 2013;13:1018. [ Links ]
44. Van Wier MF, Ariens GAM, Dekkers JC, Hendriksen IJM, Pronk NP, Smid T, et al. ALIFE@Work: a randomised controlled trial of a distance counselling lifestyle programme for weight control among an overweight working population. Public Health 2006;6:140. [ Links ]
45. Van Wier MF, Ariens GAM, Dekkers JC, Hendriksen IJM, Smid T, van Mechelen W. Phone and e-mail counselling are effective for weight management in an overweight working population: a randomized controlled trial. Public Health 2009;9:6. [ Links ]
46. Van Wier MF, Dekkers JC, Bosmans JE, Heymans MW, Hendriksen IJM, Pronk NP, et al. Economic evaluation of a weight control program with e-mail and telephone counselling among overweight employees: a randomized controlled trial. Int J Behav Nutr Phys Act 2012;9:112. [ Links ]
47. Kalarchian MA, Marcus MD, Courcoulas AP, Cheng Y, Levine MD, Josbeno D. Optimizing long-term weight control after bariatric surgery: A pilot study. Surg Obes Relat Dis 2012;8(6):710-5. [ Links ]
48. Kalarchian MA, Marcus MD, Courcoulas AP, Cheng Y, Levine MD. Preoperative lifestyle intervention in bariatric surgery: initial results from a randomized, controlled trial. Obesity 2013;21(2):254-60. [ Links ]
49. Tucker LA, Cook Aj, Nokes NR, Adams Tb. Telephone-based diet and exercise coaching and a weight-loss supplement result in weight and fat loss in 120 men and women. Am J Health Promot 2008;23(2):121-9. [ Links ]
50. Wadden TA, West DS, Delahanty L, Jakicic J, Rejeski J, Williamson D, et al. The Look AHEAD Study: a description of the lifestyle intervention and the evidence supporting it. Obesity (Silver Spring) 2006;14(5):737-52. [ Links ]
51. Wadden TA, Volger S, Sarwer DB, Vetter ML, Tsai AG, Berkowitz RI, et al. A two-year randomized trial of obesity treatment in primary care practice. N Engl J Med 2011;365(21):1969-79. [ Links ]
52. Volger S, Wadden TA, Sarwer DB, Moore RH, Chittams J, Diewald L, et al. Changes in eating, physical activity, and related behaviors in a primary-care-based weight loss intervention. Int J Obes 2013;37(1):12-8. [ Links ]
53. Bennett GG, Herring SJ, Puleo E, Stein EK, Emmons KM, Gillman MW. Web-based weight loss in primary care: A randomized controlled trial. Obesity 2010;18(2):308-13. [ Links ]
54. Paineau DL, Beaufils F, Boulier A, Cassuto DA, Chwalow J, Combris P, et al. Family dietary coaching to improve nutritional intakes and body weight control. Arch Pediatr Adolesc Med 2008;162(1):34-43. [ Links ]
55. Paineau D, Beaufils F, Boulier A, Cassuto DA, Chwalow J, Combris P, et al. The cumulative effect of small dietary changes may significantly improve nutritional intakes in free-living children and adults. Eur J Clin Nutr 2010;64(8):782-91. [ Links ]
56. Zambrana MS. The effect of a supplemental telephonic physical activity coaching program for treating obesity: a randomized controlled trial. Diss. University of Minnesota; 2013. [ Links ]
57. Sherwood NE, Jeffery RW, Welsh EM, VanWormer J, Hotop AM. The Drop It At Last (DIAL) Study: Six month results of a phone based weight loss trial. Am J Health Promot 2010;24(6):378-83. [ Links ]
58. Gabriele JM, Carpenter BD, Tate DF, Fisher EB. Directive and nondirective e-coach support for weight loss in overweight adults. Ann Behav Med 2011;41(2):252-63. [ Links ]
59. Shahnazari M, Ceresa C, Foley S, Fon A, Zidaru E, Moody S. Nutrition-focused wellness coaching promotes a reduction in body weight in overweight us veterans. J Acad Nutr Diet 2013;113(7):928-35. [ Links ]
60. Greaney ML, Quintiliani LM, Warner ET, King DK, Emmons KM, Colditz GA, et al. Weight management among patients at community health centers: The "Be Fit Be Well" Study. Obes Weight Manag 2009;5(5):222-8. [ Links ]
61. Bennett GG, Warner ET, Glasgow RE, Askew S, Goldman J, Ritzwoller DP, et al. Obesity treatment for socioeconomically disadvantaged patients in primary care practice. Arch Intern Med 2012;172(7): 565-74. [ Links ]
62. Hersey JC, Khavjou O, Strange LB, Atkinson RL, Blair SN, Campbell S, et al. The efficacy and cost-effectiveness of a community weight management intervention: A randomized controlled trial of the health weight management demonstration. Prev Med 2012;54(1):42-9. [ Links ]
63. Wolf AM, Conaway MR, Crowther JQ, Hazen KY, Nadler JL, Oneida B, et al. Translating lifestyle intervention to practice in obese patients with type 2 diabetes. Diabetes Care 2004;27:1570-6. [ Links ]
64. Jerome GJ, Yeh HC, Dalcin A, Reynolds J, Gauvey-Kern ME, Charleston J, et al. Treatment of obesity in primary care practice: The practice based opportunities for weight reduction (POWER) Trial at Johns Hopkins. Obes Weight Manag 2009;5(5):216-21. [ Links ]
65. Appel LJ, Clark JM, Yeh HC, Wang NY, Coughlin JW, Daumit G, et al. Comparative effectiveness of weight-loss interventions in clinical practice. N Engl J Med 2011;365 (21):1959-68. [ Links ]
66. Lin PH, Wang Y, Levine E, Askew S, Lin S, Chang C, et al. A text messaging-assisted randomized lifestyle weight loss clinical trial among overweight adults in Beijing. Obesity 2014;22(5):29-37. [ Links ]
67. Arem H, Irwin M. A review of web-based weight loss interventions in adults. Obes Rev 2011;12(5):236-43. [ Links ]
68. Yanovsky SZ. Obesity treatment in primary care. Are we there yet? N Engl J Med 2011;365(21):2030-1. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Jaume Giménez Sánchez.
Nutritional Coaching.
Gran Vía de les Corts Catalanes, 620,
5o-4a A
08007 Barcelona
e-mail: info@nutritionalcoaching.com
Recibido: 30/07/15
Aceptado: 16/09/15