Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Nutrición Hospitalaria
versión On-line ISSN 1699-5198versión impresa ISSN 0212-1611
Nutr. Hosp. vol.33 supl.4 Madrid 2016
https://dx.doi.org/10.20960/nh.336
Suplementos en gestación: últimas recomendaciones
Supplements in pregnancy: the latest recommendations
Rosa María Martínez García1, Ana Isabel Jiménez Ortega2 y Beatriz Navia Lombán3
1Departamento de Enfermería, Fisioterapia y Terapia Ocupacional. Facultad de Enfermería. Universidad de Castilla-La Mancha. Cuenca.
2Unidad de Gastroenterología Pediátrica. Hospital San Rafael. Madrid.
3Grupo de investigación VALORNUT-UCM (920030). Departamento de Nutrición. Facultad de Farmacia. Universidad Complutense de Madrid. Madrid
Dirección para correspondencia
RESUMEN
El embarazo representa un desafío desde el punto de vista nutricional, debido a que las necesidades de nutrientes están aumentadas y una alteración en su ingesta puede afectar la salud materno-fetal. Estados deficitarios en micronutrientes están relacionados con preeclampsia, retraso del crecimiento intrauterino, aborto y anomalías congénitas.
Actualmente, la dieta de muchas madres gestantes es insuficiente en micronutrientes, siendo necesaria su suplementación. Se recomienda la suplementación con ácido fólico en dosis de 400 μg/día, y de 5 mg en embarazadas de riesgo, debiendo comenzar al menos 1 mes antes de la concepción y durante las primeras 12 semanas de gestación, y prolongarla durante todo el embarazo en madres con riesgo nutricional. Es importante vigilar la dosis adecuada de ácido fólico para prevenir los posibles efectos adversos derivados de su acumulación plasmática no metabolizada. Un elevado porcentaje de gestantes presenta anemia ferropénica, estando recomendado el uso intermitente de suplementos con hierro (menor alteración gastrointestinal y estrés oxidativo); no recomendándose en madres no anémicas (con hemoglobina > 13,5 g/L). Dado que la absorción de calcio está aumentada hasta un 40% en gestación, no se recomienda su suplementación en madres con ingestas adecuadas (3 lácteos/día), debiéndose reservar su uso a madres con ingestas insuficientes y/o que tengan alto riesgo de preeclampsia. Respecto al iodo, existen posicionamientos contradictorios por parte de distintos grupos de trabajo, estableciéndose la suplementación con yoduro potásico en mujeres que no alcanzan las ingestas recomendadas con su dieta (3 raciones de leche y derivados lácteos + 2 g de sal yodada). Dado que la vitamina A y D pueden ser tóxicas para la madre y el feto, no está recomendada su suplementación excepto en casos de deficiencia. Aunque la administración de suplementos con varios micronutrientes puede repercutir favorablemente en el resultado del embarazo, es necesaria una mayor evidencia científica para establecer el reemplazo de hierro y ácido fólico con un suplemento de micronutrientes múltiple.
Palabras clave: Suplementos. Gestación. Micronutrientes. Salud materno-fetal.
ABSTRACT
Pregnancy is a challenge from the nutritional point of view, because nutrient requirements are increased and alter its intake can affect maternal and fetal health. Micronutrient deficiency states are related to preeclampsia, intrauterine growth restriction, abortion and congenital anomalies.
Currently, the diet of many expectant mothers is insufficient in micronutrients, in this cases supplementation is necessary. It is recommended supplementation with folic acid in doses of 400 mcg/day and 5 mg/day in risk pregnant, and should begin at least one month before conception and during the first 12 weeks gestation, and extend it throughout pregnancy in mothers with nutritional risk. It is important to keep watch the proper dose of folic acid to prevent possible adverse effects of unmetabolized accumulation in plasma. A high percentage of pregnant women presented iron deficiency anemia, being recommended intermittent use of iron supplements (with lower gastrointestinal alteration and oxidative stress); not recommended for mothers without anemia (hemoglobin> 13.5 g / L). Since calcium absorption is increased up to 40% in gestation, its supplementation is not recommended for mothers with adequate intakes (3 dairy / day), and its use must be reserved to women with inadequate intakes and/or high risk of preeclampsia. Regarding the iodine, there are conflicting positions by different working groups established potassium iodide supplementation in women who do not reach their recommended intake (3 servings of milk and dairy products + 2 g of iodized salt), with their diets. Given that vitamin A and D can be toxic to mother and fetus, it is not recommended its supplementation except in cases of deficiency. Although the use of multiple micronutrients supplements may favorably impact the outcome of pregnancy, more scientific evidence is needed to establish the replacement of iron and folic acid with a multiple micronutrient supplement.
Key words: Dietary supplements. Pregnancy. Micronutrients. Maternal-fetal health.
Introducción
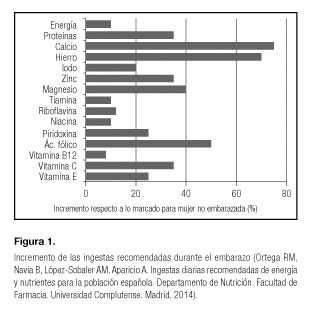
La alimentación de la madre durante el embarazo es uno de los principales determinantes externos de la salud materno-fetal. Las necesidades energéticas y, en mayor proporción, la de muchos micronutrientes están aumentadas (Fig. 1). Una alimentación deficiente en micronutrientes está relacionada con preeclampsia, partos prematuros, crecimiento intrauterino retardado (CIR), bajo peso al nacer (BPN) y malformaciones congénitas (1,2).
Numerosos estudios (3-5) realizados en madres gestantes de países desarrollados muestran ingestas y niveles séricos deficitarios en micronutrientes, estando recomendada en esta situación la suplementación nutricional.
Entre los micronutrientes críticos para el normal desarrollo placentario y fetal se encuentran el iodo, hierro, calcio, vitaminas B9, B6, C, A, D y E.
Iodo
El iodo es indispensable en la síntesis de hormonas tiroideas, necesarias para el correcto desarrollo cerebral y mental, así como en la maduración ósea, pulmonar y cardiaca a lo largo de la vida fetal y neonatal (6). El feto depende del suministro de hormonas tiroideas maternas, siendo la etapa más crítica del desarrollo cerebral las primeras 10-12 semanas. Las necesidades de la madre gestante están aumentadas (Fig. 1) y su deficiencia se ha relacionado con abortos espontáneos, mortalidad perinatal, anomalías congénitas, CIR, cretinismo, sordomudez, estrabismo y alteraciones en el desarrollo cerebral y neurológico fetal y neonatal, siendo irreversible desde el nacimiento (7).
POLÍTICAS SANITARIAS PARA LA PREVENCIÓN DEL DÉFICIT DE IODO
En 1983 se aprobó la reglamentación técnico-sanitaria para la obtención, circulación y venta de sal iodada en España (Real Decreto 1424/1983) (8). Esta medida fue una excelente estrategia para la corrección de su déficit en la población en general, pero no lo es en madres gestantes, ya que sería necesario un elevado consumo para cubrir las ingestas recomendadas durante el embarazo. Por ello, el Ministerio de Sanidad, Servicios Sociales e Igualdad (9) (MSSSI) aprobó en 2004 la comercialización y venta de suplementos de iodo para uso de mujeres en edad fértil y gestantes, siendo de prescripción en consulta preconcepcional y prenatal.
Desde hace años se está añadiendo iodo a los piensos destinados al ganado para consumo doméstico. Esto implica que la población está recibiendo una cantidad extra de iodo a partir de lácteos, carne, huevos etc., no ecológicos; aunque en 2005 la Comisión Europea estableció una nueva regulación que reducía las cantidades permitidas con el objeto de salvaguardar la salud humana, esta medida obtuvo sus frutos, ya que en 2007 la Organización Mundial de la Salud (OMS) emitió un informe (10) en el que España aparece como un país con ingestas adecuadas de iodo, semejante a otros países como Suiza y Alemania, y por delante de Italia y Francia, entre otros.
¿ES NECESARIO EL USO DE SUPLEMENTOS IODADOS DURANTE EL EMBARAZO?
Existen posicionamientos contradictorios por parte de distintos grupos de trabajo. En 2012, las Direcciones de Salud Pública del Gobierno Vasco y el Grupo de Investigación y Salud Pública de la Generalitat Valenciana (11) no encontraron justificada la suplementación universal, ya que con el contenido de iodo en la sal iodada y en la leche y derivados lácteos es posible cubrir las necesidades durante el embarazo, evitando así los posibles riesgos del exceso.
Estudios recientes, realizados en zonas iodo-suficientes o con deficiencia leve, muestran un mayor riesgo de disfunción tiroidea materna en aquellas embarazadas suplementadas con iodo (12) y de hipotiroidismo congénito en recién nacidos, hijos de madres que habían tenido una ingesta de iodo excesiva durante la gestación (13), informando que solo debería prescribirse suplementos a mujeres con alto riesgo o ingesta insuficiente de iodo. Por otra parte, el grupo de trabajo de trastornos de déficit de iodo y disfunción tiroidea de la Sociedad Española de Endocrinología y Nutrición, tras observar una insuficiente ingesta de iodo en una elevada proporción de mujeres embarazadas, recomiendan su suplementación sistemática durante el embarazo (14).
Actualmente, el MSSSI, en la Guía de Práctica Clínica (15) "Atención en el Embarazo y Puerperio", sugiere (con grado de recomendación débil) la suplementación durante la gestación con ioduro potásico (200 μg/día) en aquellas mujeres que no alcanzan las cantidades diarias recomendadas (3 raciones de leche y derivados lácteos + 2 g de sal iodada).
Hierro
Se estima que más del 40% de las mujeres embarazadas sufren anemia ferropénica (16). La deficiencia de hierro durante la gestación se ha relacionado con prematuridad, BPN, menor desarrollo físico y neurológico de los recién nacidos, enfermedades infecciosas y aumento de la mortalidad perinatal (17). Por otra parte, su exceso (Hb > 13,5 g/L) se ha relacionado con hiperviscosidad sanguínea, disminución de la perfusión placentaria, CIR, parto prematuro, alteraciones neurológicas y esqueléticas fetales y preeclampsia (18). Concluyendo, tanto la deficiencia como el exceso tienen efectos negativos en el resultado del embarazo.
¿SE DEBE SUPLEMENTAR CON HIERRO DE FORMA RUTINARIA A TODAS LAS MADRES GESTANTES?
Están ampliamente demostrados los efectos beneficiosos de la suplementación en madres gestantes con anemia ferropénica; sin embargo, existe un aumento del riesgo materno-fetal al suplementar a gestantes no anémicas (19).
Su uso rutinario puede producir alteraciones gastrointestinales (disminuyendo la adherencia al tratamiento), aumento del estrés oxidativo y producción de radicales libres. Se sugiere no ofrecer de forma rutinaria la suplementación con hierro en mujeres gestantes (15). Diversos autores (20) muestran que la suplementación intermitente tiene efectos similares a la administración diaria (en peso al nacer, parto prematuro, muerte perinatal y anemia), menos efectos secundarios (estreñimiento, náuseas...) y menor riesgo de concentraciones altas de hemoglobina.
Calcio
Las necesidades de calcio están aumentadas durante el embarazo (Fig. 1). Su deficiencia se ha asociado con prematuridad, BPN, mineralización ósea deficiente y preeclampsia (21). La administración de suplementos de calcio (≥ 1 g/día) se asocia con una reducción del riesgo de preeclampsia casi a la mitad, en particular en madres con ingestas bajas, pudiendo ayudar a prevenir el parto prematuro (22).
Teniendo en cuenta que su absorción está aumentada hasta un 40% en gestación, no se recomienda su suplementación en madres con ingestas adecuadas (3 lácteos/día), debiéndose reservar a gestantes con ingestas < 600 mg/día, adolescentes y aquellas con alto riesgo de preeclampsia (21). La dosis recomendada por la OMS es de 1,5-2 g/día (dividida en tres dosis) desde la semana 20 hasta el final de la gestación (23).
Ácido Fólico
El ácido fólico (AF) interviene en la síntesis de ácidos nucleicos, eritropoyesis, metilación de lípidos, mielina, proteínas y en la producción de metionina a partir de homocisteína. Su ingesta recomendada está aumentada hasta 600 μg/día (Fig. 1), siendo 1.000 μg/día el límite superior tolerable.
Su deficiencia durante el desarrollo embrionario se ha relacionado con defectos del tubo neural (DTN), labio leporino, cardiopatía congénita, abortos espontáneos (24) y niveles elevados de homocisteína, pudiendo ser la causa de efectos teratogénicos, aborto espontáneo, desprendimiento prematuro de placenta y preeclampsia (25).
La suplementación con ácido fólico (SAF) durante la etapa preconcepcional y gestacional está relacionada con reducción de DTN, de cardiopatía congénita, de labio leporino, de preeclampsia (26) y hasta un 60% de leucemia linfoblástica aguda infantil (LAL), aunque una revisión de la base de datos Cochrane (27) en 2015 mostró una reducción leve de LAL.
Dado que el tubo neural se cierra antes del día 28 de la gestación, cuando a veces aún no se ha detectado el embarazo, la administración de suplementos de ácido fólico después del primer mes de gestación no servirá para prevenir DTN; por ello, las pautas deben dirigirse a todas las mujeres en edad fértil.
PAUTAS DE SUPLEMENTACIÓN
Se recomienda la suplementación diaria con AF a toda madre gestante en dosis de 400 μg/día y de 5 mg/día en pacientes de riesgo (hijo anterior nacido con espina bífida, historia familiar con DTN, madres diabéticas, tratamiento con anticonvulsivantes y/o antagonistas del AF [metotrexato]). Debe comenzar al menos 1 mes antes de la concepción y durante las primeras 12 semanas de gestación, y prolongarla durante todo el embarazo en situaciones de gemelaridad, enfermedades crónicas, vómitos de repetición o malabsorción (15).
Independientemente de las pautas de suplementación, se aconseja a todas las embarazadas la ingesta de alimentos que aporten AF (vegetales de hoja verde, legumbres, frutas...).
ADECUACIÓN DE LAS DOSIS DE ÁCIDO FÓLICO EN LA PREVENCIÓN DE DEFECTOS CONGÉNITOS
Un estudio (28) realizado en madres gestantes de distintas comunidades autónomas españolas mostró que el 70% recibió SAF durante su embarazo, el 17% antes de la concepción y el 11% no recibió suplementación. Al estudiar la adecuación de las dosis utilizadas, la gran mayoría utilizó dosis mucho mayores que las recomendadas. De hecho, en 12 comunidades más del 50% de las gestantes tomaron dosis medias diarias de AF de 5 mg/día o más.
Estudios recientes (29) realizados en un colectivo de gestantes españolas de Valencia, Guipúzcoa y Asturias muestran que el 29% y el 17% tuvieron una ingesta alta de SAF durante el periodo comprendido desde la preconcepción al 3.er y al 4.o-7.o mes de embarazo, respectivamente. Cuando el AF sintético está en forma de pteroilmonoglutamato (PGA), el organismo lo transforma en 5-metiltetrahidrofolato, pero parece que este proceso de biotransformación del PGA se satura con dosis de 0,4 mg. Surge así la preocupación por el uso de dosis altas, ya que se superaría la capacidad metabólica del organismo, con la consiguiente acumulación plasmática de AF sintético no metabolizado. Diversos autores observan una relación entre el uso de SAF en dosis mayores a las recomendadas y efectos adversos en recién nacido (30). Dado que no hay una evidencia clara y suficiente, es importante vigilar la ingesta y dosis adecuada de SAF durante el embarazo.
Piridoxina
Las necesidades de vitamina B6 están aumentadas durante el embarazo (Fig. 1), siendo la dosis máxima 100 mg/día. Su suplementación puede ser útil para reducir náuseas, preeclampsia, obtener mayores pesos y puntuaciones de Apgar en el recién nacido y proteger contra las caries dentales y ciertas malformaciones congénitas (31). Actualmente no existe suficiente evidencia para establecer su administración regular mediante suplementos.
Vitamina C
Las necesidades de vitamina C están aumentadas hasta 80 mg/día (Fig. 1) durante la segunda mitad del embarazo. Niveles séricos deficitarios se han relacionado con preeclampsia, parto prematuro, CIR, mayor riesgo de infecciones y anemia materna. Aunque diversos autores (32) establecen que su suplementación puede ayudar a reducir el riesgo de estas complicaciones, una revisión de la Cochrane (33) en 2015 no apoya la administración de suplementos de forma habitual.
Vitamina A
La deficiencia en vitamina A durante el embarazo está relacionada con xeroftalmia, parto prematuro, CIR, BPN y desprendimiento prematuro de placenta (15). La suplementación con retinoides sintéticos (isotretinoína y etretinato) en dosis > 25.000 UI/día o 750 μg pueden tener efectos teratogénicos, causando malformaciones del sistema nervioso central y anomalías cardiovasculares y faciales, no estando recomendada su suplementación durante el embarazo, excepto en madres gestantes con valores séricos deficitarios; en estos casos, administrar dosis < 5.000 UI/día (15,21).
Vitamina D
La deficiencia en vitamina D está relacionada con CIR, raquitismo, preeclampsia, diabetes gestacional y parto prematuro (15). Actualmente su deficiencia es común entre las mujeres embarazadas. La última revisión de la Cochrane (34) en 2016 indica que su suplementación mejora los niveles maternos y puede reducir el riesgo de preeclampsia, BPN y parto prematuro, aunque es necesaria una mayor evidencia para establecer esta relación. Dado que la vitamina D puede ser tóxica para la madre y el feto, no está recomendada su suplementación excepto en gestantes con baja exposición solar o con hipoparatiroidismo.
Vitamina E
Su déficit se ha asociado con CIR, rotura prematura de membranas y preeclampsia. En recién nacidos prematuros se ha relacionado con displasia broncopulmonar, hemorragia intraventricular, leucomalacia periventricular, retinopatía y enterocolitis necrotizante (15,21). Actualmente no hay suficiente información para evaluar los posibles beneficios o efectos perjudiciales de su suplementación en embarazo.
Suplementación con multimicronutrientes (SMM)
Aunque diversos autores (35) establecen el reemplazo de hierro y ácido fólico por SMM para las embarazadas en países de ingresos bajos y medios, actualmente no se ha alcanzado consenso, siendo necesaria una mayor evidencia científica para poder establecer este cambio.
Bibliografía
1. Gernand AD, Schulze KJ, Stewart CP, West KP Jr, Christian P. Micronutrient deficiencies in pregnancy worldwide: health effects and prevention. Nat Rev Endocrinol 2016;12(5):274-89. [ Links ]
2. Dror DK, Allen LH. Interventions with vitamins B6, B12 and C in pregnancy. Paediatr Perinat Epidemiol 2012;26(Supl.1):S55-S74. [ Links ]
3. Ortiz-Andrellucchi A, Sánchez-Villegas A, Ramírez-García O, Serra-Majem L. Assessment of nutritional quality in healthy pregnant women of the Canary Islands, Spain. Med Clin (Barc) 2009;133:615-21. [ Links ]
4. Irles Rocamora JA, Iglesias Bravo EM, Avilés Mejía S, Bernal López E, Benito del Valle Galindo P, Moriones López L, et al. Valor nutricional de la dieta en embarazadas sanas. Resultado de una encuesta dietética en gestantes. Nutr Hosp 2003;18:248-52. [ Links ]
5. Mariscal-Arcas M, Rivas A, Monteagudo C, Granada A, Cerrillo I, Olea-Serrano F. Proposal of a Mediterranean diet index for pregnant women. Br J Nutr 2009;102:744-9. [ Links ]
6. Bernal J, Guadano-Ferraz A, Morte B. Perspectives in the study of thyroid hormone action on brain development and function. Thyroid 2003;13(11):1005-12. [ Links ]
7. Dunn JT, Delange F. Damaged reproduction: the most important consequence of iodine deficiency. J Clin Endocrinol Metab 2001;86:2360-3. [ Links ]
8. Real Decreto 1424/1983, de 27 de abril, por el que se aprueba la Reglamentación Técnico-Sanitaria para la obtención, circulación y venta de la sal y salmueras comestibles. (BOE núm 130/193). [ Links ]
9. Yoduk. Ficha Técnica. Disponible en: www.aemps.gob.es/cima/pdfs/es/ft/66102/66102_ft.pdf. [ Links ]
10. Anderson M, de Benoist B, Darnton-Hill I, Delange F. Iodine Deficiency in Europe: A continuing public health problem. Geneva: WHO; 2007. [ Links ]
11. Suplementación con yodo y ácido fólico durante el embarazo y la lactancia. Resumen y recomendaciones del taller llevado a cabo en Bilbao el 30 de octubre de 2012. Disponible en: http://www.osakidetza.euskadi.eus/contenidos/informacion/publicaciones_informes_estudio/es_pub/adjuntos/Taller_yodo_embarazo_lactancia.pdf. [ Links ]
12. Moleti M, Di Bella B, Giorgianni G, Mancuso A, De Vivo A, Alibrandi A, et al. Maternal thyroid function in different conditions of iodine nutrition in pregnant women exposed to mild-moderate iodine deficiency: an observational study. Clin Endocrinol (Oxf) 2011;74(6):762-8. [ Links ]
13. Connelly KJ, Boston BA, Pearce EN, Sesser D, Snyder D, Braverman LE, et al. Congenital hypothyroidism caused by excess prenatal maternal iodine ingestion. J Pediatr 2012;161:760-2. [ Links ]
14. Donnay S, Arena J, Lucas A, Velasco I, Ares S; Working Group on Disorders Related to Iodine Deficiency and Thyroid Dysfunction of the Spanish Society of Endocrinology and Nutrition. Iodine supplementation during pregnancy and lactation. Position statement of the working group on disorders related to iodine deficiency and thyroid dysfunction of the Spanish Society of Endocrinology and Nutrition. Endocrinol Nutr 2014;61(1):27-34. [ Links ]
15. Guía de Práctica Clínica de Atención en el Embarazo y Puerperio. Ministerio de Sanidad, Servicios Sociales e Igualdad. Consejería de Igualdad, Salud y Políticas Sociales; 2014. p. 112-5. NIPO: 680-13-122-7. [ Links ]
16. Guideline: Daily iron and folic acid supplementation in pregnant women. Geneva: World Health Organization; 2012. [ Links ]
17. Schümann K, Ettle T, Szegner B, Elsenhans B, Solomons NW. On risks and benefits of iron supplementation recommendations for iron intake revisited. J Trace Elem Med Biol 2007;21(3):147-68. [ Links ]
18. Gaillard R, Eilers PH, Yassine S, Hofman A, Steegers EA, Jaddoe VW. Risk factors and consequences of maternal anaemia and elevated haemoglobin levels during pregnancy: a population-based prospective cohort study. Paediatr Perinat Epidemiol 2014;28(3):213-26. [ Links ]
19. Alizadeh L, Salehi L. Is Routine Iron Supplementation Necessary in Pregnant Women With High Hemoglobin? Iran Red Crescent Med J 2016;18(1):e22761. [ Links ]
20. Peña-Rosas J, De-Regil L, Dowswell T, Viteri F. Intermittent oral iron supplementation during pregnancy. Cochrane Database Syst Rev 2012;7:CD009997. [ Links ]
21. López Rodríguez MJ, Sánchez Méndez JI, Sánchez Martínez MC, Calderay Domínguez M. Suplementos en embarazadas: controversias, evidencias y recomendaciones. Inf Ter Sist Nac Salud 2010;34:117-28. [ Links ]
22. Hofmeyr G, Lawrie T, Atallah Á, Duley L, Torloni M. Calcium supplementation during pregnancy for preventing hypertensive disorders and related problems. Cochrane Database of Systematic Reviews 2014;(6):CD001059. [ Links ]
23. Guideline: Calcium supplementation in pregnant women. Geneva: WHO; 2013. [ Links ]
24. MRC Vitamin Study Research Group. Prevention of neural tube defects: results of the Medical Research Council Vitamin Study. Lancet 1991;338(8760):131-7. [ Links ]
25. Wang J, Trudinger BJ, Duarte N. Elevate circulating homocysteine levels in placental vascular disease and associated pre-eclampsia. Br J Obstet Gynecol 2000;107:935-8. [ Links ]
26. Wang Y, Zhao N, Qiu J, HE x, Zhou M, Cui H, et al. Folic acid supplementation and dietary folate intake, and risk of preeclampsia. Eur J Clin Nutr 2015;69(10):1145-50. [ Links ]
27. Ortega Páez E, Molina Arias M. La suplementación con ácido fólico durante el embarazo reduce levemente el riesgo de leucemia aguda en el niño. Evid Pediatr 2015;11:14. [ Links ]
28. Martínez-Frías ML y Grupo de trabajo del ECEMC. Adecuación de las dosis de ácido fólico en la prevención de defectos congénitos. Med Clin (Barc) 2007;128(16):609-16. [ Links ]
29. Navarrete-Muñoz EM, Valera-Gran D, García de la Hera M, Giménez-Monzo D, Morales E, Julvez J, et al.; INMA Project. Use of high doses of folic acid supplements in pregnant women in Spain: an INMA cohort study. BMJ Open 2015;5(11):e009202. [ Links ]
30. Takimoto H, Hayashi F, Kusama K, Kato N, Yoshiike N, Toba M, et al. Elevated maternal serum folate in the third trimester and reduced fetal growth: a longitudinal study. J Nutr Sci Vitaminol 2011;57:130-7. [ Links ]
31. Salam RA, Zuberi NF, Bhutta ZA. Pyridoxine (vitamin B6) supplementation during pregnancy or labour for maternal and neonatal outcomes. Revisión Cochrane 2015;(6):CD000179. [ Links ]
32. Klemmensen A, Tabor A, Osterdal ML, Knudsen VK, Halldorsson TI, Mikkelsen TB, et al. Intake of vitamin C and E in pregnancy and risk of pre-eclampsia: prospective study among 57 346 women. BJOG 2009;116(7):964-74. [ Links ]
33. Rumbold A, Ota E, Nagata C, Shahrook S, Crowther C. Vitamin C supplementation in pregnancy. Cochrane Database Syst Rev 2015;(9):CD004072. [ Links ]
34. De-Regil LM, Palacios C, Lombardo LK, Peña-Rosas JP. Vitamin D supplementation for women during pregnancy. Cochrane Database Syst Rev 2016;(1):CD008873. [ Links ]
35. Haider BA, Bhutta ZA. Multiple-micronutrient supplementation for women during pregnancy. Cochrane Database Syst Rev 2015;(11):CD004905. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Rosa Ma Martínez García.
Departamento de Enfermería, Fisioterapia y Terapia Ocupacional.
Facultad de Enfermería.
Universidad de Castilla-La Mancha.
Camino Pozuelo, s/n. 16071 Cuenca
e-mail: rosamaria.martinez@uclm.es