My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Nutrición Hospitalaria
On-line version ISSN 1699-5198Print version ISSN 0212-1611
Nutr. Hosp. vol.34 suppl.1 Madrid 2017
https://dx.doi.org/10.20960/nh.1236
¿Podemos integrar la asistencia nutricional en los distintos niveles asistenciales? La experiencia catalana. Visión del clínico
Is the integration of nutritional care in the different assistance levels possible? The Catalan experience. Clinical perspective
Rosa Burgos Peláez1, Clara Joaquin Ortiz2 y Cristina Vaqué Crusellas3
1Coordinadora Unidad de Soporte Nutricional. Hospital Universitario Vall d'Hebron. Barcelona.
2Unidad de Nutrición y Dietética. Hospital Germans Trias i Pujol. Badalona, Barcelona.
3Vice-rectora de Ordenación Académica. Universidad de Vic-Universidad Central de Catalunya. Vic, Barcelona
Dirección para correspondencia
RESUMEN
La desnutrición relacionada con la enfermedad es altamente prevalente en patologías que con mucha frecuencia conforman la complejidad asistencial. Los modelos sanitarios de atención a la complejidad deben incluir la detección y el abordaje de la desnutrición como elemento clave debido a su elevado impacto en la evolución del paciente y en el consumo de recursos sanitarios. Los pacientes desnutridos presentan más necesidad de hospitalización, mayor tasa de complicaciones, más mortalidad, más necesidad de recursos sociales al alta hospitalaria y una mayor frecuencia de reingresos hospitalarios.
Identificar la desnutrición se hace necesario para poder implementar un plan de cuidados nutricionales que pueda ser compartido en todos los niveles asistenciales. La integración de la atención sanitaria y social, así como el desarrollo de herramientas de información compartidas por los diferentes niveles asistenciales, ha permitido desarrollar un plan de abordaje a la desnutrición relacionada con la enfermedad en el paciente con complejidad clínica en Cataluña.
Palabras clave: Desnutrición relacionada con la enfermedad. Complejidad. Cronicidad. Atención integrada.
ABSTRACT
Disease-related malnutrition is highly prevalent in pathologies commonly integrating care complexity. Healthcare models for complexity must include malnutrition detection and approaches, since it is a key factor which has great impact on the patient's evolution and the consumption of healthcare resources. Malnourished patients present higher hospitalization, complication and mortality rates, higher demand of post-discharge social resources and higher hospital readmission frequency.
Detecting malnutrition is necessary to implement a nutritional care program which might be used in any assistance level. The integration of health and social care and the development of information tools which are shared by the different assistance agents has allowed the development of a program for the management of disease-related malnutrition in patients with clinical complexity in Catalonia.
Key words: Disease-related malnutrition. Complexity. Chronicity. Integrated care.
INTRODUCCIóN
La coordinación asistencial es la capacidad de los servicios sanitarios para ofertar sincronizadamente un objetivo asistencial común, independientemente del lugar y del tiempo en el que sea atendido. Esta es una de las expectativas que con más frecuencia expresan los pacientes y el personal sanitario. La continuidad asistencial es la percepción que tiene el usuario sobre la coherencia de esta asistencia coordinada que recibe a lo largo del tiempo (1,2). Hablaremos de atención integrada como el modelo de atención basado en las actuaciones conjuntas y solidarias de los profesionales y las organizaciones de los servicios sociales y de los servicios sanitarios con el objetivo de obtener unos resultados positivos en salud y bienestar, una utilización óptima de los recursos y una buena experiencia de atención, que permitan garantizar la atención integral y centrada en la persona (3).
La coordinación asistencial está identificada como herramienta de gestión clínica generadora de mejor satisfacción por los usuarios; hecho que se hace más relevante en la atención de pacientes pluripatológicos o con enfermedades crónicas complejas. Esto ha hecho que los sistemas sanitarios la integren en los distintos planes de calidad para enfermedades crónicas complejas, de forma que figuren transversalmente en las buenas prácticas clínicas.
En Cataluña, el modelo asistencial de atención a la cronicidad reconoce dos perfiles de pacientes complejos:
- Pacientes crónicos complejos (PCC): paciente crónico complejo es aquella persona cuya gestión clínica es percibida como especialmente difícil por sus profesionales referentes, es decir, que la complejidad se fundamenta en el juicio clínico.
- Pacientes MACA (acrónimo de Modelo de Atención a la Cronicidad Avanzada): son personas que presentan la condición de complejidad asociada a un pronóstico de vida limitado, que precisan una aproximación paliativa importante, creciente y en los que, finalmente, la planificación anticipada de decisiones (PAD) será el proceso deliberativo central.
Los estudios epidemiológicos permiten establecer una prevalencia poblacional de complejidad de alrededor del 5%, de los cuales un 4% corresponderían al concepto PCC y un 1% al de MACA.
La desnutrición relacionada con la enfermedad (DRE) es un problema sanitario de primer orden que afecta a todo el mundo, no solo a las sociedades más desfavorecidas a nivel económico, sino también es un problema grave en los países más desarrollados. La desnutrición se relaciona de una forma muy especial con la enfermedad, siendo en numerosas ocasiones consecuencia de la misma, con el agravante de que puede actuar perpetuando la patología inicial y empeorando claramente el pronóstico evolutivo del paciente. Se establece una relación compleja entre la agresión causada por la enfermedad y el ayuno, ambos con consecuencias metabólicas mesurables (4). Se ha estimado que unos 33 millones de personas en Europa pueden estar desnutridos o en situación de riesgo nutricional (5).
La DRE tiene enormes repercusiones sobre diferentes órganos y sistemas. Diversos colectivos son especialmente de riesgo: los pacientes ancianos, los pacientes afectos de enfermedad pulmonar obstructiva crónica, los pacientes oncológicos... No obstante, la desnutrición puede afectar a todos los grupos de edad. Un colectivo especialmente vulnerable a la desnutrición es el de los pacientes ingresados en el hospital y en centros residenciales.
La desnutrición en el paciente hospitalizado tiene una elevadísima prevalencia, alrededor del 25-30% (6-10). En el paciente institucionalizado esta prevalencia puede ser aún mayor, mientras que en la comunidad disponemos de menos estudios que en el ámbito hospitalario.
La desnutrición relacionada con la enfermedad se asocia con un incremento sustancial de complicaciones, peor calidad de vida, incremento de la estancia hospitalaria (10-12) e incremento de las necesidades de recursos asistenciales tanto en domicilio como en instituciones.
Los pacientes desnutridos, además, tienen una mayor mortalidad que los pacientes normonutridos. El gasto sanitario asociado a la desnutrición en los hospitales ha sido recientemente calculado por la European Society for Clinical Nutition and Metabolism (ESPEN) sobre unos 170 billones de euros anuales (5). Por otro lado, sabemos que la intervención nutricional mejora el pronóstico evolutivo e incluso vital del paciente en numerosas patologías (13). El gasto asociado al soporte nutricional se ha estimado de menos de un 3% del gasto total generado por la desnutrición, y el ahorro neto de la intervención nutricional es considerable, sobre todo a expensas de la disminución de la estancia hospitalaria, menor necesidad de centros de convalecencia y tasa de reingresos.
No se conoce exactamente la prevalencia y las consecuencias de la DRE en los pacientes con complejidad. Teniendo en cuenta las patologías más frecuentes que presentan los pacientes con complejidad (EPOC, insuficiencia cardiaca, respiratoria o renal, enfermedades neurológicas, diabetes mellitus pluricomplicada...), la prevalencia esperada de DRE podría ser elevada (14). Por todo ello, se impone una política de intervención seria y coordinada, con unos objetivos concretos que pasan por implementar métodos reconocidos de cribado nutricional en pacientes identificados como complejos, para poder implementar un plan nutricional específico (15). Este plan nutricional deberá tener continuidad en los diferentes niveles asistenciales (hospital, atención primaria, centros residenciales).
En el siguiente apartado se resume parte de la estrategia de abordaje de la DRE en los pacientes con complejidad clínica llevado a cabo en Cataluña en los últimos años gracias a una alianza entre la Sociedad Española de Nutrición Parenteral y Enteral (SENPE) con el Programa para la Prevención y Atención de la Cronicidad en Cataluña del Departamento de Salud y el Plan interdepartamental de atención e interacción social y sanitaria del Departamento de la Presidencia.
IDENTIFICANDO LAS RECOMENDACIONES DE BUENAS PRáCTICAS CLíNICAS CON RESPECTO A LA DRE EN PACIENTES CON COMPLEJIDAD CLíNICA
Los profesionales implicados en la atención de los pacientes con complejidad han identificado claramente las propuestas de buenas prácticas clínicas con respecto al abordaje de la DRE en pacientes con complejidad en el ámbito comunitario.
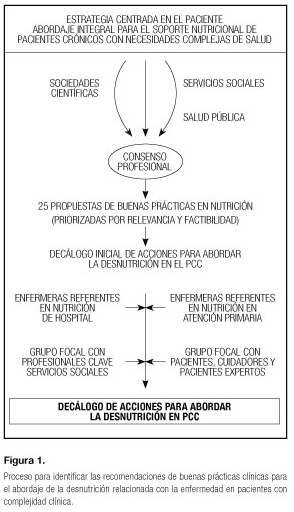
El proceso realizado para llegar a la identificación del decálogo de buenas prácticas se ha representado en la figura 1.
Las sociedades científicas implicadas y colectivos profesionales han sido del ámbito de Enfermería Familiar y Comunitaria (AIFICC), Medicina Familiar y Comunitaria (CAMFiC), Geriatría (SCGG), Medicina Interna (SCMI), Cuidados Paliativos (SCBCP), Endocrinología y Nutrición (SCEN), Salud Pública y Dietistas-Nutricionistas (CODINUCAT). Las propuestas fueron consensuadas con 2 grupos de discusión: con profesionales clave de Trabajo Social y con un grupo de pacientes, pacientes expertos y cuidadores.
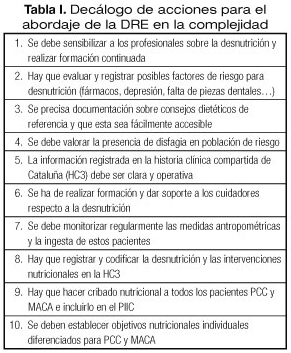
Las recomendaciones de buenas prácticas clínicas para el abordaje de la DRE en la complejidad se realizaron en base a criterios de relevancia y factibilidad. Las recomendaciones identificadas se representan en la Tabla I.
GENERANDO EL MODELO DE ATENCIóN
Mediante un grupo colaborativo de expertos de los ámbitos social y sanitario se ha trabajado una Propuesta de Buenas Prácticas Nutricionales:
1. Las acciones concretas para desplegar el decálogo de propuestas consensuadas.
2. La propuesta de implementación de las acciones.
3. El marco evaluativo del impacto del proyecto.
Las acciones agrupadas para desplegar el decálogo de propuestas consensuadas se hallan representadas en la tabla II.
PROPUESTA DE PROTOCOLO DE CRIBADO NUTRICIONAL DEL PACIENTE CRóNICO CON COMPLEJIDAD EN LA COMUNIDAD
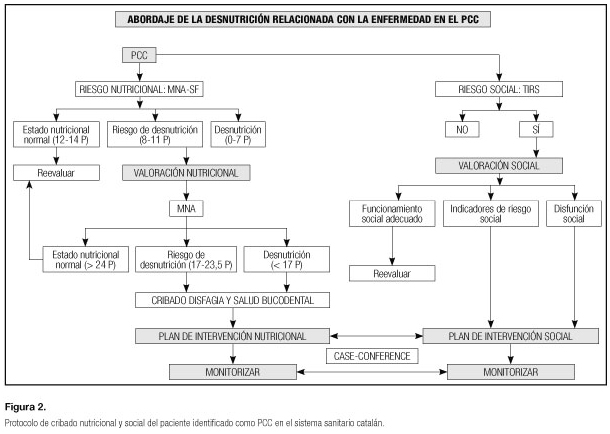
Fruto del trabajo colaborativo entre los profesionales implicados en la atención al paciente con complejidad se ha diseñado un protocolo sencillo de cribado de riesgo nutricional y de riesgo social que deberá implementarse al identificarse un paciente como PCC. El protocolo se halla representado en la figura 2. Como factores de riesgo de desnutrición que pueden modificar el consejo dietético inicial se han identificado la disfagia, los problemas buco-dentales y el riesgo social.
El método de cribado nutricional escogido ha sido el Mini-Nutritional Assessment (MNA). El MNA es un método de cribado nutricional que está validado para pacientes en la comunidad, es fácil de aplicar y proporciona información muy valiosa referente a circunstancias sociales y hábitos dietéticos del paciente (16). Aunque está diseñado para pacientes ancianos, su uso se ha validado para pacientes en la comunidad. La versión corta (MNA-short form) se halla validada para ser utilizada como cribado sencillo (17).
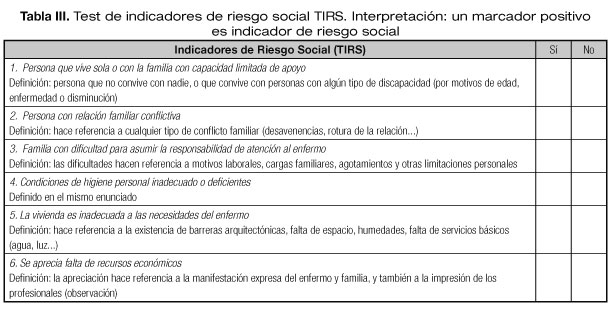
Para el cribado social se ha escogido el Test de Indicadores de Riesgo Social (TIRS) por su sencillez y facilidad en ser aplicado por los profesionales que conocen al paciente (18). El TIRS se halla representado en la tabla III.
La implementación del protocolo de cribado nutricional ha precisado trabajar con los especialistas en sistemas de información del Sistema Nacional de Salud de Cataluña, de manera que el cribado se despliegue cuando se identifica un paciente como PCC. La historia clínica compartida de Cataluña es una herramienta que facilita la interacción entre profesionales de los diferentes ámbitos asistenciales (19).
DRE EN EL PACIENTE CRóNICO COMPLEJO EN LA COMUNIDAD
Con el objetivo de profundizar en las causas y consecuencias de la DRE en los pacientes crónicos con complejidad, se ha realizado un estudio epidemiológico en una muestra representativa de PCC atendidos en la comunidad. Los resultados preliminares indican que el riesgo nutricional es altamente prevalente en este colectivo de pacientes (45%), y la desnutrición manifiesta en un 6% de PCC. Igualmente, se observa riesgo social en un 15% de los PCC evaluado. Entre los factores analizados que más predicen la presencia de desnutrición se identifican la disfagia, el riesgo social y la dificultad para las actividades instrumentales.
Asimismo, se ha evaluado el estado nutricional de los pacientes crónicos con complejidad ingresados en dos hospitales de tercer nivel, siendo la prevalencia de desnutrición mucho más elevada que la esperada en los diferentes estudios de prevalencia de DRE al ingreso hospitalario. Los pacientes desnutridos presentaron unas tasas más elevadas de mortalidad, de necesidad de centro de convalecencia y de reingreso a los 6 meses que los pacientes normonutridos.
CONCLUSIóN
En resumen, tenemos datos suficientes que nos indican que los pacientes crónicos con complejidad clínica tienen un mayor riesgo de desnutrición, y que la desnutrición se asocia con altas necesidades sociales y sanitarias. Por ello, se hace prioritario establecer un protocolo de abordaje de la desnutrición relacionada con la enfermedad en los pacientes identificados como complejos que permita una atención coordinada y centrada en el paciente en los diferentes ámbitos asistenciales.
BIBLIOGRAFíA
1. Henao Martínez D, Vázquez Navarrete Ml, Lorenzo IV. Factores que influyen en la coordinación entre niveles asistenciales según la opinión de directivos y profesionales sanitarios. Gac Sanit 2009;23(4):280-6.
2. Aller Hernández MB, Vargas Lorenzo I, Sánchez Pérez I, Henao Martínez D, Coderch de Lassaletta J, Llopart López JR, et al. Continuity of care between levels perceived by users of the health system in Catalonia, Spain. Rev Esp Salud Publica 2010;84(4):371-87. [ Links ]
3. TERMCAT. -Terminologia de l'atenció integrada [Internet]. [cited 2017 Mar 13]. Available from: http://www.termcat.cat/ca/Diccionaris_En_Linia/230/Presentacio/ [ Links ]
4. Kyle UG, Genton L, Pichard C. Hospital length of stay and nutritional status. Curr Opin Clin Nutr Metab Care [Internet] 2005;8(4):397-402. [ Links ]
5. Ljungqvist O, De Man F. Under nutrition - A major health problem in Europe. Nutr Hosp 2009;24(3):369-70. [ Links ]
6. álvarez-Hernández J, Planas Vila M, León-Sanz M, García de Lorenzo A, Celaya-Pérez S, García-Lorda P, et al. Prevalencia y costes de la malnutricion en pacientes hospitalizados; estudio PREDyCES. Nutr Hosp 2012;27(4): 1049-59. [ Links ]
7. Lamb CA, Parr J, Lamb EIM, Warren MD. Adult malnutrition screening, prevalence and management in a United Kingdom hospital: cross-sectional study. Br J Nutr [Internet] 2009;102(04):571. [ Links ]
8. Meijers JMM, Schols JMGA, van Bokhorst-de van der Schueren MAE, Dassen T, Janssen MAP, Halfens RJG. Malnutrition prevalence in The Netherlands: results of the Annual Dutch National Prevalence Measurement of Care Problems. Br J Nutr [Internet] 2009;101(03):417. [ Links ]
9. álvarez-Hernández J, Planas Vila M, León-Sanz M, García de Lorenzo A, Celaya-Pérez S, García-Lorda P, et al. Prevalence and costs of malnutrition in hospitalized patients; the PREDyCES Study. Nutr Hosp [Internet];27(4):1049-59. [ Links ]
10. Burgos R, Sarto B, Elío I, Planas M, Forga M, Cantón A, et al. Prevalence of malnutrition and its etiological factors in hospitals. Nutr Hosp [Internet] 2012;27(2):469-76. [ Links ]
11. Lobo Támer G, Ruiz López MD, Pérez de la Cruz AJ. Desnutrición hospitalaria: relación con la estancia media y la tasa de reingresos prematuros. Med Clin (Barc) [Internet] 2009;132(10):377-84. [ Links ]
12. Planas M, Audivert S, Pérez-Portabella C, Burgos R, Puiggrós C, Casanelles JM, et al. Nutritional status among adult patients admitted to an university-affiliated hospital in Spain at the time of genoma. Clin Nutr 2004;23(5):1016-24. [ Links ]
13. Deutz NE, Matheson EM, Matarese LE, Luo M, Baggs GE, Nelson JL, et al. Readmission and mortality in malnourished, older, hospitalized adults treated with a specialized oral nutritional supplement: A randomized clinical trial. Clin Nutr [Internet] 2016;35:18-26. [ Links ]
14. Hernández Já. Desnutrición y enfermedad crónica. Nutr Hosp Supl [Internet] 2012;5(1):4-16. [ Links ]
15. Ulibarri JI, Burgos R, Lobo G, Martínez MA, Planas M, Pérez de la Cruz A; Grupo de Trabajo de Desnutrición de SENPE. Recomendaciones sobre la evaluación del riesgo de desnutrición en los pacientes hospitalizados. Nutr Hosp [Internet] 2009;24(4):467-72. [ Links ]
16. Guigoz Y. The Mini Nutritional Assessment (MNA) review of the literature - What does it tell us? J Nutr Health Aging [Internet] 2006;10(6):466-85; discussion 485-7. [ Links ]
17. Rubenstein LZ, Harker JO, Salva A, Guigoz Y, Vellas B. Screening for Undernutrition in Geriatric Practice: Developing the Short-Form Mini-Nutritional Assessment (MNA-SF). Journals Gerontol Ser A Biol Sci Med Sci [Internet] 2001;56(6):M366-72. [ Links ]
18. Direcció Adjunta d'Afers Assistencials. El treball social sanitari en l'atenció al pacient crònic; 2013. Available from: https://treballsocialsanitariics.files.wordpress.com/2015/11/el-treball-social-sanitari-en-latencic3b3-al-pacient-crc3b2nic-document-de-metodologia-de-procc3a9s-2013-ics.pdf [ Links ]
19. Guanyabens-Calvet IJ, Cornet-Prat J, Canela-Soler J, Elvira-Martínez D, Labordena-Barceló MJ, Loyola-Elizondo E. Historia Clínica Compartida en Cataluña. Med Clin [Internet] 2010;134(1):45-8. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Rosa Burgos Peláez.
Unidad de Soporte Nutricional.
Hospital Universitario Vall d'Hebron.
Paseo Vall d'Hebron, 119-129.
08035 Barcelona
e-mail: rburgos@vhebron.net