INTRODUCCIÓN
La malnutrición debe considerarse un disbalance entre la ingesta de energía y nutrientes y los requerimientos de los mismos, provocando cambios metabólicos y funcionales que normalmente son difícilmente apreciables en los estadios iniciales, pero según avanza el proceso pueden valorarse como cambios en los marcadores del estado nutrición y de la composición corporal (CC) 1.
Existen dificultades en establecer un diagnóstico con criterios universalmente aceptados para todos los pacientes como queda de manifiesto en la multitud de métodos de cribados y criterios diagnósticos diferentes en las distintas sociedades científicas como la European Society for Clinical Nutrition and Metabolism (ESPEN) y la American Society for Parenteral and Enteral Nutrition (ASPEN) 1,2.
Un marcador nutricional debe ser sensible para que añada valor al diagnóstico nutricional e identificar alteraciones en las etapas tempranas. Por otro lado, debe ser bastante específico para mostrar modificaciones solo con la intervención nutricional, y además el soporte nutricional adecuado debe corregir los valores alterados del marcador.
En la práctica clínica, como no existe un solo marcador diagnóstico ni pronóstico, en la valoración del estado nutricional, utilizamos pruebas de cribado y de valoración que incluyen parámetros clínicos, antropométricos, analíticos, índices nutricionales y pruebas de funcionalidad y de CC.
La valoración de la CC ha demostrado su utilidad, tanto a nivel individual en un momento concreto, como para estimar cambios en el tiempo de carácter longitudinal, tanto para conocer el estado nutricional, como para identificar riesgo de malnutrición y para planificar el soporte nutricional más adecuado 3,4.
Dentro de la CC, lo que realmente estamos evaluando es el funcionamiento de los diferentes órganos como el músculo, el tejido adiposo, los órganos metabólicos como hígado, etc. La obtención de datos morfológicos de tamaño puede ser insuficiente y debemos evaluar siempre su funcionalismo (músculo-fuerza) para conocer el alcance del problema de la malnutrición 4.
Los parámetros antropométricos básicos como el peso, la talla y el índice de masa corporal (IMC) deben ser siempre obligatorios, tanto para realizar el screening como para realizar la valoración del estado nutricional, ya sea en pacientes ambulatorios como hospitalizados. Parámetros complementarios como la determinación de perímetros (cintura, medio del brazo, pantorrilla) y pliegues (tricipital, bicipital, subescapular y suprailiaco), en algunos casos son recomendables y en otros necesarios para completar pruebas de cribado 5.
Peso, talla e IMC no son parámetros suficientemente sensibles para valorar cambios tempranos en la CC 6. Los métodos de CC en la práctica clínica estiman la masa grasa (FM, del inglés fat mass) y la masa libre de grasa (FFM, del inglés fat free mass) en el modelo más sencillo (compartimental). Los modelos más complejos analizan distintos componentes de la FFM: agua corporal total (TBW, del inglés total body water), agua intracelular (ICW, del inglés intracelular water), agua extracelular (ECW, del inglés extracelular water), y masa celular activa (BCM, del inglés body cell mass). Los compartimentos corporales pueden medirse cuantitativamente. Además de la antropometría, la impedancia bioeléctrica (BIA), la densitometría de rayos X doble fotón dual (DXA) y las técnicas radiológicas, son actualmente las técnicas más utilizadas en los centros que pueden disponer de las mismas. DXA es el método de referencia para analizar el compartimento óseo, se considera también técnica de referencia para CC en la práctica clínica porque permite valorar con precisión FM y masa magra (MM), tanto a nivel corporal total como a nivel segmentario, valorando además la grasa visceral y la relación entre FM y MM, estimando así el índice sarcopénico. Su accesibilidad y coste limitan todavía su uso clínico, unido a la dificultad añadida de no tener disponibilidad a pie de cama y no valorar correctamente los cambios de hidratación. Sin embargo, en poco tiempo, ha pasado de ser una técnica experimental a su uso clínico individualizado para valorar cambios de CC en respuesta a tratamiento nutricional 7.
BIA estima la CC de forma indirecta basada en varias asunciones, muchas de las cuales pueden alterarse en estados patológicos como la hidratación y/o cambios de la geometría corporal. Además, el empleo de ecuaciones predictivas desarrolladas para una población o patología específica limitan su uso clínico. El desarrollo reciente de nuevos equipos de BIA multifrecuencia, espectroscópicos o segmentales, abren un abanico de posibilidades para realizar otras mediciones como la monitorización de fluidos corporales y valorar cambios longitudinales en los compartimentos corporales, obviando incluso el uso de ecuaciones específicas. Además de los datos obtenidos en la valoración indirecta de los compartimentos corporales, la BIA proporciona valores eléctricos crudos: Z (impedancia), R (resistencia), XC (reactancia), y el ángulo de fase (AF) que expresa la relación entre R y XC. Su aplicación directa o su representación vectorial en un software específico ha demostrado su utilidad para valorar los cambios de CC a corto plazo, servir como marcador específico del estado nutricional y sobre todo, los valores crudos de AF se relacionan de forma directa con estado de la salud celular, e informan de cambios tanto a corto como a largo plazo como indicador de pronóstico nutricional, y de riesgo de morbilidad y mortalidad. El AF es, por tanto un marcador nutricional que refleja no solo el contenido de BCM, sino que es uno de los mejores indicadores de la función de las membranas celulares 8,9,10.
En este sentido, el AF aporta una medida de cambios de energía (eléctrica) que está en relación con el funcionalismo celular y con la composición del medio interno, pero no desde el punto de vista molecular, sino bioeléctrico. Los cambios en la bioenergía de las células y tejidos son muy sensibles a cambios nutricionales y metabólicos, y nos aportan una información integral de composición y funcionalidad del tejido.
La BCM está afectada en situaciones de malnutrición por la disminución de la ingesta, el aumento de pérdidas, y el estado proinflamatorio que la acompaña. La valoración funcional es siempre necesaria, no solo para el diagnóstico nutricional, sino para valorar los cambios funcionales 11. La fuerza muscular estimada por dinamometría "handgrip", debe complementar a día de hoy el estudio de valoración de estado nutricional, eliminando fronteras entre los distintos métodos y construyendo un nuevo enfoque de la nutrición.
El campo de evaluación nutricional funcional está comenzando. Ya están establecidas técnicas como la dinamometría de la mano, pero aún están por sistematizarse valoraciones más detalladas y globales sobre el funcionalismo del organismo. Los test funcionales: test "Timed Up and Go" (TUG), test de la marcha, índice de Barthel (IB), etc., deben estar incluidos en la valoración nutricional ya que complementan los datos de CC 12.
Los datos analíticos clásicos deben adaptarse a nuevos marcadores más específicos de la situación de las biomoléculas que valoren nutrición, inflamación (prealbúmina/PCR), cambios metabólicos, etc.
Todo esto debe hacernos plantear la necesidad de incorporar nuevos parámetros de valoración nutricional que sean prácticos, sensibles y específicos, y reproducibles a lo largo del seguimiento de los pacientes.
PARÁMETROS CLÁSICOS VS. PARÁMETROS AVANZADOS EN NUTRICIÓN CLÍNICA
El objetivo de esta publicación no es una revisión sistemática de todos los posibles parámetros de utilidad en la valoración o en el soporte nutricional, sino una contextualización práctica de las herramientas de uso habitual en práctica clínica, y valorar las opciones de uso del presente y del futuro.
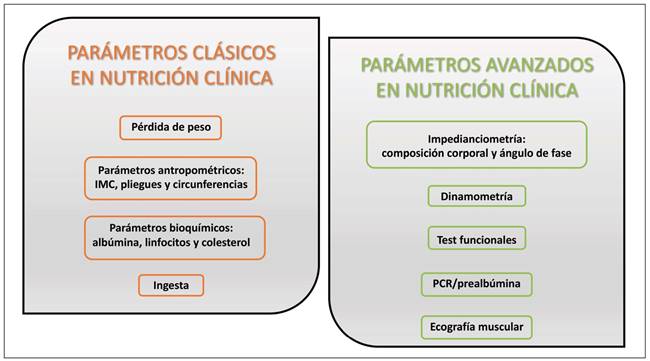
A continuación, describimos de manera esquemática y resumida la definición, utilidad, y las limitaciones de los parámetros de interés nutricional más habituales en la práctica clínica. Existen algunos claramente establecidos, los parámetros clásicos en nutrición, como la pérdida de peso, IMC, pliegues, circunferencias, albúmina, linfocitos, colesterol e ingesta, mientras que están surgiendo nuevos parámetros avanzados en nutrición clínica cuya incorporación a la práctica clínica suscitan interés creciente, como las medidas derivadas de BIA y AF, dinamometría, test funcionales, PCR/Prealbúmina y ecografía muscular (Fig. 1).
PARÁMETROS CLÁSICOS EN NUTRICIÓN CLÍNICA
Pérdida de peso
Definición
El peso es el método más sencillo para valorar el estado nutricional. Es un parámetro muy importante, aunque en general poco sensible para la detección precoz de malnutrición si se evalúa de forma estática. Sin embargo, una pérdida de peso en el adulto a lo largo del tiempo puede ser indicativa de una malnutrición calórico-proteica 13.
Utilidad clínica
Es un dato esencial para el cribado del riesgo de malnutrición, así como para su diagnóstico y para la estimación de los requerimientos nutricionales.
La ESPEN considera como uno de los criterios para definir malnutrición la pérdida de más del 10% del peso en un periodo indefinido de tiempo, o más de un 5% en tres meses 14.
La ASPEN, para definir la gravedad de la malnutrición, valora el porcentaje de pérdida de peso en el tiempo en función de si el paciente presenta una enfermedad aguda, crónica o una problemática social 15 (Tabla I).
Tabla I. Clasificación de la gravedad de la malnutrición
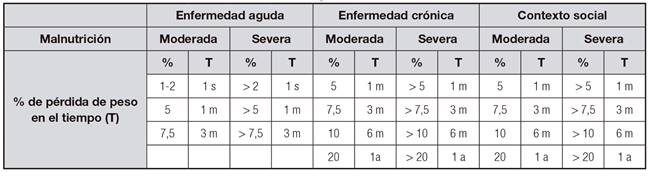
s: semana; m: mes; a: año. Modificada de White JV, et al. J Acad Nutr Diet 2012;112(5):730-8.
Limitaciones
Es necesario tener en cuenta las posibles limitaciones a la hora de interpretar los valores del peso, como son: la falta de información sobre el peso habitual, la presencia de edemas u otras alteraciones del estado de hidratación, la ausencia de registro de peso y talla, así como la posibilidad de malnutrición en pacientes con normopeso u obesidad 5,13.
Comentarios
La pérdida de peso involuntaria es un parámetro crucial en la valoración nutricional debido a que implica un balance energético negativo que puede preceder a otros datos clínicos como la disminución de la FFM o IMC. Se encuentra en los test de cribado más habituales 16. Debería ser un dato obligatorio en la historia clínica de los pacientes.
Parámetros antropométricos: IMC, pliegues y circunferencias
IMC
Definición
El IMC o índice de Quetelet, es una de las medidas antropométricas más utilizadas en la práctica clínica diaria, y se calcula dividiendo el peso corporal de una persona, expresado en kilogramos, por su altura, expresada en metros y elevada al cuadrado (IMC = peso [kg]/altura [m2]) 17.
Utilidad clínica
La Organización Mundial de la Salud (OMS) ha determinado como rango deseable para los adultos hasta los 65 años un IMC de 18,5 a 24,99 kg/m². En el medio hospitalario, el IMC ideal en mayores de 65 años debería ser entre 24-29 kg/m², ya que valores < 22 kg/m² indican probabilidad de riesgo de malnutrición 13.
Según el último consenso de la ESPEN los puntos de corte para definir la malnutrición según el IMC serían < 20 kg/m² en menores de 70 años y < 22 kg/m² para sujetos mayores de 70 años 14.
Limitaciones
A pesar de que el IMC ha sido reconocido por la OMS como una medida internacional de obesidad, presenta deficiencias en su base teórica y empírica, varía con las proporciones corporales, subestima la FM total en personas con menor masa corporal y sobreestima en aquellas personas con mayor masa corporal, por lo tanto, no es válido para todas las poblaciones 18,19. Además, es poco sensible para la detección precoz de malnutrición (21% sensibilidad y 95% especificidad) 13. Por otro lado, se ha visto que los pacientes catabólicos pueden perder más del 10% de su peso en 3-6 meses, y presentar valores de IMC por encima de los rangos normales 14.
Comentarios
Es un parámetro de uso obligatorio en la evaluación nutricional, pero su criterio no es excluyente para el diagnóstico de malnutrición, sobre todo en pacientes que parten de un IMC normal o alto. Al ser un parámetro específico es importante resaltar que los pacientes con IMC bajo, < 18,5 kg/m2, debe estructurarse un plan estratégico de soporte nutricional dirigido a mejorar la composición y la funcionalidad. El IMC tiene buena correlación con el porcentaje de FM a nivel poblacional pero el valor predictivo a nivel individual es limitado 20.
Pliegues y circunferencias
Definición
La medición de los pliegues cutáneos evalúa la grasa subcutánea, la cual supone aproximadamente el 50% de todo el tejido adiposo. La técnica se basa en determinar el espesor de la epidermis con su fascia adyacente y tejido adiposo subcutáneo en ciertas localizaciones del cuerpo consideradas como zonas de referencia, con un lipocalibre de presión constante (Holtain o Harpenden) 21.
Como complemento a la medida de los pliegues cutáneos se emplean las medidas de la circunferencia braquial y área muscular del brazo, dirigidas a valorar la FFM. También existen otras medidas como la circunferencia de la cintura y de la pantorrilla de utilidad clínica en nutrición 22.
Utilidad clínica
Los pliegues cutáneos permiten medir la depleción o el exceso de los depósitos de grasa. El más utilizado en la práctica clínica es el pliegue tricipital (PCT), aunque la medida de más de un lugar (bicipital, tricipital, subescapular y suprailiaco), aporta información más precisa. Su medida, expresada en mm, debe compararse con las tablas de referencia poblacionales. En el caso del PCT, la mediana en población española es de 13,4 mm en varones jóvenes y 22,3 mm en mujeres. Integrados en fórmulas, permiten estimar la FM y la FFM 13,23.
La circunferencia braquial informa conjuntamente de la FM y de la FFM. Debe compararse también con las tablas de referencia poblacionales. La mediana en población española es de 27,7 cm en varones y 24,7 cm en mujeres. La circunferencia muscular del brazo, por su parte, es un indicador del compartimento proteico muscular 13,23.
Limitaciones
Las limitaciones de la plicometría en la práctica son evidentes por varias razones, como son la variabilidad interobservador y difícil reproducibilidad, la necesidad de personal entrenado, las posibles interferencias por edemas, la dificultad de medida en obesidad, etc., lo que conlleva errores de medida que pueden ser superiores al 10%. Además, no son útiles para el seguimiento a corto plazo 24.
Comentarios
La aplicación clínica a nivel individual de la plicometría es cada vez más limitada por las dificultades de extrapolar un resultado clínico y por la variabilidad en el seguimiento a corto plazo. Es importante la medición de las circunferencias por su correlación con el IMC y otros parámetros de composición corporal.
Parámetros bioquímicos: albúmina, linfocitos y colesterol
Definición
Los parámetros bioquímicos son marcadores nutricionales y de salud general que aportan una información indirecta del estado nutricional por sus correlaciones con las proteínas viscerales, estatus energético o balance de nutrientes. Existen múltiples parámetros bioquímicos de utilidad clínica con características y limitaciones diferentes.
La albúmina, principal proteína visceral, es el marcador más consolidado por su gran correlación con la mortalidad en diferentes escenarios clínicos. Existen otros marcadores proteicos, como transferrina o proteína ligada al retinol, con perfiles diferentes.
El recuento total de linfocitos, como evaluación de la inmunocompetencia, forma parte de la evaluación nutricional clásica 25. La determinación de niveles bajos de colesterol, incluido en los métodos de cribado automatizados, se considera un parámetro de malnutrición por su correlación con la restricción calórica aguda 26.
Utilidad clínica
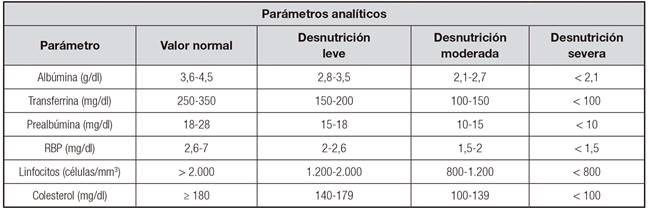
Su utilidad clínica se centra en los sistemas de detección de malnutrición con filtros analíticos como FILNUT 26 o CONUT 27, sistemas de estadiaje y riesgo nutricional en diferentes patologías (pacientes críticos, cirrosis hepática, insuficiencia renal, etc.), así como en el seguimiento de la nutrición clínica como herramientas para monitorizar los resultados de las intervenciones nutricionales. También están incluidos en diferentes sistemas de diagnóstico y codificación de desnutrición 28 (Tabla II).
Limitaciones
Estos biomarcadores están muy interferidos por los procesos inflamatorios porque muchos se comportan como reactantes de fase aguda en estos procesos 29. Esto hace imposible diferenciar el componente nutricional del inflamatorio, y de ahí que muchas sociedades científicas no recomienden su inclusión en nutrición. También se establece otro factor de confusión, ya que cuando disminuye el estado inflamatorio, mejora el apetito y aumenta la ingesta, con la consiguiente mejoría clínica general. Por otro lado, es clásica la paradoja de que los niveles de albúmina no identifican a los pacientes con malnutrición calórica, aunque ésta sea muy severa como el caso de anorexia nerviosa 30.
Comentarios
Los parámetros bioquímicos pueden ser de utilidad en la estratificación de riesgos globales del paciente, mortalidad y complicaciones, pero son poco específicos desde el punto de vista nutricional. En pacientes con una situación inflamatoria aguda, la evaluación nutricional es compleja debido a las similitudes entre la enfermedad inflamatoria y la malnutrición, por lo que sería de gran interés generar biomarcadores que ayuden a detectar pacientes que se beneficiarán del apoyo nutricional.
Ingesta
Definición
La ingesta insuficiente de nutrientes es la principal causa de la malnutrición en la enfermedad por diferentes factores como anorexia, náuseas, vómitos, alteraciones del gusto, dificultades para comer o tragar, dietas restrictivas, problemas en la obtención o preparación de comida 31.
Los métodos de valoración de la ingesta dietética individual (encuestas o entrevistas alimentarias) pueden ser retrospectivos (como por ejemplo, el recordatorio 24 horas, el cuestionario de frecuencia de consumo de alimentos o la historia dietética) o prospectivos, y pueden obtenerse datos sobre el consumo de alimentos en cantidad, tipo y frecuencia.
El recuento de ingesta por cuartiles es el método semicuantitativo más utilizado en diferentes aproximaciones de los test diagnósticos, y es útil para establecer la orientación terapéutica del soporte nutricional requerido 32. Por otro lado, es el método promovido por la ESPEN en hospitales europeos: 0-25% (casi nada), 25-50% (menos de la mitad de lo habitual) y 75-100% (casi normal) 13.
Utilidad clínica
La ingesta energética inadecuada constituye uno de los 6 cri-terios que permiten definir la malnutrición según la ASPEN 1. Según la ESPEN, la reducción de la ingesta es un criterio que refleja el estado de malnutrición y está incluida en la mayoría de las herramientas de cribado nutricional 14.
La ingesta dietética se considera un factor importante a evaluar en el "Nutrición Day", una iniciativa mundial cuyo objetivo es luchar contra la malnutrición y mejorar la calidad del cuidado nutricional en las instituciones sanitarias. Se recolectan datos sobre la cantidad de alimentos ingeridos durante la última semana, y las causas sobre la posible disminución de ingesta del paciente. Según los datos globales europeos, la mortalidad aumenta en pacientes con menor ingesta 33,34.
Limitaciones
Los métodos de evaluación de la ingesta implican una colaboración por parte del paciente. Los retrospectivos presentan la desventaja de basarse en la memoria del individuo, y los prospectivos solo son aplicables a personas sin minusvalías que sepan leer y escribir, no están exentos de sesgos en los registros de los pesos y de la estimación de los mismos, y además, el paciente puede modificar sus hábitos al sentirse observado 35.
Comentarios
La ingesta es la presunción de la malnutrición del futuro. La anorexia como síntoma cardinal vinculado a la enfermedad, junto con el aumento de los requerimientos del proceso inflamatorio, producen una limitación en la ingesta que puede condicionar malnutrición. Su limitación supone un riesgo de malnutrición, por lo tanto, la valoración de la ingesta es un elemento esencial de la valoración precoz de la malnutrición, y es fundamental en el seguimiento de los pacientes para estructurar y optimizar el soporte nutricional individualizado.
PARÁMETROS AVANZADOS EN NUTRICIÓN CLÍNICA
Impedanciometría: composición corporal y ángulo de fase
Definición
La BIA es un método indirecto para la medida de la CC, basado en la capacidad del cuerpo humano para transmitir la corriente eléctrica. Esta se transmite bien a través de los líquidos y electrolitos, mientras que la grasa y el hueso son relativamente no conductores. De esta forma, la impedancia mide el TBW. Y,
mediante ecuaciones predictivas basadas en técnicas de referencia, a partir del valor estimado del TBW, se obtienen la FFM y la FM 21,36.
A través de parámetros crudos de la impedancia, como son la resistencia y la reactancia, se puede calcular el ángulo de fase (AF = arco tangente (Xc/R) × 180°/n). Por definición, el AF se asocia positivamente con la reactancia de los tejidos (asociada con la masa celular, integridad, función y composición de las membranas celulares), y negativamente con la resistencia, la cual depende principalmente del grado de hidratación de los tejidos 21,36 (Fig. 2).

Figura 2. Representación gráfica de los componentes de la impedancia (Xc: reactancia; Z: impedancia; R: resistencia; φ: ángulo de fase).
Utilidad clínica
La BIA es, probablemente, el método más usado en el momento actual para estudiar la CC en diversos contextos, fundamentalmente por su bajo coste, su facilidad de uso y transporte, y por presentar menor variabilidad interobservador que otras técnicas. Sin embargo, esta técnica está sujeta a posibles sesgos, dependientes de las fórmulas utilizadas, aparatos y condiciones
de medida 10,37. Para paliar estas limitaciones, se puede obtener información a partir de medidas crudas de la impedancia, como es el AF. Su ventaja es que es independiente de las ecuaciones de
regresión, y se puede calcular en situaciones en las que las asunciones del BIA no son válidas para estimar la CC 38.
El AF se considera un buen indicador de la integridad celular, y se ha propuesto como un marcador del estado nutricional en adultos y niños, habiendo sido estudiado en múltiples patologías (virus de la inmunodeficiencia humana (VIH), insuficiencia renal, hepatopatía, pacientes quirúrgicos, pacientes críticos, cáncer, etc.). Se ha propuesto además como un marcador pronóstico útil en distintas condiciones clínicas, como cirrosis hepática, pacientes críticos, pacientes quirúrgicos, distintos tipos de cáncer, etc. Varios autores sugieren también que puede ser una herramienta útil para evaluar la progresión de la enfermedad, y que incluso puede ser superior a otros indicadores nutricionales, bioquímicos o antropométricos. En general, valores menores del AF son indicativos de peor pronóstico y mayor morbimortalidad 39,40.
La determinación tradicional del AF se realiza mediante un equipo de BIA tetrapolar distal, monofrecuencia y vectorial. Además, los nuevos equipos de BIA nos proporcionan directamente el valor del AF a 50 MHz que se ha establecido como el valor estándar para unificar las referencias poblacionales 41.
Limitaciones
En población sana, el AF varía de forma fisiológica en función del sexo (mayor en varones que en mujeres), de la edad (relación directa), del IMC (relación directa hasta valores extremos, en los que existe una correlación inversa) y de la raza. Varios autores han estudiado los valores de referencia del AF en función de estas variables en población sana, encontrándose entre 5,5
y 9º 40. La ausencia hasta la fecha de valores de referencia en población sana española, así como en las diferentes patologías, limita su uso en la práctica clínica habitual.
Es importante que se siga el protocolo de medida, posición del paciente, colocación de los electrodos, y condiciones generales para que no se vean afectadas las determinaciones eléctricas.
Comentarios
BIA actualmente ha dejado de ser una técnica de CC indirecta basada únicamente en ecuaciones predictivas para ser una técnica de uso clínico en nutrición basada en los parámetros eléctricos crudos que informan precozmente sobre el funcionalismo celular y el grado de hidratación de la FFM.
Dinamometría
Definición
La dinamometría es un método funcional de evaluación de la fuerza muscular que mide la fuerza prensil de la mano con un dinamómetro. Es una prueba fácil y rápida de realizar,
que consiste en obtener la fuerza máxima de la mano en tres mediciones consecutivas, tomando el valor máximo obtenido o el valor medio. Tiene una buena reproducibilidad y una alta sensibilidad y especificidad para la predicción de complicaciones postquirúrgicas, mayor estancia hospitalaria, mayor tasa de reingresos y una disminución del estado físico 13,42,43.
Existen numerosos estudios clínicos y epidemiológicos que han demostrado el potencial predictivo de mortalidad y morbilidad de la dinamometría. En pacientes ancianos, una disminución de la fuerza prensil implica una pérdida de independencia. La función muscular reacciona de forma temprana a la privación y disminución nutricional, y la dinamometría se ha convertido en un marcador generalizado del estado nutricional y se está utilizando como variable resultado en estudios de intervención nutricional 43.
Rangrao y cols. estudiaron la utilidad de la dinamometría en pacientes cirróticos y concluyeron que la fuerza prensil de la mano se correlaciona con la escala Child-Pugh y predice de forma fiable la mortalidad, complicaciones y supervivencia 44.
Utilidad clínica
La dinamometría constituye uno de los 6 criterios que permiten definir la malnutrición según la ASPEN 1.
Es un parámetro muy sensible a los cambios en la renutrición, por lo que es muy útil en el seguimiento de los efectos de la terapia nutricional incluso a corto o medio plazo. Se ha empleado sobre todo para predecir complicaciones postquirúrgicas, mostrando también su utilidad en pacientes ancianos 13.
Los dinamómetros tipo Jamar® son los más utilizados en estudios internacionales y tiene varias posiciones de agarre. Las mediciones obtenidas deben compararse con las medias poblacionales por edad y sexo en tablas. Sánchez y cols. han publicado en el estudio epidemiológico "Pizarra" los valores de referencia de la fuerza muscular de la mano dominante para este tipo de dinamómetro en una población española para evaluar la malnutrición. Por otro lado, concluyeron que la dinamometría de mano se asocia con la MM, lo que avala su utilidad en la valoración nutricional 45.
Limitaciones
Existen algunas limitaciones relacionadas con la medida de la fuerza prensil de la mano como, por ejemplo, que no existen protocolos en sus mediciones. La American Society of Hand Therapists (ASHT) propone la medición con el sujeto sentado, el hombro aducido, el codo flexionado 90°, y el antebrazo y la muñeca en posición neutral, ya que las posiciones influyen directamente en las medidas 46.
Otra de las limitaciones es que requiere la colaboración del paciente 42. Dependiendo del tipo de dinamómetro puede presentar desventajas, por ejemplo, los de tipo "Collin" son difíciles de agarrar, por lo que muchas personas, sobre todo mayores, no son capaces de utilizarlo 13.
Hay que tener en cuenta que la medida de la fuerza prensil es un indicador de la fuerza de los miembros superiores, y, aunque tiene un potencial predictivo, no puede sustituir la evaluación de las actividades de la vida diaria (AVD), la fuerza de las extremidades inferiores o la velocidad de la marcha en población frágil como los ancianos o los pacientes con enfermedades neuromusculares 43.
Comentarios
La dinamometría es una medición que se ha extendido como valor pronóstico en nutrición como medida de fuerza y funcionalidad del músculo. La existencia de valores de normalidad en la población va a facilitar su aplicación clínica. Quedan por definir los escenarios fundamentales de aplicación en cribado nutricional como medida diagnóstica o en el seguimiento clínico de la recuperación nutricional.
Test funcionales
Definición
La OMS, en su "Clasificación Internacional del Funcionamiento, de la Discapacidad y de la Salud" (CIF) define la funcionalidad como una integración e interacción entre factores propiamente de salud (enfermedades, lesiones, etc.) y factores contextuales (ambientales, sociales, personales) 47.
La funcionalidad puede medirse mediante escalas de autoinforme o informe de allegado, o mediante pruebas objetivas de desempeño o ejecución. Las actividades básicas de la vida diaria (ABVD) incluyen actividades de autocuidado, movilidad y desplazamiento, principalmente necesarias para mantener la autonomía en el ámbito domiciliario 48. El IB, también conocido como "Índice de Discapacidad de Maryland" es una de las mejores escalas para valorar las ABVD 49.
Las actividades instrumentales de la vida diaria (AIVD) implican autonomía en actividades más complejas y de mayor responsabilidad, necesarias para mantener la independencia no solo en el domicilio, sino también en la comunidad. A pesar de que no se dispone de buenas escalas para valorar las AIVD por ser complejas, presentar sesgos culturales y de género, por utilizar rangos de puntuación poco discriminatorios en cada ítem, etc., el índice de Lawton y Brody es la más conocida y empleada. Otras escalas, como las láminas COOP-WONCA, valoran también las AIVD incluidas en una concepción más multidimensional de la calidad de vida relacionada con la salud (CVRS). Debido al vacío de cuestionarios suficientemente válidos para valorar las AIVD, un grupo de investigadores españoles creó el cuestionario VIDA dirigido a la población mayor del medio comunitario 50.
Las pruebas de ejecución o desempeño consisten en el desarrollo de una serie de actividades físicas relacionadas con la movilidad, la marcha o el equilibrio. Sus resultados se relacionan con los de las escalas que valoran las AIVD. Las más habituales son el test TUG denominado "test levántese y ande", el "test de la velocidad de la marcha" y el test "Short Physical Performance Battery (SPPB)" que, a su vez, consta de 3 test (equilibrio, velocidad de la marcha, y levántese y ande) 48,50,51 (Tabla III).
Utilidad clínica
Existen estudios que demuestran que los pacientes con riesgo de malnutrición o malnutrición tienen un deterioro en las ABVD dando lugar a una mayor dependencia funcional 52.
El IB original se publicó por primera vez en 1965 por Mahoney y Barthel 53. La versión modificada por Shah y cols., cuenta con los 10 ítems de la versión original, sin embargo, establece un sistema de puntuación que considera igual número de categorías (cinco) para cada ítem, en cada caso, basadas en la cantidad de asistencia requerida para realizar cada tarea, aumentando con ello la sensibilidad del test. Clasifica el nivel de dependencia del sujeto en cinco categorías en función de la puntuación obtenida: < 21 dependencia total, 21-60 dependencia grave, 61-90 dependencia moderada, 91-99 dependencia escasa y 100 independencia 54. El IB ayuda a orientar los esfuerzos del personal encargado de atender al paciente en el progreso de la capacidad funcional del mismo 49.
El IB es una medida fácil de aplicar e interpretar, con alto grado de fiabilidad y validez, capaz de detectar cambios, se adapta a diferentes ámbitos culturales, es útil para el seguimiento de la evolución de la funcionalidad de los pacientes, y puede recomendarse como instrumento de elección para la medida de la discapacidad física, tanto en la práctica clínica, como en la investigación epidemiológica y en salud pública 49.
El test TUG denominado "test levántese y ande" se desarrolló originalmente como medida del equilibrio en ancianos. Podsiadlo y Richardson lo modificaron y propusieron su uso como un test sencillo para evaluar las habilidades básicas de movilidad en ancianos frágiles que viven en la comunidad 55. Se trata de una prueba en la que se mide el tiempo que tarda el sujeto en levantarse de la silla, caminar tres metros, girar sobre sí mismo, retroceder los tres metros y volver a sentarse. La escala se clasifica en 5 categorías donde 1 indica "función normal" y 5 indica "función severamente anormal" 56. No hay consenso en los puntos de corte para pacientes malnutridos en relación con el déficit muscular y la sarcopenia, aunque algunos autores indican un nivel de corte mayor de 10,85 segundos como predictor de sarcopenia 57. Es un test rápido, fácil de integrar en la práctica clínica, no requiere de personal experto que la evalúe, presenta buena fiabilidad interobservador e intraobservador, adecuada validez y puede predecir riesgo de caídas con una sensibilidad y especificidad superiores al 80% 48.
Limitaciones
La versión de autovaloración de los test de funcionalidad está limitada a pacientes que saben leer y escribir. El IB es útil para valorar la discapacidad funcional de las ABVD, para una valoración más amplia, hacen falta otros instrumentos. Posiblemente se necesite una adaptación cultural del IB en lugares que presenten ABVD diferentes a las consideradas en el IB original. Por otro lado, puede ser conveniente modificar las ponderaciones en función de las diferencias culturales en la importancia de alguna actividad. Por último, el IB presenta limitaciones para detectar cambios en situaciones extremas (próximas a 0 o a 100), y es necesario tenerlo en cuenta en investigación 49.
Comentarios
En malnutrición es fundamental un diagnóstico funcional del individuo que englobe la evaluación de su actividad y el seguimiento de los cambios clínicos en el tiempo para implementar terapias que mejoren el equilibrio, la estabilidad y la marcha con el objetivo de disminuir la dependencia y/o discapacidad. Realmente el objetivo final de la renutrición es la recuperación funcional del individuo, con cambios positivos en el peso, FM, FFM y en la funcionalidad.
Nuevos parámetros bioquímicos: cociente PCR/prealbúmina
Definición
La prealbúmina, proteína transportadora de tiroxina, es mucho más sensible que la albúmina y la transferrina para medir cambios en el estado de las proteínas viscerales, debido a que posee una vida media muy corta (2-3 días). Se encuentra disminuida en casos de enfermedad hepática, estrés, inflamación y cirugía, entre otros, y elevada en enfermedad renal.
A diferencia de la albúmina, la prealbúmina no se ve afectada por el estado de hidratación. Pueden existir niveles elevados de prealbúmina de forma independiente al estado nutricional en pacientes con intoxicación aguda alcohólica y con tratamiento con corticoides 58.
Su asociación con los niveles de proteína C reactiva ultrasensible (PCR), marcador puro del estado inflamatorio, puede aumentar su interés como predictor de morbimortalidad y cambios nutricionales/inflamatorios 59.
PCR es una proteína de fase aguda sintetizada por el hígado después de un estímulo por diversas citoquinas, tras una infección o inflamación aguda. La vida media es relativamente corta, de aproximadamente 19 horas, y la convierte en un parámetro útil para monitorizar la evolución del proceso inflamatorio 60.
Utilidad clínica
La prealbúmina se considera por algunas sociedades científicas el mejor parámetro analítico proteico para la monitorización del estado nutricional y sus modificaciones terapéuticas 35.
Al igual que ocurre en el resto de proteínas plasmáticas, se interfiere por las infecciones y otros procesos inflamatorios agudos 61. De ahí el interés en el cociente PCR/prealbúmina, ya que se pueden seguir los cambios nutricionales en relación al ambiente inflamatorio que los interfieren. No existen niveles de corte claramente definidos a nivel universal, pero diversos estudios han establecido diferencias en poblaciones específicas 62. En pacientes críticos se ha encontrado el nivel de corte del cociente PCR/prealbúmina (PCR mg/dl / prealbúmina mg/dl) ≤ 0,24 como predictor de mortalidad y prolongación de la duración de estancia hospitalaria 63.
Limitaciones
La correlación entre la inflamación y la malnutrición es muy compleja, ya que la inflamación puede conducir a la malnutrición, y la malnutrición es un factor adverso para el control de la inflamación. Con la intervención nutricional generalmente se produce una elevación de la prealbúmina y otros marcadores nutricionales que se asocian con una disminución de la morbilidad y la mortalidad en pacientes desnutridos. No está claro que factores dependen de la nutrición y cuáles de la inflamación.
Se necesitan nuevos estudios prospectivos que aporten niveles de corte que impliquen actitudes terapéuticas demostradas en beneficios clínicos para los pacientes.
Comentarios
Dado que ambos parámetros PCR/prealbúmina son de uso clínico habitual en el seguimiento de pacientes en soporte nutricional, podríamos plantear estrategias futuras para incorporar estos nuevos parámetros en la toma de decisiones terapéuticas y en la valoración del riesgo global del paciente.
Ecografía muscular
Definición
La aplicación de ultrasonidos para el estudio morfológico y estructural de la masa muscular es una técnica emergente. En la actualidad, existen diferentes estudios de validación sobre la técnica de medición (64).
La ecografía es una técnica de ultrasonido que determina el área de la superficie muscular en posición transversal y longitudinal. En particular, con el análisis de ultrasonido, es posible medir los parámetros clave de la arquitectura muscular, como el volumen muscular, la longitud del fascículo y el ángulo de peneación muscular (64).
Aunque existen diferentes estructuras musculares susceptibles de evaluar, gran parte de los estudios se centran en el recto anterior del cuádriceps o en combinaciones de varios grupos musculares que impliquen grandes paquetes musculares con importancia funcional sobre el paciente en cuanto a la marcha o las ABVD. La medición del recto anterior del cuádriceps es una de las medidas más referenciadas por su correlación con la fuerza y las pruebas de ejecución o desempeño funcional 65.
Están en desarrollo diferentes técnicas de medición, utilización de contraste ecográfico, etc., para una evaluación más precisa de la situación morfológica y funcional muscular. Se ha establecido que la longitud del fascículo muscular es una estimación de la longitud de la fibra muscular y se define como la longitud de una línea que coincide con el fascículo entre las aponeurosis profundas y superficiales. La longitud del fascículo indica el rango de longitudes sobre las cuales el músculo es capaz de producir fuerza activamente, hecho que es de vital importancia a la hora de conocer el funcionalismo muscular. El ángulo de peneación representa el ángulo de las fibras musculares que constituyen un fascículo muscular en relación con el eje generador de la fuerza, y afecta directamente a la producción de fuerza 66.
Utilidad clínica
Es necesario desarrollar nuevas técnicas de identificación de la afectación muscular en la malnutrición que sean válidas, estandarizadas, fiables, precisas y coste-efectivas. Actualmente, todas las definiciones de malnutrición incluyen la medida de la afectación de la masa muscular, sin embargo, no existe una forma única de evaluarla. Las técnicas clásicas de imagen DEXA, TAC y resonancia se consideran gold standard pero tienen dificultades de aplicación clínica en condiciones de práctica habitual 64.
El ultrasonido tiene la ventaja de ser relativamente económico, portátil y no implica radiación ionizante. Varios estudios han confirmado la fiabilidad de esta técnica para medir el tamaño del músculo cuádriceps en población sana. Se han publicado estudios sobre la fiabilidad de la ecografía del recto femoral con un coeficiente de variación intraclase (CCI) de 0,97 (IC 95%: 0,92-0,99) para la fiabilidad test-retest de la ecografía 67.
Existen publicaciones sobre la aplicación en la práctica clínica de la medida de la ecografía en la evaluación nutricional de diferentes patologías, como en pacientes críticos 68 y ancianos 69.
La ASPEN, entre los criterios para el diagnóstico de la malnutrición en los adultos, recomienda incluir una evaluación del músculo y de los depósitos de grasa. Los especialistas deberían incorporar técnicas que ayuden a identificar adecuadamente la pérdida de músculo y grasa para efectuar un correcto diagnóstico de la malnutrición. La aplicación de estas técnicas e instrumentos de evaluación es un reto y sigue siendo un trabajo en progreso 70.
Limitaciones
Una de las limitaciones puede ser la alteración inducida por el impacto mecánico de la presión aplicada sobre la sonda de medida ya que puede afectar al resultado de los perímetros musculares. Tampoco existen medidas de normalidad y por patologías que nos ayuden a la estandarización de los resultados obtenidos en nuestros pacientes a nivel individual. La limitación de uso clínico fundamental está en la uniformidad de la aplicación de esta medida en la práctica clínica o en las recomendaciones de evaluación de la situación nutricional. Se necesitan más estudios clínicos que ayuden a establecer unos patrones de evaluación de los resultados ecográficos que se correlacionen con resultados de morbimortalidad y otros indicadores de salud.
Comentarios
A pesar de que este método de análisis de la composición corporal no se utiliza de manera sistemática en el estudio de la afectación muscular de la malnutrición, en un futuro próximo, puede convertirse en un método clínico válido para evaluar el músculo en las diferentes situaciones clínicas 64.
LÍNEAS DE INVESTIGACIÓN FUTURA EN NUTRICIÓN CLÍNICA
En nutrición, la ausencia de criterios de definición universales de malnutrición basados en parámetros estandarizados aplicables a la práctica clínica hace imprescindible establecer líneas de investigación que aporten resultados que ayuden a realizar un enfoque clínico preciso, basado en resultados finales de salud.
La pérdida de MM influye en los resultados clínicos de la enfermedad tanto aguda como crónica, y como tal, su valoración es de especial interés en nutrición. La valoración subjetiva y de función, aunque sin precisión, suele ser fácil en pacientes con caquexia. Sin embargo, en pacientes con normopeso y obesidad, la valoración de la malnutrición y los cambios en la FFM son más difíciles de interpretar 71. La aplicación de técnicas como la BIA es cada vez más importante en la valoración del estado nutricional. A pesar de ser un método indirecto, y tener limitaciones en pacientes con obesidad con IMC > 35 kg/m2 y otras poblaciones, tanto la evolución a equipos multifrecuencia, como la introducción de software específicos, y sobre todo la valoración de los parámetros crudos como el AF nos permite una aproximación más directa a la función celular y su estado de salud medida como BCM y el estado de hidratación intra y extracelular 72.
La BIA se ha utilizado como técnica de medida para ponderar la FFM con altura (FFMI, del inglés Fat Free Mass Index) 73,74, de sarcopenia a partir de la ecuación de Janssen 75 con equipos monofrecuencia, y estimación de parámetros eléctricos crudos de los equipos para detectar los puntos de corte de sarcopenia o malnutrición. A esto debe añadirse el valor pronóstico que esperamos tanto en la evolución de la enfermedad con el soporte nutricional adecuado, como la morbimortalidad asociada. Actualmente se han publicado estudios y hay otros en desarrollo que permitirán optimizar las técnicas de medida, realizar valoración cruzada de los diferentes equipos disponibles, y establecer consensos que nos permitan validar y generalizar su uso clínico.
Respecto al AF existen al menos 15 ensayos clínicos en diferentes patologías, oncológicos, pacientes críticos, ancianos, pacientes con amiloidosis, etc., que están estudiando la aplicación futura de este parámetro al estudio y seguimiento de los pacientes 76.
Las técnicas de referencia como DXA o las técnicas de imagen radiológicas siguen siendo necesarias para validar las técnicas indirectas como BIA. Sin embargo, nos interesa cada vez más en nutrición clínica valorar cambios específicos en la evolución tanto a nivel corporal midiendo la fuerza, como a nivel celular estimado con los parámetros crudos eléctricos de la BIA, que nos informan más directamente de los cambios sutiles y a muy corto plazo del estado nutricional. La estandarización de los valores es cada vez más necesaria para el diagnóstico nutricional y precisan del desarrollo de estrategias de investigación corporativa.
Los cambios funcionales en nutrición deben estudiarse en profundidad ya que están estrechamente relacionados con los resultados en salud. Si el tratamiento nutricional produce una mejoría funcional estará más próximo de los resultados finales de reducción de morbimortalidad. Existen estudios en marcha sobre dinamometría de la mano, test TUG, y otras pruebas funcionales para evaluar el papel de la intervención nutricional en la recuperación funcional del paciente.
En el futuro se validarán igualmente marcadores bioquímicos específicos de proteínas musculares, tejido adiposo y diferentes vías metabólicas que aporten información sobre la situación de malnutrición e inflamación.
CONCLUSIONES
Podemos establecer algunos puntos básicos de interés en este nuevo enfoque de la nutrición centrado en la valoración del estado nutricional del paciente con composición y función.
Existen diversos enfoques de valoración nutricional, centrados en datos antropométricos y medidas de composición, otros bioquímicos y funcionales.
Cada uno de estos parámetros tiene una serie de utilidades y limitaciones que es importante conocer a la hora de evaluar los resultados de los mismos.
La visión global de la nutrición debe integrar diferentes aspectos de composición y función del organismo para poder establecer un diagnóstico más preciso de la situación nutricional y un plan terapéutico individualizado.
Los parámetros nutricionales del futuro deben ser sensibles y específicos, relacionados entre sí, de forma que permitan un mejor conocimiento de la situación particular de cada paciente en cada momento de su proceso patológico.
Debemos evaluar, controlar e interiorizar en nuestra dinámica habitual de la práctica clínica los nuevos parámetros como AF, dinamometría, test TUG o cociente PCR/prealbúmina con la finalidad de mejorar nuestra intervención nutricional.