INTRODUCCIÓN
En la actualidad, el cáncer en pacientes ancianos, especialmente en aquellos de más de 70 años, representa un reto de salud a escala mundial, debido a su incidencia y mortalidad 1. En España, después de las enfermedades cardiovasculares, es la principal causa de muerte en los adultos mayores de 65 años 2. Nuestro país posee un índice de envejecimiento del 17%, a lo que se añade un aumento notable de los habitantes mayores de 80 años, que ya alcanzan un 4,1% del total de la población, cifra que irá en aumento en los años venideros. Las previsiones asignan a España un envejecimiento más pronunciado que al resto de los países de la Unión Europea, pronosticando un 35% de personas de 65 o más años en el año 2050 3.
La radioterapia supone una parte fundamental del tratamiento multidisciplinar del cáncer, pero especialmente en el tratamiento de los pacientes ancianos, donde unas veces se plantea como primera opción terapéutica y otras, como alternativa a la cirugía y/o la quimioterapia si estas plantean demasiado riesgo 4. En nuestro país, aproximadamente el 50% de los pacientes requieren radioterapia como parte de su tratamiento oncológico en la actualidad 5, pero si a este dato se le añaden el aumento de la supervivencia y los avances tecnológicos que hoy en día permiten "retratar" e incluso "reirradiar", se prevé un aumento del 25% de esta modalidad terapéutica para el año 2025 6.
La presencia de pacientes ancianos en los ensayos clínicos es escasa, principalmente por los criterios de reclutamiento de los mismos. De igual forma, también existe una falta de estudios que evalúen la radioterapia exclusivamente en los pacientes ancianos. Debido a esta poca participación, los datos que se manejan sobre toxicidad provienen de pacientes más jóvenes y con muchas menos comorbilidades, lo que hace muy complicado extrapolar los datos obtenidos a los pacientes de una franja de edad superior. A pesar de esta limitación, existen estudios que demuestran que la radioterapia es bien tolerada en los pacientes ancianos 7,8. Se debe añadir, además, el gran desarrollo tecnológico de la Oncología Radioterápica en los últimos años, lo que ha permitido optimizar los tratamientos y disminuir las toxicidades en este subgrupo de pacientes con mayor incidencia de comorbilidades 9.
En consecuencia, es importante que los profesionales implicados en el tratamiento multidisciplinar del cáncer conozcan la toxicidad de la radioterapia y su manejo en los pacientes de edad avanzada, ya que, de lo contrario, disminuyen las probabilidades de que pacientes con indicación adecuada de este tratamiento lo reciban 10. En este sentido, es imprescindible el reconocimiento de aquellos pacientes que puedan sufrir desnutrición o estén en riesgo de sufrirla, para iniciar una intervención nutricional que minimice una pérdida de peso que altere o incluso haga suspender el tratamiento planificado 11.
El propósito de este trabajo es revisar la repercusión de la radioterapia sobre la situación nutricional del paciente oncogeriátrico para poder minimizar el impacto sobre su estado nutricional.
INTERACCIÓN DE LA RADIOTERAPIA CON LOS TEJIDOS SANOS
La finalidad de la radioterapia es administrar la mayor dosis terapéutica posible al tumor pero, a la vez, minimizando al máximo la dosis a los tejidos sanos circundantes. Esto se consigue alcanzando un equilibrio entre el daño y la reparación. A este respecto, conviene recordar que la irradiación tisular produce daños en el ADN a través de dos mecanismos:
-
Por acción directa, se produce un daño directo en el ADN, que corresponde a la muerte celular directa. La reparación del daño es más o menos sencilla según el tipo de daño producido:
- Pérdida o cambio de una base: al alterar la secuencia se produce una mutación.
- Rotura de los enlaces de hidrógeno que unen las dos cadenas de la molécula de ADN. Puede repararse rápidamente, dada la configuración sólida de la doble hélice del ADN.
- Rotura simple de una cadena de ADN. Se puede reparar sin que se produzcan daños, aunque puede unirse a un radical libre e impedir su reparación.
- Rotura doble, de las dos cadenas de ADN. Es mucho más difícil de reparar que las roturas simples. Cuando se ocasionan dos o más roturas dobles en su estructura helicoidal se puede producir una aberración cromosómica que desencadene la muerte celular.
-
Por acción indirecta, a través de la ionización del agua u otros átomos y moléculas que producen radicales libres que actúan como intermediarios para causar daño al ADN. La célula muere debido a las continuas acumulaciones de daños que ya no es posible reparar.
Las células son capaces de reparar las lesiones radioinducidas en el ADN y permitir la supervivencia celular. Esta capacidad de reparación es mucho mayor en los tejidos sanos que en los tumores. Además, la respuesta a la irradiación también produce una proliferación celular que afecta tanto al tejido tumoral (repoblación tumoral acelerada) como a los tejidos sanos, una redistribución del ciclo celular (la radiación elimina preferentemente las que se encuentran en fases sensibles: G2 y M) y la reoxigenación tisular del tejido tumoral (aumenta la radiosensibilidad para la siguiente fracción de tratamiento). En la toxicidad de los tejidos sanos influyen fundamentalmente la reparación y la proliferación.
La relación entre el número de muertes celulares por acción directa (componente β) e indirecta (componente β) se establece con el coeficiente alfa-beta (α/β) 12. El resultado de este cociente corresponde a la dosis en la cual el número de muertes celulares se produce por ambos mecanismos en la misma proporción (Fig. 1). Según el tipo de tejido, existen distintos grados de tolerancia a la radiación 13.
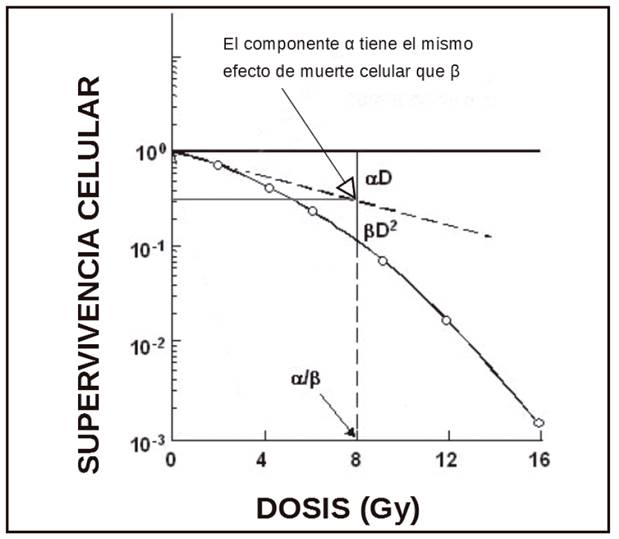
Figura 1. Representación del coeficiente α/β según el modelo lineal cuadrático. α: número de muertes celulares por acción directa; β: número de muertes celulares por acción indirecta; D: dosis.
Para facilitar el análisis del daño producido por la radiación, los órganos se clasifican en dos grandes grupos según su arquitectura y comportamiento14:
- En paralelo: tienen múltiples unidades funcionales organizadas en paralelo. Un ejemplo serían órganos como el hígado, los pulmones o los riñones. Si una parte es dañada y muchas de estas unidades funcionales son inactivadas, existe una reserva funcional que es capaz de mantener la función del órgano. No obstante, esta capacidad de compensación disminuye en los pacientes ancianos.
- En serie: en los que cada unidad funcional es esencial para el desempeño de su finalidad. Si existe un daño, tienen muy poca o ninguna reserva para mantener su función.
Este daño radioinducido es el desencadenante de los efectos secundarios de la radioterapia sobre los tejidos sanos. Se diferencian dos grupos en función del momento en el que se producen:
Efectos secundarios agudos: se producen dentro de los 90 días siguientes al inicio del tratamiento. Se producen en tejidos de proliferación rápida y baja capacidad de reparación celular (con cociente α/β alto) como la piel, el sistema hematopoyético o el tracto gastrointestinal. Forman parte de su respuesta inflamatoria a la radiación 15. El tiempo transcurrido entre la primera sesión de tratamiento y la manifestación clínica de estos efectos secundarios varía en función del tiempo de proliferación de las células precursoras a células maduras diferenciadas del tejido irradiado 16. Generalmente, se manifiestan tras 7-10 fracciones, con un efecto acumulado que alcanza habitualmente su mayor intensidad al finalizar la radioterapia y que perdura varias semanas después.
Efectos secundarios tardíos: son aquellos que ocurren después de los 90 días siguientes al inicio del tratamiento. Se producen en tejidos de recambio lento y notable capacidad para reparar el daño subletal (con cociente α/β bajo) como la próstata 17. Dependen de la dosis utilizada en cada fracción (en estos tejidos se requieren dosis más altas para conseguir la muerte celular por acumulación de daños subletales) y son consecuencia de la incapacidad de reparación del daño producido en vasos sanguíneos o la matriz extracelular 18. En los órganos en serie dependen de la dosis máxima en cada segmento; si se sobrepasa puede interrumpir su función. En los órganos en paralelo dependen de la proporción del volumen del órgano irradiado.
Algunos efectos secundarios agudos como la mucositis o la diarrea, a pesar de ser temporales y reversibles, tienen un impacto en el estado nutricional de los pacientes en general y especialmente notable en el subgrupo de los pacientes ancianos. En contraste, los efectos secundarios tardíos son generalmente progresivos e irreversibles, lo que supone un impacto en la calidad de vida. Es el motivo por el que constituyen la base del cálculo de las dosis limitantes a los órganos de riesgo que se emplean en la planificación de los tratamientos de radioterapia.
EFICACIA Y REPERCUSIÓN NUTRICIONALDE LA RADIOTERAPIAEN LOS PACIENTES ANCIANOS
La radioterapia forma parte de alrededor del 40% de los tratamientos con intención curativa, con un 16% de casos curados con radioterapia exclusiva 19. La radioterapia con intención paliativa también puede ser muy eficaz en el tratamiento de síntomas localizados como dolor, disfagia o sangrado 20. Es un tratamiento bien tolerado incluso en los pacientes más ancianos, como demuestran trabajos que constatan una tasa de finalización del tratamiento del 85% en pacientes nonagenarios 21.
No se ha observado una asociación entre supervivencia y edad en pacientes con radioterapia con intención paliativa, y solo se ha encontrado una pequeña variación en aquellos tratados con intención radical 22,23. Tradicionalmente, la selección de tratamientos más agresivos que supongan un mayor porcentaje de éxito del tratamiento como sería la quimioterapia concomitante estaba basada en puntos de corte según la edad 24. La falta de participación de los pacientes ancianos en los ensayos clínicos (originada muchas veces por su propio diseño) hace que la evidencia de cuál sea el tratamiento de elección sea limitada 25.
El anciano, con frecuencia, presenta comorbilidades que pueden impedir administrar un tratamiento que alcance una dosis curativa, como por ejemplo un paciente diagnosticado de un cáncer de pulmón pero con una función respiratoria deteriorada. De ahí la importancia de realizar un seguimiento estrecho para controlar los efectos secundarios como la diarrea, debido a que suelen ser menos tolerados por este tipo de pacientes, generalmente con movilidad más limitada o incluso con una insuficiencia renal crónica 11. Por tanto, en estos pacientes los cuidados y las medidas de soporte habituales se deberán intensificar durante el tratamiento y hasta la recuperación de sus efectos secundarios agudos.
Muchos pacientes tienen poco o ningún conocimiento sobre la radioterapia antes del tratamiento, incluso algunos tienen prejuicios basados en comentarios de amigos o familiares 26. Estas preconcepciones luego no se corresponden con la realidad, como demuestra un estudio en pacientes que recibieron radioterapia por un cáncer de mama en el que la mayoría observó que sus miedos iniciales eran infundados 27. Estas percepciones erróneas también se pueden producir entre los estudiantes de Medicina e incluso en otros médicos, quienes suelen tener poca o ninguna experiencia con el uso de la radioterapia 28. Esto ayuda a entender que incluso en países con recursos suficientes exista una proporción de pacientes no tratados a pesar de tener indicación 29. En España existe un 25-30% de pacientes que, a pesar de estar aconsejada en su caso, no la reciben 1.
La radioterapia es un tratamiento local y sus efectos secundarios están habitualmente relacionados con el área tratada 30. Los pacientes ancianos candidatos a recibirla suelen ser más vulnerables a su toxicidad, dato que ayuda a entender que las tasas de su uso (al igual que las de la quimioterapia o la cirugía) presenten un descenso marcado a partir de los 85 años 31. Parte de este descenso en el uso de la radioterapia en este tipo de pacientes también se debe a que sus efectos secundarios tienen mayor repercusión sobre su situación nutricional, lo que evidencia el aumento de las tasas de ingreso hospitalario 32. Por tanto, es imprescindible conocer en qué localizaciones se producen, cómo prevenir su aparición y cómo controlarlos.
No se debe olvidar que en la toma de decisiones sobre el tratamiento a administrar es básico el uso de herramientas validadas que ayuden a valorar el riesgo-beneficio del tratamiento. En pacientes con cáncer de 70 años en adelante la valoración geriátrica integral (VGI) está considerada el estándar para estimar la expectativa de vida y predecir la morbilidad y la mortalidad 33.
A continuación, y con base en lo anteriormente expuesto, se detalla una serie de consideraciones que se deben tener en cuenta para disminuir el impacto de la radioterapia en la situación nutricional de estos pacientes.
TUMORES DEL ÁREA DE CABEZA Y CUELLO
Entre un 44 y un 88% de pacientes presentan desnutrición durante el tratamiento con radioterapia o radioquimioterapia 34. Se debe tener en cuenta que su principal síntoma es la pérdida de peso, que tiene un valor pronóstico independiente en estos pacientes 35.
Los pacientes ancianos son más vulnerables a las alteraciones nutricionales que se desencadenan por el efecto limitante de síntomas como la xerostomía, la odinofagia y la disfagia sobre la ingesta de los alimentos. También presentan un mayor riesgo de mucositis 36 y son más susceptibles a los efectos metabólicos provocados por el proceso inflamatorio que desencadena la respuesta del propio tumor al tratamiento 37,38. Por tanto, el tratamiento contra la inflamación y su dolor asociado que permita mantener una ingesta adecuada es algo imprescindible durante el tratamiento en este tipo de pacientes 39. Para asegurarnos de que así ocurra, se recomienda su remisión a una Unidad de Nutrición para ser sometidos a una evaluación nutricional y a una estratificación en grupos de riesgo de desnutrición antes del inicio del tratamiento 40. Si en el transcurso de la radioterapia se lleva a cabo un seguimiento estrecho, con un control y asesoramiento nutricional para prevenir la pérdida de peso, se reducen las interrupciones del tratamiento y la probabilidad de control tumoral mejora 41.
En aquellos pacientes en los que, a pesar de este control, los requerimientos nutricionales no puedan satisfacerse con la dieta, se deben prescribir suplementos nutricionales e incluso nutrición enteral en aquellas situaciones en que fuera necesario 42. El uso de la gastrostomía profiláctica es una opción muy a tener en cuenta en estos pacientes dado que ha demostrado ser superior a la gastrostomía reactiva y a la sonda nasogástrica en el manejo de la pérdida de peso. También tiene una menor tasa de interrupciones del tratamiento y de ingresos relacionados con malnutrición, sin que existan, además, diferencias significativas en las complicaciones relacionadas con la sonda.
El desarrollo tecnológico que ha supuesto el paso de la radioterapia conformada 3D a la radioterapia de intensidad modulada (IMRT) y su evolución a la técnica de arcoterapia volumétrica de intensidad modulada (VMAT) ha permitido preservar mejor algunos órganos de riesgo como las parótidas y los constrictores de la faringe 43 (Fig. 2). Por tanto, estas técnicas deben considerarse de elección en el tratamiento del paciente oncogeriátrico, ya que permiten minimizar el impacto nutricional de la radioterapia al disminuir la severidad de la xerostomía y la disfagia.
TUMORES DE PULMÓN
En el momento del diagnóstico, la mediana de edad es de 70 años 44. En los pacientes ancianos, debido a la mayor incidencia de comorbilidades, la cirugía (tratamiento de elección en los estadios I y II) está contraindicada en numerosas ocasiones. De nuevo, el desarrollo tecnológico ha abierto una ventana terapéutica en estos pacientes. La radioterapia estereotáctica fraccionada (SBRT) ha permitido administrar dosis muy altas en volúmenes pequeños en pocas sesiones (Fig. 3), aumentando el control de la enfermedad hasta casi igualarse al de la cirugía, con un impacto muy limitado en la calidad de vida de los pacientes 45.
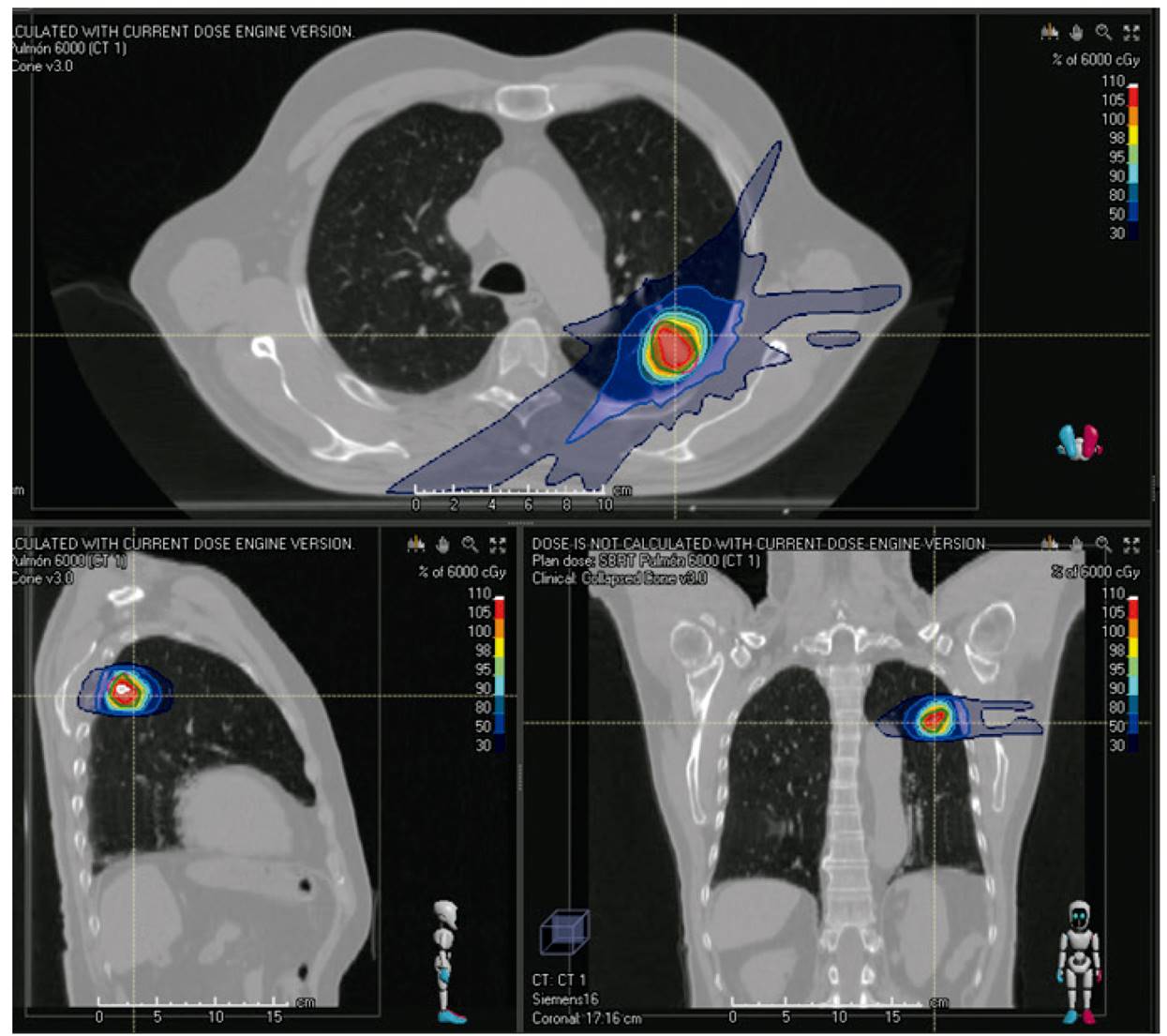
Figura 3. Planificación dosimétrica de tratamiento con radioterapia estereotáctica fraccionada (SBRT) de un adenocarcinoma de pulmón estadio I.
En los tumores de pulmón localmente avanzados el tratamiento es la radioterapia con o sin quimioterapia. En los pacientes ancianos, el impacto en su estado nutricional vendrá ocasionado por la esofagitis en aquellos casos en que exista afectación mediastínica y sea necesario tratar las áreas ganglionares afectas 46. Al igual que en el caso del área de cabeza y cuello, son fundamentales las medidas analgésicas y de soporte nutricional para asegurar una ingesta adecuada 47.
De nuevo, las nuevas técnicas de tratamiento (IMRT, VMAT) junto con el TAC 4D, que permite visualizar el movimiento del tumor y las áreas ganglionares afectas durante todo el ciclo respiratorio, así como las técnicas de control respiratorio durante la administración del tratamiento, han permitido aumentar la dosis al tumor, minimizando notablemente la irradiación de los órganos de riesgo y, por tanto, sus efectos secundarios 48.
TUMORES DEL TRACTO DIGESTIVO
Existen síntomas asociados a la toxicidad aguda intestinal tales como la diarrea o las náuseas y los vómitos que pueden desencadenar una malnutrición que impida administrar la dosis planificada inicialmente, lo que hace fundamental de nuevo el tratamiento de soporte que asegure un aporte nutricional adecuado que permita administrar el tratamiento previsto. Se ha demostrado que estos pacientes se benefician del control a largo plazo por una Unidad de Nutrición, debido a que en ocasiones se producen complicaciones intestinales que se prolongan en el tiempo 49.
En los pacientes ancianos con una enfermedad inflamatoria intestinal, el riesgo de una toxicidad intestinal severa es mucho mayor 50, al igual que el tabaquismo es también un factor predictor de complicaciones secundarias a la radioterapia.
Así pues, se debe remarcar nuevamente que se han de utilizar técnicas como la IMRT o la VMAT, que, por ejemplo, en el tratamiento de los tumores de esófago han mejorado de forma significativa la supervivencia global y el control local, a la vez que han disminuido las muertes relacionadas con el tratamiento 51.
CONCLUSIONES
Está especialmente recomendado que el tratamiento oncológico del paciente anciano se realice dentro de un equipo multidisciplinar de especialistas. En función de su estado general y la expectativa de vida, se debe ofrecer una opción terapéutica en la que el riesgo-beneficio esté equilibrado. En aquellos pacientes en los que exista una indicación adecuada de radioterapia, es fundamental conocer los efectos secundarios que puedan impactar en su estado nutricional para emplear técnicas que los minimicen, así como medidas de soporte nutricional que reduzcan las interrupciones del tratamiento y aumenten la probabilidad de control tumoral. De este modo, se reducirá el porcentaje de pacientes ancianos que, a pesar de tener indicación de radioterapia, no la reciben.















