ANTECEDENTES
La enfermedad renal crónica (ERC) es una de las patologías con trascendencia a nivel mundial debido a la morbilidad, la mortalidad y la disminución de la calidad de vida que se conlleva. Se han desarrollado por la Kidney Disease Outcomes Quality Initiative definiciones y pautas para la ERC y su manejo en los pacientes pediátricos sometidos a terapia de reemplazo renal (1).
Se sabe que la población pediátrica con ERC tiene mayor morbilidad y mortalidad cardiovascular en comparación con la población pediátrica en general, derivado de que la tasa de eventos cardiovasculares y la mortalidad aumentan consistentemente en relación estrecha con la pérdida de función renal. Dentro de los factores de riesgo relacionados con la ERC se encuentran la hipertensión arterial sistémica, la dislipidemia, el metabolismo anormal de la glucosa y la obesidad (2). Sin embargo, principalmente se debe a la calcificación de la capa intima de las arterias derivada de la aterosclerosis, los niveles altos de colesterol de lipoproteínas de baja densidad y la inflamación. Generalmente, a las personas con ERC se les otorgan recomendaciones generales sobre las restricciones en la alimentación, por lo cual toma relevancia la educación nutricional de los pacientes que padecen esta enfermedad, ya que podría reducir la morbimortalidad (3).
La dislipidemia en la ERC tiene un origen multifactorial. Sin embargo, en la ERC, derivado de la baja tasa de filtración glomerular hay de un estado de resistencia a la insulina y, secundariamente, se genera disminución de la actividad de la lipoproteína-lipasa (LPL) (4,5). Además, la LPL también se inhibe como resultado del incremento de las concentraciones de inhibidores de la lipasa como apo-CIII (6) .
La modificación de la alimentación juega un papel fundamental en el tratamiento de las dislipidemias. En general, se trata de una enfermedad crónica, por lo que no debemos entenderlo como un tratamiento temporal sino como la forma en que debe alimentarse el individuo. El primer paso de la terapia dietética es evaluar los hábitos alimentarios actuales por medio de una encuesta de dieta habitual (7). El estado nutricional toma importancia ya que una adecuada ingesta alimentaria en la enfermedad renal permite disminuir los síntomas urémicos, retardar la progresión y mejorar la supervivencia (8). En la enfermedad renal crónica, las alteraciones nutricionales se producen por el propio fracaso de la función renal, ya que existe un aumento de factores neuroendocrinos y de citoquinas. Esta alteración hormonal produce hipertrigliceridemia y una alteración del metabolismo hidrocarbonado, con resistencia a la insulina que puede finalizar con el desarrollo de un cuadro de diabetes mellitus 2 (DM2) (9).
Ante esto, el objetivo del estudio fue identificar la utilidad de una intervención nutricional, en niños con ERC terminal, sobre la dislipidemia después de 6 meses del inicio de la intervención.
MATERIAL Y MÉTODOS
Se realizó un estudio cuasiexperimental (antes y después) en niños y adolescentes con ERC terminal en sustitución de remplazo en diálisis peritoneal y hemodiálisis en el periodo de julio del 2019 a febrero del 2020. Se identificaron 55 pacientes de 6 a 16 años que se encontraban en seguimiento por el Servicio de Nefrología Pediátrica. Se excluyeron un total de 11 pacientes: 10 por no presentar dislipidemia y uno por estar incompletos los estudios de laboratorio; durante el seguimiento se eliminaron 3 pacientes porque fueron trasplantados durante la realización del estudio. Finalmente se analizaron un total de 41 pacientes. A los pacientes incluidos se les realizó una medición inicial de la composición corporal, una somatometría y una determinación sérica de colesterol total, colesterol HDL (c-HDL -colesterol de alta densidad-), colesterol LDL (c- LDL - colesterol de baja densidad-) y triglicéridos (TGL), con seguimiento de somatometría completa. Además, a los 6 meses posteriores a la primera evaluación, nuevamente se les realizó una medición de colesterol y TGL. La edad, el sexo, el tiempo de evolución de la ERC y el tipo de sustitución dialítica se recabaron del expediente clínico.
EVALUACIÓN ANTROPOMÉTRICA Y COMPOSICIÓN CORPORAL
Los indicadores antropométricos de cada paciente fueron recabados por un nutriólogo certificado. Para realizar la antropometría y evaluar la composición corporal, se les solicitó a los pacientes estar descalzos y en ropa interior. El peso corporal seco se obtuvo utilizando una báscula digital TANITA BMW-700, con capacidad de 200 g y una sensibilidad de 0,1 g. La estatura se registró con un estadímetro SECA 222 con un rango de 6-230 cm y divisiones de 1 mm.
MANEJO NUTRICIONAL
Como parte del manejo clínico, los pacientes con ERC reciben asesoramiento nutricional junto con un manual de alimentación en el cual se encuentran los alimentos con sus respectivos aportes de lípidos, proteínas y carbohidratos.
Los nutriólogos designados diseñaron la dieta de acuerdo con el requerimiento diario de cada paciente. La distribución por macronutrimentos fue: hidratos de carbono, 50 %; proteínas, 20 %; y lípidos, 30 %. La ingesta de proteínas se otorgó de acuerdo con el tipo de tratamiento de reemplazo y la edad (hemodiálisis: 4-13 años: 1,05 g/kg/día; 14-18 años: 0,95 g/kg/día; diálisis peritoneal: 4-13 años: 1,1 g/kg/día; 14-18 años: 1,0 g/kg/día), de acuerdo con las recomendaciones de la KDOQI Clinical Practice Guideline for Nutrition (KDOQI: Kidney Disease Outcomes Quality Initiative) en niños con ERC. El cálculo de las proteínas se realizó con el peso ajustado para cada paciente con la siguiente fórmula: peso ajustado = peso ideal para la altura + 25 % x [peso real - peso ideal], donde el 25 % representa el porcentaje de tejido graso corporal que es metabólicamente activo, en lugar de su peso corporal real.
MANIOBRA EDUCATIVA
En el manual de alimentación se realizó una semaforización de los alimentos, poniendo de color verde aquellos que está permitido comer como primera opción, en color amarillo aquellos alimentos cuyo consumo debería moderarse y en color rojo los que se deberán consumir en la menor cantidad posible. Además se incluyeron alimentos en tamaño real utilizando modelos educativos de la marca Nutrikit® (10), para que los pacientes identificaran las raciones de los alimentos. Esta guía de alimentación fue diseñada específicamente para dicho estudio por nutriólogas de la Unidad de Investigación Médica en Nutrición, apoyadas por un investigador principal y el Servicio de Nefrología Pediátrica.
Posteriormente a la primera plática de alimentación, y después de trabajar con el manual, se les dió cita cada 15 días durante los 6 meses del estudio considerando las condiciones de los pacientes y haciendo que coincidieran con las citas médicas o para pruebas de laboratorio, o las sesiones de hemodiálisis o diálisis. Para evaluar el apego al plan de alimentación se hizo un recordatorio de alimentos de 24 horas cada mes durante el seguimiento; se consideró que los pacientes tenían un adecuado apego al plan de alimentación cuando, durante el recordatorio de 24 horas, se cumplía la pauta en más de un 80 % tanto en cantidad como en proporciones.
MÉTODOS ANALÍTICOS
Las muestras sanguíneas se obtuvieron del antebrazo a nivel de la vena antecubital entre las 7:00 y 8:00 am, después de un mínimo de 12 horas de ayuno, durante la visita inicial. Cada muestra se centrifugó a 4 °C y 3000 rpm durante 15 min para separar el suero en alícuotas, y posteriormente se congeló a -80 °C hasta el análisis bioquímico. Las concentraciones de hemoglobina, urea, creatinina y hormona paratiroidea se determinaron mediante el método enzimático colorimétrico (IN-REACT, SPIM120). Todos los inmunoensayos de electroquimioluminiscencia (ECLIA) se realizaron por duplicado mediante un COBAS 600 e601 (Roche Diagnostics GmbH, Indianapolis, IN, EUA) de acuerdo con las recomendaciones del fabricante. Las concentraciones de glucosa, TGL y c-HDL se determinaron mediante un método enzimático colorimétrico (Bayer Diagnostics, Puteaux, Francia). Toda variación < 7 % de un coeficiente de intra e interensayo se consideró aceptable.
DEFINICIONES
Se determinó como dislipidemia la presencia de uno o más de los siguientes criterios: a) hipertrigliceridemia (niños < 10 años: TGL ≥ percentil 90 para la edad y el sexo; niños > 10 años: TGL ≥ 150 mg/dl (11); b) c-HDL bajo (niños < 10 años, c-HDL < per- centil 10 para la edad y sexo; niños > 10 años, c-HDL < 40 mg/dl en hombres y < 50 mg/dl en mujeres); c) c-LDL elevado (c-LDL > 130 mg/dl de acuerdo con la definición de la Federación Internacional de Diabetes (11,12). La obesidad y el sobrepeso se definieron mediante un IMC (índice de masa corporal) ≥ percentil 95 y ≥ percentil 85, respectivamente, de acuerdo con los Centros para el Control y Prevención de Enfermedades (CDC). En cuanto a las tablas de crecimiento, a los pacientes con altura mayor de 2 desviaciones estándar por debajo del promedio para la edad; el z-score del IMC se ajustó para altura y edad (13).
ANÁLISIS ESTADÍSTICO
En el análisis descriptivo para las variables cualitativas a través de la prueba de Kolmogorov-Smirnov se identificó un tipo de distribución no paramétrica; sin embargo, se presentaron como media y error estándar debido a que para los análisis comparativos se realizó una trasformación logarítmica. Las variables cualitativas se presentan en forma de frecuencia y porcentajes.
Para comparar las variables cuantitativas antes y después de la intervención se transformaron las variables a su logaritmo, a fin de tener una distribución normal, y se aplicó la “t” de student pareada; para ver la modificación de la proporción de las dislipidemias se utilizó la prueba del Chi2 o la prueba exacta de Fisher.
Se consideraron como variables de confusión si los médicos tratantes ortogaban algún fármaco hipolipemiante —como pravastatina, bezafibrato, atorvastatina—, el tipo de sustitución dialítica (diálisis peritoneal o hemodiálisis) y el apego al plan de nutrición. Para el control del uso de hipolipemiantes se realizaron análisis comparativos sin incluir a los pacientes que los recibieron. Para el control de las otras variables de confusión se realizó un modelo de regresión lineal múltiple. Para realizar los análisis estadísticos se utilizó el paquete estadístico STATA v12.
El protocolo de investigación fue aprobado por el Comité de Investigación del Hospital de Pediatría, con número de registro R-2018-3603-075. Los padres firmaron la carta de consentimiento informado y los pacientes mayores de 8 años firmaron la carta de asentimiento de acuerdo con las recomendaciones de la Declaración de Helsinki.
RESULTADOS
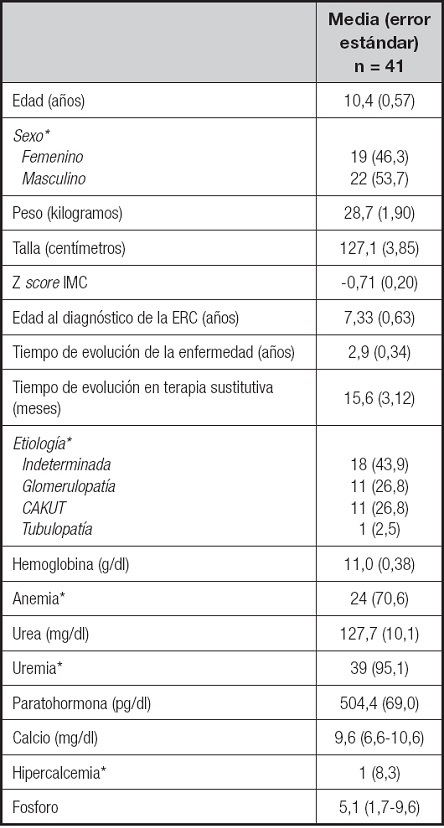
Los resultados presentados corresponden a un total de 41 pacientes. La edad promedio fue de 10,4 años, con una mayor proporción del sexo femenino (53,7 %); en cuanto a la media de la Z-score del IMC, esta fue de -0,71 sin identificar a los pacientes con sobrepeso u obesidad. Dentro de las causas de ERC, en nuestra población, el 43,9 % de los participantes (18 pacientes) presentaron una causa indeterminada (Tabla I).
Tabla I. Características generales y de la funcionalidad renal de pacientes con enfermedad renal crónica (ERC)
*Porcentaje (%). CAKUT: anomalías nefrourológicas congénitas.
En cuanto a las características de la ERC, el promedio de edad al diagnóstico fue de 7,33 años y el promedio del tiempo de evolución de la ERC fue de 1 a 2,9 años; el promedio de la duración con terapia sustitutiva fue de 15,6 meses, con un mínimo de un mes y un máximo de 96 meses de evolución. De los pacientes estudiados, el 51,2 % (n = 21) se encontraban en diálisis peritoneal y el 49,8 % (n = 20) en hemodiálisis. Con respecto a la funcionalidad renal de los pacientes incluidos en el estudio, se identificó que del total de pacientes, el 8,3 % tenían hipercalcemia, el 70,6 % anemia y el 95,1 % uremia (Tabla I).
DESCRIPCIÓN DE LAS CARACTERÍSTICAS DEL PERFIL DE LÍPIDOS Y CARDIOMETABÓLICAS DE LOS PACIENTES PEDIÁTRICOS CON ENFERMEDAD RENAL CRÓNICA
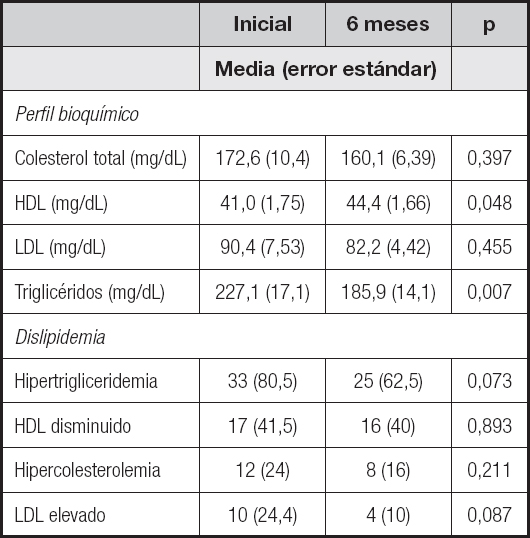
La hipertrigliceridemia (80,5 %), seguida de la disminución del c-HDL (41,5 %), fueron las dislipidemias más predominantes al inicio del seguimiento.
Dentro del comportamiento de los parametros del perfil lipídico se observó que las concentraciones de colesterol total disminuyeron de un promedio de 172,6 mg/dl a 160 mg/dl, sin diferencia estadística; las fracciones de HDL y LDL también se modificaron, ya que al inicio del estudio se tenía un promedio de HDL de 41 mg/dl y, 6 meses después de la intervención nutricional, hay una disminución del promedio a 44,4 mg/dl (p = 0,048); el LDL tenía una media de 90,4 mg/dl que posteriormente se modifica a 82,2 mg/dl. Finalmente, de igual forma, las concentraciones de triglicéridos disminuyeron (227,1 mg/dL vs. 185,9 mg/dL; p = 0,007) (Tabla II).
Tabla II. Modificación del perfil bioquímico y frecuencia de dislipidemia en los pacientes con ERC incluidos en el estudio a los 6 meses de implementar el adiestramiento nutricional (n = 41)
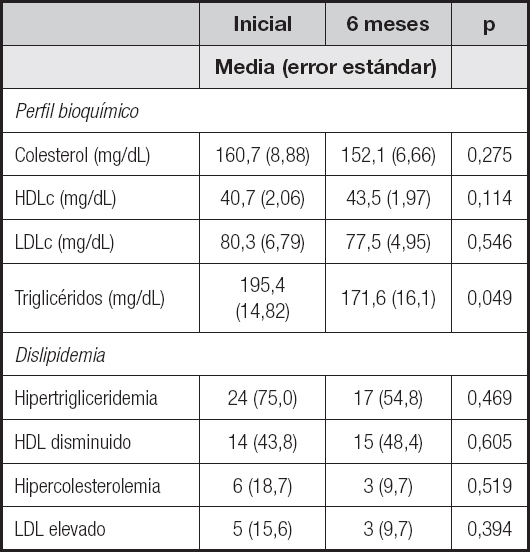
De los pacientes incluidos, nueve estaban recibiendo algún fármaco hipolipemiante (dos de ellos tomaban pravastatina, dos más estaban en tratamiento con bezafibrato, uno con atorvastatina y tres tomaban una combinación de bezafibrato y pravastatina). Ante esto, se decidió realizar un análisis excluyendo a estos pacientes (n = 32) y se observó que las concentraciones séricas de triglicéridos mantuvieron su disminución con significancia estadística (media de la concentración sérica de triglicéridos basal, 195,4 mg/dl vs. 171,6 mg/dl a los 6 meses de seguimiento; p = 0,049) (Tabla III).
Tabla III. Modificación del perfil bioquímico de los pacientes con ERC incluidos en el estudio que no reciben hipolipemiantes a 6 meses de implementar el adiestramiento nutricional (n = 32)
Con respecto al apego al plan de alimentación, se identificó que el 75,6 % (n = 31) de los pacientes se apegaron de forma adecuada. Considerando las variables de confusión (tipo de tratamiento dialítico, apego al plan de alimentación y uso de hipolipemiantes), se realizó un análisis multivariado para identificar el impacto de estas variables sobre la modificación de las concentraciones séricas de triglicéridos, en donde se identifico que el inadecuado apego al plan nutricional incrementó las concentraciones de triglicéridos (coeficiente de 131,61; p = 0,001), mientras que el tratamiento hipolipemiante lo disminuyó (coeficiente de 67,68; p = 0,036). Al realizar un segundo modelo excluyendo a los pacientes que recibieron hipolipemiantes, el inadecuado apego al plan nutricional incrementó las concentraciones de triglicéridos (coeficiente de 131,61; p = 0,001). En ningún modelo se identificó que el tipo de tratamiento dialítico modificara las concentraciones séricas de triglicéridos (Tabla IV).
Tabla IV. Modelo multivariado de la modificación de las concentraciones séricas de triglicéridos a 6 meses de implementar el adiestramiento nutricional ajustado por las variables de confusión
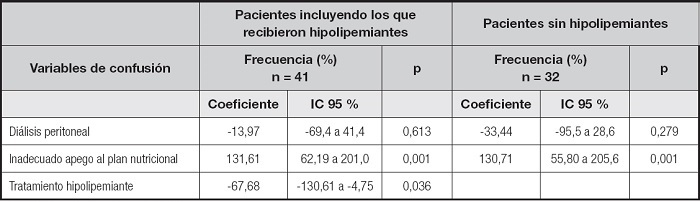
IC 95 %: Intervalo de confianza del 95 %.
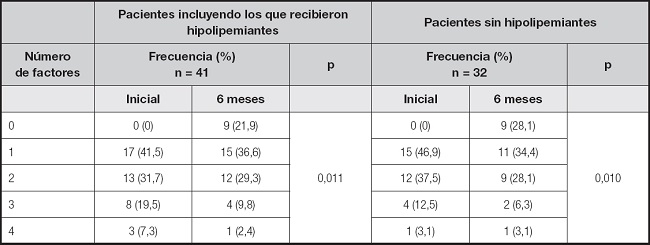
Al inicio del seguimiento de los pacientes y previo a su adiestramiento nutricional, se identificó que un poco más de la mitad de los pacientes presentaban 2 o más factores cardiometabólicos, y que después de la intervención nutricional hubo una disminución en el número de factores (p = 0,011) (Tabla V). Además, se observa que, aun con la eliminación de los pacientes que recibieron algún hipolipemiante, el número de alteraciones cardiometabólicas disminuyó (p = 0,010) (Tabla V).
DISCUSIÓN
Los pacientes con ERC se asocian con varios cambios metabólicos que están relacionados con la presencia de un riesgo cardiovascular más alto. Siendo la dislipidemia, un factor de riesgo conocido para el desarrollo de ateroesclerosis, aunado a que se ha relacionado la dislipidemia con la progresión de la ERC (14).
Nuestros resultados muestran que la alteración cardiometabólica más frecuente fue la hipertrigliceridemia (64 %), seguida de la disminución del c-HDL (32 %) y, por último, la hipercolesterolemia (24 %). En cuanto a la hipertrigliceridemia, nuestros resultados difieren de lo reportado por Bonthuis y cols., quienes realizaron un estudio longitudinal en 976 pacientes de 2 a 19 años en 19 países de Europa, encontrando una prevalencia de dislipidemia en el total de la cohorte del 68 %, siendo la alteración más frecuente la presencia de hipertrigliceridemia en un 32 % (15).
En los pacientes pediátricos, al igual que en la población adulta con factores de riesgo cardiometabólicos, el manejo inicial es el cambio del estilo de vida, destinado a garantizar que los niños reciban los aportes necesarios de nutrientes, tanto en cantidad como en calidad para un adecuado crecimiento y desarrollo, evitando el exceso de grasas en la dieta con un plan dietético saludable, y aumentar la actividad física (16-18). Esto ha demostrado que es capaz de reducir los triglicéridos, el colesterol total, el c-LDL, la obesidad y la resistencia a la insulina sin efectos adversos en el crecimiento y desarrollo de los niños (19). Nuestros resultados muestran que el 48 % de los pacientes tuvieron alguna alteración cardiometabólica antes del adiestramiento nutricional. La obesidad fue el factor cardiometabólico menos frecuente, identificado en un solo paciente (2 %). Es por ello que nuestro estudio se enfocó en el cambio de estilo de la alimentación implementando la guía de alimentación, la cual brindó información acerca de los alimentos de acuerdo con una semaforización para detectar aquellos que se deberían consumir como primera opción y limitar algunos alimentos por precaución. Posteriormente, a los 6 meses de la intervención alimenticia, se observó una disminución del nivel de colesterol del total de pacientes del 24 % al 16 %, del c-LDL elevado del 24,4 al 10 % y de la hipertrigliceridemia del 80,5 % al 62,5 %.
Delucchi y cols. (20) realizaron un estudio de intervención nutricional con una dieta de reducción (30 % del total de calorías de la grasa, < 7 % de grasas saturadas) en 42 pacientes de entre 6 y 20 años de edad con trasplante renal, en donde se observó a las 12 semanas de seguimiento una mejoría de los niveles séricos de triglicéridos y colesterol-LDL, lo cual fue semejante a los resultados de nuestro estudio, en donde se observó una tendencia a disminuir la proporción pacientes con colesterol-LDL elevado (inicial 18 % vs. final 6 %; p = 0,174) y una disminución de la hipertrigliceridemia (80,5 % vs. 62 %, p = 0,073). Por su parte, García y cols. realizaron un ensayo clínico cruzado en niños con ERC y dislipidemia; todos los pacientes recibieron una dieta con 28 % de calorías totales de la grasa y < 8 % de grasas saturadas; a los 3 meses de seguimiento se dividieron en 2 grupos para recibir placebo o simvastatina durante 1 mes. En este estudio se demostró que la simvastatina redujo significativamente los niveles séricos de lípidos (21). En cuanto a nuestro estudio, el plan de alimentación mejoró los niveles de triglicéridos a los 6 meses de seguimiento, independientemente del uso de hipolipemiantes; este efecto se vio modificado por el plan de alimentación ajustado de acuerdo con su edad y las condiciones de la ERC, además de la semaforización de los alimentos, lo cual ayudó a los pacientes y sus cuidadores a entender mejor los alimentos permitidos.
Existe evidencia de que los elementos precursores de la ateroesclerosis, y la producción de placas en la capa íntima de las arterias, pueden producirse en la niñez. La literatura reporta que aproximadamente el 50 % de los adolescentes ya tienen lesiones tempranas de ateroesclerosis y es por ello que surge la preocupación actual de iniciar tempranamente su prevención (22).
En nuestro estudio se demostró que la intervención nutricional fue suficiente para mejorar la hipertrigliceridemia en los niños con ERC. Es importante destacar que los pacientes con ERC tienen múltiples mecanismos intrínsecos de la alteración renal que provoca la dislipidemia, como son la disminución de las principales lipasas responsables de la degradación de los triglicéridos, el aumento de la apoC-III, que incrementa los niveles plasmáticos de triglicéridos, y la disminución de los niveles plasmáticos de la proteína de transferencia de lípidos (23). Entre otros factores por los cuales se puede desarrollar dislipidemia se encuentran las causas exógenas, dentro de las que se encuentran la administración de medicamentos como los esteroides (17); sin embargo, ninguno de nuestros pacientes estaba recibiendo esteroides durante el estudio.
Existieron múltiples limitaciones en el estudio. En primer lugar, el diseño del estudio (estudio de antes y después), no contar con un grupo de comparación y no poder controlar las variables de confusión, las cuales fueron principalmente el uso de un tratamiento farmacológico hipolipemiante en algunos pacientes; en segundo lugar, el tamaño de la muestra, que fue pequeño debido al tipo de patología crónica, y que se excluyeron pacientes del estudio, lo cual redujo más la población; en tercer lugar fue que no todos los pacientes cumplieran adecuadamente con la intervención nutricional.
De acuerdo con nuestros resultados, recomendamos que, en los niños con ERC, además de la modificación del estilo de vida, el asesoramiento dietético debe ser un pilar, fortaleciendo los patrones de ingesta saludable con el objetivo de mejorar los hábitos alimenticios y disminuir la morbimortalidad por enfermedades cardiovasculares, disminuyendo los factores de riesgo del paciente o su intensidad para prevenir las anormalidades vasculares en los niños, por lo que es fundamental la identificación y el tratamiento del paciente en etapas tempranas. Esto apoyado con instrumentos visuales de los alimentos, así como una forma sencilla (como un semáforo) para identificar los alimentos adecuados para el consumo de estos pacientes con ERC. Al identificarse aquellos pacientes con dislipidemia antes del tratamiento dietético más intensivo se pautan valoraciones periódicas más cortas y, de ser necesario, se inicia el tratamiento farmacológico autorizado para la población pediátrica.
En conclusión, la intervención nutricional, utilizando alimentos en tamaño real y semaforizados, esto es, considerando de color rojo aquellos que serán consumidos en menor cantidad, disminuyó las concentraciones séricas de triglicéridos después de 6 meses de la intervención en niños con ERC terminal.