INTRODUCCIÓN
La intervención nutricional juega un papel fundamental en la prevención y tratamiento de la desnutrición relacionada con la enfermedad (DRE) y debe siempre formar parte del cuidado integral de todos los pacientes (1). La nutrición enteral (NE) administrada por sonda nasogástrica, sonda nasoentérica u ostomía (gastrostomía o yeyunostomía) resulta ser una de las estrategias más empleadas en el tratamiento médico nutricional (TMN).
La NE está indicada en los pacientes desnutridos o en riesgo de desnutrición que tienen un tubo digestivo funcionante pero que son incapaces de mantener un estado nutricional adecuado mediante la ingesta oral voluntaria. Los pacientes con pérdida de apetito y patologías crónicas que no pueden cubrir sus requerimientos con alimentación natural o artificial por via oral, las situaciones clínicas que cursan con disfagia orofaríngea (DOF) moderada o grave que condiciona alteraciones de la seguridad y eficacia de la alimentación e hidratación del individuo, y que no se pueden tratar con técnicas de compensación del bolo alimentario (modificaciones de la textura, la viscosidad y el volumen), y los pacientes quirúrgicos y críticos son los candidatos que más habitualmente se benefician de la utilización de esta técnica de nutrición artificial (2).
El aumento de la esperanza de vida y la elevada presencia de la DRE entre la población mayor, la creciente prevalencia de la patología oncológica y neurológica, y la mayor sensibilidad de los profesionales sanitarios en la lucha contra la DRE, entre otras razones, están condicionando un mayor uso de la nutrición enteral por sonda nasogástrica (SNG) o nasoenteral (SNE) como parte del TMN según la recomendación de las diferentes guías clínicas, tanto en el ámbito hospitalario como en el domiciliario (3-5). Además, otras circunstancias, como el reciente tsunami vivido por la pandemia de la COVID-19, han puesto en evidencia esta observación (7).
Se estima que alrededor del 6 % de los pacientes ingresados en un centro hospitalario requieren NE por SNG o SNE (8). Cada vez se hacen más evidentes los problemas asociados a su uso, como arrancamientos y salidas accidentales involuntarias de las mismas. Según diferentes estudios, entre un 40 % y un 62 % (9,10) de las sondas colocadas sin sistemas de retención se desplazan. En los casos de pacientes críticos, el porcentaje de salidas de la sonda oscila entre un 33 % y un 53 %, impactando en la evolución de estos pacientes en muchas ocasiones (11). Algunos autores llaman la atención sobre la necesidad de su reemplazamiento en un 30-50 % de los casos, con las implicaciones de cuidados de salud y costes que estos procedimientos tienen (12). Entre un 28 % y un 59 % de los pacientes requieren hasta tres reemplazos de sonda; además, el riesgo de una nueva pérdida aumenta entre el 2,1 % y el 32 % cuando ha habido una perdida anterior, y el riesgo de neumonía aumenta del 5 % al 36 % después de más de tres reemplazamientos (13,14).
La salida de la sonda de nutrición enteral implica riesgos para la salud del paciente y no solo los que acabamos de comentar; además, limita el poder alcanzar los objetivos terapéuticos nutricionales o los retrasa en el tiempo y aumenta el riesgo de broncoaspiraciones y de molestias durante su reemplazamiento. En muchas ocasiones expone a mayor cantidad de radiación a los pacientes tras las comprobaciones radiológicas necesarias de la colocación de la sonda, sin olvidar la situación de estrés a la que se ve sometido el paciente cada vez que se le recoloca una sonda (13). También, en ocasiones, supone un riesgo para la salud de los profesionales sanitarios, como hemos podido comprobar durante la pandemia de la COVID-19 por la exposición a los aerosoles que se generan durante el procedimiento. Y, por supuesto, no podemos olvidar el aumento de los costes directos (mayor número de radiografías de comprobación, incremento del número de ingresos en Urgencias, inversión de tiempo evitable en el trabajo de enfermería, etc.), los indirectos (disminución de la asistencia laboral del paciente o los familiares por incidencias, infranutrición y deterioro de la situación basal) y los intangibles en relación a la peor calidad de vida y al impacto emocional en los pacientes (13,15).
Se han descrito distintas estrategias para evitar el arrancamiento y la salida accidental de las SNG y SNE, que van desde la intervención directa de los equipos de enfermería con técnicas de vigilancia estrecha, distracciones y persuasión del paciente, pasando por la colocación de manoplas hasta el lazo o la brida nasal (13,15). La revisión sistemática realizada por Brugnolli y cols. (16) en 2014, sobre los sistemas de sujeción de sondas nasogástricas en adultos, concluyó que, si bien estas intervenciones se realizan en un número importante de pacientes, los datos son insuficientes para sugerir una técnica, dispositivo o método que sirva para evitar la salida accidental o el arrancamiento de las SNE frente a otro.
La colocación de una brida nasal es uno de los procedimientos más utilizados. Una brida es un material alargado que se introduce por una narina, gira en la pared posterior del septum nasal y se extrae por la narina contralateral, permitiendo sujetar la sonda (17). Su primera descripción fue realizada en 1980 por Armstrong y colaboradores (18). Estos autores definen la técnica por la que se coloca algún tipo de ancla (sonda de alimentación adicional, cinta umbilical o tubo de goma) alrededor del hueso del vómer o del tabique nasal. La brida se coloca mediante una variedad de métodos y el resultado final es un anclaje a través de una fosa nasal, alrededor del tabique nasal y saliendo por la otra fosa nasal. Ambos extremos de la brida se aseguran juntos al tubo nasoentérico cerca de las fosas nasales, sujetos con una abrazadera que coindice con los French de la sonda nasoentérica. Se han utilizado muchos tipos diferentes de anclajes con diversos grados de éxito. Sin cinta adhesiva en la nariz, la frente o las mejillas, es menos probable que la brida nasal interfiera con heridas, quemaduras, tubos orotraqueales o dispositivos de las vías respiratorias orales (11). En 2009, Gunn y cols. (19) describieron una nueva técnica de brida nasal utilizando un sistema comercial de recuperación magnética unido a una cinta umbilical de 1/8 pulgadas para asegurar las sondas nasoentéticas (Applied Medical Technology, Brecksville, OH, EE UU) con buenos resultados. Las bridas nasales redujeron la extracción accidental de la sonda de un 36 % a un 10 %.
Los sistemas de retención de sondas nasoyeyunales se han prodigado en los últimos años, especialmente en los pacientes pediátricos y en los adultos críticos. Seder y cols. (20), en un ensayo clínico controlado comparando la evolución de pacientes críticos adultos con sondaje nasoentérico con y sin brida nasal, demostraron que, en el grupo de los pacientes con brida, se desprendieron involuntariamente menos sondas que entre los que no tenían brida (18 % frente a 63 %, p < 0,001) y el porcentaje de calorías administradas fue mayor en el grupo de pacientes con brida (mediana del 78 % frente al 62 %, p < 0,016). Un metaanalisis publicado en 2014 (9), que revisa la seguridad de los sondajes con las bridas nasales frente a la simple fijación con sistemas adhesivos en la nariz u otras regiones de la cara, concluye que las bridas nasales parecen ser más efectivas para asegurar las SNE y prevenir sus desplazamientos que la utilización tradicional de la adhesión a la piel para su fijación (odds ratio [OR], 0,16; intervalo de confianza [IC] del 95 %, 0,10-0,27; p < 0,01). El uso de bridas nasales se asociaba a una mayor ratio de complicaciones, comparada con las complicaciones en la piel provocadas por los sistemas adhesivos (OR, 4,27; IC 95 %, 1,79-10,23; p < 0,01). La incidencia de sinusitis no fue diferente en ambos grupos (OR, 0,26; IC 95 %, 0,03-2,28; p = 0,22). Se han descrito nuevos resultados positivos en estudios posteriores de pacientes críticos adultos, mostrando una asociación independiente de la utilización de la brida nasal con una reducción del 80 % en la pérdida inadvertida de la SNE (odds ratio (OR): intervalo de confianza (IC) del 95 %: 0,2: 0,12-0,33, p < 0,0001); mayor duración del uso de la sonda (2,2 días, IC del 95 %: 0,7-3,7, p = 0,004); y una probabilidad casi tres veces mayor de que se utilicen las sondas hasta que ya no se necesiten (OR: 2,8, IC del 95 %: 1,9-4,3, p < 0,0001) (11). La revisión de 3 meses de una unidad de críticos mostró que la colocación de la brida en el primer día de sondaje aseguraba una significativa reducción de las salidas involuntarias de las sondas y una mayor duración del uso de las sondas y la probabilidad de que la sonda alcance la redundancia cuando no requiere más tiempo, con las implicaciones que esto puede tener en la recuperación de los pacientes (11).
Un reciente estudio también ha demostrado los beneficios del sistema de sujeción de la brida nasal en una población pediátrica tras una laringotraqueoplastia, reduciendo significativamente los desplazamientos de las sondas de nutrición; registraron una incidencia de salidas accidentales de la sonda de 9,4 por 100 días en los pacientes sin brida nasal y de 0 en el grupo con brida (IC del 95 %: 6,0-14,0) y 0,0 (IC del 95 %: 0,0-1,9), y una menor exposición radiológica de los menores, así como una reducción de los días de estancia hospitalaria (21).
Como hemos comentado anteriormente, los pacientes que han sufrido un accidente cerebrovascular y presentan disfagia orofaríngea precisan una sonda nasogástrica para la hidratación y nutrición, y para asegurar la toma de la medicación. Brazier y cols. (22) auditaron las extracciones involuntarias de sondas, los métodos utilizados para la sujeción (cinta adhesiva, manoplas, observación especial), las demoras incurridas en la administración de la medicación y la nutrición enteral y los costes. Concluyeron que el 75 % de los pacientes habían perdido la sonda nasogástrica con o sin los métodos de sujeción auditados y esto había contribuido a un retraso significativo de la administración de la medicación de entre 1 y 4 h, a una reducción de la vida útil para la administración de la NE y a un aumento de los costes directos, estimando que se podrían haber ahorrado un 55 % (5979 £) de estos si se hubieran utilizado bridas nasales.
Una revisión realizada para evaluar la efectividad y la aceptabilidad de las manoplas y la brida nasal por parte de pacientes que habían sufrido un ictus y sus familiares, mostró que mas allá de la necesidad de conseguir disponer de evidencia sobre este extremo, que en el momento actual no existe, se hace necesario elaborar protocolos y guías de actuación sobre su utilización, siendo necesario en el proceso de toma de decisiones alcanzar el consenso entre profesionales sanitarios, paciente y/o familiares sobre el mejor método en cada caso para evitar el arrancamiento involuntario o no de las sondas del paciente (23).
Sin embargo, y a pesar de estos buenos resultados comunicados, creemos que el subjetivo aumento percibido del riesgo asociado al uso de la brida nasal como mecanismo retenedor (epistaxis posterior, aparición de sinusitis, daño del septo) ha limitado probablemente su utilización por el personal sanitario en nuestro entorno.
OBJETIVOS
Objetivo principal: revisar la eficacia y la seguridad de este procedimiento en nuestro hospital en una población de pacientes que precisan TMN con NE.
Objetivos secundarios:
MÉTODOS
Estudio observacional retrospectivo en condiciones de práctica clínica habitual en pacientes críticos y no críticos, mayores de 18 años, que precisan, por indicación de su médico responsable, recibir TMN con NE, portadores de sonda nasogástrica y nasoenteral, y que hayan acreditado en su historia el riesgo de arrancamiento accidental repetido, voluntario o fortuito, de la misma durante procesos de agitación o desorientación, o en los que la salida de la sonda implique necesidad de usar técnicas sofisticadas o invasivas para su recolocación (SNY, SNE), resultando estos pacientes subsidiarios de ser tratados con sistema de retención de brida nasal. Se evaluaron los pacientes ingresados en el Hospital Universitario Príncipe de Asturias (HUPA) del 1 de febrero de 2020 al 1 de febrero de 2021.
El equipo de enfermería de la Unidad de Nutrición Clínica y Dietética (UNCyD) del centro fue el encargado de la implantación del total de bridas que se colocaron en todo el centro. El tipo de brida nasal que se utilizó corresponde al sistema comercial CORGRIP NG/NI FEEDING TUBE RETENTION SYSTEM de recuperación magnética unido a una cinta umbilical de 1/8 pulgada (Fig. 1). Resulta ser el único disponible en nuestro país y está distribuido por la compañía Griffols.
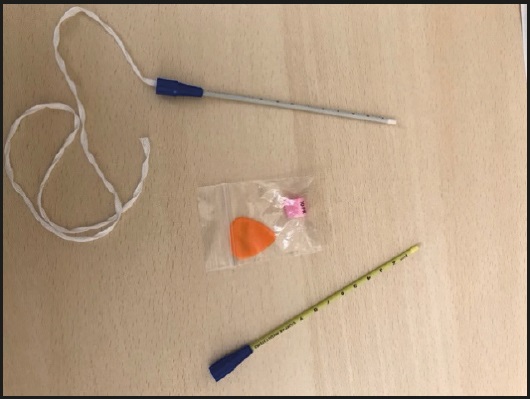
Figura 1. Set comercial de la brida nasal: dos fiadores, uno de ellos con algodón enhebrado; púa (pieza triangular); dos juegos de abrazadera.
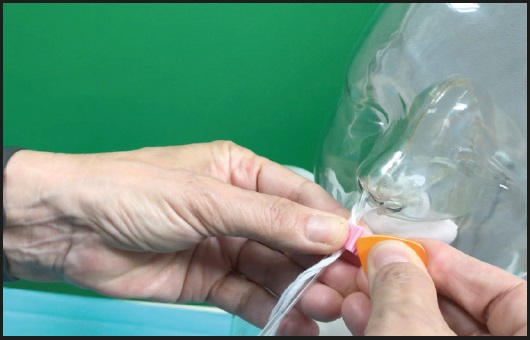
La técnica de embridar con este sistema consiste en introducir la guía de la brida previamente lubricada por una narina y atravesar la cavidad nasal hasta aproximadamente 7-8 cm, pasando el septum e introduciéndose en la nasofaringe. Posteriormente, se introduce la combinación del catéter-fiador por la otra narina. Una vez introducido, se retira el fiador y los imanes de la guía y el catéter se unen, escuchándose un “clic”. Entonces se puede retirar la guía (10).
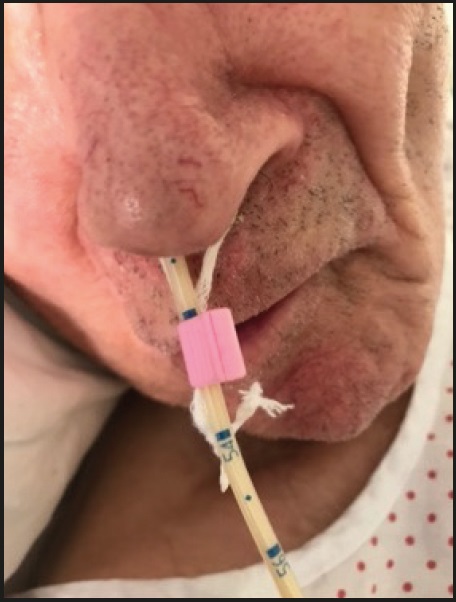
Cada set lleva dos juegos de abrazadera que deben coincidir con los French de la sonda colocada y una púa que se utiliza para poder liberar la abrazadera sin necesidad de cortar la brida (Fig. 2). La colocación de esparadrapo alrededor de la sonda para evitar la movilización de la abrazadera se puede realizar de manera sistemática (Fig. 3). En esta dirección web, una de las firmantes de este trabajo realiza una simulación de cómo se debe realizar esta técnica de colocación en la práctica (https://youtu.be/dKDU4JBTqNI).
Se recogieron las siguientes variables de la historia clinica electrónica (sistema HCIS) de los pacientes incluidos: edad, sexo, patología por la que requirieron la SNG o SNE, motivo de colocación de la brida, número de salidas de sonda (accidentales o por arrancamiento) antes y después de la colocación de la brida y posibles complicaciones asociadas, durante las hospitalizaciones y en el periodo ambulatorio, hasta la finalización del soporte nutricional enteral o hasta el momento de la revisión si se mantenía el soporte con sonda. En el caso de que se mantuviese la nutrición por sonda al alta, se realizó un seguimiento en el sistema HCIS y HORUS (plataforma informática que permite a los profesionales sanitarios del Servicio Madrileño de Salud compartir información clínica de los pacientes que hayan sido atendidos en centros de nuestra red sanitaria, independientemente de donde se haya generado la información, de quien la haya generado y del lugar en que esté almacenada) para registrar posibles notificaciones de incidencias (complicaciones, salidas o retiradas de sonda).
ANÁLISIS ESTADÍSTICO
El tamaño muestral de este estudio está constituido por todos los pacientes evaluados en el centro que hayan tenido colocada una brida nasal durante el periodo de estudio establecido.
El análisis de los datos se realizó utilizando el programa de análisis estadístico IBM SPSS Statistics 27.0. Se realizó un análisis descriptivo de las variables recogidas en el estudio.
Para describir las variables cualitativas se calcularon las frecuencias relativas y absolutas. En el caso de las variables cuantitativas se calcularon las medidas de centralidad y dispersión (media, mediana, desviación estándar, error estándar, cuartiles, rango, mínimo y máximo). Se evaluó la distribución normal de los datos cuantitativos. Para ambos tipos de variables, las estadísticas descriptivas se calcularon en base a datos válidos, es decir, no habrá procesamiento de datos faltantes. Para el contraste de hipótesis, las pruebas univariadas empleadas fueron la del chi cuadrado para variables cualitativas y las pruebas t de Student y ANOVA para variables cualitativas dicotómicas y no dicotómicas, respectivamente. Se estableció un intervalo de confianza del 95 % para determinar la significación estadística.
ASPECTOS ÉTICOS Y LEGALES
El estudio se ha llevado a cabo de acuerdo con las normas de buena práctica clínica, descritas en las directrices tripartitas armonizadas de GCP (Conferencia Internacional sobre Armonización, ICH, 1996). Con el fin de preservar la confidencialidad de los datos de cada participante del estudio, todas las herramientas electrónicas, así como los documentos impresos utilizados, fueron codificados de tal forma que no puedan vincularse a ningún participante, disponiendo de un formulario de trazabilidad para el seguimiento adecuado del paciente. Este formulario de trazabilidad fue guardado y protegido mediante contraseña por dos miembros del equipo investigador. Además, se ajustó la gestión de estos datos al Reglamento del Parlamento Europeo y del Consejo, de 27 de abril de 2016, relativo a la protección de las personas físicas en lo que respecta al tratamiento de datos personales y la libre circulación de dichos datos, y en aquellos aspectos que no estén estipulados se siguió la vigente Ley Orgánica 3/2018, de 5 de diciembre, de Protección de Datos de Carácter Personal y garantía de los derechos digitales.
El estudio fue aprobado por el CEIM (Comité de Ética de la Investigación con Medicamentos) del Hospital Universitario Príncipe de Asturias.
RESULTADOS
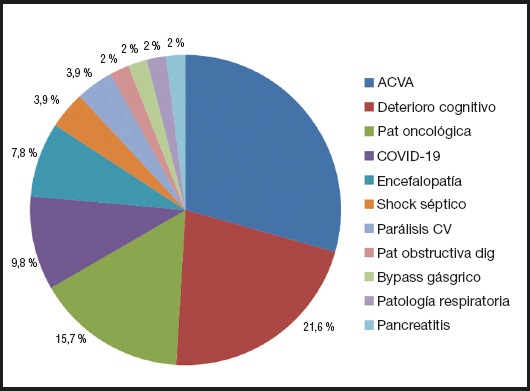
Durante el periodo de estudio se colocó a 51 pacientes una sonda nasogástrica o nasoenteral con el sistema de sujeción de brida nasal, de los cuales 18 eran mujeres y 33 hombres. La mediana de edad de los sujetos estudiados fue de 73 años (37-96) (la media es 72 ± 14,828). La patología de base de los pacientes queda recogida en la figura 4, siendo en nuestra muestra el grupo más numeroso los pacientes que presentaban un accidente cerebrovascular agudo (ACVA) (29,4 %) y los que tenían deterioro cognitivo en distintos grados de evolución (21,6 %). La indicación de la utilización de la sonda nasogástrica o nasoenteral para la administración de la NE se estableció en un 54,9 0% de la muestra por la presencia de DOF de origen neurológico, en el 17,6 % por rechazo de la ingesta; la disfagia mecánica en neoplasias de cabeza y cuello con progresión tumoral o parálisis de cuerdas vocales fue la causa de indicación de nutrición enteral por SNG en un 7,9 %. Por último, 4 pacientes (7,8 %) eran casos críticos con intubación orotraqueal.
La indicación de colocación de la brida fue consensuada por el equipo de enfermería, los médicos responsables y el paciente o la familia, según la situación individual de cada uno. Se evaluó el motivo de indicación de la brida nasal, siendo las repetidas salidas accidentales o por autorretirada la causa más frecuente de indicación (88,2 %). En los pacientes con esta indicación, la mediana de salidas de la sonda por paciente hasta la colocación de la brida fue de 3 ± 1,15 (0-8). Tras la colocación de la brida, la mediana de salidas de la sonda fue de 0,00 ± 0,596 (0-3) salidas por paciente hasta la finalización del soporte nutricional con sonda o hasta el periodo de tiempo incluido en el estudio (Fig. 5).
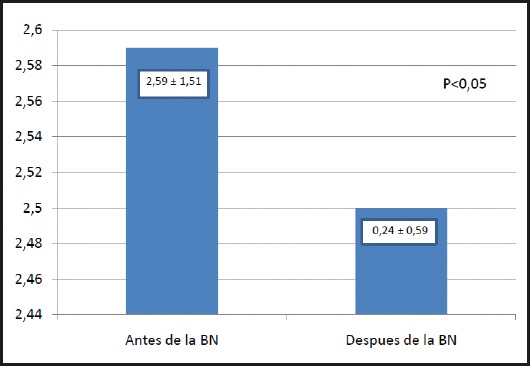
Figura 5. Número de salidas de sonda por paciente antes y después de la colocación de la brida nasal.
La segunda causa más frecuente de indicación (11,8 %) fue la prevención de la salida de la sonda para evitar recolocaciones de sonda dificultosas (sonda nasoyeyunal, necesidad de colocación de sonda por radiología intervencionista o apoyo de fibroscopio, así como patología tumoral estenosante que comprometa la luz digestiva). Evidenciamos diferencias significativas entre los arrancamientos accidentales y las autorretiradas de las SNG y SNE antes y después de la colocación de la BN (2,59 ± 1,512 vs. 0,24 ± 0,596; p < 0,05).
La sonda con brida nasal tuvo un tiempo de uso medio de 59,7 días y una mediana de 35 días (3-221). Los motivos de finalización de la nutrición enteral fueron la resolución del motivo de indicación de la misma, la realización de una gastrostomía por indicación de nutrición enteral a largo plazo o el fallecimiento del paciente. En los casos en los que la sonda no se había retirado, se contabilizó el periodo desde la colocación de SNE con brida hasta la finalización de la inclusión de pacientes en el estudio.
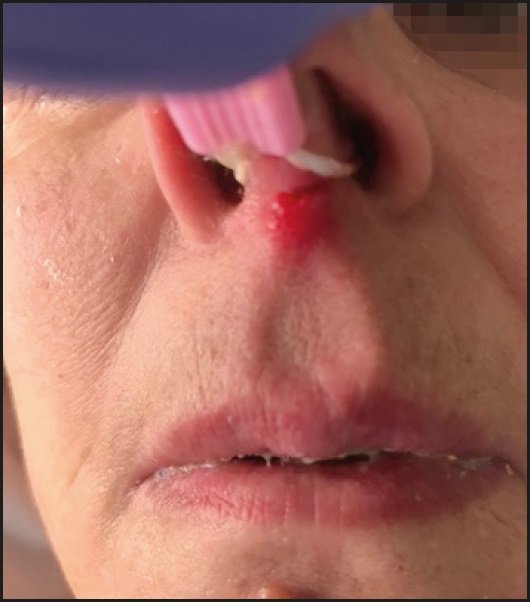
Solo en un caso de los 51 pacientes incluidos en el estudio se produjo una complicación cutánea, con el diagnóstico de úlcera por presión en el tabique nasal. La aparición de la úlcera, a los 9 días de la colocación de la brida, se relacionó con un posible exceso de tensión en la implantación (Fig. 3). Se realizaron curas locales de la úlcera con undecilenamidopropil betaína y polihexanida al 0,1 %, y se utilizaron un protector de piel y cobertura de silicona, sin observarse más incidencias relacionadas o complicaciones posteriores de la úlcera. No se registraron epistaxis ni cuadros de sinusitis, ni se notificaron complicaciones relacionadas con la presencia de cuerpo extraño.
En uno de los casos en que el paciente era consumidor activo de cocaína inhalada se realizó una exploración con fibroscopio por parte del Servicio de Otorrinolaringología para comprobar la integridad de las estructuras nasales antes y después de la colocación de la brida, no observándose daños en las mismas.
Ocho pacientes (15,7 %) fallecieron en el curso de su enfermedad siendo portadores de SNG y BN. A 11 pacientes (15,7 %) se les retiró la BN y la SNG porque pasaron a recibir alimentación natural oral y suplementos nutricionales por vía oral, y a 4 pacientes (7,8 %) se les retiró porque precisaron gastrostomía percutánea. En 5 de estos sujetos de la muestra (9,8 %) se retiró la brida por desconocimiento del sistema en el centro sociosanitario o en el servicio de urgencias. En los pacientes que se mantuvieron ingresados no hubo retiradas no justificadas del sistema de brida.
DISCUSIÓN
La brida nasal resulta una técnica de sujeción de sondas nasogástricas y nasoenterales de gran utilidad para evitar la retirada accidental y el arrancamiento en pacientes que precisan TMN con nutrición enteral, especialmente utilizada en población infantil y adultos críticos. Como hemos visto anteriormente, existen dos tipos de brida, con diferencia en la técnica de aplicación. En uno de los tipos, las puntas distales de la brida son desplazadas a través de cada narina, retornando hacia la orofaringe y atándose para forma un nudo. Después se tira del nudo de una de las narinas, acortando, y las puntas distales se tensan para formar la brida. La otra técnica se basa en el uso del CORGRIP NG/FEEDING TUBE RETETNION SYSTEM, un dispositivo que utiliza un sistema magnético para facilitar la formación de la brida alrededor del septum nasal. El uso de la brida nasal en el Hospital Universitario Príncipe de Asturias tiene un corto tiempo de trayectoria. El equipo de enfermería de la UNCyD del centro se ha entrenado en la segunda técnica comentada, utilizando el dispositivo de CORGRIP NG.
En nuestro estudio se numeraron las salidas de sonda en el periodo pre y poscolocación de la brida nasal, con una media de 2,59 ± 1,51 salidas previas, y un 81,63 % de los pacientes no tuvieron movilizaciones tras la colocación de la brida. En un estudio con 26 pacientes, la media de salidas fue de 3,6 antes de la colocación de la sonda y este índice se redujo tras la colocación de la brida al 14,2 % de los pacientes (2). Dos de nuestros pacientes fueron capaces de autorretirarse la sonda a pesar de la brida por la posibilidad de introducir el dedo en el espacio de la brida, por lo que una técnica de implantación de la abrazadera más cerca del orificio nasal podría haber evitado la retirada de la sonda (Figs. 6 y 7). La resistencia de este sistema de brida nasal a la fuerza imprimida para un arrancamiento ha sido estudiada por un grupo de investigadores en una cabeza de oveja, resultando ser la brida capaz de resistir hasta 15,5 kg sin producir lesiones en el septo. En este estudio, el sistema de brida pudo fijar la sonda nasogástrica sin deslizamiento o daño a pesos mas altos que la sutura en el tabique anterior, siendo este sistema utilizado ocasionalmente por los expertos en otorrinolaringología para cirugías complejas. Aunque se requiere profundizar más, investigando este punto, este hecho lo convierte en una estrategia terapéutica adecuada para algunas cirugías de cabeza y cuello (24).
En nuestra muestra se registraron pocas complicaciones y todas de índole menor. La epistaxis menor ha sido una de las principales complicaciones descritas en las series, notificándose hasta en un 21,4 % de los sujetos incluidos en un estudio prospectivo de 28 pacientes (9). Este porcentaje es superior al observado en nuestra muestra, a pesar de que el 35 % de nuestros pacientes habían sufrido un ACVA y en su mayoría se encontraban antiagregados. En la mayoría de las publicaciones se ha relacionado la epistaxis con la técnica de implantación de la brida. Con esta información se podría inferir que una adecuada selección de los pacientes subsidiarios y un entrenamiento adecuado en la técnica de implantación lograrían reducir el riesgo de epistaxis.
Por otro lado, la úlcera por presión en el septo nasal ha tenido una prevalencia de hasta el 13 % en una muestra de 438 pacientes, encontrándose una diferencia estadísticamente significativa con respecto al grupo de control, de pacientes con SNE sin brida (9). En otros estudios no se halló ninguna diferencia estadísticamente significativa (25). Se sugiere que la técnica de colocación puede disminuir el riesgo de aparición de complicaciones cutáneas. La excesiva tensión en la brida puede causar necrosis por presión en el tejido, con consiguiente ulceración. Además, a mayor tiempo de mantenimiento de la sonda, más riesgo de complicación cutánea. En nuestra serie, solo un paciente presento una lesión cutánea.
No se produjeron episodios de sinusitis en nuestra muestra. Tampoco en 57 de los pacientes de dos estudios incluidos en uno de los metaanálisis revisados frente a un 5 % de casos con sondas fijadas con adhesivo, sin encontrarse diferencias estadísticamente significativas entre los dos grupos (9). En nuestra opinión, el entrenamiento para realizar el procedimiento de embridamiento con el dispositivo elegido resulta fundamental para evitar también otras complicaciones no advertidas en el momento de la colocación. Se han descrito casos de lesiones por cuerpo extraño por permanencia del estilete como parte del sistema de la brida (26) o de pérdida y desplazamiento de la pieza magnética (27). Ninguna de estas complicaciones fue advertida en la muestra estudiada.
Nuestro estudio contribuye a aumentar el conocimiento de la utilización de la brida nasal como sistema de sujeción de sondas gástricas y enterales en colectivos de pacientes menos estudiados, ya que la mayoría de los estudios de la literatura se centran en los pacientes críticos adultos y en los pacientes pediátricos. Los sujetos incluidos en el estudio son pacientes adultos en riesgo de desnutrición o desnutridos con patología neurológica (ACVA y/o deterioro cognitivo por enfermedad neurodegenerativa) u oncológica que condicionaba su ingesta. Muchos de estos pacientes sufren salidas accidentales de las sondas por las que reciben medicación, hidratación y nutrición, condicionando menores aportes y un impacto negativo en los tiempos terapéuticos, el estado nutricional y la evolución clínica (20,28).
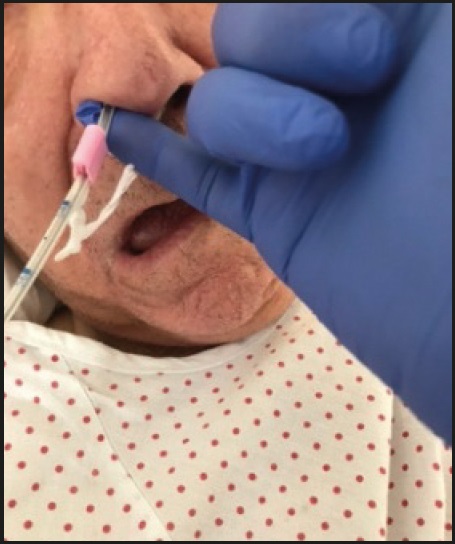
La falta de conocimiento de este tipo de dispositivos puede condicionar mala praxis, como ocurre cuando se corta el sistema de brida ante problemas locales no relacionados, siendo evitable la retirada de la brida con el uso de la púa (Fig. 8). Se necesitan programas formativos que actualicen esta información a todo el equipo de enfermería y que permitan entrenar a los profesionales de enfermería en la técnica de embridar las SNG y SNE. Así mismo, resulta imprescindible incorporar en los protocolos de actuación de los TMN las consideraciones necesarias que definan la indicación de la colocación de la brida nasal para hacer un uso racional de los recursos y magnificar sus beneficios.
En nuestra muestra, una elevada proporción de pacientes mantuvieron su nutrición enteral con el sistema de retención con brida de forma ambulatoria, permitiéndoles alcanzar los objetivos terapéuticos. En la revisión bibliográfica realizada no se han encontrado muestras de pacientes ambulatorios. Son necesarios ulteriores estudios centrados en el paciente ambulatorio portador de SNE con brida nasal para adquirir más evidencias que nos permitan racionalizar su uso en este grupo poblacional.
CONCLUSIONES Y APLICABILIDAD EN LA PRÁCTICA CLINICA
A pesar de la corta trayectoria en el manejo de la brida nasal en el Hospital Universitario Príncipe de Asturias, consideramos que el beneficio del uso de este dispositivo de sujeción de las sondas es superior al riesgo. La ausencia de complicaciones frecuentes o graves es un fundamento para apoyar el uso de la brida nasal. La disminución de las salidas accidentales o autorretiradas de la sonda puede suponer un beneficio a nivel de la salud física y mental del paciente, evitando sujeciones mecánicas y sobreexposición radiológica, disminuyendo el riesgo de broncoaspiración y optimizando su bienestar. Además, puede suponer beneficios a nivel económico para el sistema porque permite optimizar el uso de recursos.
Un valor añadido de este estudio es la inclusión en nuestra muestra de pacientes hospitalizados agudos no críticos con diferentes patologías, si comparamos con la literatura disponible centrada en paciente críticos adultos y niños. Esta circunstancia nos permite proponer un mayor número de indicaciones para la aplicación de este sistema de retención.
Por otro lado, el conocimiento de la existencia de la brida ofrece una posibilidad de uso como opción intermedia entre la sonda enteral y la decisión definitiva de realización de una gastrostomía para los pacientes cuya evolución clínica y necesidad de nutrición enteral a medio/largo plazo no está clara o si no existe acuerdo entre el equipo sanitario y el paciente y sus familiares en la indicación.
Resulta evidente que la formación de los equipos de enfermería es necesaria para mantener una baja incidencia de complicaciones, realizar el procedimiento de forma adecuada y establecer un uso racional de esta medida.
LIMITACIONES DEL ESTUDIO Y ÁREAS A MEJORAR
El pequeño tamaño muestral del estudio resulta un factor limitante. Sin embargo, consideramos que la escasa información comunicada de pacientes no críticos hasta la fecha sobre la brida nasal hace que este dispositivo tenga una aplicación inferior a su potencial uso, contribuyendo este estudio a construir un cuerpo de evidencia.
De igual modo, al tratarse de un estudio retrospectivo en práctica clínica habitual, en el que se incluye el periodo ambulatorio y hospitalario, la ausencia de seguimiento directo de los pacientes portadores de brida hasta la finalización de la nutrición enteral que pasa a control por su médico de atención primaria, o geriatra en muchos casos, presumiblemente puede condicionar una pérdida de información en relación a las complicaciones que puedan no haber sido recogidas en la historia clínica electrónica a pesar de todos nuestros esfuerzos en encontrarlas a través de la plataforma HORUS.
Dada la falta de conocimiento del sistema observado entre los profesionales sanitarios, se hace imprescindible la implantación de métodos de información y formación para otros servicios como Urgencias y centros sociosanitarios, para evitar perder la brida por desconocimiento del sistema si se requiere un cambio de sonda.
Las enfermeras de la UNCyD del HUPA, aprovechando el interés en las nuevas tecnologías de los programas formativos, han realizado un video de corta duración, explicando las indicaciones, inserción y cuidados enfermeros de la brida nasal, que se ha colgado en la intranet del hospital para poder llegar de forma eficaz y sencilla a todo el personal de enfermería del hospital. Este video también se ha compartido en redes sociales en la dirección https://youtu.be/dKDU4JBTqNI, como hemos comentado al explicar la metodología del estudio en esta publicación.