INTRODUCCIÓN
Las fracturas osteoporóticas suponen una importante carga asistencial y se asocian con un gran impacto socioeconómico en los países desarrollados (1). La prevalencia global de las fracturas de cadera cada año es muy alta y provoca una discapacidad significativa, complicaciones graves y elevadas tasas de mortalidad (2,3). En España, se estima que hay entre 40.000 y 45.000 fracturas de cadera al año, y se prevé que este número continúe creciendo, sobre todo entre la población anciana (4). Estas fracturas pueden producirse a cualquier edad, pero el 90 % ocurren en mayores de 65 años, con una edad media de 80,3 años, y con predominancia del sexo femenino, debido al mayor riesgo de osteoporosis después de la menopausia (5). El envejecimiento suele ir acompañado de una pérdida de masa muscular, un aumento de masa grasa y una disminución de la densidad ósea. Estos cambios serían las responsables, junto a otros muchos factores (deterioro visual, cognitivo, comorbilidades, etc.) de la mayor frecuencia de fracturas de cadera en edades avanzadas (6).
Algunos de los factores de riesgo para la osteoporosis son complejos debido a los múltiples mecanismos involucrados, como es el caso de la diabetes. La diabetes mellitus tipo 2 (DM2), más allá de alterar el metabolismo glucídico, lipídico y proteico, también causa una desregulación del calcio, fósforo y magnesio y, posteriormente, promueve una serie de complicaciones, como neuropatías, enfermedades cardiovasculares, vasculopatías periféricas, retinianas y alteraciones del metabolismo óseo (7,8). Los efectos de la diabetes en el hueso son complejos. Aunque la mayoría de los estudios coinciden en que la diabetes aumenta el riesgo de fracturas (9-11), la asociación entre la DM2 y la pérdida de densidad mineral ósea (DMO) ha sido inconsistente, con datos abundantes que muestran una densidad ósea inicial mayor en personas con DM2 (12-14). Esto sugiere que bajo el aumento del riesgo de fracturas en estos enfermos subyacen otras posibles causas, pudiendo ser la calidad del hueso uno de los factores críticos para el desarrollo de fracturas (15), así como la presencia de osteosarcopenia (16). Además, otras complicaciones crónicas de la DM actúan en paralelo por mecanismos diferentes, como ocurre en el caso de la disfunción renal, produciendo déficit de vitamina D e hiperparatiroidismo secundario, con el consiguiente aumento de la resorción ósea, malabsorción de calcio e hipercalciuria. Además, algunos hipoglucemiantes orales, como las glitazonas, producen una pérdida acelerada de masa ósea y, por consecuente, el aumento de la fragilidad ósea (17).
Cuando ocurre una fractura de cadera, los esfuerzos se deben dirigir a la realización de una intervención rápida y segura para reducir al máximo las complicaciones médicas y quirúrgicas, teniendo en cuenta el peor pronóstico que tienen los pacientes con diabetes/hiperglucemia en este escenario clínico (18). Un manejo multidisciplinar coordinado, tanto en el pre como en el posoperatorio, es fundamental para que el paciente pueda recuperar su capacidad funcional previa (19). Además, la prevalencia de desnutrición en pacientes con fractura de cadera puede llegar hasta el 45 %, dependiendo de la herramienta utilizada para su diagnóstico (20), por lo que es importante identificar a los pacientes desnutridos, y asignar recursos adecuados para prevenir la desnutrición a través de la detección e intervención tempranas. En adición, las enfermedades o lesiones agudas, como la fractura de cadera, pueden generar respuestas catabólicas e inflamatorias que resultan en desnutrición relacionada con la enfermedad y sarcopenia, lo que agrava el estado clínico del paciente (21). Por lo tanto, un abordaje óptimo de la desnutrición puede mejorar los resultados clínicos, acortar la estancia hospitalaria y facilitar la vuelta a las actividades cotidianas del paciente después de una fractura de cadera (22). A continuación, se presenta el resultado del consenso de expertos y las respuestas de los panelistas sobre su manejo en el día a día de los pacientes con diabetes/hiperglucemia hospitalizados en planta (no críticos) con fractura de cadera.
RESULTADOS
FACTORES DE RIESGO Y CRIBADO DE LA DESNUTRICIÓN
En la tabla I se muestran las recomendaciones consensuadas por el comité científico en relación con los factores de riesgo y el cribado de la desnutrición, y las respuestas de los panelistas a cada afirmación. Los expertos consensuaron que la diabetes se asocia con un mayor riesgo de desnutrición, aunque solo el 67,8 % de los panelistas opinaron así. Hubo casi una completa unanimidad (93,3 %) en la alta prevalencia de desnutrición o riesgo de desnutrición entre los pacientes con diabetes hospitalizados con fractura de cadera y sus factores de riesgo inherentes. El 48,9 % de los panelistas informó que realizaba un cribado nutricional al ingreso. Para el cribado nutricional, la herramienta Mini Nutritional Assessment, versión corta (MNA-SF) (23) fue la preferida tanto por los expertos como por los panelistas que lo llevaban a cabo. En general, tanto la hiperglucemia como la variabilidad glucémica durante la estancia hospitalaria se consideraron factores de mal pronóstico evolutivo.
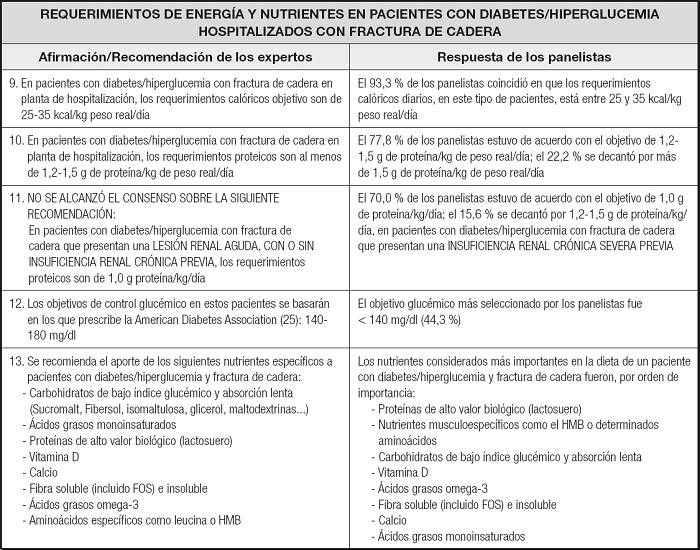
REQUERIMIENTOS DE ENERGíA Y NUTRIENTES
Como se muestra en la tabla II, los requerimientos calóricos y proteicos diarios, según la práctica clínica de los panelistas, coincidieron en general con los recomendados por los expertos. No hubo consenso entre los expertos sobre los requerimientos proteicos en pacientes con insuficiencia renal. Los expertos recomendaron los objetivos glucémicos prescritos por la Asociación Americana de Diabetes (ADA) para pacientes hospitalizados (25), mientras que la opinión predominante entre los panelistas fue mantener el nivel de glucemia en ayunas por debajo de 140 mg/dl. Expertos y panelistas coincidieron en los nutrientes más importantes que hay aportar en la dieta de los pacientes con diabetes/hiperglucemia y fractura de cadera.
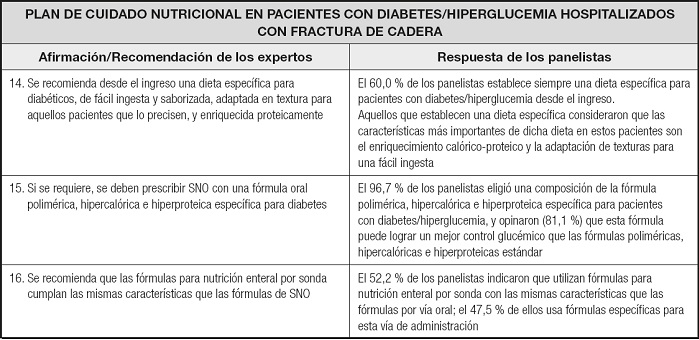
PLAN DE CUIDADO NUTRICIONAL (ORAL Y POR SONDA)
Los expertos recomendaron establecer una dieta específica para diabetes desde el ingreso del paciente, adaptada en gran medida para facilitar su ingesta (Tabla III). Solo el 60,0 % de los panelistas informaron de que establecían una dieta específica, dándole la mayor importancia al enriquecimiento calórico-proteico de la dieta. Hubo consenso entre los expertos y los panelistas sobre la idoneidad de la suplementación nutricional oral con una fórmula polimérica, hipercalórica e hiperproteica específica para diabetes para pacientes con diabetes/hiperglucemia y fractura de cadera. Según los expertos, las fórmulas para nutrición enteral por sonda deben cumplir las mismas características que las fórmulas de nutrición enteral oral.
DISCUSIÓN
Las fracturas de cadera son una de las causas más comunes de ingreso hospitalario y generan una importante carga de morbilidad y mortalidad entre los pacientes mayores (3,26). La incidencia de estas fracturas continúa aumentando en la mayoría de los países desarrollados, en paralelo al creciente envejecimiento de la población, incrementando la necesidad de recursos sanitarios y los costes socioeconómicos derivados (27,28). Dada la carga de mortalidad, morbilidad y costes asociados, es de gran interés mejorar los resultados clínicos después de una fractura de cadera. En el momento del ingreso hospitalario, los pacientes con una fractura de cadera a menudo presentan un estado nutricional deficiente, que puede deteriorarse aún más debido al estrés físico y psicológico de la hospitalización y la cirugía (29).
Otras razones planteadas por los expertos y los panelistas fueron la anorexia, la alteración de la consciencia o delirio y la sarcopenia. La desnutrición provoca un mayor riesgo de mortalidad y morbilidad y puede poner en peligro la recuperación (30), por lo que recomendamos detectarla cuanto antes utilizando herramientas de cribado adecuadas, como la Mini Nutritional Assessment-short form o la Malnutrition Universal Screening Tool. Las intervenciones nutricionales, como la administración de suplementos nutricionales por vía oral o por sonda, que aportan mayor contenido en energía, proteínas, vitaminas y minerales, antes y después de la cirugía, pueden mejorar la recuperación (20,31).
La presencia de DM2 no solo es un importante factor en el riesgo de fractura de cadera, sino que juega un papel fundamental en la evolución de la recuperación (18). Tanto expertos como panelistas estuvieron de acuerdo en que la hiperglucemia y la variabilidad glucémica durante la hospitalización son un factor de mal pronóstico evolutivo. Algunos estudios han relacionado la diabetes/hiperglucemia con un empeoramiento o retraso de la curación de las fracturas (32,33), lo que pone de manifiesto la importancia del control glucémico para optimizar la recuperación (34). Sin embargo, no se alcanzó el consenso respecto a que la hiperglucemia en el momento del ingreso por fractura de cadera sea más relevante como factor de mal pronóstico que el control glucémico evaluado por la HbA1c. Las últimas guías ADA sobre la diabetes en pacientes hospitalizados recomiendan unos objetivos glucémicos de 140-180 mg/dl, aunque se puede reducir a < 140 mg/dl en algunos pacientes seleccionados con bajo riesgo de hipoglucemia (25). La mayoría de los panelistas eligieron este límite.
Los requerimientos de energía y proteínas aumentan en los pacientes con fractura de cadera; a menudo tienen una ingesta calórica más baja además de un mayor requerimiento de energía debido a su estado inflamatorio (20). Respecto al aporte proteico, no existe una recomendación oficial específica para los pacientes que se recuperan de una fractura de cadera, pero los expertos, en consonancia con lo opinado por los panelistas, recomendaron una ingesta de 1,2-1,5 g de proteína/kg de peso real/día, de acuerdo con varios documentos de consenso (35,36). En el caso de pacientes con insuficiencia renal, las últimas guías ESPEN recomiendan un aporte inicial de 1,0 g proteína/kg/día, con un aumento gradual hasta 1,3 g/kg/día si se tolera, y un aporte mayor en aquellos que reciben terapia de reemplazo renal (37). En general, los expertos y los panelistas destacaron la importancia del aporte de proteínas de alto valor biológico y de nutrientes musculoespecíficos, como la leucina o el hidroximetilbutirato, en la dieta de los pacientes con fractura de cadera. Con respecto a los micronutrientes, una ingesta suficiente de vitamina D y calcio son esenciales para la salud musculoesquelética (38).
Proporcionar alimentos con buena palatabilidad y el estímulo de los pacientes/cuidadores son importantes para lograr una ingesta de energía y nutrientes deseada. La presencia de deterioro cognitivo en pacientes con fractura de cadera puede afectar negativamente a la ingesta de energía y proteínas en la dieta (39). Si no se alcanzan los requerimientos energéticos, los expertos y los panelistas de nuestro estudio recomendaron suplementar con una fórmula oral polimérica, hipercalórica e hiperproteica específica para diabetes, que en general consideraron mejor para un control glucémico adecuado.
En conclusión, las personas con diabetes que experimentan una fractura de cadera a menudo están en riesgo de o presentan desnutrición, agravada en ocasiones por una ingesta dietética insuficiente durante la hospitalización y el componente inflamatorio de su lesión. El manejo nutricional de estos pacientes es crucial para reducir el deterioro funcional, la mortalidad y las complicaciones, siempre manteniendo un control glucémico adecuado. Las fórmulas específicas para diabetes han demostrado beneficios en este sentido. El asesoramiento y el control nutricionales pueden extenderse después del alta hospitalaria y durante la rehabilitación.