INTRODUCCIÓN
Las personas con diabetes son más propensas a padecer enfermedades cardiovasculares y cerebrovasculares, osteoporosis, cáncer y otras comorbilidades, lo que se asocia con un riesgo elevado de requerir una intervención quirúrgica a lo largo de su vida (1). Además, los pacientes con diabetes también pueden tener un mayor riesgo de complicaciones sobre todo en caso de control metabólico inadecuado, cuando se someten a una cirugía, lo que prolonga la estancia hospitalaria, aumenta la carga económica y eleva la mortalidad (2-4). La hiperglucemia, la hipoglucemia y la variabilidad glucémica agravan el estado clínico de estos pacientes y aumentan la incidencia de eventos adversos relacionados con la cirugía (2), mientras que la hiperglucemia (≥ 180 mg/dl) inmediatamente antes de la operación eleva el riesgo de complicaciones, de reingresos y de reintervenciones (5).
La hiperglucemia durante la cirugía en un paciente con o sin diabetes puede estar mediada por lo siguiente: a) el estrés asociado con el procedimiento, que altera el equilibrio entre la síntesis y la oxidación de la glucosa (6); b) la inflamación, que puede interferir en la captación de glucosa periférica promoviendo un estado de resistencia a la insulina (6); c) el uso de dexametasona para la prevención de las náuseas y los vómitos posoperatorios (6,7); y d) la administración de anestésicos volátiles que provocan una disminución de la secreción de insulina (7). La hiperglucemia se asocia con malos resultados, como infecciones posoperatorias, insuficiencia renal aguda, infarto agudo de miocardio, aumento de la mortalidad a los 30 días y estancias hospitalarias en general, y en la unidad de cuidados intensivos (UCI) en particular, más largas (7). Se conoce que entre el 12 % y el 30 % de los pacientes sin antecedentes de diabetes pueden experimentar hiperglucemia de estrés durante la cirugía y el posoperatorio (8).
Diversos estudios han demostrado que el control glucémico en pacientes con diabetes con un régimen terapéutico adecuado, en cirugía cardíaca (9) y cirugía ortopédica (10), puede reducir en gran medida la incidencia de trastornos del metabolismo de la glucosa y de complicaciones posoperatorias, logrando mejores resultados quirúrgicos (11). A pesar de la evidencia de la importancia del control glucémico en el entorno perioperatorio, no se ha determinado un protocolo óptimo de tratamiento para reducir la glucemia. Además, la preocupación por los resultados adversos asociados con la hipoglucemia a veces puede dar lugar a una estrategia más conservadora que permita un rango glucémico más alto (12).
La incidencia de desnutrición en pacientes quirúrgicos con diabetes es dos veces mayor que en pacientes sin alteraciones en la glucemia (13). La hospitalización por sí misma representa un evento estresante, lo que, unido a otros factores asociados a procedimientos diagnósticos y terapéuticos, conlleva un deterioro del estado nutricional durante la estancia hospitalaria. Varios estudios indican la existencia de una asociación entre un estado nutricional deficiente y resultados adversos en pacientes quirúrgicos (14-16), mientras que un estudio prospectivo ha demostrado que la intervención nutricional preoperatoria mejora el pronóstico en pacientes con desnutrición sometidos a una artroplastia articular (17). Puesto que una rehabilitación exitosa después de una intervención quirúrgica está determinada en parte por el estado de salud de los pacientes durante el periodo perioperatorio, los cirujanos tienen la oportunidad de identificar y abordar la desnutrición como un factor de riesgo modificable, con el fin de reducir las complicaciones posoperatorias en la medida de lo posible (18).
A continuación, se presentan los resultados del consenso de expertos y las respuestas de los panelistas sobre el manejo nutricional en la práctica clínica habitual de los pacientes con diabetes/hiperglucemia hospitalizados en planta (no críticos) en el periodo perioperatorio.
RESULTADOS
FACTORES DE RIESGO Y CRIBADO DE LA DESNUTRICIÓN
En la tabla I se muestran las recomendaciones consensuadas por el comité de expertos sobre los factores de riesgo relacionados con una cirugía mayor y el cribado de la desnutrición, y las respuestas de los panelistas a cada afirmación. Los expertos consensuaron la idoneidad de efectuar un cribado nutricional a todos los pacientes con diabetes/hiperglucemia que vayan a someterse a cirugía mayor, así como la valoración nutricional completa si el cribado tiene un resultado positivo (incluyendo valoración morfofuncional). Solo el 46 % de los panelistas indicaron que realizan un cribado nutricional a todos los pacientes con diabetes/hiperglucemia que vayan a ser sometidos a cirugía mayor. Tanto los expertos como la gran mayoría de los panelistas resaltaron la importancia del control glucémico en la evaluación preoperatoria y como factor pronóstico. Según los expertos, la aplicación de los protocolos ERAS/vía RICA (enhanced recovery after surgery/recuperación intensificada en cirugía del adulto) es factible en pacientes con diabetes/hiperglucemia sometidos a cirugía mayor. Hubo un acuerdo generalizado sobre el elevado riesgo de desnutrición que generan las intervenciones que afectan al tubo digestivo superior y/o área de cabeza y cuello.
Tabla I. Comparativa de la atención óptima según las recomendaciones de los expertos y la práctica clínica habitual de los panelistas en cuanto a los factores de riesgo y el cribado de la desnutrición.

Tabla I. (cont.). Comparativa de la atención óptima según las recomendaciones de los expertos y la práctica clínica habitual de los panelistas en cuanto a los factores de riesgo y el cribado de la desnutrición.

ERAS: del inglés, enhanced recovery after surgery; RICA: recuperación intensificada en cirugía del adulto..
REQUERIMIENTOS DE ENERGÍA Y NUTRIENTES
Como se muestra en la tabla II, los requerimientos calóricos y proteicos, según la práctica clínica de los panelistas, coincidieron en general con los recomendados por los expertos, aunque pueden modificarse en función de la patología de base que motiva la intervención, el estado nutricional previo a la operación o la existencia de complicaciones durante la cirugía. En el caso de insuficiencia renal, los panelistas mostraron cierta variabilidad en la elección de los requerimientos proteicos.
Tabla II. Comparativa de la atención óptima según las recomendaciones de los expertos y la práctica clínica habitual de los panelistas en relación con los requerimientos energéticos y nutricionales.

DHA: ácido docosahexaenoico; EPA: ácido eicosapentaenoico; FG: filtración glomerular; HMB: hidroximetilbutirato.
No hubo consenso entre los expertos en el objetivo glucémico en ayunas, aunque sí consensuaron el objetivo de glucemia posprandial en < 180 mg/dl; la opinión predominante entre los panelistas fue coincidente con esta recomendación.
En general, los expertos y los panelistas coincidieron en los nutrientes más importantes que hay aportar en la dieta de los pacientes con diabetes/hiperglucemia y desnutrición en el periodo perioperatorio, destacando ambos grupos las proteínas de alto valor biológico.
PLAN DE CUIDADO NUTRICIONAL (ORAL Y POR SONDA)
Los expertos recomendaron establecer una dieta oral específica para diabetes desde el ingreso del paciente, enriquecida en nutrientes, adaptada para facilitar su ingesta/digestión y con buena saborización (Tabla III). El 86 % de los panelistas informó de que siempre aplicaba esta medida, dándole la mayor importancia al enriquecimiento proteico. Hubo coincidencia entre los expertos y los panelistas sobre la idoneidad de la suplementación nutricional oral (SNO) que debía ser específica para pacientes diabéticos, recomendando fórmulas poliméricas, hipercalóricas e hiperproteicas ESPECÍFICAS PARA DIABETES. También hubo coincidencia sobre la importancia de revisar el patrón alimentario y los fármacos prescritos que pueden interferir en la ingesta y el peso del paciente. Según los expertos, las fórmulas para nutrición enteral por sonda deben cumplir las mismas características que las fórmulas de SNO.
Tabla III. Comparativa de los cuidados óptimos según las recomendaciones de los expertos y la práctica clínica habitual de los panelistas respecto al plan de alimentación y nutrición enteral.

DISCUSIÓN
Los cuidados perioperatorios de los pacientes con diabetes son particularmente complejos y requieren un abordaje multidisciplinar (20). El periodo preoperatorio representa una oportunidad para la identificación temprana de los factores de riesgo, entre ellos la desnutrición, y permite la optimización preoperatoria del paciente como estrategia de mitigación de riesgos.
Además de conocer el control glucémico de los pacientes, tanto agudo (glucosa plasmática/capilar) como crónico (HbA1c) antes de la cirugía (21,22), se recomienda realizar un cribado nutricional a todos los pacientes con diabetes/hiperglucemia, y una valoración nutricional completa, que incluya una evaluación morfofuncional, en aquellos que tengan un resultado positivo en el cribado. Otra información importante que afectará al manejo nutricional de los pacientes será la duración estimada del ayuno, el tipo y tiempo de la cirugía, el agente anestésico y los medicamentos antidiabéticos que tengan prescritos (23).
La disglucemia, que abarca la hiperglucemia, la hipoglucemia, la hiperglucemia inducida por el estrés y la variabilidad glucémica excesiva, es frecuente y se asocia con peores resultados posoperatorios, incluso en personas sin un diagnóstico previo de diabetes (2). De hecho, varios estudios han demostrado que las complicaciones posoperatorias ocurren con mayor frecuencia en personas con hiperglucemia inducida por estrés sin diagnóstico previo de diabetes que en aquellas con diabetes (24-26). Por tanto, la hiperglucemia representa un factor de mal pronóstico, hecho que pusieron de manifiesto tanto el grupo de expertos como la casi totalidad de los panelistas.
Para reducir los efectos del estrés metabólico, como la resistencia a la insulina debido al ayuno prolongado y la cirugía, está indicada la carga preoperatoria de carbohidratos con el fin de mejorar los resultados posoperatorios y reducir la duración de la estancia hospitalaria (27,28). Los protocolos de recuperación acelerada consisten en una estrategia multifacética dirigida a mejorar los resultados posoperatorios (29), e incluyen, entre otras medidas como el cribado nutricional, la carga de carbohidratos en la mañana de la cirugía (30). Sin embargo, este tratamiento preoperatorio con carbohidratos para reducir la respuesta de estrés a la cirugía no ha sido bien estudiado en personas con diabetes, lo que genera dudas debido al riesgo de comprometer el control glucémico (31,32), y esto quedó reflejado en la práctica clínica habitual de los panelistas, en la que una minoría de ellos declaró aplicar la carga de carbohidratos.
Un aporte nutricional adecuado de proteínas y energía es vital para una recuperación posoperatoria óptima. La terapia nutricional está indicada en pacientes con desnutrición y en aquellos en riesgo, anticipando que el paciente no podrá mantener una ingesta oral adecuada durante un periodo perioperatorio extenso. En estas situaciones, la terapia nutricional debe iniciarse precozmente, y adaptarse a los requerimientos calóricos y proteicos de cada paciente quirúrgico, su tolerancia a la alimentación oral y tipo de cirugía realizado (33). De forma general, la European Society for Clinical Nutrition and Metabolism (ESPEN) estima que los requerimientos posoperatorios de proteína y energía para evitar la pérdida de masa muscular son de 1,5 g/kg/día y 25-30 kcal/kg/día, respectivamente (33). En cuanto a los objetivos glucémicos, las guías de la Asociación Americana de Diabetes, la Sociedad de Anestesia Ambulatoria y el NHS Diabetes recomiendan mantener los niveles de glucosa en sangre por debajo de 180 mg/dl en el periodo perioperatorio (31,34,35). Sin embargo, considerando el riesgo potencial de hipoglucemia y sus resultados adversos asociados (36), el Colegio Americano de Médicos recomienda un rango de glucemia menos estricto, de 140 a 200 mg/dl, en pacientes hospitalizados. Todas las guías clínicas destacan la importancia de efectuar controles regulares de la glucemia durante la hospitalización (32).
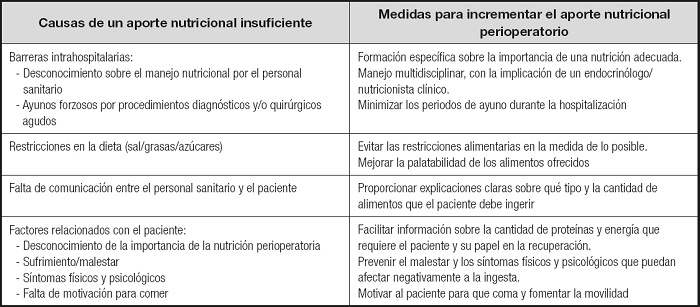
En caso de no cubrirse los requerimientos calóricos y proteicos, se recomienda complementar la dieta oral con SNO y/o nutrición enteral, específicos para diabetes. Los expertos y los panelistas coincidieron en la elección de las fórmulas hipercalóricas e hiperproteicas, específicos para estos pacientes. Aun así, diversos estudios han evidenciado que, con frecuencia, no se cubren los requerimientos nutricionales en el periodo perioperatorio (29,37-39), por lo que se debe evaluar precozmente el riesgo de desnutrición. La tabla IV describe las posibles barreras que afectan la ingesta/correcta nutrición de los pacientes y las medidas que pueden ayudar a mejorarlas.
En conclusión, el manejo adecuado de la glucemia durante el periodo perioperatorio ayuda a garantizar unos resultados quirúrgicos óptimos. Una exhaustiva evaluación preoperatoria, la optimización del estado nutricional y el manejo meticuloso de los pacientes con diabetes/hiperglucemia y desnutrición durante el periodo posoperatorio son esenciales para reducir la mortalidad y la morbilidad perioperatorias.
Un soporte nutricional adecuado después de una cirugía mayor debe ser un objetivo terapéutico obligado, para lo cual se necesitará la participación de un equipo multidisciplinar en el cuidado de estos pacientes. Con frecuencia, será necesario el seguimiento del estado y la terapia nutricional después del alta, especialmente después de una cirugía del aparato digestivo, ya que se asocia con pérdida de peso prolongada y alto riesgo metabólico.