Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Anales de Medicina Interna
versión impresa ISSN 0212-7199
An. Med. Interna (Madrid) vol.20 no.4 abr. 2003
Cartas al Director
Dolor torácico y colitis ulcerosa
Sr. Director:
La enfermedad inflamatoria intestinal (EII) tiene una etiología desconocida, y no sólo afectación digestiva, sino también, múltiples complicaciones extraintestinales; es esta gran extensión la que la hace equiparable a un proceso autoinmune. Estas manifestaciones extradigestivas son bien conocidas, entre ellas: articulares, cutáneas, oculares o hepáticas; sin embargo, existen pocas referencias sobre la afectación cardiopulmonar: se alude, fundamentalmente, a manifestaciones pericárdicas acompañadas de pleuritis (1,2).
Por ello presentamos el caso de una paciente con tos y dolor torácico coincidiendo con un brote de colitis ulcerosa (CU):
Mujer de 58 años con diagnóstico (D°) de CU de 24 años de evolución (en base a criterios clínicos, radiológicos, endoscópicos e histológicos), que seguía tratamiento (tto.) con Salazopirina; simultáneamente, presenta episodios de artritis en rodillas y metacarpofalángicas (MCF) de manos, algún episodio de eritema nodoso y anemia ferropénica. Entre otros antecedentes: hipercolesterolemia, osteoporosis, intervención de fístula anal y del tendón de Aquiles, neumonía izda con derrame pleural metaneumónico en 1994, con nuevo derrame en 1995, autolimitado y de etiología no filiada. Actualmente: historia de 2 meses de dolor abdomino-anal con aumento en el n° de deposiciones y emisión de sangre, síndrome general, gonalgias, artritis en MCF izdas y, finalmente, tos seca, molestias faríngeas, dolor torácico de características pleuríticas y febrícula. En exploración: TA = 130/70 mm Hg, pulso = 120/min, T° = 36 °C; mal estado general; auscultación pulmonar: hipoventilación en 2/3 inferiores bilateral; sinovitis en 2° y 3° MCF de ambas manos; signos de derrame articular en rodillas; uñas en vidrio de reloj. En estudios de laboratorio: gasometría arterial con pO2 = 61, pCO2 = 41, pH = 7,43, Leucocitos = 11530/mm3, Hb = 11,4 g/dl, VSG = 90/140, PCR = 169 mg/l, hierro = 12 g/dl, colesterol = 294 mg/dl, C4 = 9,4 mg/dl, siendo el resto normal, incluyendo factor reumatoide y ANA. Hemocultivos negativos. Se realizó toracocentesis exploradora y el líquido pleural presentó: cultivo, Lowenstain y PCR de Mycobacterium tuberculosis negativos; la citología mostró escasa inflamación aguda, con predominio de polimorfonucleares (PMN) y fue negativa para células malignas; proteínas = 4,9 g/dl, LDH = 1492 μ/l y Ph = 7,5. En Rx de tórax (Fig. 1): Osteopenia, derrame pleural izdo, pinzamiento del seno costo-frenico drcho, sin cardiomegalia. En TAC tóraco-abdominal: derrame pleural bilateral, asas intestinales dilatadas con abundante líquido en su interior, engrosamiento de pared de asa en recto y colon izdo con aspecto de diana. Con el diagnóstico de derrame pleural probablemente secundario a CU se inicia tto con esteroides (1 mg/kg/día), Ciprofloxacino+Metronidazol (10 días) y Mesalamina (al alta se cambia, de nuevo, por Salazopirina); la evolución fue favorable clínica, analítica y radiológicamente, presentando a los 3 meses y al año, sólo una atelectasia laminar izda.
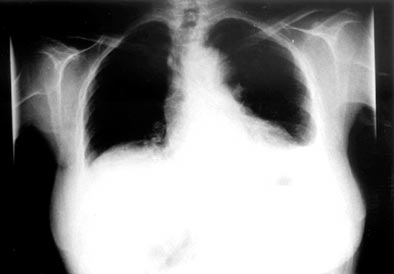
Fig. 1. Radiografía de tórax. Derrame pleural izdo.
La mayoría de los casos descritos con EII y daño pleural, se asocian a CU, con afectación de colon, como ocurre en este caso (1,2). En nuestra paciente aparecen, simultáneamente, el brote a nivel digestivo y articular; la afectación pleuro-pulmonar tiene una aparición variable, siendo más frecuente que se presente independientemente de los síntomas digestivos, en fases de inactividad de la enfermedad, es decir, al contrario que las manifestaciones extradigestivas típicas (1-5). Se ha discutido cual puede ser el origen de estas complicaciones. Camus habla del origen embriológico común de bronquios, vías biliares y tubo intestinal; en cambio otros autores comentan la intervención de los radicales libres circulantes, colocando así a los PMN en primera línea en la producción de las manifestaciones sistémicas de la enfermedad; así en esta enferma el líquido pleural es un exudado, con predominio de PMN y una citología con datos de inflamación aguda (4,5); pero no sólo esto favorece la teoría inflamatoria-inmunológica, si no también el hecho de que siempre se recoge una mejoría del cuadro después de iniciar el tto. esteroideo, como ocurre en este caso; no obstante, también se cita la mejoría con indometacina, ácido acetil-salicílico o, incluso, con colectomia (2-6). A pesar de la rareza de esta afectación, se han descrito varios tipos y localizaciones que van desde las vías altas (más frecuente – 60%) a la fibrosis apical pulmonar, pasando por las infecciones (probablemente por inmunodepresion), reacción a Sulfasalacina o vasculitis pulmonar en forma de bronquiolitis obliterante, fibrosis o asociada a derrames pleurales (3,5,7). En esta enferma, ante la negatividad de los cultivos se descartaron las infecciones, si bien se instauró tto. antibiótico por la posibilidad de focos abdominales, no confirmados por TAC; no parece existir relación con drogas pues tanto la Salazopirina como la Mesalamina fueron utilizadas, con mejoría. No obstante, no se realizó biopsia pleuropulmonar, preconizada por algunos autores (3,5,6) para descartar los procesos anteriores, demostrar vasculitis y hacer un diagnóstico diferencial con otras entidades como granulomatosis alérgica, panarteritis nodosa o Wegener, ya que los c-ANCA, considerados marcador específico de esta última enfermedad, también, pueden estar presentes en la CU (8). Volviendo a la posibilidad de la implicación de la Sulfasalazina en el desarrollo de la afectación pleural, recordar que algunos autores hablan del lupus inducido por drogas (9,10), que cursaría con algunos de los síntomas de nuestra paciente, si bien ésta presentó, de forma reiterada, ANA negativos, aparte de la mejoría, ya mencionada, sin retirar el fármaco. Por tanto, ante todo lo comentado, las características del líquido pleural y la evolución, creemos que la paciente presenta una EII, tipo CU, con afectación extradigestiva frecuente, y, además una complicación sistémica rara, en forma de derrames pleurales bilaterales, en la que, siempre, habrá que pensar ante dolor torácico, fiebre y los síntomas referidos.
C. Gutiérrez del Río, M. T. Campoamor Serrano, C. Saro Gismera1, R. García López1,
J. Morís de la Tassa
Sección de Medicina Interna y 1Digestivo. Hospital de Cabueñes. Gijon, Asturias
1. González Martín T, Dapena Vielba F, Ergueta Martín J, Bermejo García J, González Sarmiento A, Marañon Cabello A. Pleuropericarditis aguda y taponamiento cardiaco como complicaciones de la colitis ulcerosa. An Med Interna (Madrid) 1990; 7: 581-4.
2. Tzanakis N, Samiou M, Bouros D, Mouzas J, Kouroumalis E, Siafakas NM. Small Airways Function in Patients with Inflammatory Bowel Disease. Am J Respir Crit Care Med 1998; 157: 382-6.
3. Brunin G, Aron C, Rohart P. Pleuropneumopathie á eosinophiles dans le cadre d´une recto-colite hemorragique. Rev Pneumol Clin 1996; 52: 412-4.
4. De Waziéres B, Fahd P, Fest T, Dupond JL, Vuitton D. Pleuro-pericardite et Pyoderma Gangrenosum au décours d´une rectocolite hémorragique en rémission. Rev Mal Resp 1991; 8: 595-7.
5. Camus P, Piaraf SH, Croft G. The lung and inflammatory bowel disease. Medicine 1993; 72: 151-83.
6. Collins WJ, Bending DW, Taylor WF. Pulmonary vasculitis complicating childhood ulcerative colitis. Gastroenterol 1979; 77: 1091-3.
7. Honeybourne D. Mesalazine toxicity. BMJ 1994; 308: 533-4.
8. Stajer D, Gorjup V. Myopericarditis, pleuritis and deep venous thrombosis in ulcerative colitis masquerading as pulmonary embolism. Intensive Care Med 1996; 22: 1134-5.
9. Clementz GC, Dolin BJ. Sulfasalazine-induced Lupus Erythematosus. Am J Med 1988; 84: 535-8.
10. Sesin GP, Mucciardi N, Almeida S. Mesalamine-associated pleural effusion with pulmonary infiltration. Am J Health Syst Pharm 1998; 55 (21): 2304-5.














