Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales de Medicina Interna
versión impresa ISSN 0212-7199
An. Med. Interna (Madrid) vol.21 no.5 may. 2004
Cartas al Director
Síndrome de Melkersson-Rosenthal, a propósito de un caso con parálisis facial bilateral
Sr. Director:
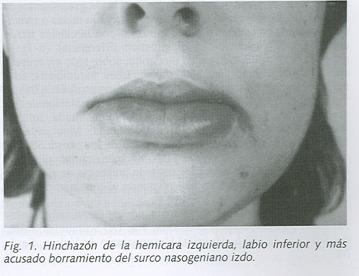
Paciente de treinta años de edad con historia de ocho meses de evolución de hinchazón orofacial,episódica, que se incrementaba en situaciones de estrés. Había realizado tratamiento con AINES sin mejoría y esteroides por vía sistémica con mejoría parcial.- AP: gerente de empresa; no habitos tóxicos ni alergias conocidas.Anamnesis por aparatos: sin interés.- Exploración: buen estado general, buen color de piel y mucosas; hinchazón que afecta a toda la cara con predominio en la hemicara izquierda y labio inferior,ligero borramiento de ambos surcos nasogenianos, más acusado en el lado izquierdo y lesiones acneiformes en cara y comisura labial izquierda (Fig. l); mucosa bucal: normal; no adenopatías palpables. Exploración cardiopulmonar y abdominal: normales. Analítica:sistemático de sangre y orina: normales, VSG: 13 mm. Bioquímica general: normal. Proteinograma, Inmunoglobulinas, Complemento, ECA, ANA y anti. DNA normales y negativos. Mantoux: negativo. Rx. tórax y ECG: normales. EMG de ambos nervios faciales:compatible con neuropatía axonal distal, bilateral, con claro predominio izquierdo.- Se realizó biópsia del labio inferior, el diagnóstico anatomopatológico de la misma fue compatible con "queilitis granulomatosa".
Evolución: Se inició tratamiento con Clofazimina, 50 mg oral/24 horas durante seis meses e infiltraciones con esteroides en el labio inferior durante tres meses sin mejoría. Se decidió entonces tratamiento con esteroides por vía sistémica: Deflazacor, 60 mgrs oral/24 horas, quince días, siguiendo pauta descendente y manteniendo dosis mínima durante un año: se obtuvo una mejoría parcial del hinchazón de la cara, no de la afectación bilateral de los nervios faciales. Finalmente se utilizó Metronidazol, 1.500 mgrs/24 horas, en tres dosis, durante dos años obteniéndose la mejor respuesta.- Al tratamiento con Metronidazol se le asociaron 30 mgrs de Deflazacor al día en las épocas de mayor edema facial, que solían coincidir con épocas de estrés. No se repitió EMG.
Comentario: El síndrome de Melkersson-Rosenthal (1,2) (SMR) se define por la presencia de: edema facial, parálisis periférica del nervio facial y lengua escrotal o fisurada. Actualmente la Queilitis Granulomatosa (QG) que Miescher (3) describió en 1.945 se considera como parte integrante del síndrome y se puede presentar como una variante monosintomática del mismo. En general suelen faltar algunos de los componentes del cuadro, como el caso que presentamos. La presencia de granulomas se considera un estadío avanzado de la enfermedad, presentando una peor respuesta al tratamiento y por ello un peor pronóstico.
En su etiopatogenia (4-6) se han involucrado agentes infecciosos, inmunoalérgicos y hereditarios, habiéndose descrito también una disfunción del Sistema Nervioso Autónomo en su evolución; nuestra paciente reconocía empeoramiento del hinchazón facial durante periodos de estrés. El SMR predomina en mujeres y aunque los límites de la edad de aparición son muy amplios la mayor frecuencia se encuentra en la segunda y tercera décadas de la vida. El edema labial y del resto de la cara son los signos clínicos de aparición más frecuentes, seguidos por la parálisis unilateral, periférica, parcial o completa, del nervio facial; muy infrecuentemente se describe la afectación bilateral del mismo, como presentaba nuestra paciente. La parálisis facial está relacionada preferentemente con el edema, aunque puede aparecer antes de que éste sea visible. En el estudio de Zimmer (7) se describen diferentes manifestaciones intraorales que pueden aparecer en el SMR.- El diagnóstico es clínico,y no es imprescindible la presencia de granulomas; la mayor parte de las veces los casos descritos son mono o paucisintomáticos, raramente nos encontramos con la clásica triada anteriormente descrita.- El diagnóstico diferencial (6-7) se debe realizar con: Enfermedad de Crohn, sobre todo en presencia de lesiones intraorales, TBC, Lepra, Lúes, Sarcoidosis, edema angioneurótico, alergias a diferentes alimentos, etc.- Tratamiento: los esteroídes por vía sistémica y/o intralesionales se describen en la mayoría de la bibliografia consultada, solos o asociados a: Clofazimina, Hidroxicloroquina, Metronidazol, Minociclina (8-9) con diferentes grados de respuesta.Se han utilizado la queiloplastia y otro tipo de correcciones plásticas (10) bien por razones estéticas o ante la presencia de alteraciones funcionales, cuando no hay respuesta al tratamiento médico.
Nuestro especial agradecimiento por su inestimable colaboración a PFG. paciente con SMR y al Dr. Sollanelas Soler, del Servicio de OR.L. Hospital Universitario de Valme, Sevilla.
R. López González, A. Bragado Alonso, S. Delgado Vicente1, M. A. Rodríguez Prieto1
Servicio de Medicina Interna. 1Servicio de Dermatología. Hospital de León. León
1. Melkersson E. Ett fall av recidivarende facialdispares; Samband med angioneurotisk odem(case of recurrent facial paralysis with angioneurotic edema). Hygiea 1928; 90: 737-41.
2. Rosenthal C. Klinischerbbiologischer Beitrag Zur Konstitutionspatologie. Gemeinsames Auftreten von (recidivierender familiarer) Facialislahmung angioneurotischem Gesichtsodem nud lincua plicata in Arthritismus-Familien. Z Gesamte Neurol Psychiatry 1931; 131: 475-501.
3. Miescher G: Uber essentielle granulomatose Makrocheilie (Cheilitis granulomatosa). Dermatológica 1945; 91: 57-85.
4. Sollanelas Soler J. et al. Síndrome de M-Rosenthal. Vox Pediátrica 1996; 4, 1:70-3.
5. Morales C, et al. Inmunological Study of Melkersson-Rosenthal Syndrome. Lack of response to food additive challengue. Clin Exp Allergy 1995; 25: 260-4.
6. Belló González C, et all:Síndrome de Melkersson-Rosenthal: a propósito de un caso familiar. An Med Interna (Madrid) 2002; 19 (8): 412-4.
7. Zimmer WM, Roger SR, Reeve Ch, Sheridan PJ. Orofcial manifestations of Melkersson-Rosenthal Syndrome; a study of 42 patients and review of 220 cases from de literature. Oral Surg Oral Med Oral Pathol 1992; 74 (5): 610-8.
8. Miralles J, et al. Cheilitis Granulomatosa treated with Metronidazole.- Dermatology 1995; 191: 252-3.
9. Stein SL, Mancini AJ. Melkersson-Rosenthal syndrome in childhood: successful management whit combination steroid and minocycline therapy. J. Am. Acad. Dermatol 1999; 41(5 Pt 1): 746-8.
10. Ziemssen F, Rohrbach JM, Scherwitz C, Denk PO. Plastic reconstructive correction of persistent orofacial swell and swelling of de eyelids in Melkersson-Rossenthal syndrom. Klin Monatsbl Augenheilkd 2003; 220 (5): 352-6.