Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Anales de Medicina Interna
versión impresa ISSN 0212-7199
An. Med. Interna (Madrid) vol.25 no.7 jul. 2008
Pancreatitis autoinmune. A propósito de un caso
Autoimmune pancreatitis. Related to a case
A. Villalobos Sánchez, A. Muñoz Morente, I. Pérez de Pedro, A. Navarro Piñero1, J. M. Reguera Iglesias, R. Gómez Huelgas
Servicios de Medicina Interna y 1Cirugía General. Hospital Regional Universitario Carlos Haya. Málaga
Dirección para correspondencia
RESUMEN
La pancreatitis autoinmune es una reciente entidad a tener en cuenta en el diagnóstico diferencial de pancreatits crónica-masa pancreática. La presencia de estenosis difusa e irregular del Wirsung, junto con niveles elevados de IgG4, presencia de determinados autoanticuerpos e infiltración linfoplasmocitaria de páncreas son la clave del diagnóstico.
La sospecha diagnóstica precoz y la colaboración multidisciplinar es vital en estos casos, ya que puede evitar cirugía innecesaria, puesto que el diagnóstico diferencial se establece con entidades entre las que se encuentra cáncer de páncreas, pancreatitis crónica, cirrosis biliar primaria o colangitis esclerosante primaria.
Además, la pancreatitis autoinmune tiene excelente respuesta a tratamiento esteroideo, con resolución completa de parámetros clínicos, analíticos y radiológicos, como ocurría en nuestro paciente. Debido al escaso número de casos descritos en la Literatura, sería necesario la elaboración de estudios con seguimiento largo plazo para conocer pronóstico y frecuencia de asociación a otras patologías.
Palabras clave: Pancreatitis autoinmune. Pancreatitis linfoplasmocitaria. Pancreatitis crónica.
ABSTRACT
Autoimmune pancreatitis is an entity that has recently been included in the differential diagnosis of chronic pancreatitis-pancreatic mass. The presence of diffuse, irregular Wirsung's duct stenosis, together with high levels of IgG4, the existence of certain autoantibodies and lymphoplasmacytic infiltration of the pancreas are key factors in the diagnosis.
An early diagnostic suspicion and multidisciplinary collaboration are vital in these cases to avoid unnecessary surgery as the differential diagnosis is established with such entities as pancreas cancer, chronic pancreatitis, primary biliary cirrhosis or primary sclerosing cholangitis.
Autoimmune pancreatitis has an excellent response to steroid therapy, with complete resolution of clinical, analytical and radiological parameters, as occurred in our patient. The very few cases reported so far suggest the need for the elaboration of long-term follow-up studies to determine the prognosis and frequency of its association with other diseases.
Key wrods: Autoimmune pancreatitis. Lymphoplasmacytic pancreatitis. Chronic pancreatitis.
Introducción
La pancreatitis autoinmune (PA), es un término descrito por primera vez en 1995 por Yoshida y cols. (1) También ha sido denominada en la literatura médica como pancreatitis linfoplasmocitaria esclerosante, pseudotumor pancreático, pancreatitis primaria inflamatoria o pancreatitis crónica no alcohólica con destrucción ductal (2).
Es una entidad muy infrecuente, con aproximadamente 100 casos descritos en Literatura. La PA constituye cerca del 5% de los casos de pancreatitis crónica (3). Así mismo el 5% de los casos de cirugía pancreática corresponde a patología benigna, entre los que se encuentra esta entidad (4).
El interés por esta patología en los últimos años se ha incrementado por las mayores posibilidades diagnósticas debido al uso de nuevos marcadores de la enfermedad y nuevas técnicas de biopsia pancreática (5,6).
Presentamos un nuevo caso de P.A, para mostrar la importancia de la sospecha diagnóstica precoz debido a la excelente respuesta al tratamiento adecuado.
Caso aportado
Mujer de 33 años de edad, sin antecedentes previos de interés. Presentó cuadro de 3 semanas de evolución de prurito intenso, astenia, anorexia y pérdida de peso, al cual se asocia ictericia, coluria y acolia en los últimos días. En la exploración física destaca ictericia de piel y mucosas, siendo el resto de las exploración física normal.
En la analítica presentaba Hb 11,2 mg/d, plaquetas 286.000 x 103/µl, leucocitos 9.460 x 103/µl (fórmula normal). Actividad de protrombina 105%. Glucosa 89 mg/dl; Urea 45 mg/dl; Creatinina 1,2 mg/dl; Bilirrubina total total 12,4 mg/dl; Bilirrubina directa 9,7 mg/dl; GOT 53 U/l; GPT 60 U/l; GGT 66 U/l; FA 388 U/l; Amilasa 186 U/l; LDH 292 U/l; VSG 54 mm; PCR 35 mg/l. Serología virus hepatotropos negativo. Marcadores tumorales dentro del rango de la normalidad (alfafetoproteína: 2 ng/ml, CEA: 4 ng/ml, Ca: 19,9 0,6 U/ml)
En la ecografía abdominal se observó dilatación de vía biliar intra y extrahepática, por lo que se realizó TAC abdominal que objetivó la presencia de una masa en cabeza y proceso uncinado pancreático y dilatación de la vía biliar intra y extrahepática. La colangiopancreatografía retrógrada endoscópica mostró los siguientes resultados: Masa pancreática sospechosa de neoplasia, que produce estenosis proximal del conducto pancreático de Wirsung de 23 mm de longitud con dilatación a nivel de cuerpo y cola pancreático, así como estenosis distal irregular de vía biliar de 25,5 mm de longitud. Se realizó esfinterotomía y colocación de prótesis de flexima 7F.
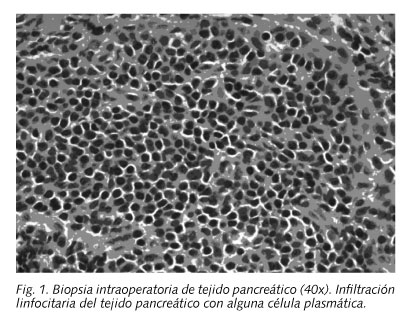
Se decide laparotomía exploradora evidenciándose tumoración de consistencia dura de 3-4 cm en cabeza de páncreas que biopsiada intraoperatoriamente es informada como pancreatitis linfoplasmocitaria (Fig 1). No se realizó resección de lesión pancreática por ausencia de datos compatibles con neoplasia pancreática, estableciéndose la sospecha diagnóstica de pancreatitis autoinmune, por lo que se solicita estudio de autoinmunidad (ANA, FR, ANCA negativos, IgG total 796 mg/dl, IgG1 493 mg/dl, IgG3 73,1 mg/dl, IgG2 20,6 mg/dl, IgG4 77,2 mg/dl)
El estudio anatomopatológico definitivo fue informado como tejido pancreático con pancreatitis crónica, fibrosis e infiltrado inflamatorio predominantemente ductal, compatible con pancreatitis linfoplasmocitaria. Esto resultados junto con los hallazgos radiológicos mencionados confirmaron el diagnóstico de P.A.
Se inició tratamiento con prednisona 40 mg al día, con resolución completa de los datos clínicos y con normalización analítica y de los hallazgos radiológicos (Fig. 2) tras dos meses de tratamiento.
Discusión
La PA se trata de una entidad muy infrecuente. Al contrario que en el caso presentado, existe un cierto predominio en varones de edad media. Suele debutar clínicamente con ictericia obstructiva y dolor abdominal (7). Menos habitual es el inicio como insuficiencia pancreática exocrina o formando parte de la clínica de otras enfermedades sistémicas a las que se puede asociar (8). Una pancreatitis aguda idiopática puede ser la primera manifestación de una P.A. (9). Debido a la clínica de presentación, el diagnóstico diferencial se debe realizar con las posibles causas de pancreatits crónica-masa pancreática, sobre todo por las implicaciones terapéuticas que conllevaría su infradiagnóstico, ya que se trata de una enfermedad reversible con tratamiento correcto.
La pruebas de imagen de elección, TAC y RM abdominal, muestran engrosamiento difuso del páncreas que ha sido descrito como "sausage like" y estenosis difusa irregular del conducto de Wirsung (10,11), estando presentes ambas características en el caso aportado.
Como dato característico de esta patología, se ha descrito la presencia de niveles elevados de una subclase de IgG (IgG4) (12) por lo que incluso algunos autores la describen como una nueva entidad clinicopatológica de enfermedad autoinmune sistémica relativa a IgG4 (13). Incluso se describe un punto de corte de IgG4 de 135 mg/dl para la diferenciación entre Pancreatitis autoinmune y Cáncer de páncreas con una Especificidad (97%) y una sensibilidad (95%) (8). El valor de IgG4 de nuestra paciente era de 77,2 mg/dl, por la tanto se encuentra dentro del rango de la normalidad (P5 y P95, 15 y 128 mg/dl respectivamente; p < 0,001) (12).
Además constituye uno de los criterios diagnósticos propuestos por Sociedad Japonesa Páncreas(14), modificados recientemente junto con la presencia de autoanticuerpos (anticuerpos antinucleares, factor reumatoide, antilactoferrina (ALF), anti anhidrasa carbónica-II (ACA-II)) (8,15,16) y las características radiológicas y anatomopatológicas propias de la enfermedad. Es preciso cumplir el criterio radiológico y 1 de los 2 criterios histológico o serológico para el diagnóstico de la enfermedad. La alta prevalencia de estos autoanticuerpos en modelos animales sugieren que ALF y ACA-II pueden ser antígeno diana en P.A. De todos modos, estos autoanticuerpos, que pueden ir dirigidos contra tejido mamario, bronquial, glándulas salivares y gástrica, páncreas y túbulo renal, no son específicos de P.A. Así, ACA-II puede ser detectado en algunos pacientes con Síndrome de Sjögren o lupus eritematoso sistémico (17), y ALF en colitis ulcerosa y colangitis esclerosante primaria (18). Otros Auto-Ac están en estudio, como el anti-PTSI (Pancreatic Secretory Trypsin Inhibitor), que también puede estar relacionado con la patogénesis de la enfermedad y que podría servir como nuevo marcador diagnóstico (19).
Histológicamente se describen cambios fibróticos con infiltración linfocitaria, afectando fundamentalmente a conductos de mediano y gran calibre, los de pequeño calibre se afectan en estadíos más avanzados. El infiltrado inflamatorio consiste fundamentalmente en linfocitos y células plasmáticas (IgG4 positivas), aunque ocasionalmente contiene macrófagos, neutrófilos y eosinófilos. El inmunofenotipo revela que la mayoría de los linfocitos son linfocitos T CD8+ y CD4+, con escasos linfocitos B (20). Se han llevado a cabo estudios en los que se demuestra existencia de fibrosis multifocal de las mismas características histopatológicas en tejido de glándula salivar, peripancreático, conducto biliar extrahepático y vesícula biliar de estos pacientes, lo que pone de manifiesto la naturaleza sistémica de la enfermedad (21). Además, existe asociación ocasional con otras patologías autoinmunes como diabetes mellitus (DM), colangitis esclerosante (CE) similar a CE primaria, síndrome de Sjögren, nefritis intersticial, artritis reumatoide y fibrosis retroperitoneal, Los casos de DM suelen ser DM tipo 2, sólo el 10% de los casos se asocian con DM tipo 1, siendo la presencia de ALA y ACA-II más frecuente cuando la P.A se asocia a DM tipo 1 (8). La paciente de nuestro caso cumple dos de los tres criterios diagnósticos de esta entidad, (criterios radiológicos y anatomía patológica), sin evidencia de asociación a otras patologías autoinmunes. La respuesta a tratamiento esteroideo fue excelente, presentando mejoría clínica- radiológica -test laboratorio a las 8 semanas de tratamiento, y sin evidencia de enfermedad tras un año de seguimiento.
La dosis habitual referidas en estudios previos difiere según los autores, una de las propuestas consiste en administración de predinisona 0,5-1 mg/kg/día durante 4 semanas, seguida de pauta descendente y una dosis de mantenimiento durante 6 meses (22), precisando algunos pacientes dosis de mantenimiento a largo plazo con prednisona a dosis bajas (23). Debido al escaso número de casos descritos en la Literatura, sería necesario la colaboración de estudios con seguimiento largo plazo para conocer pronóstico y frecuencia de asociación a otras patologías.
Bibliografía
1. Yoshida K, Toki F, Takeuchi T, Watanabe S, Shiratori K, Hayashi N. Chronic pancreatitis caused by an autoimmune bnormality: proposal of the concept of autoimmune pancreatitis. Dig Dis Sci 1995; 40: 1561-8. [ Links ]
2. Cavallini G, Frulloni L. Autoinmmunity and chronic pancreatitis: a concealed relationhip. JOP 2001; 2: 61-8. [ Links ]
3. Wayne M, Delman KA, Kurt T, Grossi R, et al. Autoimmune pancreatitis. Arch Surg. 2005; 140: 1104-7 [ Links ]
4. Van Gulik TM, Reeders JW, Bosma A, et al. Incidence and clinical findings of benign, inflammatory disease in patients resected for presumed pancreatic head cancer. Gastrointest Endosc 1997; 46: 417-23 [ Links ]
5. Finkelberg D, Sahani D, Deshpande V, Brugge R. Autoinmune Pancreatitis. N Eng J Med 2006; 355: 2670-6. [ Links ]
6. Silvermann W. Autoinmune pancreatitis: more common and important than we thought?. Gastrointest Endoscopy 2007; 65: 109-110. [ Links ]
7. Kim K, Kim M, Hee Song M, et al. Autoimmune Chronic Pancreatitis. Am J Gastroenterol 2004; 99: 1605-16. [ Links ]
8. Kazuichi Okazaki, et al. Autoimmune pancreatitis: etiology, pathogenesis, clinical findings and treatment. The Japanese experience. J Pancreas 2005; 6: 89-96. [ Links ]
9. Finkelberg D, Sahani D, Deshpande V, Brugge R. Autoinmune Pancreatitis. N Eng J Med 2006; 355: 2670-2676. [ Links ]
10. Irie H, Honda H, Baba S, Kuroiwa T, Yoshimitsu K, Tajima T, et al. Autoimmune pancreatitis: CT and MR characteristics. AJR Am J Roentgenol 1998; 170: 1323-7. [ Links ]
11. Furukawa N, Muranaka T, Yasumori K, Matsubayashi R, Hayashida K, Arita Y. Autoimmune pancreatitis: radiologic findings in three histologically proven cases. J Comput Assist Tomogr 1998; 22: 880-3. [ Links ]
12. Hamano H, Kawa S, Horiuchi A, Unno H, Furuya N, Akamatsu T, et al. High serum IgG4 cncentrations in patients with sclerosing pancreatitis. N Engl J Med 2001; 344: 732-8. [ Links ]
13. Terumi Kamisawa, Nobuaki Funata, et al. A new clinicopathological entity of IgG 4- related autoimmune disease. J Gastroenterol 2003; 38: 982-4. [ Links ]
14. Japan Pancreas Society. Diagnostic criteria for autoimmune pancreatitis by the Japan Pancreas Society (2002). J Jpn Pancreas Soc 2002; 17: 585-7. [ Links ]
15. Aparisi L, Farrel A et al. Antibodies to carbonic anhidrase and IgG4 levels in idiopathic chronic pancreatitis: relevante for diagnosis of autoimmune pancreatitis. Gut 2005; 54: 703-9. [ Links ]
16. Okazaki K, Uchida K, Ohana M, Nakase H, Uose S, Inai M, et al. Autoimmune-related pancreatitis is associated with autoantibodies and Th1/Th2-type cellular immune response. Gastroenterology 2000; 118: 573-81. [ Links ]
17. Inagaki Y, Jinno-Yoshida Y, Hamasaki Y, Ueki H. A novel autoantibody reactive with carbonic anhidrase in sera from patients with systemic erythematosus and Sjögren's syndrome. J Dermatol Sci 1991; 2: 147-54. [ Links ]
18. Peen E, Almer S, Bodemar G, Ryden BO, Sjolin C, et al. Anti-lactoferrin antibodies and other types of ANCA in Crohn's disease, ulcerative colitis, and primary achlerosing cholangitis. Gut 1993; 34: 56-62. [ Links ]
19. Asada M, Nishio A, Uchida K, et al. Identification of a Novel Autoantibody Against Pancreatic Secretory Trypsin Inhibitor in Patients with Autoimmune Pancreatitis. Pancreas 2006; 33: 20-6. [ Links ]
20. Günter Klöppel, et al. Autoinmmune pancreatitis: Pathological findings. J Pancreas 2005; 6 (Supl. 1): 97-101. [ Links ]
21. Kamisawa T, Funata N, Hayashi Y, Tsuruta K et al. Close relationship between autoinmmune pancreatitis and multifocal esclerosis. Gut 2003;52:683-687. [ Links ]
22. Erkelens GW, Vleggaar FP, Lesterhuis W, et al. Sclerosing pancreato.cholangitis responsive to steroid therapy. The Lancet 1999; 354: 43-4. [ Links ]
23. Wakabayashi T, Kawaura Y, Satomura Y, Watanabe H, Motoo Y, Sawabu N. Longterm prognosis of duct-narrowing chronic pancreatitis: strategy for steroid treatment. Pancreas 2005; 30: 31-9. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Aurora Villalobos Sánchez.
Secretaría del Servicio de Medicina Interna.
Pabellón A, 5ª planta.
Hospital Regional Universitario Carlos Haya.
Avda. Carlos Haya, s/n.
29010 Málaga.
e-mail: auroravillalobos@gmail.com
Trabajo aceptado: 31 de marzo de 2008