Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Avances en Odontoestomatología
versión On-line ISSN 2340-3152versión impresa ISSN 0213-1285
Av Odontoestomatol vol.22 no.6 Madrid nov./dic. 2006
Linfoma no Hodgkin oral relacionado al sida (LNHORS): Actualización y presentación de un caso clínico
Aids related oral no Hodgkin lymphoma (ARONHL): Up today and report of a case
Casariego Z.*, Micinquevich S.**, Laufer N.***, Ricar J.****
* Profesora Académica de Patología y Clínica Estomatológica. Facultad de Odontología. Universidad Nacional de la Plata. Argentina.
Estomatóloga y Docente de la Unidad de Infectología del Hospital de Agudos Juan A. Fernández. Buenos Aires. Argentina.
Docente de la Facultad de Ciencias de la Salud, Estomatología. Universidad Católica Argentina (UCA). Buenos Aires. Argentina.
Profesora Adjunta de Patología y Clínica Estomatológica de la Universidad Nacional de la Plata. Argentina. Directora del grupo de Investigación de la UNLP.
** Investigadora Clínica. Infectología, Hospital de Agudos Juan A. Fernández. Buenos Aires. Argentina.
*** Residente de Infectología. Hospital de Agudos Juan A. Fernandez.
**** Residente.
Dirección para correspondencia
RESUMEN
Introducción: Los linfomas No-Hodgkin presentan características propias cuando se asocian a la infección por el Virus de la Inmunodeficiencia Humana. La cavidad bucal es una de las localizaciones a tener en cuenta en pacientes con Sida (LNHORS) Si bien se registran casos en los primeros estadios de la infección, el diagnóstico previo diferencial estomatológico y su seguimiento no se realizan en nuestro medio con la frecuencia que esta enfermedad requiere. En los pacientes VIH positivos, las características generales están relacionadas con la edad de los pacientes, el estado de base inmunológico de la infección, la adherencia a los tratamientos, una historia de más de 35 años de drogadicción intravenosa y el tipo de linfoma.
El presente trabajo tiene dos objetivos: 1) Presentar una actualización del tema ya que en los últimos años se han investigado los diferentes tipos y subtipos histológicos, su estratificación y tratamientos en forma intensa y 2) presentar un caso clínico de Linfoma no Hodgkin con localización en la cavidad bucal de evolución no frecuente.
Desarrollo: Una paciente de 34 años de edad con una masa tumoral en el hueso maxilar mucosa gingival y paladar duro y blando. La lesión estaba ulcerada en la primera consulta y hacía protrusión a través de la cavidad bucal.
Resultados: se realizaron estudios sistémicos, biopsias de las lesiones orales,. estudio histológico y marcación inmunohistoquímica,, búsqueda por diagnóstico por imágenes de otras manifestaciones y localizaciones de linfomas. Fueron establecidos tratamientos, seguimiento y evolución.
Conclusiones: Un diagnóstico eficiente y temprano de los pacientes con LNHORS por un equipo de salud, puede incrementar las sobrevidas, en un marco, donde pueda ser posible la reconstitución de la función inmunológica y puedan ser aplicados los nuevos regímenes de infusión contínua con quimioterápicos.
Palabras claves: Actualización, Linfoma No Hodgkin Oral Relacionado con Sida (LNHORS).
ABSTRACT
Introduction: Non-Hodgkin Lymphoma presents their own characteristics when it is associated with the human immunodeficiency virus syndrome (HIV).
Oral cavity is one localization in Aids patients (LNHOES) and its manifestations are registered on the first state of HIV infection. But oral differential diagnoses is not so frequent as this disease needs, in our environment. On HIV patients general characteristics are related to the age of patients, immunological status, treatment compliance, intravenous drug addictions for more of 35 years and lymphoma type.
The present work has two objectives: 1) To present this subject in order to actualize epidemiological news, histological types and subtypes classification, illness stratification and advances on therapy, because it has been, in recent years, intensive researches about it. 2) To report a clinic HIV+ case with NHL, with an infrequent evolution.
A female patient of 34 years old, with a tumor mass on maxilla bone, gingival mucosa and hart and soft palate. Lesion was ulcerated at the first consultation and hat protrude trough the mouth.
Results considered different systemic studies, biopsies of the oral lesions, histological study and immuno histochemical marcation, and searching of other lymphoma´s manifestations and locations by scan´s studies. Treatments, follow up and evolution were assessed.
Conclusions: An efficient and early diagnostic of ARONHL by a health team work, can increase longer survival for this patients, in an scene, where it can be possible the reconstitution of immunological function and where it could be applied Continous Infusion Chemotherapy new regimens.
Key words: Actualization, Aids Related Oral Non-Hodgkin Lymphoma (ARONHL).
Introducción
Actualización
Los linfomas originados en la cavidad bucal constituyen no más del 5% de las enfermedades malignas que afectan a la misma.
Los LNH de cabeza y cuello son de rara aparición y constituyen según la bibliografía mundial el 0,4% al 2% de todos los linfomas extra ganglionares y el 6,4% al 15% de linfoma extra nodal del área de cabeza y cuello (1,2). Los senos maxilares, la cavidad nasal y el seno etmoidal son los sitios más comunes (33%) con una sobrevida de 5 años (3). Los linfomas agresivos constituyen el 50% de los casos de LNH y se caracterizan por ser tumores en los que la evolución natural de la enfermedad refiere un mal pronóstico en un plazo corto de tiempo, o sea, varios meses. Esto depende además del subtipo histológico específico, del estadio en que se encuentra, la edad y el estado general del paciente.
Aproximadamente el 3% de los casos definidos como SIDA presentan LNH en el inicio del curso de infección por VIH, pero generalmente son de aparición más tardía y es la causa de muerte aproximadamente en el 16% de los casos de definición de Sida. (4,5). Aunque la incidencia ha crecido enormemente en los últimos años la mayoría de ellos pertenecen al grupo mediano a alto grado de malignidad y está calculado que más del 10% de pacientes con Sida desarrollarán esta neoplasia maligna durante el curso de la infección por VIH. En esta población el riesgo de adquirirlo está aumentado 100 veces en relación a la población en general, el riesgo de Linfoma inmunoblástico es de 627 veces mayor, el de Linfoma de Burkitt tiene un riesgo mayor a 220 veces y el redifuso a células grandes de 145 veces (6). Fue reportado en 1984 como una enfermedad marcadora de Sida y como el segundo tumor (el de células B) en incidencia, en este grupo de pacientes, el primero corresponde al Sarcoma de Kaposi.
Presentación de un caso clínico
Se presenta un caso clínico: paciente del sexo femenino, de 34 años de edad, pareja de adicto, con dos hijos negativos para el VIH. Positiva desde el año 1995, se declara soltera y de ocupación ama de casa. Se presentó a la consulta en forma ambulatoria los primeros días del mes de marzo del año 2005. A la admisión, se registraron valores negativos para VDRL, Chagas, Toxoplasmosis, Antígeno de Superficie para Hepatitis B y positiva para Hepatitis C y para Citomegalovirus (CMV). El recuento de células CD4+ resultó, en ese momento, de 125 células /dl (4%), con el resultado de la carga viral en trámite.. Se estableció un esquema de tratamiento antirretroviral de D4T, 3TC y EFAVIRENS.
La paciente se regresó a los 45 días refiriendo pérdida de peso importante, sudoraciones nocturnas y un nódulo no doloroso a nivel del incisivo superior derecho, según descripción médica. Se indicó internación.
Un análisis de rutina refirió un hematocrito de 32%, hemoglobina de 10 y glóbulos blancos de 3.800. La medicación la hubo abandonado por intolerancia.
Inspeccionado por un estomatólogo, el informe refirió que la paciente no presentaba candidiasis oral, ni odinofagia, pero se observaban tres lesiones en evolución: una a la altura del canino superior derecho, nodular, que involucraba en su interior parte de la pieza dentaria, dolorosa y de color rojo intenso (Fig. 1) que se continuaba hacia la parte distal y se extendía hacia el paladar. En la zona posterior, una úlcera de bordes evertidos, de fondo necrótico, extendía hasta la zona posterior de los molares. Estas tres lesiones evolucionaron día a día tomando mayores proporciones e incluyendo las partes blandas de la región facial.
A la observación general, el abdomen se presentaba blando e indoloro. Un nuevo análisis de sangre rindió un hematocrito de 275, hemoglobina del 9,3% y glóbulos blancos: 8.100 ; plaquetas: 237.000. La evolución de la paciente denota signos de falla, sin fiebre. Se realizaron ECO doppler y angio TAC.
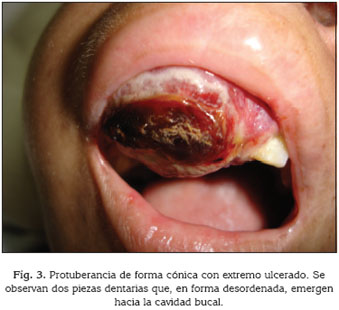
Se efectuaron tres tomas biopsias de la tumoración bucal que había avanzado por todo el reborde alveolar hacia la zona hamular posterior y al paladar duro y blando del mismo lado (Fig 2). Una úlcera de 2 cm de largo por 1,5 de ancho se localizaba en el reborde alveolar en la zona molar (Fig 3) y en la zona incisal, una protuberancia de forma cónica con su base de 2 cm de diámetro aproximadamente implantada en el reborde alveolar anterior y su extremo ulcerado hacía eclosión hacia el exterior, con signos de inclusión desordenada de 2 piezas dentarias (Fig 4).
El resultado del informe histológico de las lesiones bucales refirió " una proliferación celular morfológicamente de aspecto linfoide constituida por células de menor a gran tamaño con dos o más núcleos vesiculosos y nucléolos eosinófilos evidentes. Se observan numerosas figuras de mitosis con índice de proliferación elevada, tipo inmunoblástico a células grandes".
En la tinción por inmunohistoquímica el informe relató "células B y marcación positiva para antígenos CD 79, CD209, y CD22. Las células del tumor son negativas para marcadores epiteliales CD56, CD57, CD50 y CD15. Linfoma difuso histiocítico a células grandes".
El equipo oncológico inició el primer ciclo de ERORH (prednisona+etopósido+ dexametasona+ ciclofosfamida + vincristina). Dosis ajustada a CD4 > 100. En el posoperatorio, la paciente evolucionó con neutropenia, fiebre, candidiasis oral y lesión perianal por herpes virus activa.
Se instaló el segundo ciclo de quimioterapia del cual evolucionó con mejoría general, sin complicaciones. La paciente fue dada de alta el 14/6/05 con indicaciones para tratar el CMV y con la instalación del tratamiento antirretroviral (TARV) con D4T, EFV y ·3TC.
La paciente regresó con un estado general muy deficiente, por lo cual se volvió a internar. En un nuevo estudio de resonancia magnética surgen múltiples imágenes nodulares en hígado y riñón, compatibles con el Linfoma. Además, reactivación del herpes virus anal, muy doloroso, por lo cual se la medicó con Aciclovir 800 mg diarios y Amfotericina B + TMS a dosis PCP.
El linfoma No Hodgkin oro facial diagnosticado como de alto grado de malignidad había comprometido ya toda la hemifacie derecha y presentaba proporciones mayores de invasión fig ya doloroso. En su inspección diaria se diagnóstico, en la zona intraabdominal y el pericardio, signos de la misma enfermedad.. Se produjo un deterioro del estado general con vómitos y náuseas persistentes, dolores generalizados, postración, candidiasis oral y esofágica y el 6/9/05, la paciente obitó, neutropénica febril, a los seis meses de su primera consulta.
Discusión
Los Linfoma NO Hodgkin (LNH) constituyen un grupo variado de alteraciones del sistema linfoide, con diversas características de acuerdo a su origen, evolución y respuesta a la terapéutica. Cuando tiene localización en los maxilares es debido en general a una diseminación de la enfermedad y muy raramente como proceso primario.
Las manifestaciones en tejidos y órganos son de crecimiento rápido y la mucosa bucal puede estar afectada desde un primer momento como única manifestación o, secundariamente. Una gran mayoría presenta a la vez síntomas sistémicos, con fiebre sin explicación, sudores nocturnos y/o pérdida de peso mayor de 10 kg en poco tiempo. Las mucosas orales pueden están incluidas por que en general estos linfomas son extranodales. La edad parece ser un factor importante que acompaña la evolución de esta neoplasia ya que el aumento relativo de linfomas de bajo grado tienden a aumentar con ésta, (mayores de 55 años) aunque, se ha observado una declinación a partir de los 75 años en aquellos pacientes portadores de NHL linfocíticos a células pequeñas. A partir de los 75 años la mayoría de los linfomas se citan como inmunoblásticos. Se citan como otros factores asociados con la sobrevida a la relación con el uso de drogas (7), pobre estado general, historia de drogadicción intravenosa por más de 35 años,, disminución del recuento de células CD4 por debajo de 100/dl. y aumento de la enzima lactadeshidrogenasa (LDH). (8)
Existen opiniones encontradas sobre la eficacia de las nuevas terapias instituidas a través de los nuevos tratamientos antirretrovirales (HAART). Si bien ha disminuido la incidencia y prevalencia de las enfermedades infecciosas oportunistas no ha tenido la misma eficacia con las dos neoplasias que aquejan al Sida, el LNH y el Sarcoma de Kaposi Existen discusiones sobre el mejor manejo que significa la asociación del HAART y la quimioterapia, el rol de los anticuerpos monoclonales y otros tratamientos de soporte (9).
Otros criterios, como los ensayos clínicos de la Cohorte Suiza de VIH y el estudio de Cohortes Multicéntrico de los Ángeles y el de Londres, dicen no encontrar diferencias antes y después de HAART. El grupo de Colaboración Internacional de VIH y Cáncer y los estudios de Euro SIDA, documentaron lo contrario (10).
El LNHRS abarca un amplio espectro de subtipos ya que abarca al Linfoma Burkitt, el Linfoma de células grandes, el Linfoma primario de efusión y el plasmoblástico de la cavidad oral. (11) La Organización Mundial de la Salud (12) los divide en tres grupos: aquellos que presentan los pacientes VIH+, los que ocurren en otros estados de inmunodeficiencia y los que también ocurren en pacientes inmunocompetentes. Se atribuye en el primer caso como vía de desarrollo responsable a la estimulación crónica de la célula B por el VIH y de otras virosis concomitantes tales como el Epstein Barr Virus (EBV) y el Herpes Virus 8 (HHV- 8). La explicación de las mutaciones genéticas en las poblaciones proliferativas de los cánceres se aplicaría también a la transformación maligna que se produce en las poblaciones linfocitarias de los linfomas, el rol de las citoquinas e interleuquinas y los factores de crecimiento y transformantes, jugarían también un rol importante según los mismos autores.
Existen una cantidad de clasificaciones y esquemas para el estudio histológico del LNH siendo la más reciente la propuesta por Revised European-American Classification of Lymphoid neoplasms (Kiel Classification) (13). Esta combina datos morfológicos de las células tumorales y datos inmunológicos. Divide a los linfomas en dos grandes grupos, los de células B y T reconociendo a la vez dos grandes grupos; los nodulares y los difusos. Los linfomas nodulares contiene células malignas dispuestas en un patrón caracterizado por nódulos regulares distribuidos en los ganglios linfáticos o en sitios extraganglionares. Los linfomas nodulares pueden dividirse en tres subtipos:
— Linfocítico poco diferenciado.
— Mixtolinfocítico-histiocítico.
— Histiocítico.
El pronóstico depende de cada uno el pronóstico, siendo el mismo en forma decreciente en esta clasificación.
Hemos comprobado, dentro de la experiencia en nuestro medio, que la mayoría de los linfomas de la boca son en su mayoría difusos de células B y de comportamiento histológico agresivo, caracterizándolos el patrón de células pequeñas no clivadas o hendidas. El histiocítico o difuso de células grandes es el tipo más común en cabeza y cuello, especialmente en individuos de mayor edad y positivos para VIH. La clasificación de la Working Formulation para linfoma no Hodgkin (10) tiene en cuenta la evolución (grado I, II y III) y la histología en cada grado (patrón difuso o folicular y células grandes o pequeñas hendidas o clivadas.
Para el grado I: linfocitos pequeños, folicular a células pequeñas clivadas y folicular mixto (células pequeñas clivadas y células grandes).
Para el grado II señala: folicular a células grandes, difuso a células pequeñas hendidas o clivadas y difuso mixto (pequeñas y grandes).
Para el grado III: células difusas grandes, células grandes inmunoblástico, linfoblástico y difuso a células pequeñas hendidas.
Los LNH reconocidos recientemente no están limitados a malignidades de células B solamente.
La variedad conocida como Mantel Cell, o Malt (mucosa- associated lymphoid tissue) asociado a los tejidos linfoides en mucosas (14). Desde el punto de vista inmunológico se describe positivo para CD45- 45RB CD20. (15). El tipo linfoma inmunoblástico ha aparecido como primera manifestación en la cavidad oral (16) La vasta mayoría han sido clasificado como del tipo a células B y de histología agresiva. El pronóstico con tratamiento incluido presenta una mejor tasa para el grado I, de 50% a 90%, que los grados II y III, entre el 30 %y 60%
Desde el punto de vista de la Patología Oral, es de valor tener en cuenta la casuística vasta de Fakuda y col. (17), Wolvious y col. (18) y los diferentes diagnósticos diferenciales que son propuestos por Barnes y col. (19): mononucleosis infecciosas, plasmacitoma anaplástico, sarcoma mieloide extramedular, extranodal linfomas a células NK/T y úlcera eosinófila. El cuadro clínico en el paciente presentado fue dominado por signos y síntomas locales y regionales, tumefacción ósea local, dolor facial, dentario y óseo al evolucionar las lesiones, alteraciones neurológicas del tipo parestesia e hipoestesia, movilidad dental, inflamación algo dolorosa de la mucosa con el aspecto clínico previamente descrito y observables en las figuras 1-4. La localización más frecuente del LNHO corresponde según la literatura a las tonsilas, paladar, mucosa bucal, lengua, piso de boca y región retromolar, en orden decreciente, ocupando tejidos blandos y pasar por contigüidad al hueso, generalmente en el caso de localización de encía y hueso alveolar maxilar o mandibular o viceversa. Se refiere que, de afectar al tejido óseo y tratarse de un paciente dentado, las piezas dentarias sufren movilidad y rizolisis.
De nuestra observación señalamos en otros pacientes de nuestra casuística, el aspecto, en la zonas de los molares, de una masa blanda, redondeada que puede presentarse abrazando por ambas caras a las superficie dentarias, de color ojo vinoso y que puede confundirse con un granuloma eosinófilo de gran tamaño, especialmente en la zona molar mandibular. La localización en los sectores anteriores tanto superiores como inferiores en un primer grado semeja, en algunos casos, una gingivitis hiperplásica inflamatoria. Puede a la vez presentarse como una erosión importante en zonas desdentadas, en el surco hamular por ejemplo y en el paladar, en donde con frecuencia se puede observar la forma tumoral.
La zona amigdalina puede presentarse generalmente invadida en forma unilateral, de modo que, una tonsila aumentada de tamaño unilateralmente, nos puede llevar a sospechar la existencia de un probable linfoma (teniendo en cuenta al paciente en cuestión). La tumoración puede extenderse hacia la parte exterior del cuello o no. Una úvula deslizada hacia uno de los lados, acompañada de una voz gangosa y cefalea o dolor irradiado al hemicráneo del lado opuesto, puede estar indicando una masa linfoidea neoplásica en zona orofaríngea que empuja o hace eclosión contra este reparo anatómico, según nuestra experiencia. Casos más graves pueden presentar verdaderos tumores o úlceras neoplásicas emergiendo de alguna de las zonas mencionadas anteriormente, alterando las funciones bucales y el perfil facial. Otros signos y síntomas pueden ser la aparición de trismos, otalgias, sinusitis, comunicaciones oro sinusales, adenopatías cervicales.
La observación e inspección de las lesiones en la primera consulta y en su evolución conducirán a un diagnóstico diferencial, teniendo en cuenta en primer lugar al carcinoma a células escamosas y a las manifestaciones mucosas de las micosis sistémicas como Histoplasmosis y Blastomicosis diseminadas. Pueden existir lesiones dentales que enmascaren desde un principio esta enfermedad y lleven a un diagnóstico equivocado. Todo ello producirá un retraso, una pérdida de tiempo y terapéuticas erróneas hasta que se llega al diagnóstico definitivo y las terapéuticas indicadas, con un rango entre 0-60 meses según estudios de Slootweg (20) Por supuesto que el estudio clínico confirmado por la histopatología y la inmunohistoquímica facilitará el diagnóstico de certeza. El orofaringe es la zona más propicia para tomar las muestras biopsias.
A pesar que clínicamente sea evidente una sola lesión, nunca se realiza la terapia en forma localizada sino sistémica, estudiando primeramente si existen síntomas generales, si está la médula ósea involucrada, el estado del tracto gastrointestinal, el sistema nervioso central y otros sitios tales como pulmones, glándula adrenal, riñones, corazón, cavidad bucal, etc. Los exámenes de sangre y orina son de rutina, así como TAC (Tomografía Axial computada) de tórax, abdomen y pelvis, punción lumbar, punción de médula ósea y Scan con galio 67, que es de gran utilidad, particularmente en pacientes con linfoma relacionado con Sida el cual puede diferenciar linfomas malignos de linfadenopatías reactivas. En linfomas agresivos, la instalación del tratamiento llamado CHOP intensivo (21) pareciera ser que presenta una tolerabilidad mejorada y una toxicidad aceptable. Los resultados publicados dan una supervivencia global del 65%. Nuestra paciente creemos llegó a la consulta con factores de mal pronóstico.
En general podemos concluir que, los factores que más influyen en el pronóstico de estos pacientes son:
— El grado de malignidad.
— El estudio clínico en el momento de conocer al paciente.
— El patrón de crecimiento.
— La respuesta al tratamiento.
Desde el punto de vista de la enfermedad con localización bucal, el diagnóstico diferencial de los signos y síntomas es fundamental, ya que existe una alta posibilidad de error que, hasta la obtención del resultado histopatológico puede conducir a una pérdida de tiempo irrecuperable.
Bibliografía
1. Epstein JB, Silverman S. Head and neck malignancies associated with HIV oral infection. Oral Surg Oral Med Oral Pathol 1992;73:193-200. [ Links ]
2. García Rodríguez M, López Sánchez AF, Hernández Vallejo G, Lucas M. Linfomas de la cavidad oral: Revisión. Revista Española de Cirugía Oral y Máxilofacial 1998: XI: 84-87. [ Links ]
3. Lozada-Nur F, De Sanz S, Silverman S, Miranda C, Regezi JA. Intraoral Non Hodgkin lymphoma in seven patients with acquired immunodeficiency síndrome. Oral Surg oral med Pral pathol Oral Radiol Endod 1996; 82:173-8 [ Links ]
4. Beral V, peterman T, berkelman R, Jaffe H. AIDS associated non-Hodgkin lymphoma. Lancet 1991; 337:805 [ Links ]
5. Lim Soon Thye and Levine Alexandra M. Recent Advances in Acquired Immunodeficiency Syndrome (AIDS) Related Limphoma.CA cancer J Clin 2005; 55: 229-241 [ Links ]
6. Levine Alexandra M. Acquired Immunodeficiency Síndrome-Related Lymphoma: Clinical Aspects. Seminars in Oncology.August 2000; 27:4 pp442- 52. [ Links ]
7. Begg MD, panageas KS, Mitchell-lewis D, Bucklan RS, Phelan JA, Lamster B. Oral lesions as markers of severe immunodepression in HIV – infected homosexual men and injection drug users. oral Sur Oral med Pral pathol Oral radiol Endod 1996; 82(3): 276-83 [ Links ]
8. Levine AM, Sullivan-Halley J, Pike MC et al. HIV related lymphoma: prognostic factors predictive of survival.cancer 1991; 68:2466-72. [ Links ]
9. Lederberger B, Telenti A, Effer M. Risk of HIV related Kaposi´s sarcoma and non-Hodgkin lymphoma with potent antiretroviral therapy; Prospective cohort study. Br med J.1999;319: 23-4. [ Links ]
10. The non-Hodgkin´s Lymphoma.Pathology Classification Project.National Cancer Institute sponsored study of classification of non-Hodgkin Lymphomas.Summary and description of a Working Formulation for clinical usage. Cancer 1982;49:112-2135. [ Links ]
11. Harris NL, Jaffe ES, Stein H, et al. A Revised European American Classification of lymphoid neoplasms: A proposal from International Lymphoma Study Group Blood 1994; 84:1361-92. [ Links ]
12. World Health Organization (1990).Acquired immunodeficiency syndrome (AIDS).interin proposal for a WHO Staging System for HIV Infection and Disease. Wkly Epidemiol Rec 65: 221-8. [ Links ]
13. Lennert K, Feller AC, Histopathology of Non- Hodgkin´s Lymphomas (Based on the Updated Kiel Classification ed2). New York NY, Springer verlag.1992. [ Links ]
14. Isaacson PG.Lymphomas of mucosa-associated lymphoi tissue (MALT). Histopathology.1990;16: 617-9. [ Links ]
15. Carbone A, Franceschi S, Gloghini A, Russo A, Gaidano G, Monfardini S. Pathologycal and Immunophenotypic Features of Adult Non- Hodgkin´s Lymphomas by Age Group. Human pathol 1997; 28(5):582-87. [ Links ]
16. Bagán Sebastian JV, Cardona Tortajada F, Jiménez Y, Carbonell Pastor E. Linfoma Inmunoblástico en la cavidad oral como primera manifestación clínica aparente de la infección por el virus de la inmunodeficiencia adquirida. Archivos de Odontoestomatología 1995; 11: 615-8. [ Links ]
17. Fakuda Y, Ishida T, Fujinoto M, Veda T, Aocasa V. Malignant lymphoma of the oral cavity: chemopathologie, análisis of 20 cases. J Oral Pathol 1987;16:8-12. [ Links ]
18. Wolvious EP, Van der Valk P, Van der ·Wal JE, Diest PJ, Hnijgens PC, van der Waal Y, Snow GB. Primary extranodal non Hodgkin lymphoma of the oral cavity. An analysis of 34 cases. Oral Oncol, Eur J Cancer 1994; 30:121-5. [ Links ]
19. Barnes L, Evenson JW, Reichchart P, Sidransky D. Pathology and Genetics of Head and Neck Tumours (World Health Organization Classification of Tumours), IARC Press, Lyon. 2005. [ Links ]
20. Sloptweg PJ, Wittkampf ARM, Klein PM, de Wilde PCM, Van Unik JAM. Extranodal non Hodgkin lymphoma of the oral tissues. An análysis of 20 cases. J Maxilo Fac Surg 1985:13:85-92. [ Links ]
21. Alonso Alvarez B, Llanos Muñoz M, Alemán Valls J, Oramas Rodriguez, Rodríguez Rodríguez J et al. CHOP con intensificación de dosis en linfomas no Hodgkin agresivos. Rev Oncol 2003; 5(6):341-4. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Prof. Dra. Casariego Z
Bte. Mitre 1371-4M-
1036 Buenos Aires, Argentina
T/FAX: 0054-11-43720444
E-Mail: zulemacasariego@hotmail.com
Aceptado para publicación: Marzo 2006.