My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Avances en Odontoestomatología
On-line version ISSN 2340-3152Print version ISSN 0213-1285
Av Odontoestomatol vol.23 n.3 Madrid May./Jun. 2007
Evaluación del conocimiento de los cirujanos dentistas brasileños sobre aspectos bioéticos en el tratamiento odontológico
Knowledge evaluation for Brazilian dentist-surgeons on bioethical aspects of the dental treatment
Gonçalves PE*, Garbin CAS**, Garbin AJI***, Moimaz SAS****, Oliveira RN de*****
* Alumna de doctorado por el Programa de Postgrado en Odontología Preventiva y Social de la Universidad Estadual Paulista-UNESP.
Facultad de Odontología de Araçatuba. Brasil.
** Coordinadora del Programa de Postgrado en Odontología Preventiva y Social y Profesora Adjunto del Departamento de Odontología Infantil y
Social de la Universidad Estadual Paulista –UNESP. Facultad de Odontología de Araçatuba. Brasil.
*** Profesor del Programa de Postgrado en Odontología Preventiva y Social y Profesor del Departamento de Odontología Infantil y Social de la
Universidad Estadual Paulista- UNESP. Facultad de Odontología de Araçatuba. Brasil.
**** Profesora del Programa de Postgrado en Odontología Preventiva y Social y Profesora Adjunto del Departamento de Odontología Infantil y
Social de la Universidad Estadual Paulista- UNESP. Facultad de Odontología de Araçatuba. Brasil.
***** Profesor del Departamento de Odontología Social de la Universidad de São Paulo - USP. Facultad de Odontología. Brasil.
Dirección para correspondencia
RESUMEN
La relación profesional/paciente y su importancia para el buen seguimiento y, suceso del tratamiento odontológico deben ser reflejadas por medio de sus aspectos bioéticos. Nuestro estudio ha tenido como objetivo evaluar el conocimiento de los cirujanos dentistas (n=163) que realizan curso de especialización en la Universidad Estadual Paulista–UNESP, sobre esos aspectos. Entre los investigados, el 88,1% mencionan que la decisión del tratamiento debe ser tomada en común acuerdo entre el profesional y el paciente, sin embargo, el 26,4% relatan que la participación del paciente y/o la de su responsable legal en la decisión puede interferir de manera negativa. La actuación del profesional cuando el paciente opta por un tratamiento menos conveniente, el 95,6% tratan de convencerlo de que no es la mejor opción y cambie para la mejor, manteniendo el modelo paternalístico. Ha sido observado que el 20,3% no supieron relacionar la importancia de la interacción profesional/paciente para el tratamiento odontológico. Se Concluye que muchos cirujanos dentistas no están tomando en cuenta esos aspectos bioéticos en la práctica clínica.
Palabras clave: Bioética, Relaciones profesional-paciente, Autonomía personal, Paternalismo.
SUMMARY
Professional-patient relationship and its importance for a good performance and success of the dental treatment must be reflected upon by means of their bioethical aspects. Our study aimed at evaluating dentist-surgeons knowledge (n=163) in conducting specialization courses at São Paulo State University–UNESP, on these aspects. Out of the people surveyed, 88.1% mentioned that a decision for the treatment should be made by mutual agreement between professionals and patients, however, 26.4% report that patients or their legal representatives participation in decision-making can cause negative interference. Professionals acting when patients choose a less suitable treatment, 95.6% try to convince patients that it is not the best choice and persuade them for a better one by keeping the paternalistic model. It was noticed that 20.3% did not know how to relate the importance of professional-patient interaction as regards the dental treatment. It was therefore concluded that many dentist-surgeons are not taking these bioethical aspects into account in clinical practice. .
Key words: Bioethics. Professional-Patient Relation. Personal Autonomy. Paternalism.
Introducción
Según la Encyclopedia of Bioethics la Bioética es «un neologismo derivado de las palabras grecas bios (vida) y ethike (ética). Se puede definirla aún como el estudio sistemático de las dimensiones morales, incluyendo visión, decisión, conducta y reglas morales de las ciencias de la vida y del cuidado de la salud, utilizando una variedad de metodologías éticas en un contexto interdisciplinario» (1). Sin embargo, la Bioética actual no debe ser confundida con una reformulación de la ética filosófica tradicional o como una nueva deontología profesional (2).
Antiguamente, la relación entre profesionales de la salud y sus pacientes se volvía a la concepción del proceso salud-dolencia. La dolencia era percibida como fruto de la magia, del pecado o de las circunstancias extrahumanas, y en sus prácticas de cura no observaba la autonomía del individuo, pues éste necesitaba de ayuda moral, y los responsables por esas prácticas de cura eran designados como agentes morales (3).
Posteriormente, se estableció la tradicional doctrina hipocrática de los médicos, la cual se extendió a las otras profesiones de la salud y no estimulaba la autonomía de los pacientes, privilegiando la acción beneficente por parte de los profesionales, que trataban de "hacer el bien" o "cuidar del paciente", aunque contrariamente a la voluntad del mismo. Esa situación era denominada de Paternalismo (4).
En 1978, por medio del Belmont Report - Informe de Belmont, establecieron los principios de la Bioética, los cuales consistían en principios éticos básicos que deberían guiar la investigación en seres humanos, por las ciencias del comportamiento y por la Biomedicina, siendo ellos: a) la autonomía o el derecho de las personas de auto gobernarse por medio de sus opiniones y elecciones, según sus valores y creencias personales; b) la beneficencia, que significa la obligación del profesional de no causar daño, maximizando beneficios al paciente; c) la justicia o imparcialidad en la distribución de los riesgos y de los beneficios, no pudiendo tratarse a una persona de manera distinta de la otra, excepto que haya entre los dos alguna diferencia relevante, resultando en la equidad social (5).
En 1979, los autores Beuachamp y Childress (6) publicaron el libro Principios de la Ética Biomédica, en el cual se hace un análisis sistemático de los principios hasta entonces descritos por el Informe de Belmont, y sugieren un cuarto principio, el de la no maleficencia, por el cual el profesional-investigador no debe provocar daño al paciente, en el caso de no proporcionarle beneficios.
Esos cuatro principios caracterizaron y solidificaron la indiscutible Teoría Principialista que, por mucho tiempo, sirvió como un "guía" ético para los profesionales que, si lo siguiesen, tornarían su acción siempre correcta. Así, por medio de esta teoría, la Bioética "se instrumentalizó" y empezó a dar respuestas a todas las cuestiones que emergiesen, mediante un análisis de "disputa" entre los principios, o sea, aquel que predominase, sería la respuesta del problema en cuestión (5).
Muchas críticas sobrevinieron a esa teoría, hasta por los propios autores Beuachamp y Childress (7), en 1994, porque esos principios éticos preconizados no deberían ser empleados como fundamentos para la actuación del profesional, y sí como referencial para cada duda o interrogante que apareciese durante la atención clínica. Además, cada paciente debe tener a su particularidad de atención, planificación y ejecución, diferentes de los otros pacientes, pues hay factores involucrados, como el sociopolítico, el cultural, entre otros.
Utilizándose de los principios éticos principialistas como referencial, el paciente podrá estar ejerciendo su autonomía, tanto por medio de la exposición de sus deseos y expectativas al profesional, ante al tratamiento odontológico al cual irá a someterse, como también por decidir en común acuerdo con el profesional entre las opciones de tratamiento, sin restricción o coacción, por más benéficas que sean las intenciones del cirujano dentista, fundamentado en sus propios valores y convicciones (5, 8).
Por mucho tiempo, la beneficencia fue confundida con el paternalismo, en que el paciente lego en el asunto se tornaba vulnerable (de acuerdo con el principio de Hiposuficiencia), por no ser capaz de evaluar correctamente y adecuadamente el servicio prestado y por no poseer el conocimiento técnico y científico del profesional, y creía que la solución, o la indicación del profesional sería el mejor tratamiento (9).
Sin embargo, actualmente, la beneficencia del profesional no queda restricta a la "negociación" en sí, mas adentra al tratamiento, el que deberá ser ejecutado por el profesional de manera correcta, fundamentado en la teoría y las técnicas previamente sedimentadas en la literatura científica, y en común acuerdo con el paciente (10).
Por medio de este estudio se averiguó el conocimiento de los cirujanos dentistas sobre los siguientes aspectos bioéticos: de quién debe ser la decisión sobre el tratamiento odontológico; si la participación del paciente y/o responsable legal en la decisión del tratamiento interfiere de manera negativa; cual debe ser la actuación del profesional, cuando el paciente opta por un tratamiento menos conveniente; y la importancia de la interacción profesional/paciente para el tratamiento odontológico.
Material y Métodos
Este trabajo se refiere a un estudio transversal y descriptivo. El proyecto obtuvo aprobación previa por el Comité de Ética en Investigación de la Facultad de Odontología de Araçatuba – UNESP, del Brasil, bajo protocolo nº 2004/01098.
Se realizó la elaboración de un cuestionario semiestructurado y, por medio de un proyecto piloto, se adecuó ese instrumento de colecta. Antes de la investigación propiamente dicha, se obtuvo el Término de Consentimiento Informado de los participantes, el cual aclaraba a los posibles participantes sobre la voluntariedad de la participación, la manutención del sigilo de sus identidades y la publicación de los datos obtenidos con el presente trabajo. Se respetaron las reglas de la Resolución no 196, de 10 de octubre de 1996, del Consejo Nacional de la Salud – Ministerio de la Salud Brasileño y sus resoluciones complementarias.
Para el análisis de las respuestas cuantitativas, se utilizó el programa Epi Info versión 6.04, por el cual se realizó el levantamiento de sus frecuencias y porcentajes. Ya las respuestas cualitativas fueron analizadas por medio del análisis de contenido, por la técnica de análisis de categorías, conforme preconizado por Bardin (11).
Resultados
Se entregaron 212 cuestionarios, que corresponden a la población de cirujanos dentistas que realizan curso de especialización en la Universidad Estadual Paulista – UNESP, en las Facultades de Odontología de Araraquara, Araçatuba y São José dos Campos. Se obtuvo retorno de 163 (76,9%).
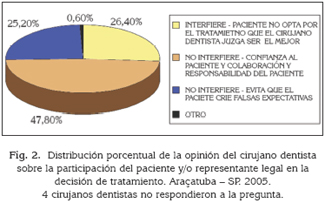
Con referencia a la decisión del tratamiento odontológico (Figura 1), el 88,1% mencionan que debe ser realizada en común acuerdo entre el profesional y el paciente. Sin embargo, el 26,4% de los investigados, relatan que la participación del paciente y/o su responsable legal en la decisión de tratamiento interfiere de manera negativa, pues éste puede optar por el tratamiento que el cirujano dentista juzga no ser el mejor (Figura 2).
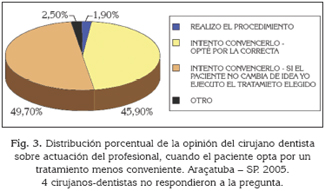
Por medio de la Figura 3, que comprende las respuestas sobre la actuación del profesional, cuando el paciente opta por un tratamiento menos conveniente bajo la óptica del cirujano dentista, se observó que apenas el 1,9% de los investigados realizan el tratamiento que el paciente optó, mientras el 95,6% intentan convencerlo de que no es la mejor opción. De esos, el 45,9% hacen con que el paciente opte por la opción que el profesional juzga como correcta. Ya un 49,7% intentan convencerlo de que no es la mejor opción, pero si así mismo el paciente no cambia de idea, ejecutan el tratamiento elegido por el mismo.
Con relación a la importancia de la interacción profesional/paciente (Cuadro 1), el respeto y acuerdo mutuo entre el profesional y el paciente fue lo más citado por los entrevistados (39,2%), como también la confianza del paciente en el profesional (29,1%), pues esa interacción hace parte del tratamiento odontológico. No obstante, se observó que un 20,3% no supieron relacionar su importancia al tratamiento.
Discusión
En lo que atañe a la decisión del tratamiento odontológico, el 88,1% de los cirujanos dentistas entrevistados mencionan que ésta debe ser tomada en común acuerdo entre el profesional y el paciente, lo que concuerda con Silva (12), pues el profesional de la salud debe ser obligado a tener una posición de conciencia crítica de su poder y debe estar vigilante permanentemente, para que, en la medida de lo posible, torne dinámica la relación con su paciente sin, no obstante, abdicar de la condición de los procedimientos y de la responsabilidad inherente a su función. Pero, Maciel et al (13) observó en su estudio que apenas el 44% de los cirujanos dentistas investigados elaboraban el plano de tratamiento, informando y solicitando la opinión del paciente. Ese valor es muy inferior al encontrado en ese estudio (88,1%).
Entre tanto, la decisión del profesional debe sobreponer a la del paciente en situaciones de emergencias, o urgencia, en la cual el paciente se encuentra con incapacidad transitoria de decidir. Por eso, el cirujano-dentista actuará de forma rápida, promoviendo un mayor beneficio al paciente (14).
En el trabajo de Garbin et al. (15), al entrevistar padres de niños sometidos a tratamiento odontológico, el 65,98% de esos no participaron de la decisión del tratamiento y un 31,82% alegaban que el cirujano dentista debería decidir sobre el tratamiento, mientras que, en el presente trabajo, el 4,4% de los cirujanos dentistas entrevistados alegan que esa decisión debe ser tomada por el profesional. Con eso, se puede observar la existencia de un conflicto entre el posicionamiento del profesional y del paciente sobre quién debe decidir el tratamiento odontológico.
Sobre la participación del paciente y/o responsable legal en la decisión del tratamiento, en este trabajo, el 73% de los investigados relatan no interferir, concordando con el estudio de Silva et al. (16), en que el 92,5% de los cirujanos dentistas entrevistados no consideraban perjuicio para sí el discutir cuestiones técnicas con el paciente, posibilitándole a él el ejercicio de su autonomía.
Según Kenny (17) la interacción profesional/paciente entra en conflicto, cuando el deseo del profesional en hacer lo que se considera ser lo mejor para el paciente, no corresponde a lo que el paciente desea o dice querer. Se observó eso al analizar la figura 3, pues el 95,6% de los pesquisados intentan convencerlo sobre la mejor opción de tratamiento, no estimulando el paciente y/o su responsable legal a ejercer su autonomía, actuando conforme el antiguo modelo paternalista.
Berlinguer y Garrafa (19) relatan que se hacen indispensables el establecimiento y el ejercicio de la tolerancia y de la pluralidad. Éstas deben ser entendidas como respeto a los pensamientos y opiniones ajenas, resultando en un acuerdo mutuo, conforme mencionado en este estudio por el 39,2% de los entrevistados, y de la confianza del paciente depositada en el profesional (29,1%). Ellas deben ser siempre anheladas, porque la intolerancia y la unilateralidad son fenómenos frecuentes tanto en los comportamientos cotidianos, como en las actitudes en relación a los problemas límites que aparecerán y que crecen todos los días.
Ante los resultados, de los trabajos analizados y expuestos podemos concluir que muchos cirujanos dentistas no están tomando en cuenta esos aspectos bioéticos en la práctica clínica, pues algunos cirujanos dentistas mantienen el modelo paternalista cuando el paciente opta por un tratamiento, que él considera ser lo menos conveniente y a pesar de que todos los investigados consideran importante la interacción profesional/paciente, muchos no supieron relacionar su importancia para el tratamiento odontológico.
Agradecimientos
Agradecemos a CAPES por el financiamiento de este trabajo.
Bibliografía
1. Reich WT. Introduction. En: Reich WT, edits. Encyclopedia of bioethics. New York: Macmillan; 1995: 35. [ Links ]
2. Lolas F. La bioética en el contexto de los programas globales de salud. Rev. Panam. Salud Publica 1999; 6(1): 65-8.
3. Fortes PAC. Ética e saúde. questões éticas, deontologicas e legais, autonomia e direitos do paciente. Estudo de casos. São Paulo: EPU. 1998.
4. Baú MK. Capacidade jurídica e consentimento informado. Bioética 2000; 8(2): 285-96.
5. Diniz D, Guilhem D. O que é bioética? São Paulo: Brasiliense. 2002.
6. Beauchamp TL, Childress JF. Principles of biomedical ethics. New York: Oxford University Press. 1979.
7. Beauchamp TL, Childress JF. Principles of biomedical ethics. New York: Oxford University Press. 1994.
8. Rinchuse DJ, Rinchuse DJ, Deluzio C. Ethical checkilist for dental practice. J. Am. Coll. Dent. 1995;.62(3):45-8.
9. Terra MS, Majolo MS, Carillo VEB. Responsabilidade profissional, ética e o paciente em ortodontia. Ortodontia 2000; 33(3):74-85.
10. Garrafa V. Bioética e Odontologia. En: Kriger L. ABROPREV: promoção de saúde bucal. São Paulo: Artes Medicas. 2003: 495-504.
11. Bardin L.Análise de conteúdo. Lisboa: Edições 70. 1994.
12. Silva LF. Beneficência e paternalismo. J. Cons. Fed. Méd. 1997; 10(88):8-9.
13. Maciel SML, Xavier YMA, Leite PHAS, Alves PM. A documentação odontológica e a sua importância nas relações de consumos: um estudo em Campina Grande – PB. Pesqui. Bras. Odontopeditria. Clín. Integr. 2003;3(2):53-58.
14. Guimarães MCS, Novaes SC. Autonomia reduzida e vulnerabilidade: liberdade de decisão, diferença e desigualdade. Bioética 1999;7(1): 21-4.
15. Garbin CAS, Mariano RQ, Machado TP, Garbin AJI. Estudo bioético das relações humanas no tratamento odontológico. Rev. Fac. Odontol. Lins 2002;14(1): 54-9.
16. Silva KA, Almeida LT, Miranda IMP, Silveira JLGC. Legislação e ética da relação dentista-paciente. Pesqui. Bras. Odontoped. Clin. Integr.2001; 1(3):31-7.
17. Kenny NP. Bioethics and canadian dentristy. J. Can. Dent. Assoc.1997; 63(9): 690-4.
18. Berlinguer G, Garrafa V. O mercado humano: estudo bioético da compra e venda de partes do corpo. Brasília: UnB. 1996.
 Dirección para correspondencia:
Dirección para correspondencia:
Dra. Patrícia Elaine Gonçalves
Faculdade de Odontologia de Araçatuba – FOA-UNESP
Departamento de Odontologia Preventiva e Social.
Programa de Pós-Graduação em Odontologia
Preventiva e Social
Rua José Bonifácio, 1193.- Araçatuba.
São Paulo. Brasil - Caixa Postal 341.
Tel.: ++ 55 018 36363249. Fax: ++55 018 36363332
E-mail: pattysp03@yahoo.com.br
alepasi@bol.com.br
cgarbin@foa.unesp.br
Aceptado: 2006