INTRODUCCIÓN
La radiología oral y maxilofacial (RMF) es la disciplina encargada del uso de los rayos X y otros tipos de radiación, para el diagnóstico de enfermedades y condiciones del área maxilofacial (1). La RMF cuenta con diferentes exámenes radiográficos que pueden ser indicados para distintas situaciones clínicas (2). Los exámenes radiográficos usados en RMF permiten diagnosticar patologías y hallazgos, controlar la evolución de lesiones, elaborar el plan de tratamiento y controlar el tratamiento en el tiempo (3).
La falta de conocimiento del profesional acerca del marco legal y consideraciones éticas de la RMF, puede implicar que el odontólogo que solicita, toma o diagnostica los exámenes radiográficos, realice algun error que podría tener consecuencias legales (31). Una inadecuada solicitud radiográfica, toma o diagnóstico del examen radiográfico puede conducir a un mal diagnóstico radiográfico y posiblemente a un mal diagnóstico clínico. Si bien diversos artículos definen distintos aspectos de la RMF (4,5,6,7), no se encontró artículos que consoliden el aporte de la RMF al diagnóstico clínico. El propósito de la presente revisión es analizar el aporte de la RMF al diagnóstico clínico.
MARCO LEGAL Y CONSIDERACIONES ÉTICAS DE LA RADIOLOGÍA ORAL Y MAXILOFACIAL
Los exámenes radiográficos son documentos con valor médico-legal (1,8). Debe controlarse su uso, ya que implican exponer al paciente a radiaciones ionizantes, que pese sus bajas dosis en odontología, suponen riesgo de producir efectos adversos en la salud del paciente y del personal ocupacionalmente expuesto (POE) (9). Estos efectos en odontología suelen ser estocásticos (probabilísticos), es decir, su aparición no depende de la dosis de radiación, sino del azar (9). Debido a estos posibles efectos adversos, es fundamental que los odontólogos que realizan y utilizan los exámenes radiográficos, conozcan el marco legal y consideraciones éticas de la RMF. Las legislaciones nacionales suelen establecer requisitos para autorizar el uso e instalación de equipos generadores de radiaciones ionizantes. Estos requisitos varían de acuerdo al país (10,11,12), pero por lo general incluyen requisitos sobre aspectos comunes, tales como: a) equipo generador de radiaciones ionizantes,b) lugar físico de la instalación,c)titular de la instalación,d) medidas de protección radiológica,e) operador (persona que realiza el examen) y f) personal que se desempeña en la instalación. Organismos internacionales, como la Comisión Europea y la Academia Americana de Radiología Oral y Maxilofacial, recomiendan la necesidad del diagnóstico radiográfico de exámenes de la región maxilofacial (3,13,14). De hecho, se describe que se corre el riesgo de perder una demanda por negligencia profesional debido a la falta de diagnóstico radiográfico (15,16). Sin embargo, las legislaciones nacionales suelen no referirse a la responsabilidad del diagnóstico radiográfico.
Considerando la falta de regulación legal sobre la responsabilidad del diagnóstico radiográfico, es necesario que el odontólogo que realiza y usa los exámenes radiográficos aplique ciertas consideraciones éticas fundamentales. Esto, con la finalidad de garantizar el uso responsable, seguro y efectivo de los exámenes radiográficos (17). La Comisión Internacional de Protección Radiológica (ICRP, del inglésInternational Commission on Radiological Protection) promueve la aplicación de valores éticos fundamentales (18): a) Beneficencia y no maleficencia: procurar el mayor beneficio en salud y nunca hacer daño, b) Prudencia: tomar decisiones cuidadosa y razonablemente, c) Justicia: distribución equitativa de ventajas y desventajas en el bienestar de la persona, y d) Dignidad: respeto incondicional a los derechos humanos y autonomía de las personas. Estos valores éticos se relacionan con los tres principios de protección radiológica establecidos por la ICRP. El principio de justificación implica valorar que la toma del examen radiográfico genere más beneficio que riesgo para el paciente (18). El principio de optimización significa obtener el examen con la menor exposición a radiación posible para el paciente, sin perder información diagnóstica (18). Los principios de justificación y optimización se relacionan directamente con el paciente. El principio de limitación de dosis se aplica al POE, el cual establece mantener los niveles de exposición ocupacional a radiación por debajo de los límites de dosis máximos permitidos. El principio de justificación se relaciona con los valores éticos de beneficencia, no maleficencia y prudencia (18). El principio de optimización se relaciona con prudencia, justicia y dignidad (18). El principio de limitación de dosis se relaciona con prudencia y justicia (18). Los valores éticos fundamentales integrados con los principios de protección radiológica contribuyen a que el odontólogo que realiza y usa los exámenes radiográficos actúe adecuadamente al proteger al paciente de las radiaciones ionizantes (18).
Desde el punto de vista ético, la ficha clínica del paciente es un documento privado y confidencial(19), así como la información y exámenes clínicos y radiográficos contenidos en ella (1). Esto significa que toda persona que utilice la ficha clínica tiene la obligación de guardar secreto sobre la misma(19). Adicionalmente, es fundamental que exista una persona responsable del diagnóstico radiográfico una vez obtenido el examen (20).
DIAGNÓSTICO RADIOGRÁFICO EN ODONTOLOGÍA
El diagnóstico del examen radiográfico es esencial en el proceso de diagnóstico de enfermedades (1), al no haberlo, se arriesga perder información importante para la determinación del diagnóstico clínico. El responsable del diagnóstico radiográfico debe ser un odontólogo con conocimientos en interpretación radiográfica (1,21) y cursos de educación continua en el área de la RMF (3) que lo capaciten para interpretar el examen completo. Además, este odontólogo debe mostrar confiabilidad y certeza en lo que describe, empleando las palabras adecuadas para dar a conocer el diagnóstico radiográfico(20).
La solicitud y la toma radiográfica son acciones fundamentales, que contribuyen a que el responsable del diagnóstico radiográfico realice un diagnóstico correcto. Por esta razón, el clínico tratante que solicita el examen, el operador y el responsable del diagnóstico deben conocer las responsabilidades que les competen. En general, estas personas tienen la responsabilidad de aplicar los principios de protección radiológica antes, durante y después de la toma radiográfica (1). El clínico tratante que solicita el examen radiográfico tiene la responsabilidad de conocer el rendimiento de cada examen, para solicitar el que más contribuya a determinar el diagnóstico clínico(3 , 13 , 22). Además, debe comunicarse adecuadamente con el responsable del diagnóstico radiográfico. Esta comunicación por parte del clínico tratante se produce mediante la solicitud radiográfica, la cual debe ser completada con los datos completos del paciente, información clínica, e indicando el propósito del examen radiográfico( 23 ). Esto contribuye a que el responsable del diagnóstico radiográfico responda la pregunta clínica y realice un diagnóstico con mayor precisión( 23 ).
El operador tiene la responsabilidad de aplicar los conocimientos necesarios y poseer la habilidad para realizar correctamente la toma radiográfica y el procesado radiográfico ( 1 ). Tras la toma y procesado radiográfico, el operador debe realizar el control de calidad de la imagen ( 24 , 25 ). Esto permite garantizar una imagen radiográfica de calidad para su correcta interpretación por parte del responsable del diagnóstico.
Una vez obtenido el examen radiográfico, el responsable del diagnóstico radiográfico tiene la responsabilidad de realizar el diagnóstico y enviarlo al clínico tratante que lo solicita. Mediante esta acción, se produce la adecuada comunicación entre el responsable del diagnóstico y el clínico tratante que solicita el examen radiográfico. El responsable del diagnóstico debe asegurar las adecuadas condiciones de visualización de los exámenes radiográficos, tales como: a) iluminación ambiental de la sala de diagnóstico ( 24 , 26 ) y b) condiciones de observación para exámenes radiográficos convencionales y digitales, como por ejemplo características del negatoscopio o especificaciones técnicas del monitor ( 24 ). Las adecuadas condiciones de visualización contribuyen a la elaboración de un correcto diagnóstico radiográfico. Adicionalmente, el responsable del diagnóstico radiográfico debe realizar el diagnóstico del examen siendo consciente que éste puede repercutir en el tratamiento del paciente( 27 ) y su planificación ( 28 ). Debido a esto, el responsable del diagnóstico radiográfico debe analizar el examen radiográfico de forma sistemática ( 2 , 29 ), es decir, mediante una evaluación secuencial y ordenada, específica para cada tipo de examen radiográfico ( 2 ). Una evaluación sistemática, así como la revisión del diagnóstico radiográfico una vez finalizado, permiten evitar errores en el diagnóstico. Los errores en el diagnóstico radiográfico pueden referirse a: a) error en la transcripción de la información, b) mal uso de terminología, c) omisión de alguna lesión o hallazgo o d) diagnóstico ambiguo poco preciso que no transmite claramente la información ( 30 ). Adicionalmente, el responsable del diagnóstico debe tener conocimiento de una serie de aspectos que le permitan realizar un diagnóstico correcto, tales como: a) formación de imagen, b) anatomía, c) lesiones y d) hallazgos de la región maxilofacial.
a) Formación de imagen: estos aspectos permiten determinar si la imagen radiográfica, convencional o digital, es apta para el diagnóstico radiográfico. En exámenes radiográficos convencionales, debe evaluarse que cuenten con la correcta densidad (grado de oscurecimiento del negativo radiográfico), contraste (diferencias en las densidades) y características geométricas de nitidez (precisión de las líneas que componen la imagen), magnificación (imagen con mayor tamaño que el real del objeto radiografiado) y distorsión (imagen alterada en el tamaño y forma real del objeto radiografiado) ( 1 ). La figura 1 muestra una radiografía con baja densidad y otra con la correcta densidad.

Figura 1. A) Radiografía con baja densidad. B) Radiografía con la correcta densidad, apta para el diagnóstico.
En exámenes radiográficos digitales, el responsable del diagnóstico debe considerar elementos adicionales, tales como ruido y artefactos. El ruido se produce por las diferencias de atenuación del haz de rayos X, que producen diferencias de captación de la radiación por los pixeles de la imagen digital, resultando en pixeles más oscuros y otros más claros ( 31 ). El grado de ruido depende de aspectos tales como: a) cantidad de la radiación ionizante usada, es decir, del miliamperaje ( 31 ), b) características técnicas del detector o c) procesado de la imagen digital ( 13 ). Con relación a los artefactos, estos elementos son producidos por efectos absorcionales( 32 ), se visualizan en el examen radiográfico digital sin estar presentes en el objeto de estudio, y pueden dificultar el diagnóstico radiográfico de la imagen obtenida ( 5 ).
b) Anatomía: el diagnóstico radiográfico correcto de las estructuras anatómicas evita complicaciones durante y/o después del tratamiento ( 33 ). El responsable del diagnóstico radiográfico debe conocer la anatomía dentaria y de estructuras adyacentes que se observan en el examen completo ( 27 , 34 ). Mientras más grande el área radiografiada, más son las estructuras anatómicas que evaluar ( 34 ), lo que exige mayor conocimiento del responsable del diagnóstico radiográfico. Esto, debido a que pueden aparecer estructuras anatómicas de dominio poco habitual del odontólogo, como columna cervical o base de cráneo. El responsable del diagnóstico radiográfico debe reconocer las variaciones normales anatómicas, para distinguirlas de posibles patologías( 5 ). La figura 2 resalta la importancia del reconocimiento de la anatomía normal y sus variaciones.

Figura 2. Paciente de 76 años. A) En radiografía panorámica se observa imagen radiolúcida de forma ovalada de contorno regular, parcialmente corticalizada en relación con el ápice del diente 3.2, que se extiende hacia mesial del diente 4.3. El especialista en RMF complementa el estudio con radiografía periapical y telerradiografía de perfil. B) En radiografía periapical se observa un granuloma apical en diente 3.2 y un trabeculado óseo de aspecto difuso. C) En sección de telerradiografía de perfil se observa una tabla ósea vestibular muy adelgazada a nivel de la zona sinfisiaria de la mandíbula y el proceso alveolar anteroinferior. Se descarta presencia de patología y, por consiguiente, la necesidad de una intervención quirúrgica. Conclusión diagnóstica: Colapso de tabla ósea vestibular (variación anatómica).
c) Lesiones: son condiciones patológicas que afectan la región maxilofacial, que pueden ser benignas o malignas ( 2 ). Para un correcto diagnóstico radiográfico, las lesiones deben ser observables en su totalidad en el examen radiográfico ( 2 , 27 ). Además, la lesión debiera observarse al menos en dos planos del espacio para determinar sus características radiográficas: a) ubicación anatómica, b) límites/márgenes (netos corticalizados o no corticalizados, difusos o infiltrados), c) tamaño y extensión y d) relación con estructuras adyacentes ( 2 ). Sin embargo, es ideal observar la lesión en los tres planos del espacio, para establecer una mejor hipótesis diagnóstica y posible pronóstico del paciente. Ciertas características radiográficas, tales como límites netos corticalizados o expansión de corticales, hacen sospechar de una lesión benigna. Por otro lado, características radiográficas como límites difusos, infiltración ósea e invasión a espacios anatómicos adyacentes, hacen sospechar de una lesión agresiva o incluso maligna ( 35 ). El no determinar correctamente las características radiográficas puede llevar a un diagnóstico clínico erróneo, pudiendo implicar complicaciones en salud para el paciente. Por esto, el responsable del diagnóstico radiográfico debe identificar estas características a tiempo para que el clínico tratante realice oportunamente el tratamiento o derivación del paciente al especialista correspondiente ( 35 ). La figura 3 muestra un caso en que el clínico realizó un diagnostico radiográfico erróneo, resultando en el fallecimiento de la paciente.

Figura 3 Paciente refería dolor en zona de diente 3.8; el clínico tratante realizó extracción del diente sin toma radiográfica previa. Poco tiempo después, persiste el dolor. A) El clínico tratante solicita radiografía panorámica, sin solicitar el diagnóstico radiográfico, y realiza extracción de diente 3.7. Tres meses después, la paciente se continúa quejando de dolor en la zona mandibular izquierda. B) El clínico tratante solicitó nuevamente una radiografía panorámica, esta vez con su correspondiente diagnóstico radiográfico. El especialista en RMF diagnosticó una alteración del trabeculado óseo de la zona mandibular izquierda, de bordes mal definidos y adelgazamiento de la cortical a nivel del ángulo mandibular. Conclusión diagnóstica: Metástasis de adenocarcinoma de mama.
d) Hallazgos radiográficos: corresponde a la detección inesperada de una variante anatómica normal o una condición patológica, no relacionada con el propósito del examen ( 21 ). La figura 4 muestra un hallazgo radiográfico en un paciente asintomático que consultó por tratamiento de ortodoncia. En la región maxilofacial, los hallazgos radiográficos pueden tener una alta prevalencia, que suele ser mayor en exámenes con tomografía computarizada de haz cónico ( 21 ) que en exámenes bidimensionales (2D) ( 36 , 37 ). Estos hallazgos pueden implicar que el clínico tratante realice distintas acciones: a) no realizar ningún tipo de intervención ( 38 ), b) realizar solamente un seguimiento ( 39 ), c) complementar con otros exámenes para obtener un diagnóstico más preciso y determinar el tratamiento ( 40 ) o d) realizar una intervención inmediata ( 41 ). El clínico tratante podría no realizar la correcta acción si obtiene un diagnóstico radiográfico con errores. Debido a esto, el responsable del diagnóstico radiográfico debe estar consciente que incluso puede poner en riesgo la vida del paciente ( 42 ).
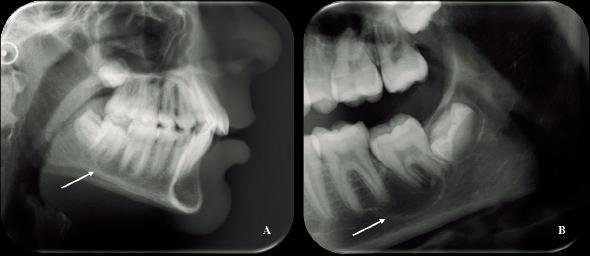
Figura 4 Paciente de 13 años que consultó por tratamiento ortodóntico. A) En sección de la telerradiografía de perfil se observa una lesión radiolúcida de forma redondeada aparentemente corticalizada, en relación con las raíces de los primeros y segundos molares inferiores. El especialista en RMF diagnosticó este hallazgo y complementó el estudio con radiografía panorámica. B) En sección de radiografía panorámica se observa la lesión en relación con el diente 3.7 en evolución extraósea y con leve inclinación vestibulolingual. Conclusión diagnóstica: Quiste mandibular bucal infectado.
ROL DE LA RADIOLOGÍA ORAL Y MAXILOFACIAL
En base a lo descrito, es posible afirmar que la RMF es fundamental como apoyo al clínico tratante para la determinación del diagnóstico del paciente. La RMF es reconocida como especialidad odontológica a la fecha en más de 50 países ( 43 ), sin embargo, en algunos de estos países, este reconocimiento es reciente ( 44 ). En Santiago de Chile, en 1968, se fundó la Asociación Internacional de Radiología DentoMaxiloFacial (IADMFR, del inglés International Association of DentoMaxilloFacial Radiology ). Desde esa época, la IADMFR representa a la RMF a nivel mundial, y establece entre sus propósitos apoyar al reconocimiento y desarrollo de la RMF( 45 ). Por otra parte, la Asociación Dental Americana establece requerimientos para el reconocimiento de una especialidad en Estados Unidos ( 6 ). Algunos de estos requerimientos son: a) demostrar que es un área de la odontología que requiere conocimientos y habilidades que no poseen los odontólogos generales y demás especialistas, b) demostrar la necesidad y demanda de los servicios ofrecidos por la especialidad y que no han podido ser cumplidas por odontólogos generales y c) demostrar el beneficio directo del cuidado del paciente a través de la especialidad ( 6 ). El cumplimiento de estos requerimientos permitió el reconocimiento de la RMF como especialidad en dicho país. Esto permite justificar la necesidad del reconocimiento de la especialidad de RMF en otros países, considerando los beneficios que aporta a la odontología.
En los países donde la RMF no es reconocida como especialidad, posiblemente no existen especialistas en RMF o, si existen, no hay suficientes para colaborar con todos los clínicos tratantes. Además, puede ocurrir que un especialista en RMF no sea valorado como especialista, dificultando su incorporación en universidades ( 46 ) o centros clínicos multidisciplinarios. La inexistencia de especialistas en RMF o su falta de valoración, implica que el clínico tratante sería quien toma y/o diagnostica los exámenes radiográficos de sus pacientes ( 44 ) y en otros casos, puede ser incluso el radiólogo médico quien diagnostique algunos exámenes radiográficos extraorales ( 44 ). Se ha observado deficiencias de los odontólogos en: solicitud de exámenes radiográficos ( 47 ), identificación de la técnica intraoral utilizada (46), dosis de exposición a la radiación del paciente ( 48 ), procesado de la imagen ( 48 ) y diagnóstico radiográfico de lesiones ( 29 , 42 ). Con respecto al diagnóstico radiográfico, se ha comparado el realizado por especialistas en RMF con el realizado por odontólogos generales ( 49 , 50 ) y especialistas no radiólogos ( 29 , 51 , 52 ) mostrando que el especialista en RMF diagnostica con mayor precisión ( 29 , 49 , 50 , 51 , 52 ). Además, se ha observado que luego de un entrenamiento en diagnóstico radiográfico impartido por un especialista en RMF a odontólogos generales y especialistas no radiólogos, mejora su precisión en el diagnóstico, sin embargo, no logran diagnosticar la totalidad de las lesiones y/o hallazgos ( 51 ).
Un odontólogo no entrenado o sin conocimientos en el área de la RMF, pudiera no estar familiarizado con regiones anatómicas alejadas de los dientes, por lo que es posible que no diagnostique lesiones presentes en el examen radiográfico ( 33 ). Debido a esto, es necesaria la colaboración de un especialista en RMF, quien cuenta con competencias prácticas y teóricas adquiridas durante su entrenamiento y ejercicio profesional ( 30 , 53 ). Además, el especialista en RMF está familiarizado con la anatomía normal y sus variaciones ( 53 ), por lo que se le facilita el reconocimiento y descripción de las mismas, así como la detección de cualquier lesión o hallazgo radiográfico. Además, el especialista en RMF está capacitado para hacerse cargo de un departamento de radiología en una universidad, hospital o centro privado ( 54 ), asegurando el cumplimiento óptimo de sus funciones. Estas competencias permiten al especialista en RMF desempeñarse correctamente en el área de la RMF y diagnosticar exámenes radiográficos con propiedad, siendo capaz de alertar al clínico tratante sobre cualquier alteración que pueda pasarle inadvertida ( 29 ).
Es recomendable que exista una buena comunicación entre odontólogos generales/especialistas no radiólogos y el especialista en RMF ( 55 ). Esta comunicación contribuye a: a) seleccionar el examen radiográfico más adecuado ( 7 ), b) proveer protección radiológica ( 56 ), c) establecer parámetros de control de calidad de la imagen ( 57 ), d) disminuir errores en el diagnóstico radiográfico ( 27 , 58 ) y, consecuentemente, e) disminuir errores en el tratamiento ( 58 ). Una buena comunicación entre el clínico tratante y el especialista en RMF resulta en una mejor atención y un mayor beneficio para el paciente.
CONSIDERACIONES FINALES
La RMF es un apoyo al clínico tratante y aporta al beneficio del paciente. Pese a esto, es posible que en algunos países no se realice el diagnóstico radiográfico de la totalidad de exámenes. Esto puede deberse a la falta de regulación legal sobre la responsabilidad y obligatoriedad del diagnóstico radiográfico y/o a la falta de odontólogos capacitados para realizar el diagnóstico radiográfico. Es conveniente que los países incorporen en sus leyes esta regulación, considerando el impacto de un correcto diagnóstico radiográfico en el diagnóstico clínico. Además, para una mejor realización y uso del examen y diagnóstico radiográfico, es conveniente que aumente el número de países en que la RMF es reconocida como especialidad.
El odontólogo que se desempeñe en RMF debe tener conocimiento avanzado en múltiples aspectos para cumplir correctamente su función, especialmente en diagnóstico radiográfico ( 33 , 58 , 59 ). Pese a que existen numerosas guías que orientan al odontólogo a un mejor desempeño en RMF ( 1 , 2 , 3 , 13 , 22 , 54 ), es el especialista en RMF quien cuenta con la formación profesional específica que le permite desempeñarse idóneamente en esta área.
En conclusión, la aplicación del marco legal y consideraciones éticas de la RMF por parte del odontólogo que realiza y usa los exámenes radiográficos, permite su uso responsable, brindando una atención eficiente y segura al paciente. Además, disminuye la posibilidad de demandas por negligencia profesional hacia el odontólogo. Para el correcto diagnóstico radiográfico es necesario que el clínico tratante que solicita el examen, el operador y el responsable del diagnóstico posean los conocimientos y habilidades necesarias para realizar correctamente su función. Además, debe existir una adecuada comunicación entre el clínico tratante que solicita el examen radiográfico y el responsable del diagnóstico radiográfico. La RMF es fundamental para contribuir en la determinación del diagnóstico clínico del paciente. Para que los exámenes radiográficos aporten al clínico tratante a brindar la mejor atención al paciente, es fundamental que estos exámenes cuenten con un correcto y completo diagnóstico realizado por un profesional con entrenamiento y conocimientos en RMF, idealmente especialista en RMF.














