My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Gaceta Sanitaria
Print version ISSN 0213-9111
Gac Sanit vol.26 n.6 Barcelona Nov./Dec. 2012
https://dx.doi.org/10.1016/j.gaceta.2011.10.022
Caracterización de la suplementación de folatos en el embarazo a partir de la combinación de sistemas de información sanitaria
Characterization of folate supplementation in pregnancy, based on a combination of health information systems
Gabriel Sanfélix-Gimenoa, Inmaculada Ferrerosa, Julián Libreroa,b y Salvador Peiróa
aCentro Superior de Investigación en Salud Pública (CSISP), Valencia, España
bInstituto Aragonés de Ciencias de la Salud (I+CS), Zaragoza, España
Este trabajo recibió una ayuda de investigación (AP-065/10) de la Conselleria de Sanitat de la Generalitat Valenciana.
Dirección para correspondencia
RESUMEN
Objetivos: Explorar la utilidad de la combinación de los sistemas de información sanitaria de la Agencia Valenciana de Salud (AVS) para caracterizar la suplementación de folatos en la población de embarazadas de la Comunidad Valenciana.
Métodos: Cohorte de todas las mujeres que parieron en hospitales de la AVS durante 2009, que fueron seguidas retrospectivamente en la historia clínica electrónica ABUCASIS y el sistema GAIA de gestión de la prescripción para identificar el consumo de folatos en los 3 meses previos y posteriores a la concepción.
Resultados: De los 38.069 partos realizados en 2009 en hospitales de la AVS, 37.040 (97,3%) pudieron incluirse en los análisis. Un 34,0% de las mujeres tenía registrada al menos la dispensación de un envase de folatos en la receta oficial durante el periodo periconcepcional (un 6,6% en el trimestre previo a la concepción). La dispensación con receta oficial se asoció a la mayor edad, la gratuidad de la prestación farmacéutica, haber nacido en España, tomar anticomiciales y al diagnóstico de diabetes. Un 8,0% de las mujeres (23,6% de las que tomaron folatos) recibieron tratamiento a dosis elevadas.
Conclusiones: Los sistemas de información sanitaria infrarregistran notablemente el consumo de folatos durante el embarazo debido a que la mayoría de las veces no se emplea la receta oficial para su prescripción y dispensación. La combinación de bases de datos informatizadas es una aproximación inadecuada para valorar la situación de la suplementación de folatos, monitorizarla o proponer medidas específicas de mejora.
Palabras clave: Ácido fólico. Defectos del tubo neural/prevención. Atención preconcepcional. Estudios retrospectivos.
ABSTRACT
Objectives: To explore the utility of combining health information systems from the Valencia Health Agency to characterize folate supplementation in pregnant women in the autonomous region of Valencia (Spain).
Methods: The cohort comprised women who gave birth during 2009 in hospitals within the Valencian Health Agency. These women were retrospectively followed-up using ABUCASIS electronic medical records and the GAIA electronic prescription system to identify folate consumption in the 3 months before and after conception.
Results: In 2009, there were 38,069 births in hospitals of the Valencian Health Agency, of which 37,040 (97.3%) were included for analysis. In 34% of women, at least one folate dispensation was registered with an official prescription form within the periconceptional period (6.6% in the 3 months prior to conception). Dispensation with an official prescription form was associated with older women, free pharmaceutical prescriptions, birth in Spain, antiepileptic medications, and a diagnosis of diabetes. Eight percent of women (23.6% of the folate-treated women) received folates at high doses.
Conclusions: Folate consumption during pregnancy is systematically under-registered by healthcare information systems because health professionals do not use the official prescription form for prescription and dispensation. Database linkage is an inadequate approach to assess folic acid supplementation during pregnancy.
Key words: Folic acid. Neural tube defects/prevention and control. Preconception care. Retrospective studies.
Introducción
Los defectos del tubo neural por falta de cierre de este dan lugar a anencefalia y encefalocele en el cerebro, y al síndrome de espina bífida en la columna vertebral. Tanto la anencefalia como el encefalocele son incompatibles con la vida, y su presentación en el momento del parto ha descendido notablemente (0,10 casos por 10.000 nacidos vivos en 2009)1 debido sobre todo al diagnóstico prenatal y al aborto terapéutico. La espina bífida es compatible con la vida y produce un considerable sufrimiento al paciente y a su familia, e importantes costes sanitarios y sociales. Su incidencia en el periodo de 1986-1997 fue de 3,49 por 10.000 nacidos vivos,2 aunque en la actualidad su presentación en el parto también ha descendido notablemente, hasta 0,51 por 10.000 en 2009.1 El riesgo de defectos del tubo neural aumenta con los antecedentes familiares y personales, en las mujeres con diabetes de tipo 1 y en las que reciben tratamiento con algunos anticomiciales (fenitoína, ácido valproico y carbamazepina).
Desde la publicación germinal del Medical Research Council Vitamin Study Research Group en 1991,3 numerosos trabajos han confirmado que la suplementación con folatos en el periodo periconcepcional reduce notablemente el riesgo de estos defectos. Una revisión de la Colaboración Cochrane (cuatro ensayos clínicos; 6425 mujeres) encontró que esta intervención reducía casi cuatro veces la incidencia de defectos del tubo neural (riesgo relativo: 0,28; intervalo de confianza del 95% [IC95%]: 0,13-0,58).4
Siguiendo estas evidencias, casi todos los países desarrollados han implantado programas para que las mujeres que puedan quedar embarazadas tomen un comprimido diario de 0,4 a 0,8mg de ácido fólico, y algunos incluso han establecido la fortificación obligatoria de las harinas con ácido fólico. En España, el Ministerio de Sanidad recomienda una dosis total diaria de 0,4mg de ácido fólico para todas las mujeres que quieren quedarse embarazadas y durante el primer trimestre del embarazo, y una dosis 10 veces superior (4mg/día) para aquellas que hayan tenido un hijo anterior con defectos del tubo neural o estén en tratamiento anticomicial.2
Respecto a la implantación de estas recomendaciones, los estudios publicados en la última década en nuestro país muestran notables avances y también algunos aspectos mejorables o controvertidos. Así, entre 1991 y 2004 se produjo un ascenso muy importante en la suplementación de folatos durante el embarazo, que pasó de un 10% de embarazadas que tomaban ácido fólico a un 88,5%, aunque en el periodo preconcepcional este crecimiento fue menor (del 0% al 17,4%)5 y resultó difícil conseguir una alta cobertura de la suplementación entre el mes previo y los 2 meses posteriores a la concepción.5-10 También se describió la utilización de dosis altas de folatos (10mg/día o superiores y, en ocasiones, en forma de ácido folínico) en un porcentaje de embarazadas relativamente alto.5,11 Estas dosis altas no tienen ventajas demostradas y podrían tener repercusiones negativas sobre la salud. De la misma forma, algunos trabajos han mostrado un gradiente social en la ingesta de ácido fólico durante el embarazo, con menor consumo en la población con un nivel socioeconómico bajo12-14 y en inmigrantes.15
La información disponible sobre el consumo de folatos durante el embarazo en nuestro país proviene fundamentalmente de estudios ad hoc de algún hospital (encuestas en el momento del parto), de alguna cohorte de embarazadas reclutadas con otras finalidades y de los registros de malformaciones, no existiendo estudios de base poblacional. En teoría, la combinación de los sistemas de información sanitarios, disponibles en la mayor parte de las comunidades autónomas, permitiría estimar el consumo poblacional de folatos durante el embarazo e identificar los centros o territorios con peores tasas de utilización de estos suplementos, aspectos de interés para las políticas prácticas de mejora de la calidad de la atención al embarazo. Este trabajo tiene como objetivo averiguar la utilidad de las bases de datos informatizadas disponibles en la Agencia Valenciana de Salud (AVS) para describir, y en su caso monitorizar, la suplementación de folatos en la población de embarazadas de la Comunidad Valenciana y apoyar la toma de decisiones de mejora de la calidad de la atención obstétrica en este aspecto.
Material y métodos
Diseño:
Cohorte retrospectiva de las mujeres que parieron en hospitales de la AVS durante 2009. Se hizo un seguimiento de estas mediante las bases de datos de dispensación de medicamentos hasta los 3 meses previos a la concepción para identificar su consumo de folatos en el periodo periconcepcional.
Entorno
Comunidad Valenciana y, específicamente, la población bajo la cobertura de la AVS, que dispone de diferentes sistemas de información dirigidos a apoyar la atención clínica o la gestión sanitaria de interés para este estudio: 1) el Sistema de Información Poblacional (SIP), que identifica mediante un número único a cada una de las personas de la población cubierta por la AVS y recoge determinadas características sociodemográficas (edad, sexo, país de nacimiento, residencia y otras), así como las fechas y motivos de alta y baja de la cobertura; 2) el Conjunto Mínimo Básico de Datos (CMBD) al alta hospitalaria, un resumen de información clínica y administrativa de todas las altas hospitalarias que incluye diagnósticos y procedimientos codificados mediante la Clasificación Internacional de Enfermedades 9, Revisión, Modificación Clínica (CIE9MC). En la Comunidad Valenciana, el CMBD incluye variables adicionales relacionadas con la atención obstétrica, como la edad gestacional o el peso del recién nacido; 3) la historia clínica electrónica de atención ambulatoria (ABUCASIS) que recoge toda la información clínica y administrativa derivada de los contactos del paciente con los servicios sanitarios, tanto de atención primaria como especializada; 4) el módulo GAIA de gestión de la prescripción farmacéutica, integrado en ABUCASIS, que recoge la información de las prescripciones realizadas y la que proviene de la facturación de las oficinas de farmacia (las prescripciones realmente dispensadas). La información individual de un paciente puede combinarse en todos estos sistemas mediante el número SIP.
Población
Se incluyeron todas las mujeres dadas de alta por alguno de los Grupos de Diagnósticos Relacionados (GDR) relativos al parto (370 a 375 y 650 a 652) en hospitales de la AVS en 2009. Se excluyeron: 1) los partos realizados en hospitales privados, por la dificultad para su identificación, ya que no se dispone del CMBD de estos centros o no incluye el número SIP; 2) el segundo parto de las mujeres con dos partos en 2009 porque este solapaba los periodos de seguimiento; 3) los partos de mujeres sin cobertura de la prestación farmacéutica por la AVS durante el periodo del embarazo, ya que sus consumos farmacéuticos no constan en las bases de facturación de la agencia y no permiten el seguimiento retrospectivo. Esta exclusión afecta en especial a las mujeres cubiertas por las mutuas públicas (MUFACE, ISFAS, MUGEJU), que utilizan su propio sistema de recetas, y a las que no habían sido dadas de alta en el SIP en la fecha de la concepción (típicamente por no residir en aquel momento en la Comunidad Valenciana, aunque al final parieran en un hospital público de la AVS).
Medida principal de resultados
Dispensación con receta oficial del Sistema Nacional de Salud (SNS) de al menos un envase de folatos (ácido fólico solo o en combinación, combinaciones de hierro o iodo con ácido fólico, y ácido folínico) en los 3 meses previos o los 3 posteriores a la fecha estimada de la concepción. Se optó por fijar el periodo preconcepcional en 3 meses, en lugar del habitual de 1 mes, a causa de la existencia de envases que permiten más de 1 mes de tratamiento y podrían haberse dispensado antes del periodo habitual de uso. La fecha de la concepción se identificó a partir de la variable "edad gestacional" del CMBD cuando estuvo disponible (89,3% de los casos). En el 10,7% de partos restante se estimó a partir de la fecha de parto (menos 40 semanas cuando el peso del niño era mayor de 2,5kg, y mediante un modelo de regresión lineal en el caso de niños de menor peso). La dispensación se identificó a partir del número SIP del paciente recogido en las recetas (tanto las emitidas mediante el módulo de prescripción de la historia clínica electrónica ABUCASIS como las recetas emitidas manualmente), que fueron facturadas por las farmacias a la AVS (recetas dispensadas).
Otras medidas de resultados
1) Dispensación de al menos un envase de folatos en el último semestre de embarazo, identificado de modo similar a la medida principal de resultados, pero para el periodo entre la finalización del primer trimestre tras la concepción y la fecha de parto.
2) Dispensación de al menos un envase de folatos a dosis altas (5mg o más) en los 3 meses previos o los 3 posteriores a la fecha estimada de la concepción.
Otras variables y definiciones
1) Edad de la madre (años) en el momento del parto categorizada en <25 años, 25-29,9 años, 30-34,9 años y 35+ años.
2) Modalidad de la prestación farmacéutica clasificada en copago (con copago del 40% del precio del medicamento) o gratuita (sin copago).
3) País de nacimiento, categorizado en España y otros países.
4) Antecedentes de aborto, identificados por el registro de los códigos CIE9MC 646.3 o 629.81 en el CMBD o en ABUCASIS.
5) Tratamiento con anticomiciales, identificado por la dispensación de al menos un envase de ácido valproico, carbamazepina, fenitoína, fenobarbital o lamotrigina durante el periodo de estudio.
6) Epilepsia (códigos CIE9MC 345.xx en el CMBD o ABUCASIS).
7) Diabetes (códigos CIE9MC 250.xx y 648.0 en el CMBD o ABUCASIS).
8) Diabetes gestacional (código CIE9MC 648.8 en el CMBD o ABUCASIS).
9) Departamento sanitario de residencia de la madre en el momento del parto.
Fuentes de datos y proceso del estudio
La información se obtuvo combinando, a través del número del SIP, los diversos sistemas de información de la Conselleria de Sanitat de la Generalitat Valenciana previamente comentados (SIP, CMBD, ABUCASIS y GAIA). La operativa consistió en: 1) identificar en el CMBD todos los partos producidos en 2009 en los hospitales de la AVS e incorporarlos a la base de datos del estudio, incluyendo la información de interés para construir las variables del estudio; 2) definir los periodos de tratamiento para cada mujer a partir del dato de la edad gestacional o la fecha del parto; 3) incorporar la información del SIP y realizar las exclusiones basadas en criterios de cobertura sanitaria; 4) identificar en GAIA el consumo de medicamentos en los periodos predefinidos, así como el tipo de fármaco y sus dosis, y 5) incorporar la información clínica de ABUCASIS.
Aspectos éticos
El trabajo, observacional y retrospectivo, solo presentaba los problemas éticos derivados del acceso a datos identificativos de las pacientes para la combinación de las diferentes bases de datos. Este problema se trató realizando la combinación de las bases de datos mediante el número de identificación SIP en los propios sistemas de información de la Conselleria de Sanitat y por el personal autorizado para ello. Los investigadores recibieron una clave única por paciente que no podía ser asociada a ningún dato identificativo, salvo por los propios servicios encargados de los sistemas de información, de modo que los investigadores no tuvieron acceso en ningún momento a dato alguno que permitiera identificar a las pacientes. El estudio fue aprobado por el Comité de Ética y Ensayos Clínicos de la Dirección General de Salud Pública y del Centro Superior de Investigación en Salud Pública (CEIC DGSP-CSISP) de la Conselleria de Sanitat de la Generalitat Valenciana (dictamen de 30 de septiembre de 2009).
Análisis
En primer lugar se describieron las características de las mujeres incluidas, así como la proporción de mujeres que consumieron folatos en el periodo periconcepcional, y se valoraron las asociaciones bivariables entre las características de las mujeres y el consumo de folatos mediante el cálculo de la odds ratio (OR) con sus respectivos IC95%. A continuación se estimó el porcentaje de mujeres que recibieron los distintos tipos de presentaciones de folatos y se valoraron las asociaciones bivariables entre las características de las mujeres y el consumo de folatos a dosis elevadas mediante el cálculo de las OR con su IC95%. Se evaluaron también las OR de ambas medidas de resultados (dispensación de folatos en cualquier presentación y de folatos a dosis elevadas) según el departamento sanitario de residencia de la madre. Todos los cálculos se realizaron usando el paquete estadístico STATA 10 (StataCorp, College Station, Texas).
Resultados
El CMBD de la AVS en 2009 incluía un total de 38.069 partos. Se excluyeron 12 casos por haber parido dos veces en el periodo y 82 no pudieron ser vinculados a otros sistemas de información, previsiblemente porque el número SIP registrado en el CMBD era erróneo. Además se excluyeron 935 partos de mujeres sin cobertura de la prestación farmacéutica por el SNS (fig. 1), quedando un total de 37.040 partos (97,3% del total) para el análisis. Respecto a las características de las mujeres incluidas (tabla 1), la edad mediana fue de 31 años (amplitud intercuartil: 27-34), el 31,1% era de origen extranjero, un 1,9% tenía registrados antecedentes de aborto, el 0,5% tenía registrada alguna dispensación de anticomiciales en el periodo de estudio (aunque solo un 0,3% de las mujeres tenía un diagnóstico de epilepsia, y solo el 37,6% de las que tomaban antiepilépticos tenían este diagnóstico), el 0,8% tenía un diagnóstico de diabetes y el 5,5% de diabetes gestacional.

Figura 1. Esquema del estudio. CMBD:
Conjunto Mínimo de Datos Básicos al alta hospitalaria;
SIP: Sistema de Información Poblacional.
Dispensación con receta oficial del Sistema Nacional de Salud.
Un 34,0% de las mujeres (n=12.578) tenía registrada al menos una dispensación de folatos con receta oficial del SNS entre los 3 meses previos y los 3 posteriores a la fecha de la concepción (solo el 6,6% en el trimestre previo a la concepción) y un 30,7% tenía alguna dispensación de folatos en los últimos 2 trimestres de embarazo. La dispensación con receta oficial en periodoentre los 3 meses previos y los 3 meses posteriores a la fecha de la concepción se asoció a la edad de las mujeres (36,0% en el grupo de 30 a 35 años frente a solo el 27,3% en las menores de 25 años; p<0,001), a la modalidad de prestación farmacéutica (33,9% en copago frente al 38,0% en farmacia gratuita; p=0,012), al país de origen (35,3% en españolas frente al 31,0% en las nacidas en otros países; p<0,001), a la toma de anticomiciales (49,2% frente al 33,9%; p<0,001) y al diagnóstico de diabetes (44,2% frente al 33,9% en no diabéticas; p<0,001), pero no a los antecedentes de aborto (p=0,188). La dispensación de folatos con receta oficial en los trimestres previo y posterior a la fecha de la concepción fue muy variable entre departamentos sanitarios, entre el 18,40% y el 44,81%. La figura 2 A muestra gráficamente esta variabilidad en la probabilidad de recibir suplementación de folatos con cargo al SNS los 3 meses previos o posteriores a la concepción (OR con sus respectivos IC95%) según el departamento de residencia de la embarazada y en relación con el departamento situado en la mediana de la Comunidad Valenciana.
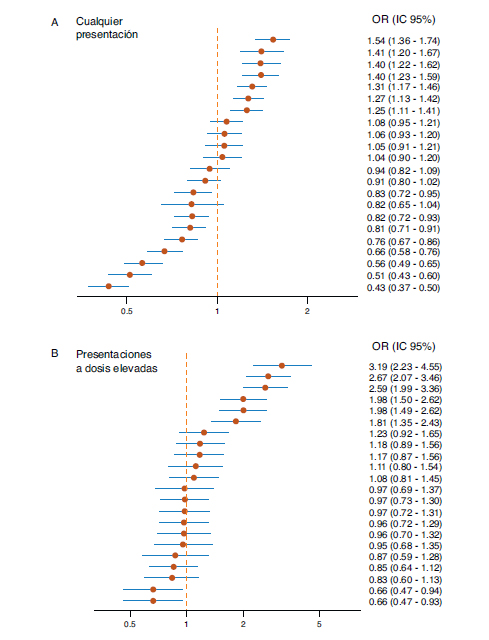
Figura 2. Suplementación con folatos (cualquier dosis y a dosis elevadas)
administrada por departamentos sanitarios (Comunidad Valenciana, 2009).
IC95%: intervalo de confianza del 95%; OR: odds ratio.
Las OR se han calculado respecto al departamento situado en la respectiva mediana.
De las mujeres con suplementación de folatos con receta oficial entre los 3 meses previos y los 3 posteriores a la fecha de la concepción, se prescribió al 76,5% (n=9.617) dosis inferiores a 1mg de ácido fólico (tabla 2) y al 23,6% (n=2.961) dosis elevadas (5mg en el 19,3% y 10-15mg en el 4,3% restante). La presentación más usual (63% del total) fue la combinación de ácido fólico (0,4mg) con cianocobalamina y con 0,3mg (y en menor medida 0,2mg) de ioduro potásico.
El consumo de folatos a dosis altas en los 3 meses previos y posteriores a la fecha de la concepción (tabla 3) se asoció a la edad de la madre (más a mayor edad; p<0,001), país de origen (menos en extranjeras; p<0,001), toma de anticomiciales (p<0,001), diagnóstico de epilepsia (p<0,001) y diagnóstico de diabetes (p<0,001), pero no a la modalidad de la prestación farmacéutica (p=0,397), antecedentes de aborto (p=0,924) o diabetes gestacional (p=0,157). La probabilidad de recibir suplementación a altas dosis con la receta oficial varió en función del departamento de residencia, que osciló entre el 4,3% y el 17,8% de las embarazadas. En la figura 2 B se muestran las OR (con los respectivos IC95%) de esta probabilidad respecto al departamento situado en la mediana. Aunque los IC95% de la mayor parte de departamentos se solapan entre sí, tres departamentos muestran un comportamiento claramente diferencial, con una probabilidad de dispensación de folatos a dosis altas entre 2,6 y 3,2 veces superior al departamento en la mediana.
Discusión
Los resultados de este estudio muestran una discreta proporción de embarazadas con suplementación de folatos (en torno a un tercio del total) con la receta oficial del SNS. En una muestra de 874 mujeres de Valencia reclutadas en la cohorte Infancia y medio ambiente (Proyecto INMA) durante 2004-2005, hasta el 94% de estas tomaron folatos en algún momento entre los trimestres previo y posterior a la concepción (19% en la preconcepción, 66% en el segundo mes de embarazo y 94% en el tercero), cifras que se mantuvieron alrededor del 90% durante los meses siguientes.10 Estos porcentajes de embarazadas con suplementación de folatos concuerdan con los de otros estudios españoles (algo más bajos cuanto más distante en el tiempo fue el trabajo de campo)5-9 y son muy superiores al 34% identificado en este estudio usando las bases de datos de dispensación. En este sentido, el resultado más relevante de nuestro estudio es negativo: las bases de datos de dispensación con receta oficial muestran un importante subregistro respecto al consumo real de ácido fólico en el embarazo, y son una fuente muy inexacta para estimar el consumo de estos suplementos, analizar sus factores determinantes o monitorizar mediante indicadores este aspecto de la calidad de la atención obstétrica.
El subregistro se debe al escaso uso de la receta oficial del SNS para la adquisición de folatos, y puede atribuirse a varios factores: 1) un elevado volumen de prescripción por los obstetras de medicamentos polivitamínicos no financiados por el SNS y, por tanto, sin dispensación a cargo de la AVS; 2) la no necesidad de receta para la dispensación; 3) el bajo precio de la mayoría de las preparaciones incluidas en la cobertura pública, que supone que muchas mujeres prefieran comprarlo en lugar de acudir a una consulta médica para conseguir la correspondiente receta, y 4) el previsiblemente alto porcentaje de mujeres que son controladas por obstetras privados, sin receta oficial, aunque luego el parto se realice en hospitales públicos.
Pese a este subregistro, y con todas las precauciones, los resultados muestran problemas que remedan a los descritos en los estudios previos en España: 1) una dispensación menor de folatos en el periodo previo a la fecha de la concepción; 2) importantes variaciones territoriales en la dispensación de ácido fólico -siempre con receta oficial- que, tal vez, sean un reflejo de variaciones en el consumo real; 3) una menor dispensación en las mujeres nacidas en otros países, quizás relacionado con desigualdades en la atención sanitaria, y 4) un porcentaje significativo de mujeres que reciben dosis altas de ácido fólico o folínico, también con una notable variabilidad entre departamentos. Además, el previsible alto consumo de polivitamínicos no incluidos en la prestación farmacéutica del SNS presenta el problema de su precio mucho mayor, aun pagado por las propias embarazadas, sin que las evidencias científicas muestren ninguna ventaja definida.4
En otro orden, cabe destacar la gran dispensación con receta oficial de folatos asociados a ioduro potásico en dosis de 300µg. Existe un amplio consenso en que los posibles riesgos del exceso de iodo durante el embarazo compensan los problemas creados por su déficit, y la iodoprofilaxis en el embarazo es una recomendación claramente establecida16, pero estudios recientes sugieren que consumos superiores a 150-200µg/día pueden causar disfunciones tiroideas en la madre17-19 y retrasos en el desarrollo neurológico del niño.20 Aunque el tema es objeto de controversia y, al menos en parte, depende de la riqueza o pobreza en iodo de cada territorio, quizás debería valorarse como más prudente la suplementación con 200µg de iodo, también disponible en presentaciones comerciales pero mucho menos utilizada (al menos con receta oficial).
Entre las limitaciones de este estudio hay que señalar, en primer lugar, el ya comentado muy escaso uso de la receta oficial del SNS para la adquisición de folatos. Se trata de una limitación fundamental y que, según nuestro criterio, invalida la utilización de los sistemas de información electrónicos para analizar el consumo de folatos en el embarazo e informar adecuadamente sobre las intervenciones concretas de mejora. Esto no quiere decir que esta aproximación carezca por completo de utilidad. Por ejemplo, es previsible que las prescripciones a dosis altas utilicen la receta oficial en mayor medida y que los sistemas de información puedan identificar, al menos en primera instancia, áreas (o centros, o incluso médicos concretos) que utilicen en exceso esta opción de tratamiento, permitiendo el desarrollo de intervenciones informativas o de otro tipo. Pero, en todo caso, se trata de una aproximación que debe utilizarse cuidadosamente, más como valoración inicial que para la toma directa de decisiones.
Otra limitación de interés es la medida de resultado utilizada. La dispensación de al menos un envase de folatos en un periodo de 6 meses no implica que la embarazada mantenga una suplementación de folatos adecuada el resto del periodo. El módulo GAIA incluye información sobre dosis, número de comprimidos de cada envase y otros datos que permiten aproximaciones más exactas. De hecho, los protocolos de este estudio preveían utilizar como variable primaria la dispensación de dosis suficientes para cubrir el 75% del periodo periconcepcional, aspecto que se modificó dado el escaso volumen de dispensación hallado. También hay que tener en cuenta la existencia de un volumen importante de partos (alrededor del 25%) que se realizan en hospitales privados y que, previsiblemente, pueden tener un comportamiento diferencial respecto al consumo de folatos. Este aspecto limitaría la representatividad de la muestra incluso si el uso de la receta oficial fuera elevado.
Por otro lado, el campo "edad gestacional" del CMBD, esencial para determinar la fecha de la concepción e identificar los periodos en que se dispensaron los tratamientos, fue estimado a partir de la fecha del parto y el peso del recién nacido en casi un 11% de los casos. No obstante, dada la definición operativa utilizada (al menos una dispensación en el periodo de ± 3 meses en torno a la fecha de la concepción) es razonable esperar que no haya supuesto modificaciones importantes.
En relación con los sistemas de información, la calidad de los datos, especialmente de la historia clínica electrónica, ha sido poco estudiada en España y no conocemos estudios en la Comunidad Valenciana. En términos generales se espera que los datos de dispensación sean bastante exactos (corresponden a las facturas abonadas a las farmacias por la AVS y, salvo algunos errores de lectura o transcripción del SIP, no cabe esperar grandes problemas). Más difícil es valorar la calidad de los datos diagnósticos, donde se pueden esperar mayores deficiencias. En todo caso, la escasa coincidencia en nuestro estudio entre los diagnósticos de epilepsia en el CMBD y ABUCASIS, y entre estos diagnósticos y la prescripción de anticomiciales, sugieren la necesidad de ser prudentes en el momento de valorar asociaciones entre diagnósticos y tratamientos.
Finalmente, respecto a la validez externa de estos resultados, es probable que el infrarregistro también se produzca, en mayor o menor medida, en otras comunidades autónomas, ya que comparten muchas características de entorno con la Comunidad Valenciana. Además, es un aspecto más que hay que considerar en la evaluación de la utilización de ciertos grupos de fármacos que puedan estar adquiriéndose (en mayor o menor medida) sin necesidad de receta oficial, como algunos analgésicos, antiinflamatorios, anticonceptivos orales, etc. Sin embargo, no es probable que este infrarregistro se reproduzca, al menos en la proporción detectada, con otros fármacos que requieran receta para su dispensación, ya sean más caros, requieran ajustes de dosis o necesiten un mayor control médico.
La generalización de los nuevos sistemas de información sanitarios permiten el almacenamiento, la recuperación y la transmisión de datos en un volumen sin precedentes que, adicionalmente, pueden ser vinculados gracias al identificador único de usuario. Estos sistemas aportan un nuevo escenario para la evaluación de la efectividad y seguridad de las tecnologías médicas, y para la evaluación y monitorización de la calidad de las organizaciones sanitarias. Pero también son sistemas complejos con limitaciones importantes y potenciales sesgos de información. Aunque las administraciones sanitarias hacen un amplio uso de estos sistemas para el desarrollo de indicadores de gestión y de calidad de la atención, su uso sistemático en evaluación (al margen del esfuerzo necesario para mejorar la exhaustividad y la calidad de sus registros) requiere estudios empíricos que aporten información sobre en qué situaciones y en qué condiciones son válidos y fiables, y cuándo no lo son. Los resultados de nuestro estudio indican que, al menos actualmente, la combinación de sistemas de información sanitaria es una aproximación inadecuada para valorar la situación de la suplementación de folatos, monitorizar sus cambios o proponer medidas específicas de mejora. No obstante, también sugiere la persistencia de algunos problemas ya conocidos, y tal vez esta aproximación por combinación de sistemas de información podría utilizarse, en primera instancia y con prudencia, para identificar departamentos con algún problema de calidad específico, como un exceso de prescripción de folatos a dosis elevadas.

Contribuciones de autoría
G. Sanfélix-Gimeno y S. Peiró tuvieron la idea inicial, desarrollaron el protocolo del proyecto y obtuvieron los datos. Todos los autores contribuyeron en la realización de los análisis y la redacción del manuscrito. Todos los autores han leído y aprobado la versión final.
Conflicto de intereses
Ninguno.
Bibliografía
1. Bermejo E, Cuevas L, Grupo Periférico del ECEMC , et al. Informe de vigilancia epidemiológica de anomalías congénitas en España: datos registrados por el ECEMC en el período 1980-2009. Bol ECEMC Rev Dismorfolog Epidemiol. 2010; 5:68-100. [ Links ]
2. Ministerio de Sanidad y Consumo. Recomendaciones sobre suplementación con ácido fólico para la prevención de los defectos del tubo neural. Inf Ter Sist Nac Salud. 2001; 25:1-2. [ Links ]
3. Medical Research Council (MRC) Vitamin Study Research Group. Prevention of neural tube defects: results of the Medical Research Council Vitamin Study. Lancet. 1991; 338:131-7. [ Links ]
4. Lumley J, Watson L, Watson M, et al. Periconceptional supplementation with folate and/or multivitamins for preventing neural tube defects. Cochrane Database of Systematic Reviews 2001, Issue 3. Art. No.: CD001056. doi:10.1002/14651858.CD001056. [ Links ]
5. Martínez-Frías ML, Grupo de trabajo del ECEMC. Adecuación de las dosis de ácido fólico en la prevención de defectos congénitos. Med Clin (Barc). 2007; 128:609-16. [ Links ]
6. Coll O, Pisa S, Palacio M, et al. Awareness of the use of folic acid to prevent neural tube defects in a Mediterranean area. Eur J Obstet Gynecol Reprod Biol. 2004; 115:173-7. [ Links ]
7. García Carballo MM, González González AI, Jiménez García R. Profilaxis de los defectos del tubo neural con folatos en las mujeres gestantes del Área 10 de Madrid. Aten Primaria. 2003; 31:98-103. [ Links ]
8. Pérez-Vázquez A, Vidal Álvarez R, Castro Pazos M, et al. Prevalencia del uso preconcepcional del ácido fólico en el área norte de Pontevedra. Aten Primaria. 2003; 32:437. [ Links ]
9. Gibert MJ, Martín I, Ramos M. Uso de folatos para la prevención de los defectos del tubo neural en la población atendida en un hospital de referencia. Med Clin (Barc). 2003; 121:677-8. [ Links ]
10. Navarrete-Muñoz EM, Giménez Monzó D, García de La Hera M, et al. Ingesta dietética y de suplementos de ácido fólico en mujeres embarazadas de Valencia. Med Clin (Barc). 2010; 135:637-43. [ Links ]
11. Martínez-Frías ML, Rodríguez-Pinilla E, Bermejo E. Análisis de la situación en España sobre el consumo de ácido fólico/folinato cálcico para la prevención de defectos congénitos. Med Clin (Barc). 2003; 121:772-5. [ Links ]
12. Cano-Serral G, Rodríguez-Sanz M, Borrell C, et al. Desigualdades socioeconómicas relacionadas con el cuidado y el control del embarazo. Gac Sanit. 2006; 20:25-30. [ Links ]
13. Salvador J, Cano-Serral G, Rodríguez-Sanz M, et al. Evolución de las desigualdades según la clase social en el control del embarazo en Barcelona (1994-97 frente a 2000-03). Gac Sanit. 2007; 21:378-83. [ Links ]
14. Rouhani P, Fleming LE, Frías J, et al. Pilot study of socioeconomic class, nutrition and birth defects in Spain. Matern Child Health J. 2007; 11:403-5. [ Links ]
15. Checa MA, Peiró R, Pascual J, et al. Drug intake behaviour of immigrants during pregnancy. Eur J Obstet Gynecol Reprod Biol. 2005; 121:38-45. [ Links ]
16. Secretariat WHO, Andersson M, de Benoist B, et al. Prevention and control of iodine deficiency in pregnant and lactating women and in children less than 2-years-old: conclusions and recommendations of the Technical Consultation. Public Health Nutr. 2007; 10:1606-11. [ Links ]
17. Laurberg P. Global or Gaelic epidemic of hypothyroidism?. Lancet. 2005; 365:738-40. [ Links ]
18. Teng W, Shan Z, Teng X, et al. Effect of iodine intake on thyroid diseases in China. N Engl J Med. 2006; 354:2783-93. [ Links ]
19. Rebagliato M, Murcia M, Espada M, et al. Iodine intake and maternal thyroid function during pregnancy. Epidemiology. 2010; 21:62-9. [ Links ]
20. Murcia M, Rebagliato M, Iñiguez C, et al. Effect of iodine supplementation during pregnancy on infant neurodevelopment at 1 year of age. Am J Epidemiol. 2011; 173:804-12. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: sanfelix_gab@gva.es
(G. Sanfélix-Gimeno)
Recibido 26 Julio 2011
Aceptado 27 Octubre 2011