Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.78 no.4 abr. 2003
COMUNICACIÓN CORTA
HALLAZGOS EN BIOMICROSCOPIA ULTRASÓNICA TRAS RESOLUCIÓN ESPONTÁNEA DE CICLODIÁLISIS POSTRAUMÁTICA
ULTRASONIC BIOMICROSCOPIC FINDINGS AFTER SPONTANEOUS RESOLUTION OF A TRAUMATIC CYCLODIALYSIS
GONZÁLEZ MARTÍN-MORO J1, MUÑOZ-NEGRETE FJ2, REBOLLEDA G2,
LARA MEDINA J1, GARCÍA-FEIJOÓ J3
| RESUMEN Caso clínico: Paciente que acude por traumatismo contuso en OD, con hipotensión ocular persistente y maculopatía por hipotonía. El examen BMU evidencia la existencia de una ciclodiálisis postraumática, que evoluciona a la resolución espontanea varios meses después. El examen BMU tras la resolución, revela la formación de una sinequia anterior que podría justificar el cierre de la fistula. Palabras claves: Ciclodiálisis, hipotensión ocular postraumática, traumatismo contuso, BMU, gonioscopia, maculopatía hipotónica. | SUMMARY Case report: We present one patient that received a blunt trauma in his right eye that resulted in ocular hypotension and hypotony maculopathy. UBM demonstrated the presence of a cyclodialysis. Several months later the patient experienced spontaneous improvement. A new UBM documented the presence of an anterior synechia closing the cleft. Key words: Cyclodialysis, posttraumatic ocular hypotension, blunt trauma, UBM, gonioscopy, hypotony maculopathy. |
Recibido:18/12/02. Aceptado: 8/4/03.
Sección de Glaucoma y Neuro-Oftalmología del Servicio de Oftalmología del Hospital Ramón y Cajal. Madrid. España.
1 Licenciado en Medicina.
2 Doctor en Medicina.
3 Doctor en Medicina. Hospital Clínico San Carlos. Instituto de Investigaciones Ramón Castroviejo. Madrid.
Comunicación presentada parcialmente en la Segunda Reunión Anual de Glaucoma (Valencia 1992).
Correspondencia:
Julio González Martín-Moro
C/. Arturo Soria, 309
28033 Madrid
España
E-mail: Juliomoro@navegalia.com
CASO CLÍNICO
Paciente varón de 29 años, que acude a urgencias tras traumatismo contuso en OD con una pelota de goma tipo «paint-ball», refiriendo visión borrosa y dolor con los movimientos oculares.
En la exploración se constata edema palpebral severo y disminución de la agudeza visual (AV) en el ojo derecho (OD) 0,2. La pupila estaba midriática y levemente reactiva a la luz. En el examen biomicróscopico se evidencia edema corneal intenso y difuso, con pliegues en descemet e hifema grado 1, siendo la presión intraocular (PIO) por aplanación 14 mm Hg. En la exploración de fondo de ojo se apreció edema periférico postcontusional en retina temporal inferior, siendo la papila y la mácula normales.
Se prescribió reposo relativo y se inició tratamiento sistémico con Feldene® (30 mg/24 horas) y tópico con colirios Poly-Pred® (1 gota cada 2 horas) y Cicloplégico® (1 gota cada 8 horas). A los 4 días el hifema se había reabsorbido casi totalmente, pero la reducción visual era mayor, siendo la AV OD: 0,1, con hipotonía ocular (PIO 4 mmHg).
En el fondo de ojo se aprecia edema papilar leve y pliegues en polo posterior. La exploración gonioscópica evidenció una desinserción zonular temporal inferior, con prolapso vítreo en cámara anterior.
Al cabo de tres meses, ante la persistencia de la hipotonía y la intensificación del edema papilar y los pliegues retinianos (fig. 1), y la imposibilidad de visualizar adecuadamente el ángulo camerular por la hipotonía, se le realizó una biomicroscopia ultrasónica (BMU), donde se objetiva desinserción de la raíz del iris y cuerpo ciliar en zona temporal inferior con comunicación directa entre la cámara anterior (CA) y espacio supracoroideo (fig. 2), así como una pequeña zona de recesión angular adyacente. Se intensifica el tratamiento con colirio Atropina 1%, rechazando el paciente otras alternativas para la ciclopexia (láser diodo o cirugía).

Fig. 1. 3 meses post-trauma: edema de papila y marcados pliegues de
hipotensión (PIO 4 mmHg).
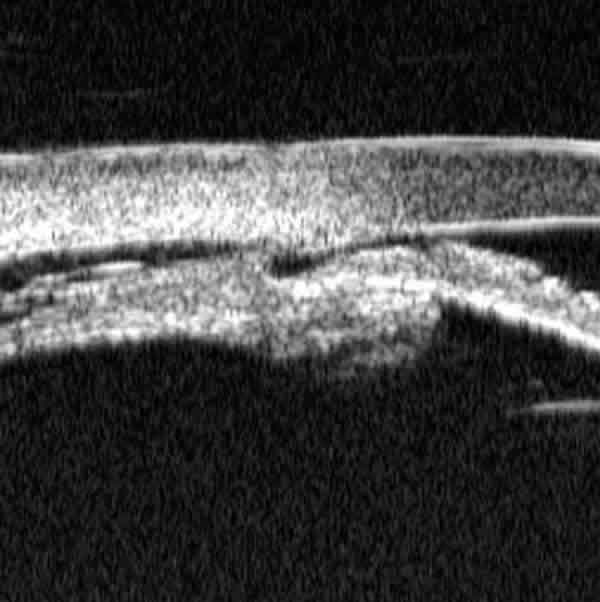
Fig. 2. 3 meses post-trauma: desinserción de iris y cuerpo ciliar; fístula
que comunica la cámara anterior con el espacio supracoroideo,
con acúmulo de líquido.
A los cinco meses, se objetiva una mejoría en la AV del ojo traumatizado (0,8), sin que el paciente precise corrección. Persiste una pequeña cantidad de vítreo en CA y se ha producido resolución de la hipotonía (PIO: 20 mmHg), así como una mejoría espectacular del aspecto del fondo de ojo, con resolución del edema papilar, quedando algunos pliegues retinianos residuales (fig. 3).

Fig. 3. 5 meses post-trauma: resolución de edema papilar,
con algún pliegue residual.
La resolución del cuadro se produjo espontáneamente, dado que el paciente confesó que no había seguido el tratamiento prescrito.
En la nueva BMU se visualiza una sinequia anterior periferica, de aproximadamente 2 horas de extensión que cierra la fístula, impidiendo el acceso del acuoso al espacio supracoroideo, así como la desaparición de gran parte del líquido acumulado en el mismo (fig. 4).

Fig. 4. 7 meses post-trauma; BMU post-resolución: sinequia
anterior periférica, ausencia de líquido en el espacio supracoroideo.
DISCUSIÓN
Aunque una ciclodiálisis de pequeña extensión puede pasar desapercibida, siendo a menudo infradiagnosticada, se trata en cualquier caso de una entidad rara. De hecho, la serie mayor publicada incluye tan sólo con 29 casos (1), lo que impide tener la suficiente base científica para establecer protocolos de actuación.
La mayor parte de las ciclodiálisis son de origen traumático, frecuentemente de tipo contuso y las restantes aparecen en el contexto de una cirugía, habitualmente antiglaucomatosa (1).
Desde un punto de vista anatomopatológico se produce una desinserción de la porción meridional del cuerpo ciliar de su inserción en el espolón escleral, que condiciona una reducción de la PIO. Se cree que en esta disminución de PIO están implicados tanto un aumento de la salida de humor acuoso a través de la nueva «fístula uveoescleral» como una disminución de la producción por parte del cuerpo ciliar desprendido y por lo tanto hipofuncionante.
Clásicamente, la confirmación diagnóstica se ha realizado mediante gonioscopia. Sin embargo, esta técnica es de difícil realización e interpretación en ojos hipotónicos y con cámaras anteriores poco profundas, lo que obliga en ciertos casos a la introducción de material viscoelástico en la cámara anterior para poder practicar la gonioscopia adecuadamente. Estas dificultades junto a la posibilidad de observar estructuras anatómicas ocultas a la exploración oftalmológica convencional, confieren a la BMU ventajas considerables en la evaluación de estos pacientes y en la comprensión de la patogenia de las distintas entidades. Además proporciona datos anatómicos determinantes de cara a un planteamiento quirúrgico en los casos que lo precisen (2).
En cuanto al tratamiento, podemos distinguir distintos escalones terapéuticos:
1. Tratamiento conservador (médico) con corticoides tópicos y ciclopléjico potente (atropina).
2. Tratamiento semiconservador (ciclofotocoagulación): La aplicación de láser argón en la superficie interna de la diálisis, láser YAG (interno o transecleral) (3) o láser diodo transescleral (4) podría ser útil para cerrar diálisis de pequeño tamaño.
3. Tratamiento quirúrgico: La ciclopexia quirúrgica suele llevarse a cabo bajo visualización directa. La técnica fue descrita en principio por separado por Hager y por Mackensen y Corydon y comparte muchos de sus pasos con la trabeculectomía convencional (1). En el postoperatorio es muy frecuente la aparición de picos hipertensivos, que si son manejados adecuadamente, no tienen porqué afectar la función visual, sino que más bien al contrario, son indicativos de buen pronóstico, pues traducen el cierre de la fístula (1,5). Otros autores proponen la criocoagulación o la realización de vitrectomía pars plana con crioterapia y taponamiento con gas.
La decisión terapeutica dependerá de la extensión de la diálisis, grado de afectación visual y tiempo de evolución (4). Diálisis pequeñas y recientes deberían tratarse de forma conservadora. Si la repercusión visual es importante, el daño es extenso y el tratamiento médico ha fracasado podría plantearse la posibilidad de llevar a cabo el cierre quirúrgico de la fisura. Dado que varios autores han obtenido buenos resultados mediante la aplicación de láser en sus diversas modalidades, parece oportuno reservar la cirugía para cuando este abordaje resulta insuficiente.
No obstante, hemos de tener en mente la posibilidad de un cierre espontáneo de la ciclodiálisis transcurridos varios meses del traumatismo, que como en el presente caso ha estado motivado por un mecanismo atípico, como la producción de una sinequia anterior periferica.
El paciente no mostró cambio refractivo, lo que nos hace pensar que una desinserción zonular pequeña no produce un cambio importante en la esfericidad del cristalino.
Hasta el momento la PIO se ha mantenido dentro del rango de la normalidad, aunque es preciso seguir al paciente por la posible aparición hipertensión ocular a largo plazo, dada la existencia de zonas de recesión angular asociadas.
La BMU por lo tanto es una herramienta de extraordinaria utilidad en la evaluación, tipificación y manejo de estos pacientes.
BIBLIOGRAFÍA
1. Kuchle M, Naumann GO. Direct cyclopexy for traumatic cyclodialysis with persisting hypotony. Report in 29 consecutive patients. Ophthalmology 1995; 102: 322-333. [ Links ]
2. Chialant D, Damji KF. Ultrasound biomicroscopy in diagnosis of a cyclodialysis cleft in a patient with corneal edema and hypotony after an air bag injury. Can J Ophthalmol 2000; 35: 148-150. [ Links ]
3. Brooks AM, Troski H, Gillies WE. Noninvasive closure of a persistent cyclodialysis cleft. Ophthalmology 1996; 103: 1943-1945. [ Links ]
4. Brown S, Hizen T. Transscleral diode laser therapy for traumatic cyclodialysis cleft. Ophthalmic Surg Lasers 1997; 28: 313-317. [ Links ]
5. Kato T, Hayasaka S, Nagaki Y, Matsumoto M. Management of traumatic cyclodialysis cleft associated with ocular hypotony. Ophthalmic Surg Lasers 1999; 30: 469-472. [ Links ]














