Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.78 no.5 may. 2003
ARTÍCULO ORIGINAL
CORRECCIÓN DE LA ALTA MIOPÍA CON LENTES DE
FIJACIÓN EN IRIS. RESULTADOS VISUALES Y
REFRACTIVOS
IRIS-CLAW PHAKIC INTRAOCULAR LENS FOR HIGH MYOPIA
CORRECTION. VISUAL AND REFRACTIVE RESULTS
ARNTZ A1, ARANGO M2, DURÁN JA3
| RESUMEN Objetivo: Evaluar la precisión, eficacia, complicaciones y satisfacción subjetiva en pacientes con miopía elevada del implante de lentes intraoculares fáquicas (Artisan®). Palabras clave: Alta miopía, lentes fáquicas de fijación iridiana, cirugía refractiva. | SUMMARY Purpose: To determine predictability, efficacy, complications and patients satisfaction to phakic intraocular lens (Artisan®) in highly myopic patients. Key words: High myopia, iris-claw phakic lens, refractive surgery.
|
Recibido: 22/4/02. Aceptado: 10/4/03.
Instituto Clínico Quirúrgico de Oftalmología (ICQO). Bilbao. España.
1 Licenciado en Medicina. Pontificia Universidad Católica de Chile, Santiago, Chile.
2 Licenciado en Medicina. C.E.S. Medellín, Colombia.
3 Doctor en Medicina.
Correspondencia:
Juan Antonio Durán de la Colina
Instituto Clínico-Quirúrgico de Oftalmología
C/. Virgen de Begoña, 34
48006 Bilbao
E-mail: duran@icqo.org
INTRODUCCIÓN
La cirugía refractiva con láser Excimer y técnica LASIK es hoy en día el procedimiento de elección para la corrección de la mayor parte de los casos de miopía. Esta técnica tiene un límite de dióptrica, que es variable en cada paciente, y que oscila entre las 9 y las 12 dioptrías, dependiendo principalmente del espesor corneal. La alta incidencia de regresiones, ectasias, mala calidad visual y deslumbramiento descritos con esta técnica en el tratamiento de altas miopías, ha renovado el interés en los procedimientos refractivos intraoculares. Para miopías que excedan el límite posible de tratar con LASIK, se han desarrollado diversas técnicas, dentro de las cuales cabe mencionar la extracción de cristalino transparente con implante de LIO (1) y el implante de lentes fáquicas, de cámara posterior o de cámara anterior con fijación angular o iridiana. La extracción de cristalino tiene la desventaja de inducir la pérdida de acomodación y un mayor riesgo de desprendimiento de la retina. El implante de lentes fáquicas tiene la ventaja de preservar la acomodación en pacientes jóvenes y de incrementar la agudeza visual mejor corregida, además de ser un procedimiento reversible, que puede ser asociado a cirugía con láser Excimer para corregir defectos refractivos residuales (bioptics o cirugía ajustable) (2,3). Las lentes han tenido una significativa evolución en cuanto a diseño (4), existiendo hoy lentes más seguras, con menos riesgo de daño endotelial y cataratogénesis (5-8). El presente estudio fue realizado con el objetivo de evaluar la predictibilidad, seguridad y eficacia del resultado refractivo en los pacientes intervenidos con esta técnica.
PACIENTES Y MÉTODOS
Se realizó una revisión retrospectiva de la historia clínica de todos los pacientes operados con lentes fáquicas Artisan (Ophtec, Holanda) por un mismo cirujano (JAD), en el período comprendido entre enero de 1999 y agosto de 2001. Se excluyó de este estudio a aquellos pacientes con patologías que interfiriesen en el resultado refractivo final: una queratoplastia penetrante previa, un queratocono, y aquellos pacientes con seguimiento inferior a tres meses.
Se incluyó en el estudio a 65 ojos de 36 pacientes (21 mujeres y 15 hombres), con un promedio de edad de 35,89 D.E. 8,57 años (rango 23-51). En 29 pacientes se realizó cirugía bilateral no simultánea, y en 7 pacientes se operó sólo un ojo (6 OD y 1 OI). En 1999 fueron intervenidos 6 ojos, en el año 2000 fueron 36, 23 ojos en el año 2001 hasta el mes de agosto.
Se evaluaron los siguientes parámetros preoperatorios: agudeza visual sin corrección (AVNC) y con corrección (AVMC); refracción preoperatoria manifiesta (autorrefractometría + prueba subjetiva); presión intraocular (PIO). Se constató el uso previo de lentes de contacto (blandas, gas-permeables o rígidas).
Se estudiaron a los 3 meses de la cirugía los siguientes parámetros: AVNC, AVMC, refracción postoperatoria manifiesta, PIO, presencia de complicaciones, evaluación subjetiva de la percepción de halos (no percepción, leve, moderada, intensa), y grado de satisfacción del paciente con el resultado del procedimiento (disconforme, se siente bien, contento, muy contento).
La técnica quirúrgica utilizada comprendió la realización de 2 iridotomías periféricas con Nd:YAG Láser una semana antes de la intervención. La premedicación antes de la cirugía incluyó la infusión de manitol 20% i.v. (Braun Medical) y la miosis con pilocarpina al 2% (Isoptocarpina 2%, AlconCusi). La anestesia utilizada fue peribulbar con sedación sistémica. El implante de la lente se realizó por una incisión corneal valvulada de entre 5 y 6 mm de longitud (según el diámetro de la lente) y de ubicación superior, previa inyección de viscoelástico en la cámara anterior. La fijación de la lente al iris se realizó por dos paracentesis accesorias. La incisión fue cerrada con tres puntos interrumpidos de nylon 10/0, y se realizó un lavado de cámara anterior con solución salina balanceada. A las 3-4 horas de la cirugía el ojo fue examinado y si la PIO era elevada, se efectuaba vaciado controlado de la cámara anterior por presión sobre la paracentesis accesoria. La medicación postoperatoria fue colirio de tobramicina y dexametasona (Tobradex, AlconCusi) durante 15 días. Se realizaron controles seriados el día de la intervención, al día siguiente, a los 15 días, a los 3, 6 y 12 meses.
RESULTADOS
Agudeza Visual
La agudeza visual sin corrección (AVNC) preoperatoria fue menor de 0,05 en todos los ojos. La agudeza visual mejor corregida (AVMC) preoperatoria fue de 0,42 DE 0,17 (rango 0,1-0,8). La agudeza visual postoperatoria, evaluada a 3 meses y posterior a la retirada de las suturas fue de 0,47 DE 0,19 (0,1-0,9) la AVNC (fig. 1), y la AVMC de 0,65 DE 0,17 (rango 0,2-1,0). La AVNC fue mayor o igual a 0,5 en 35 ojos (53,84%). Al comparar la AVMC preoperatoria y postoperatoria, encontramos un aumento de visión promedio de 2,3 líneas de Snellen. En 3 ojos (4,61%) hubo una pérdida de 1 línea de AVMC, y en ningún caso hubo pérdida visual mayor de 2 líneas. Se registró un aumento de visión superior o igual a 1 línea en 86,16% de los ojos operados, incluso un caso con una ganancia de 6 líneas en la AVMC (fig. 2).
Fig. 1. Agudeza visual no corregida (AVNC) postoperatoria, expresada en decimales de SnellenFig. 2. Cambio en la mejor agudeza visual corregida (AVMC) expresada en decimales de Snellen.
Refracción
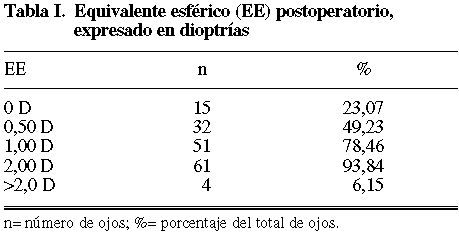
El EE preoperatorio promedio fue –16,08 DE 3,9 D (rango –9,75 a –25,0), y el EE postoperatorio fue de –0,62 DE 0,82 D (rango –3,50 a +1,00). El EE postoperatorio fue igual o inferior a una dioptría en 51 ojos (78,46%) (tabla I). El EE postoperatorio hipermetrópico (sobrecorrección) se observó en 5 casos (7,69%). Un EE emétrope (0 D) fue observado en 15 ojos (23,07%), y un EE miópico en 45 ojos (69,2%). Si comparamos el EE esperado (EE preoperatorio-dioptría de LIO) con el EE postoperatorio, observaremos una tendencia a la subcorrección aproximada de 0,50 D (media: 0,55 D DE 1,17) (tabla II).
La predictibilidad, evaluada como la diferencia entre el EE obtenido y el EE esperado se representa en la tabla III, en donde destaca que el 67,69% de los ojos se encontraba dentro del rango de 1,0 D.
Lentes de Contacto
63 ojos (96,92%) eran usuarios de lentes de contacto en el preoperatorio. Un 43,07% era portador de lentes blandas, 23,07% lentes gas-permeables, y 21,53% de lentillas rígidas de polimetilmetacrilato (PMMA). Un 9,23% es usuario de lentes de contacto, sin especificar el tipo. Se realizó una comparación en la proporción de subcorrecciones y sobrecorrecciones clínicamente significativa (superior a 0,50 D de la emetropia), y observamos que las sobrecorrecciones ocurrieron en usuarios de lentillas blandas, y que el uso de lentes de contacto PMMA se asocia a una mayor proporción de sobrecorrecciones (tabla IV).
Complicaciones
Se registraron complicaciones en un 11 ojos (tabla V). Un aumento de la PIO > 30 mmHg se observó en 7 ojos (10,76%). En 2 ojos (3,07%) se apreció un descentramiento de la LIO, que requirió un reposicionamiento quirúrgico por molestias visuales. La midriasis postoperatoria fue observada en 2 pacientes (3,07%) que habían sufrido hipertensión postoperatoria, en un caso requirió medicación prolongada con pilocarpina, y en otro caso se realizó una pupiloplastia. No se registraron casos de cataratas ni desprendimiento de retina.
Presión Intraocular
La PIO preoperatoria fue de 15,30 DE 3,81 mmHg (rango 7-22), y la PIO postoperatoria evaluada a los 3 meses fue de 14,64 DE 3,09 mmHg (rango 8-21). En 7 ojos (10,76%) se observó un incremento tensional en el postoperatorio inmediato mayor de 30 mmHg, que se resolvió con tratamiento médico en 5 casos, y dos requirieron de cirugía (1 trabeculectomía y 1 iridectomía por seclusión pupilar).
Evaluación subjetiva
La percepción de halos referida por el paciente no fue invalidante en ningún caso, y un 43% los cataloga como leve/moderado (fig. 3).
Fig. 3. Distribución de la magnitud de percepción de halos, expresada como el porcentajedel total de ojos operados.
La satisfacción con el procedimiento fue alta (90,77%) (fig. 4). En 6 ojos (3 pacientes) hubo insatisfacción con el procedimiento. Los pacientes insatisfechos fueron un caso con visión doble persistente, que tenía el antecedente preoperatorio de estrabismo, un paciente con astigmatismo preoperatorio superior a 2,5 dioptrías, cuya refracción postoperatoria era OD +0,50 esf –3,00 cil a 100° y OI –0,50 esf –3,00 cil a 70°, y un tercer paciente usuario de lentillas rígidas, cuya refracción postoperatoria fue OD –3,00 esf –1,00 cil a 125° y OI –2,00 esf –1,50 cil a 25°. A estos dos últimos pacientes se les realizó LASIK para corregir el error refractivo residual, con resultado satisfactorio.
Fig. 4. Distribución del grado de satisfacción con el resultado visual obtenido, expresado comoel porcentaje del total de los ojos operados.
Procedimientos refractivos adicionales
A fin de corregir el error refractivo residual, 6 ojos requirieron cirugía refractiva con Excimer Laser (LASIK). La tabla VI describe la refracción preoperatoria, la dioptría de la lente implantada, y el resultados refractivo que motivó la posterior operación LASIK.
DISCUSIÓN
Existen básicamente dos métodos para la corrección de las altas miopías: la técnica de extracción del cristalino transparente y el implante de lentes fáquicas. El uso del láser Excimer para la corrección de miopías elevadas ha demostrado resultados poco predecibles, alta probabilidad de regresiones, así como un mayor riesgo de ectasias secundarias a la intervención. La extracción del cristalino transparente tiene como principales inconvenientes la pérdida de acomodación en pacientes jóvenes, una alta incidencia de opacificación de la cápsula posterior y un mayor riesgo de desprendimiento de retina (9).
El implante de lentes fáquicas ha demostrado resultados satisfactorios en la corrección de altas miopías en cuanto a predictibilidad, seguridad, eficacia y estabilidad del resultado refractivo, incluso superiores a los obtenidos con técnica LASIK en miopías superiores a 9 dioptrías (10). Sin embargo, se mantiene aún en interrogante el potencial desarrollo de complicaciones a largo plazo. Las lentes fáquicas de soporte angular presentan como principales complicaciones la deformación de la pupila y el desarrollo de uveitis crónica, y las lentes fáquicas de cámara posterior tienen un mayor riesgo cataratogénico. Aunque estas complicaciones son menos frecuentes con las lentes fáquicas de fijación iridiana, aún persiste el potencial riesgo del daño endotelial a largo plazo.
Landesz y cols (11) cita una pérdida endotelial de 5,5% a los 6 meses, 7,12% al año, 9,1% después de 2 años y 10,9% a los tres años de seguimiento de la lente Artisan cóncavo-convexa. Según los resultados de Menezo y cols (12) la pérdida endotelial es de 7,9% al año, 11,8% a dos años, 13,4% a los tres años, 15,8% a los 4 años y 17,9% a los 5 años en su cohorte que incluía lentes bicóncavas Worst-Fechner y lentes cóncavo-convexas Artisan® no encontrando diferencias estadísticamente significativas entre ambos modelos de lentes en cuanto al porcentaje de pérdida endotelial. Perez-Santoja y cols (13) encuentran una pérdida endotelial con la lente Worst-Fechner de 13% al año y 17,6% a los 2 años, sugiriendo que el mecanismo de daño de las células endoteliales es la inflamación crónica persistente del segmento anterior provocada por la lente. Las lentes epicapsulares de miopía reducen la población endotelial a lo largo de los primeros años, aunque la pérdida es ligeramente inferior a la correspondiente a la Artisan® (14).
El presente estudio arroja resultados visuales y refractivos similares a los publicados previamente en la literatura: AVNC postoperatoria promedio superior a 20/50; incremento de la AVMC de 2 líneas de visión como promedio, y mayor o igual a 20/40 en más de un 80% de los ojos, un bajo porcentaje de pérdida de AVMC, y un equivalente esférico postoperatorio en el rango de 1 D de la emetropía en al menos un 70% de los ojos (5,8,10-13,15).
La mejoría de la AVMC puede explicarse por la magnificación de la imagen en la retina inducida por la lente convergente intraocular (16), así como por la mayor cercanía al punto nodal del sistema refractivo ocular. Además de otras limitaciones ópticas de las gafas para altas miopías como son la reducción del campo visual, reducción del tamaño de las imágenes y aberraciones ópticas. Chipont y cols incluso describen un caso de reversión de ambliopía en un paciente pediátrico al cual se implantó una lente de fijación iridiana para corregir una alta anisometropía (17).
Estamos de acuerdo con Güell y cols (3) en la utilidad de la sobrerrefracción sobre la lente de contacto para no subestimar la BCVA preoperatoria, y definir la mejoría visual real en el paciente, pero esto tiene la dificultad de aumentar en al menos 4 semanas la evaluación preoperatoria, para evitar la alteración que producen las lentillas en la refracción. El uso de la AVMC permite además comparar resultados con otros procedimientos refractivos.
La evaluación de la refracción postoperatoria se realizó a los 3 meses, después de la retirada de suturas, para modificar astigmatismos altos a favor de la regla. La refracción se mantiene estable durante todo el período de seguimiento (hasta 2 años en algunos casos), lo que coincide con los resultados de otros estudios (5,8,11-13,15) por lo que dichos datos no fueron incluidos en el análisis estadístico.
Incorporamos a este estudio, como un parámetro de predictibilidad, el cálculo de la diferencia entre el equivalente esférico esperado y el obtenido. El EE esperado no es siempre igual a 0, ya sea porque se programa intencionalmente una subcorrección a fin de preservar la visión próxima en pacientes présbitas, o porque las dioptrías de las lentes no contemplan correcciones decimales de 0,50 D. Dicha diferencia muestra una tendencia a la subcorrección en promedio de 0,50 D, independiente del número de dioptrías de la lente implantada y del componente astigmático de la refracción, y que tiende a ser más constante en usuarios de lentillas rígidas y permeables al gas. En los casos en que observamos sobrecorreciones corresponden solamente a usuarios de lentillas blandas. Esto pudiera ser explicado por el aplanamiento de la superficie corneal que inducen las lentillas rígidas y semi-rígidas, lo que lleva a una subestimación de la miopía. Sugerimos considerar esta variable para el cálculo del poder de la lente a implantar. La subcorrección ha sido referida en estudios previos en lentes de soporte angular (16,18), lentes de cámara posterior (19) y lentes de fijación iridiana (8,12) a pesar del uso de la fórmula de Van der Heijde para el cálculo del poder dióptrico de la lente (12). No hay estudios que relacionen la predictibilidad del implante de LIOs de fijación iridiana con el uso previo de lentes de contacto.
La refracción residual es posible corregirla con Láser Excimer en la mayoría de los casos (2,3). En el presente estudio se realizó un colgajo corneal en el mismo acto quirúrgico de la implante de la lente en 2 ojos, para la corrección posterior de la refracción residual. En otros 4 ojos el error residual no era esperado y debió realizarse el procedimiento de LASIK completo, lo que puede llevar a un mayor riesgo de pérdida endotelial por contacto lente-endotelio durante la succión.
La principal complicación en este estudio fue la hipertensión ocular transitoria que requirió tratamiento quirúrgico posterior en 2 casos. Creemos que el aumento de la PIO puede explicarse por varios factores: un tamaño insuficiente de las iridotomías, la retención de sustancia viscoelástica en cámara anterior y/o posterior, una mayor sensibilidad al tratamiento esteroideo, y a un bloqueo pupilar relativo. Estudios de biomicroscopia ultrasónica (20) han demostrado una reducción de la profundidad de cámara anterior de un 30% en ojos con lentes de fijación iridiana, conservando un espacio LIO-cristalino de 0,78 a 0,93 mm, suficiente para no bloquear el flujo normal de humor acuoso a largo plazo. La frecuencia de hipertensión ocular postoperatoria secundaria al implante de lentes de fijación iridiana según otros estudios varía entre un 5,3% (12) y un 15,6% (13). La hipertensión ocular también ha sido comunicada con las lentes de soporte angular en un porcentaje similar al obtenido en nuestra serie (16) presentando estas lentes otras complicaciones como la ovalización pupilar, la rotación de la lente y uveitis crónica (16,18,21). En nuestro estudio no encontramos desarrollo de cataratas ni desprendimiento de retina, eventos que requieren un seguimiento a largo plazo para estimar su incidencia.
La percepción de halos alcanzó una magnitud de «moderada» en un 20% de los casos. Landesz y cols 11 hallan percepción de halos nocturnos y glare en un 25% de los pacientes, para Perez-Santoja y cols (13) el porcentaje de casos con halos es de un 56% con la lente Worst-Fechner. Este problema se ha atribuido a un diámetro pupilar mayor a la zona óptica de la lente (3). En nuestra serie no incluimos el diámetro pupilar como variable, y el número de lentes de óptica de 6mm fue bajo (4 casos), por lo que no fue posible estudiar esa asociación. Baikoff ha presentado una incidencia de halos/glare con la lente de fijación angular ZB5M del 27,8% (18).
Nuestro estudio confirma que el implante de lentes fáquicas Artisan® es un procedimiento seguro, eficaz y relativamente predecible para la corrección de altas miopías. Se observó un incremento significativo de la mejor agudeza visual en un alto número de casos. El resultado refractivo sufrió una ligera tendencia a la hipocorrección, independiente de la magnitud de la miopía y más frecuente en usuarios de lentes de contacto rígidas. Se observó una mayor frecuencia de sobrecorrecciones en usuarios de lentes de contacto blandas. La hipertensión ocular es la complicación postoperatoria más frecuente. El grado de satisfacción de los pacientes con el procedimiento es alto. La cirugía refractiva con Laser Excimer es una alternativa para la corrección de los errores refractivos residuales.
BIBLIOGRAFÍA
1. Lee KH, Lee JH. Long-term results of clear lens extraction for severe myopia. J Cataract Refract Surg 1996; 22: 1411-1415. [ Links ]
2. Guell JL, Vazquez M, Gris O, De Muller A, Manero F. Combined surgery to correct high myopia: iris claw phakic intraocular lens and laser in situ keratomileusis. J Refract Surg 1999; 15: 529-537. [ Links ]
3. Guell JL, Vázquez M, Gris O. Adjustable refractive surgery: 6-mm Artisan lens plus laser in situ keratomileusis for the correction of high myopia. Ophthalmology 2001; 108: 945-952. [ Links ]
4. Kohnen T, Baumeister M, Magdowski G.Scanning electron microscopic characteristics of phakic intraocular lenses. Ophthalmology 2000; 107: 934-939. [ Links ]
5. Budo C, Hessloehl JC, Izak M, Luyten GP, Menezo JL, Sener BA et al. Multicenter study of the Artisan phakic intraocular lens. J Cataract Refract Surg 2000; 26: 1163-1171. [ Links ]
6. Menezo JL, Cisneros AL, Rodríguez-Salvador V. Endothelial study of iris-claw phakic lens: four year follow-up. J Cataract Refract Surg 1998; 24: 1039-1049. [ Links ]
7. Pérez-Santonja JJ, Iradier MT, Sanz-Iglesias L, Serrano JM, Zato MA. Endothelial changes in phakic eyes with anterior chamber intraocular lenses to correct high myopia. J Cataract Refract Surg 1996; 22: 1017-1022. [ Links ]
8. Menezo JL, Cisneros A, Hueso JR, Harto M. Long-term results of surgical treatment of high myopia with Worst-Fechner intraocular lenses. J Cataract Refract Surg 1995; 21: 93-98. [ Links ]
9. Colin J, Robinet A, Cochener B. Retinal detachment after clear lens extraction for high myopia: seven-year follow-up. Ophthalmology 1999; 106: 2281-2284. [ Links ]
10. El Danasoury MA, El Maghraby A, Gamali TO. Comparison of iris-fixed Artisan lens implantation with excimer laser in situ keratomileusis in correcting myopia between –9,00 and –19,50 diopters: a randomized study. Ophthalmology 2002; 109: 955-964. [ Links ]
11. Landesz M, Worst JG, van Rij G. Long-term results of correction of high myopia with an iris claw phakic intraocular lens. J Refract Surg 2000; 16: 310-316. [ Links ]
12. Menezo JL, Aviño JA, Cisneros A, Rodríguez-Salvador V, Martínez-Costa R. Iris claw phakic intraocular lens for high myopia. J Refract Surg 1997; 13: 545-555. [ Links ]
13. Pérez-Santoja JJ, Bueno JL, Zato MA. Surgical correction of high myopia in phakic eyes with Worst-Fechner myopia intraocular lenses. J Refract Surg 1997; 13: 268-284. [ Links ]
14. Dejaco-Ruhswurm I, Scholtz U, Pieh S, Hanselmayer G, Lackner B, Italon C et al. Long-term endothelial changes in phakic eyes with posterior chamber intraocular lenses. J Cataract Refract Surg 2002; 28: 1589-1593. [ Links ]
15. Malecaze F, Hulin H, Bierer P. Iris-claw phakic (Artisan) lens to correct high myopia. J Fr Ophtalmol 2000; 23: 879-883. [ Links ]
16. de Souza RF, Forseto A, Nose R, Belfort R Jr, Nose W. Anterior chamber intraocular lens for high myopia: five year results. J Cataract Refract Surg 2001; 27: 1248-1253. [ Links ]
17. Chipont EM, Garcia-Hermosa P, Alio JL. Reversal of myopic anisometropic amblyopia with phakic intraocular lens implantation. J Refract Surg 2001; 17: 460-462. [ Links ]
18. Baikoff G, Arne JL, Bokobza Y, Colin J, George JL, Lagoutte F et al. Angle-fixated anterior chamber phakic intraocular lens for myopia of -7 to -19 diopters. J Refract Surg 1998; 14: 282-293. [ Links ]
19. Zaldivar R, Davidorf JM, Oscherow S. Posterior chamber phakic intraocular lens for myopia of -8 to -19 diopters. J Refract Surg 1998; 14: 294-305. [ Links ]
20. Pop M, Mansour M, Payette Y. Ultrasound biomicroscopy of the iris-claw phakic intraocular lens for high myopia. J Refract Surg 1999; 15: 632-635. [ Links ]
21. Pérez-Santonja JJ, Alió JL, Jiménez-Alfaro I, Zato MA. Surgical correction of severe myopia with an angle-supported phakic intraocular lens. J Cataract Refract Surg 2000; 26: 1288-1302. [ Links ]