Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.78 no.10 oct. 2003
COMUNICACIÓN CORTA
MACULOPATÍA HIPOTÓNICA DIAGNOSTICADA POR TOMOGRAFÍA
DE COHERENCIA ÓPTICA
HYPOTONY MACULOPATHY DIAGNOSED BY OPTICAL
COHERENCE TOMOGRAPHY
MARTÍNEZ DE LA CASA JM1, GARCÍA FEIJOÓ J1, CASTILLO GÓMEZ A1,
MACÍAS BENÍTEZ JM1, MARTÍN VALDIZÁN C1, GARCÍA SÁNCHEZ J1
| RESUMEN Caso clínico: Paciente de 40 años diagnosticado de glaucoma pigmentario avanzado en su OI al que le fue realizada una trabeculectomía, presentando en el postoperatorio inmediato un descenso en la agudeza visual sin alteraciones evidentes en la exploración del fondo de ojo ni en la angiofluoresceingrafía. La tomografía de coherencia óptica permitió establecer el diagnóstico de maculopatía hipotónica e instaurar un tratamiento precoz. Palabras clave: Maculopatía hipotónica, trabeculectomía, glaucoma, tomografía de coherencia óptica.
| SUMMARY Case report: A 40 year-old man with advanced pigmentary glaucoma in the left eye underwent trabeculectomy. In the immediate postoperative period, visual acuity decreased with no alterations noted on examination of the fundus or on angiofluoresceingraphy. Through optical coherence tomography, we were able to make a diagnosis of hypotonic maculopathy and treatment was immediately started. Key words: Hypotony maculopathy, trabeculectomy, glaucoma, optical coherence tomography.
|
Recibido:8/5/03. Aceptado: 19/9/03.
Hospital Clínico San Carlos. Instituto de Investigaciones Oftalmológicas Ramón Castroviejo. Madrid.
1 Doctor en Medicina.
Correspondencia:
José María Martínez de la Casa
Cavanilles, 33, 3.º A
28007 Madrid
España
E-mail: martinezcasa@jazzfree.com
INTRODUCCIÓN
La maculopatía hipotónica (MH) descrita por Dellaporta en 1955 (1), es una de las complicaciones más temidas en el postoperatorio de la cirugía del glaucoma. Las alteraciones retinianas llevan consigo un significativo descenso en la agudeza visual de los pacientes afectados. En la mayoría de los casos el diagnostico puede realizarse tras explorar el fondo de ojo del paciente en la lámpara de hendidura o mediante una angiografía fluoresceínica (AFG).
Presentamos el caso de un paciente en el que las exploraciones convencionales eran normales y en el que la tomografía de coherencia óptica (OCT) nos resulto útil para llegar al diagnóstico y realizar el seguimiento.
CASO CLÍNICO
Paciente de 42 años de edad, diagnosticado de glaucoma pigmentario en su OI que fue remitido para tratamiento quirúrgico. Previo a la cirugía el paciente presentaba una agudeza visual (AV) corregida de 0.16 (-7-1x20º). La biomicroscopia puso de manifiesto la existencia de un huso de Krukenberg y defectos de transiluminación en los 360º. La presión intraocular (PIO) era 38 mmHg y la relación excavación/papila de 0,7. El campo visual (OCTOPUS tG1, Interzeag AG, Switzerland) mostraba una restricción concéntrica severa (Defecto medio: 16,0. Varianza de pérdida: 95,4). Al paciente le fue realizada una macrotrabeculectomía, sin complicaciones intraoperatorias. Tras la cirugía se instauró tratamiento con tobramicina y dexametasona cada 2 horas (Tobradex®, Alcon Cusi SA, Barcelona, Spain) y atropina 1% (Colircusi Atropina® 1%, Alcon Cusi SA, Barcelona, Spain) cada 12 horas. A las 48 horas de la cirugía la PIO era de 8 mmHg y la AV se redujo a contar dedos lo que inicialmente fue atribuido a la inflamación postoperatoria y a la midriasis farmacológica. La cámara anterior era amplia si bien ligeramente menor que la del ojo contralateral. A las cuatro semanas de la cirugía la AV se mantenía disminuida y la PIO había descendido a 4 mmHg. Dado que el paciente presentaba un ampolla de filtración plana sin signos de hiperfiltración hacia el espacio subconjuntival, se realizó una biomicroscopia ultrasónica (UBM-840, 50-MHz; Zeiss-Humphrey; Palo Alto,CA) con la técnica modificada descrita por Garcia Feijoó (2), que puso de manifiesto la existencia de una ciclodiálisis con una vía de drenaje posterior hacia el espacio supracoroideo. El fondo de ojo presentaba un aspecto normal por lo que se realizo una AFG que no mostró ninguno de los signos característicos de la MH (fig. 1). Ante la ausencia de signos diagnósticos en las pruebas convencionales se realizó una OCT (OCT 3000, Humphrey Zeiss Instruments, Dublin,CA) que puso de manifiesto la existencia de un engrosamiento retiniano a nivel macular con un desprendimiento seroso de la retina neurosensorial (fig. 2). Tras el diagnóstico de confirmación se suspendió el tratamiento corticoideo y se realizó una fotocoagulación con láser argón para intentar el cierre de la ciclodiálisis (tamaño del spot: 100 micras, tiempo de exposición: 0,1 segundos, energía: 2-3 watios). A la semana de tratamiento la PIO se encontraba en 6 mmHg, la agudeza visual había mejorado a 0,16, y la OCT revelaba una normalización del espesor macular (437 DE 24 micras antes del tratamiento vs 229 DE 16 micras tras el tratamiento) y la desaparición del líquido intrarretiniano (figs. 2 y 3). La AV y la PIO se han mantenido estables hasta la actualidad.
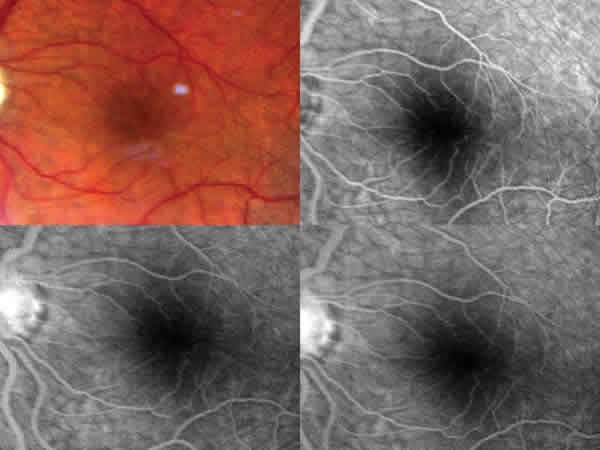
Fig. 1. AFG. Detalle del área macular.

Fig. 2. OCT. Grosor macular antes del tratamiento.

Fig. 3. OCT. Grosor macular tras el tratamiento.
DISCUSIÓN
La OCT permite de forma no invasiva obtener imágenes pseudotopográficas de la retina con una resolución axial de 10 micras. Desde su aparición, la OCT ha sido utilizada fundamentalmente en el diagnóstico y seguimiento de la patología retiniana (3).
La MH es una de las complicaciones más temidas en el postoperatorio de la cirugía filtrante. La miopía elevada es uno de los factores predisponentes para esta complicación (4). Los pacientes con MH son generalmente más jóvenes que la media de los pacientes que habitualmente son sometidos a cirugía filtrante (4). Ambos factores de riesgo estaban presentes en nuestro paciente. Los signos clínicos de la MH generalmente incluyen la presencia de tortuosidad vascular en el polo posterior, pliegues coroideos y ocasionalmente edema de papila. La MH puede estar asociada a pérdida de visión secundaria a la degeneración de las capas plexiforme y nuclear de la retina, a la presencia de pliegues coroideos fijos o a la pérdida de fotorreceptores (5). Generalmente estas alteraciones retinianas se producen en un corto espacio de tiempo por lo que un tratamiento precoz es importante para mejorar la visión de los pacientes afectos (5).
La OCT en nuestro caso ha permitido diagnosticar la MH antes de que existieran alteraciones visibles en el fondo de ojo, e incluso antes de poder observar alteraciones en la angiografía a nivel macular. De esta manera hemos podido instaurar un tratamiento precoz y mejorar el pronóstico funcional del paciente.
BIBLIOGRAFÍA
1. Dellaporta A. Fundus changes in postoperative hypotony. Am J Ophthalmol 1955; 40: 781-785. [ Links ]
2. García-Feijoó J, Benítez del Castillo JM, Martín-Carbajo M, García-Sánchez J. Orbital cup: A device to facilitate ultrasound biomicroscopic examination of pars plana and peripheral retina. Arch Ophthalmol 1997; 115: 1475-1476. [ Links ]
3. Huang D, Swanson EA, Lin CP, Schuman JS, Stinson WG, Chang W et al. Optical coherence tomography. Science 1991; 254: 1178-1181. [ Links ]
4. Suner IJ, Greenfield DS, Miller MP, Nicolela MT, Palmberg PF. Hypotony maculopathy after filtering surgery with mitomycin C. Incidence and treatment. Ophthalmology 1997; 104: 207–214. [ Links ]
5. Costa VP, Smith M, Spaeth GL, Gandham S, Markovitz B. Loss of visual acuity after trabeculectomy. Ophthalmology 1993; 100: 599–612. [ Links ]














