Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO  Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.79 no.11 nov. 2004
COMUNICACIÓN CORTA
SÍNDROME DE STEVENS-JOHNSON TRAS TRATAMIENTO
POR TOXOPLASMOSIS OCULAR
STEVENS-JOHNSON'S SYNDROME AFTER TREATMENT
FOR OCULAR TOXOPLASMOSIS
RAMOS CASTRILLO AI1, TEJADA DE PALACIOS2
| RESUMEN Caso clínico: Presentamos un caso de un varón de 9 años, al que se le trata con sulfadiacina, pirimetamina y ácido folínico por presentar coriorretinitis toxoplásmica activa. Tras 9 días de tratamiento comienza con graves lesiones mucocutáneas y a nivel de órganos vitales, lo que hace sospechar un síndrome de Stevens-Johnson. Palabras clave: Toxoplasmosis ocular, sulfonamidas, síndrome de Stevens-Johnson. | SUMMARY Clinical case: We present a case of a 9 year-old male, who was treated with sulfadiacine, pirimetamine and folinic acid following diagnosis of an active toxoplasmic chorioretinitis. After 9 days of treatment he developed serious multiorganic mucocutaneous lesions and was diagnosed with Stevens-Johnson's syndrome. Key words: Ocular Toxoplasmosis, sulfonamides, Stevens-Johnson's syndrome. |
Recibido: 11/3/04. Aceptado: 25/11/04.
Hospital Universitario 12 de Octubre. Madrid.
1 Licenciado en Medicina.
2 Doctor en Medicina.
Comunicación presentada en el LXXVIX Congreso de la S.E.O. (Valencia 2003).
Correspondencia:
Ana Isabel Ramos Castrillo
Avda. Donostiarra, 25, 10, 6.º
28027 Madrid
España
INTRODUCCIÓN
El síndrome de Stevens-Johnson (SSJ) fue descrito por primera vez en 1922 por Stevens and Johnson como una enfermedad febril con estomatitis, conjuntivitis purulenta y lesiones en la piel.
Actualmente se define como una enfermedad inflamatoria que afecta a la piel y al menos a dos superficies mucosas. Se trata de un fenómeno de hipersensibilidad inmunológica relacionado con la administración de fármacos y/o con agentes infecciosos. Entra dentro del espectro del eritema multiforme (EM), que comprende el EM minor, SSJ o EM major, y necrolisis epidérmica tóxica o síndrome de Lyell, que es la forma más grave del EM (1,2).
La enfermedad ocular aguda se da en un 50% casos y consiste en conjuntivitis membranosa o pseudomembranosa grave, úlceras corneales, uveítis anterior e incluso panoftalmitis (3).
El 35% de los pacientes presentan como secuelas, cambios cicatriciales tipo simblefaron, entropión, ectropion, triquiasis, ojo seco grave u opacificación corneal (4).
Presentamos el caso clínico de un SSJ con afectación oftalmológica.
CASO CLÍNICO
Varón de 9 años, sin antecedentes de interés, que refiere miodesopsias de dos días de evolución en OI.
En la exploración oftalmológica, en urgencias, destaca: agudeza visual (AV) en ojo izquierdo (OI) 1. En la biomicroscopía uveítis anterior leve y una imagen funduscópica de un foco de coriorretinitis activa a un diámetro de la papila. Dadas las características del foco y la localización del mismo se le diagnostica de coriorretinitis toxoplásmica y se le pauta tratamiento con sulfadiacina, pirimetamina y ácido folínico vía oral a dosis ajustadas por kg de peso.
Tras 9 días de tratamiento acude de nuevo a urgencias con fiebre de 39º C, exantema papulo-eritematoso en tórax, espalda y cara (figs. 1 y 2), vesículas en mucosa oral, neumonitis y balanitis. A nivel oftalmológico presenta hiposfagma bilateral superior, conjuntivitis membranosa con componente exudativo y queratopatía superficial en ambos ojos.
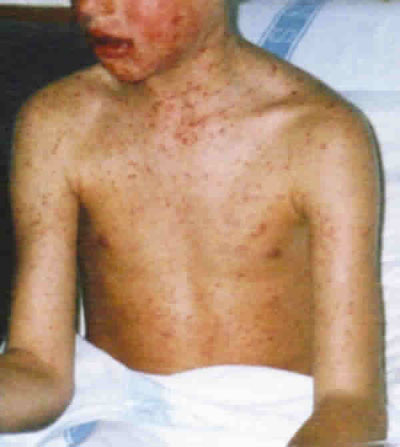
Fig. 1. Exantema pápulo-eritematoso en tórax.
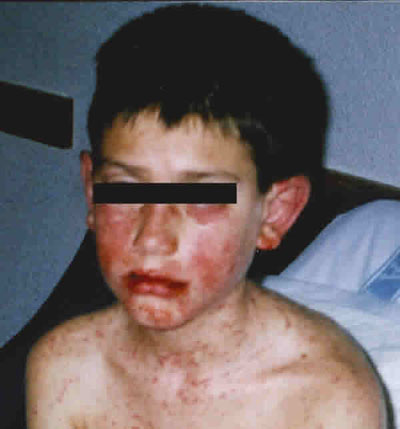
Fig. 2. Exantema pápulo-eritematoso en la cara con afectación de la mucosa oral.
Se solicita hemocultivo, perfil hepato-renal, frotis de mucosa oral para virus, serología herpes y micoplasma . Todos los resultados fueron negativos y la serología para toxoplasma fue de IgG>500, IgM negativa.
Ante la sospecha se SSJ secundario a la sulfadiacina, se retira inmediatamente toda la medicación para la toxoplasmosis ocular y se realizan revisiones periódicas de su fondo de ojo, el cual evolucionó hacia la cicatrización espontánea sin complicaciones.
Desde el día del ingreso precisó cuidados exhaustivos de piel y mucosa oral, nutrición parenteral y analgesia con cloruro mórfico intravenoso (i.v). Posteriormente se añadió metilprednisolona 1 mg/kg/día i.v descendiendo la pauta hasta el alta.
A nivel oftalmológico se le pautaron lágrimas artificiales sin conservantes tipo hialuronato sódico cada _ hora, pomada lubricante nocturna, colirio de rifamicina y dexametasona cada 4 horas para disminuir los cambios mucosinequiantes. Se realiza simblefaron-lisis cada 12 horas de membranas (fig. 3) inicialmente muy exudativas, abundantes y fácilmente extraíbles y posteriormente más adheridas, fibrosas requiriendo escarificación para retirarlas.
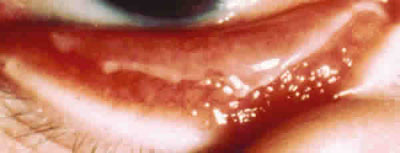
Fig. 3. Membranas exudativas en tarso inferior.
Después de 3 semanas de tratamiento se observa un hiposfagma residual, engrosamiento del pliegue semilunar del canto interno (fig. 4), queratinización con engrosamiento del borde libre y leve acortamiento del fórnix inferior (fig. 5).
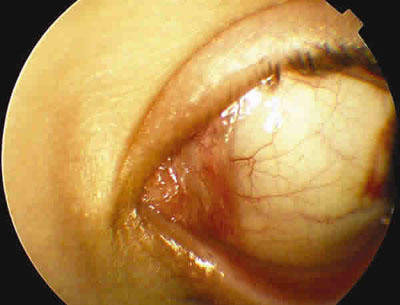
Fig. 4. Engrosamiento del pliegue semilunar del canto interno y del borde libre palpebral.
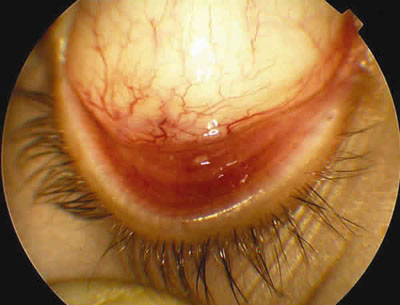
Fig. 5. Leve acortamiento del fórnix inferior.
DISCUSIÓN
El SSJ es una enfermedad multiorgánica potencialmente fatal, con una fuerte etiología ligada a fármacos. Las sulfonamidas y sus derivados son los agentes causales más frecuentemente asociados con la enfermedad (1).
Si se administran este tipo de fármacos se debe realizar una estrecha vigilancia del paciente ante la posibilidad de aparición de la patología.
El tratamiento consiste en retirada inmediata del fármaco y medidas de soporte sintomáticas. La administración de corticoides i.v sigue siendo controvertida y no tiene efecto beneficioso para evitar el desarrollo de complicaciones oculares (3).
A nivel oftalmológico, el pronóstico depende de un tratamiento precoz mediante lubricación agresiva, antibióticos, corticoides tópicos y simblefaron-lisis diaria hasta la remisión del proceso (5).
BIBLIOGRAFÍA
1. Gomes JA, Santos MS, Ventura AS, Donato WB, Cunha MC, Hofling-Lima AL. Amniotic membrane with living related corneal limbal/conjunctival allograft for ocular surface reconstruction in Stevens-Johnson syndrome. Arch Ophthalmol 2003; 121: 1369-1374. [ Links ]
2. Power WJ, Saidman SL, Zhang DS, Vamvakas EC, Merayo-Lloves JM, Kaufman AH et al. HLA typing in patients with ocular manifestations of Stevens-Johnson syndrome. Ophthalmology 1996; 103: 1406-1409. [ Links ]
3. Power WJ, Ghoraishi M, Merayo-Lloves J, Neves RA, Foster CS. Analysis of the acute ophhtalmic manifestations of the erythema multiforme/ Stevens-Johson syndrome/ toxic epidermal necrolysis disease spectrum. Ophthalmology 1995; 102: 1669-1676. [ Links ]
4. Kawasaki S, Nishida K, Sotozono C, Quantock AJ, Kinoshita S. Conjunctival inflammation in the chronic phase of Stevens-Johnson syndrome. Br J Ophthalmol 2000; 84: 1191-1193. [ Links ]
5. García Doval I, Roujeau JC, Cruces Prado MJ. Necrólisis epidérmica tóxica y síndrome de Stevens-Johnson: clasificación y actualidad terapéutica. Actas Dermosifiliogr 2000; 91: 541-551. [ Links ]














