Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.86 no.11 nov. 2011
Fotocoagulación con láser de diodo en la retinopatía del prematuro
Diode laser photocoagulation of retinopathy of prematurity
A. Galván Ledesma, C. Morales Guillén, M.T. Pastor Ramos y M. del Carmen Vázquez Marouschek
Servicio de Oftalmología, Hospital Virgen del Rocío, Sevilla, España
Dirección para correspondencia
RESUMEN
Objetivo: Describir los resultados de la fotocoagulación con láser de diodo en la retinopatía del prematuro (RP) en nuestro hospital.
Material y método: Estudio transversal, retrospectivo, basado en las historias clínicas de los niños prematuros tratados en el periodo de 2004 a 2008.
Resultados: La población tratada tiene un predominio de la retinopatía preumbral frente a retinopatía umbral (84,35 vs. 15,65%). Los resultados anatómicos fueron buenos en el 96,5% de 147 ojos. Ningún ojo tratado en fase preumbral tuvo mal resultado anatómico. A los 9 meses del tratamiento, los resultados funcionales fueron buenos en un 84,85% de 132 ojos. La mala respuesta visual se asoció en la mayoría de los casos a enfermedad neurológica. Los niños con hemorragia intraventricular tienen peores resultados anatómicos y funcionales. Las tasas de estrabismo (23,5%) y de nistagmo (10,3%) son altas y creemos que se deben a la elevada prevalencia de enfermedades neurológicas. La mortalidad en los bebés tratados fue del 7,3%.
Conclusiones: La fotocoagulación con láser de diodo en la retinopatía del prematuro, practicándola en el momento oportuno, da muy buenos resultados anatómicos. A pesar de todo, la prematuridad sigue siendo una causa importante de disfunción visual en la infancia debido a las lesiones neurológicas con que se asocia.
Palabras clave: Retinopatía del prematuro. Fotocoagulación retiniana. Láser de diodo.
ABSTRACT
Objective: To describe diode laser photocoagulation results in retinopathy of prematurity (ROP) in our hospital.
Material and method: Retrospective cross-sectional study based on clinical histories of the premature infants treated during the period from 2004 to 2008.
Results: In the treated group we found a predominance of pre-threshold retinopathy versus threshold retinopathy (84.35% vs 15.65%). The anatomic results were good in 96.5% of 147 eyes. None of the treated eyes in pre-threshold stage showed a poor result. Nine months after treatment, 84.85% of 132 eyes showed good functional results. A poor visual response was associated in most of the cases with neurological diseases. Infants with intraventricular haemorrhages had the worst anatomical and functional results. Strabismus (23.5%) and nystagmus (10.3%) rates were high, probably due to the increased prevalence of neurological diseases. The mortality rate in treated children was 7.3%.
Conclusions: Diode laser photocoagulation in ROP offers very good anatomical results when performed at the appropriate time. Nevertheless, prematurity is still a very important cause of visual dysfunction in infancy due to the associated neurological disturbances.
Key words: Retinopathy of prematurity. Retinal photocoagulation. Diode laser.
Introducción
La primera técnica que demostró su eficacia en el tratamiento de la retinopatía del prematuro (RP) fue la ablación de la retina periférica avascular mediante crioterapia. En el estudio Multicenter trial of cryoterapy for retinopathy of prematurity' (CRYO-ROP) se obtuvo una reducción de los resultados desfavorables en la denominada retinopatía «umbral» usando la crioterapia y estos resultados se mantenían a los 10 años1,2. Luego se pasó a emplear el láser diodo para la destrucción de la retina avascular. En el año 2003 el Early treatment for retinopathy of prematurity cooperative group (ETROP) demostró mejores resultados aplicando el tratamiento con láser en una fase menos evolucionada de la enfermedad, la denominada retinopatía preumbral de alto riesgo3. Esto llevó a la Academia Americana de Pediatría y a la Asociación Americana de Oftalmología Pediátrica y Estrabismo a publicar en 2006 unas recomendaciones para la exploración y el tratamiento de la RP4. En España, la Asociación Española de Pediatría y la Sociedad Española de Neonatología también han publicado este tipo de recomendaciones5.
En este trabajo se revisan los resultados de la fotocoagulación con láser diodo en el tratamiento de la RP en nuestro centro.
Sujetos, material y métodos
Se realizó un estudio transversal, retrospectivo, basado en los datos registrados en las historias clínicas. En un periodo de 5 años, del 1 de enero de 2004 al 31 de diciembre de 2008, se han fotocoagulado 98 niños pretérmino, 83 nacidos en nuestro hospital y 15 procedentes de otros centros. Del estudio se excluyó un caso atípico de RP presente en un bebé nacido a término. También fueron excluidos los ojos con una retinopatía leve, no subsidiaria de tratamiento y que fueron fotocoagulados en el mismo acto que el ojo adelfo en el que sí estaba indicado el láser. Por último, se excluyeron aquellos ojos que fueron tratados con un grado de retinopatía en el que no estaba indicado todavía el tratamiento, a punto de ser alta hospitalaria, y con dudas sobre su seguimiento una vez que abandonaran el hospital. Quedan 88 casos bilaterales y 6 unilaterales, en total 182 ojos tratados que se ajustan a las indicaciones aceptadas en la actualidad.
Se registraron datos demográficos y morbilidad asociada. Para las características de la RP, se empleó la clasificación propuesta por el International Committee for the Classification of Retinopathy of Prematurity6. También se distinguió entre retinopatía umbral y retinopatía preumbral. Se estudió la edad a la que se realizó el tratamiento con láser, el número de sesiones aplicadas y las complicaciones.
Siguiendo el modelo usado por el ETROP, los resultados se observan a los 3 y 9 meses del tratamiento; como este se efectuó entre los 2 y los 3 meses de edad, los niños tienen una edad aproximada de 5-6 y 11-12 meses en el momento de registrarlos. En la revisión de los 3 meses solo se tienen en cuenta los resultados anatómicos. Se considera un buen resultado anatómico cuando la retinopatía ha regresado por completo, la retina del polo posterior permanece aplicada y las únicas alteraciones visibles en el fondo de ojo son las cicatrices del láser. Cualquier otra circunstancia se considera mal resultado.
En la revisión de los 9 meses, además del resultado anatómico se valora la alineación ocular, la presencia de nistagmo y se hace una estimación de la función visual. Como no se dispone de un método específico para medir la agudeza visual en bebés, por ejemplo el test de la mirada preferencial, el oftalmólogo valoró la respuesta ante juguetes o una luz, calificándola como buena, dudosa o ausente según su criterio. En caso de nistagmo se hace de forma binocular, en los demás casos ocluyendo primero un ojo y luego el otro. En algunos bebés se practicó una refracción bajo cicloplejía en esta revisión que también se ha incluido para estudio, en otros se practicó a una edad mayor y no la hemos incluido.
Por último, se han registrado las pérdidas de seguimiento, los éxitus y sus causas.
Se realizó un análisis estadístico descriptivo de los datos, representando las variables cualitativas mediante frecuencias absolutas y relativas y las variables cuantitativas mediante media y desviación estándar y el IC 95%.
El tratamiento estadístico se hizo con el software (SPSS 18.0.2).
Resultados
En la tabla 1 se muestra el número de niños tratados en función de su año de nacimiento con la media de su edad gestacional y de su peso al nacer.
De los 94 niños del estudio tenemos datos válidos para la revisión de los 3 meses de 76, pues 6 fallecieron antes y de otros 12 tenemos datos solo hasta el alta hospitalaria. Se incluyen los 2 ojos en 71 casos y uno en 5, por lo que el total de ojos incluidos es de 147.
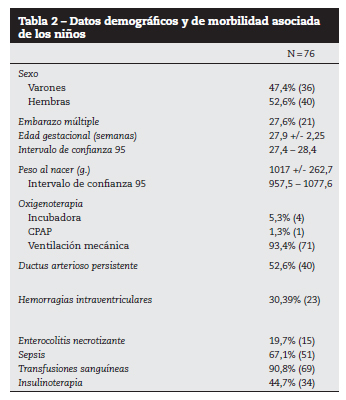
En la tabla 2 se exponen las características demográficas y de morbilidad asociada de los 76 niños. Hay un pequeño predominio de las hembras sobre los varones (40/36). La edad gestacional osciló de 24 a 33 semanas, con una media de 27,9 +/- 2,25. El peso al nacer osciló entre 550 y 1901 gr., con una media de 1017 +/- 262.
La tasa de mortalidad en los niños tratados es del 7,3%. El grupo de los éxitus está formado por 5 varones y una hembra con una edad gestacional (26 semanas) y un peso al nacer (885 gr.) menores, siendo las causas de las muertes la displasia broncopulmonar y el shock séptico.
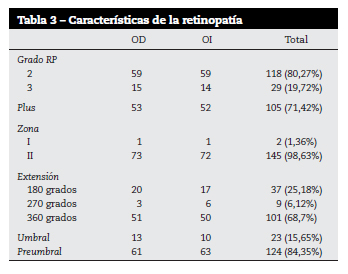
En la tabla 3 se pueden ver las características de la retinopatía en los 147 ojos tratados. Hay un claro predominio de la retinopatía preumbral (84,3%) sobre la retinopatía umbral (15,6%). Solo hubo dos ojos con RP localizada en zona I. La indicación más frecuente fue la RP grado 2 con plus en polo posterior localizada en zona II y con una extensión de 360 grados. Hubo también un caso bilateral de la denominada por Serra «postumbral»7, esto es un grado 3 plus con gran prominencia de la neovascularización hacia el vítreo o indicios de cambios fibróticos en la formación neovascular, que suele corresponderse a casos muy evolucionados, aunque todavía no se ha producido el desprendimiento de la retina.
La edad en la que recibieron el tratamiento con láser osciló entre las 33 y las 44 semanas (edad gestacional), con una media de 36,7 semanas. El plazo desde el nacimiento hasta el momento de tratarlos fue de media 8,8 semanas. En el 89,5% (68) de los niños fue suficiente una sola sesión, pero el 8 (10,5%) necesitaron una segunda y en dos ojos se aplicó también crioterapia adicional.
La tasa de complicaciones tras el láser fue del 9,5% (14 ojos) y se resolvieron sin secuelas importantes (Tabla 4).
El grupo formado por los 12 bebés tratados y con un seguimiento inferior a los 3 meses, tenía características similares a los otros 76 y su evolución inmediata, hasta el alta hospitalaria, fue buena, con remisión completa de la retinopatía.
El resultado anatómico a los 3 meses del tratamiento fue bueno en 142 ojos (96,5%) y malo en 5 (3,5%). Estos incluían un ojo con un pliegue falciforme, dos con ectopia macular y otros dos con signos de tracción macular, pero la mácula in situ.
Entre los 3 y 9 meses de seguimiento se perdieron 8 niños; los resultados a los 9 meses se basan en los datos de 68 niños y 132 ojos pues de 4 solo se incluye un ojo. El aspecto del fondo de ojo se mantuvo inalterado entre la 1.a y la 2.a revisión. De los 68 bebés, el 76,5% (52) presentaba ortoforia, el 23,5% (16) estrabismo y el 10,3% (7) nistagmo. La respuesta visual fue buena en el 84,85% (112) de los ojos tratados y dudosa o mala en el 15,15% (20).
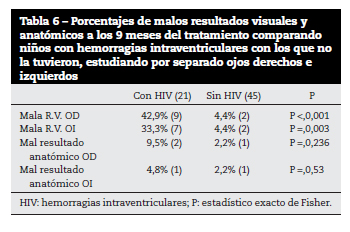
El número de ojos con malos resultados visuales es superior al número de ojos con malos resultados anatómicos, creemos que por la enfermedad neurológica que presentan estos niños. Profundizamos en este punto estudiando los resultados de los niños con hemorragia intraventricular (HIV) (Tabla 5 y Tabla 6).
La refracción bajo cicloplejía solo estaba registrada en 45 niños, se incluyen 90 ojos. Se repartió en un 36,7% de emétropes, otro 36,7% de hipermétropes y un 26,6% de miopes. También hemos desglosado los resultados refractivos en función de la presencia de hemorragia intraventricular (Tabla 7).
Discusión
En estos años se ha producido un incremento del número de prematuros en nuestro hospital con el consiguiente aumento de los casos de RP. La causa principal se atribuye a la difusión de las técnicas de fecundación in vitro. Aunque se vaticina que en los próximos años aumentará el número de niños pretérminos severamente inmaduros con posibilidades de supervivencia8, de momento esto no se ha producido, pues observamos que la edad gestacional y el peso al nacer de los bebés tratados no ha experimentado grandes cambios en estos cinco años.
Los criterios que seguimos para el screening: edad gestacional al nacer inferior o igual a 32 semanas y peso al nacer inferior o igual a 1.500 gr., y aquellos que por encima de estas cifras tengan curso inestable y según criterio del pediatra lo precisen, creemos que son válidos actualmente. No tenemos constancia de ningún nacido pretérmino con RP que se nos haya «escapado» combinando estos criterios. Hemos tratado 4 niños con más de 1.500gr. de peso al nacer, pero con menos de 32 semanas y 2 niños de 33 semanas con menos de 1.500gr. Si rebajásemos estos límites se nos hubieran pasado sin diagnosticar. En esto coincidimos con Hernández9 que tampoco cree posible usar criterios más restrictivos en su serie sin riesgo de omitir dos casos graves de RP.
Al observar la tabla 2 comprobamos que los niños que hemos tratado en estos 5 años han sido sometidos a oxigenoterapia, con ventilación mecánica en el 93,4% de los casos, y presentan buena parte de los factores de riesgo conocidos, para la aparición y el desarrollo de la RP. En general son enfermedades graves que pueden requerir tratamientos agresivos, intervenciones quirúrgicas y pueden ser letales, de hecho la tasa de mortalidad (7,3%) es más alta que la global de la Unidad de Neonatología.
La media de edad a la que fueron tratados es de 36 semanas. No se trató ningún bebé antes de las 33 semanas de edad. En el otro extremo, un bebé se trató a las 44 semanas porque su estado general (enterocolitis, sepsis, meningitis, etc.) no lo permitió antes.
Con la publicación del ETROP cambiaron las indicaciones para el tratamiento. Por ese motivo en nuestra serie, posterior a esta fecha, hay un claro predominio de la retinopatía preumbral con un 84,35% de los ojos. Con estas indicaciones conseguimos un 96,5% de resultados anatómicos buenos. En España, González Viejo10 con estos criterios obtiene un 96,2% de resultados favorables, siendo la media del peso al nacer (1.015 gr.) y de la edad gestacional (27,9 semanas) idénticos a los nuestros. Por su parte, Serra, publica un 88,2% de resultados anatómicos buenos globales, pero incluye todas las formas de RP; si se considera solo el grupo de RP preumbral, que sería el más parecido al nuestro, el porcentaje sube al 97,3%. En ese estudio la edad gestacional media es 27,2 semanas y la media del peso al nacer 899 gr., algo menor que en el nuestro. En el ETROP el grupo de retinopatía preumbral de alto riesgo, que sería el más parecido al nuestro, tiene un 9,1% de resultados estructurales desfavorables. Pero los niños incluidos tienen un peso al nacer (703 gr.) y una edad gestacional (25,3 semanas) inferiores y además se incluyen más ojos con retinopatía en la zona I (40%), que tiene peor pronóstico, por lo que no podemos comparar nuestros resultados con los suyos.
Al analizar los bebés con mal resultado anatómico, encontramos que dos de ellos se fotocoagularon tarde. Los otros dos eran muy inmaduros, con muy bajo peso al nacer, ventilación mecánica prolongada con grave morbilidad asociada; se fotocoagularon en un momento oportuno, pero evolucionaron mal.
Todos los ojos con mal resultado anatómico pertenecían al grupo de retinopatía umbral o postumbral, no hubo ninguno del grupo preumbral con mal resultado. Lo que sugiere que es mejor no esperar hasta que la enfermedad alcance el grado umbral para tratarla. En contra de esta postura, se puede argumentar que hay casos de enfermedad preumbral que mejoran espontáneamente. Según el ETROP la tercera parte de los casos de RP preumbral de alto riesgo dejados evolucionar no alcanzan el grado umbral y no haría falta tratarlos. Por lo tanto es necesario desarrollar estrategias que nos ayuden a decidir si tratar o esperar. Nosotros nos guiamos por los antecedentes generales del niño (prematuridad extrema, ventilación mecánica prolongada, hemorragia intraventricular, etc.) y por las características de la retinopatía. Cuanto más posterior se localice la cresta y mayor sea la extensión de la retina avascular o la existencia de un plus muy intenso en el polo posterior, son factores que nos inclinan a tratar.
Villegas et al.11 encuentran que los niveles séricos de IGF-I y de VEGF se pueden usar como predictores de la gravedad de la RP, pero la determinación de estas citokinas no es por ahora una práctica rutinaria en los hospitales. Nos parece más práctico el algoritmo propuesto por Hellström12 basado en la ganancia de peso en las primeras semanas de vida. En esta dirección cabe reseñar el trabajo de García Serrano13, demostrando que una buena ganancia de peso en las primeras 4-6 semanas de vida reduce el riesgo de enfermedad plus en bebés pretérminos productos de embarazos múltiples.
Se obtuvo una buena respuesta visual en el 84,85% de los ojos tratados. Si se compara con los resultados de Serra, se acerca más a la del grupo preumbral (92%) que a la global (74,2%). Esto es lógico pues en nuestra población hay predominio de preumbral.
Nuestra tasa total de estrabismo, 23,5%, es mayor que la de Serra para el grupo preumbral (8%) o la de González Viejo (12,8%). Esto creemos que se debe a que los niños con hemorragias intraventriculares (HIV), en los que es más frecuente el estrabismo, suponen casi la tercera parte de la población tratada. Si se excluyen estos niños baja hasta el 10,8%. Los mismos argumentos sirven para explicar la elevada frecuencia del nistagmo (10,3%).
Pensamos que estos resultados funcionales, malos en comparación con los anatómicos, obedecen al gran peso que los niños con enfermedad neurológica tienen en nuestra población, el 32%. En 2002 Christianse14 ya publicó que los niños prematuros con HIV, en particular las de grado III y IV, tienen una mayor probabilidad de padecer estrabismo y otros trastornos de la motilidad ocular, así como atrofia óptica y RP de grado 3 o peor.
La forma en que se valora la función visual puede influir sobreestimando los resultados negativos. Pues, además del estado del aparato visual en su conjunto, en la respuesta influye el grado de atención del niño que, precisamente, en estos casos suele estar disminuido.
En 1985 Whiting15 introdujo el término cortical visual impairment (CVI) para referirse a la deficiencia visual de los niños ocasionada por un daño del sistema nervioso central que no afecta directamente a las estructuras oculares. En la actualidad, la prematuridad es la principal causa de CVI en los países desarrollados. En contraposición a la ceguera cortical de los adultos, los niños que sufren daños cerebrales en una época en que su cerebro todavía está creciendo, pueden experimentar cierto grado de mejoría con el tiempo. Así que debemos ser muy cautos a la hora de hablar con los padres sobre el pronóstico visual de estos bebés
En cuanto a los resultados refractivos, hay diferencias estadísticamente significativas entre los niños que tuvieron HIV y los que no, con mayor frecuencia de miopía.
Por último, creemos que los resultados anatómicos son mejorables, para conseguirlo es necesario evitar el retraso en el diagnóstico y el tratamiento. Los resultados funcionales son más difíciles de mejorar, pues se deben entre otras causas a lesiones neurológicas cuyo tratamiento no dependen directamente del oftalmólogo.
La fotocoagulación con láser de diodo en la retinopatía del prematuro practicada en el momento adecuado tiene muy buenos resultados anatómicos (96,5% de éxitos) y con escasas complicaciones. La disfunción visual que aqueja a los niños con prematuridad (15,15% de los tratados) se debe frecuentemente a enfermedad neurológica y no solo a las secuelas de la RP.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Agradecimientos
A D. Juan Manuel Praena por su colaboración en el tratamiento estadístico de los datos.
Bibliografía
1. Cryotherapy for Retinopathy of Prematurity Cooperative Group. Multicenter trial of criotherapy for retinopathy of prematurity: three-month outcome. Arch Ophthalmol. 1990; 108:195-204. [ Links ]
2. Cryotherapy for Retinopathy of Prematurity Cooperative Group. Multicenter trial of cryotherapy for retinopathy of prematurity: ophthalmological outcomes at 10 years. Arch Ophthalmol. 2001; 119:1110-8. [ Links ]
3. Early Treatment for Retinopathy of Prematurity Cooperative Group. Revised indications for the treatment of retinopathy of prematurity. Results of the Early Treatment for Retinopathy of Prematurity Randomized Trial. Arch Ophthalmol. 2003; 121:1684-96. [ Links ]
4. Section on Ophthalmology American Academy of Pediatrics, American Academy of Ophthalmology, American Association for Pediatric Ophthalmology an Strabismus. Screening Examination of Premature Infants for Retinopathy of Prematurity. Pediatrics. 2006; 117:572-6. [ Links ]
5. Castro Conde JR, Echániz Urcelay I, Botet Mussons F, Pallás Alonso CR, Carbona E, Sánchez Luna M, Comisión de Estándares de la Sociedad Española de Neonatología. Retinopathy of prematurity. Prevention, screening and treatment guidelines). An Pediatr (Barc). 2009; 71:514-23. [ Links ]
6. International Committee for the Classification of Retinopathy of Prematurity. The International Classification of Retinopathy of Prematurity revisited. Arch Ophthalmol. 2005; 123:991-9. [ Links ]
7. Serra A, Morales M, Martín N, Pascual R. Outcomes comparison of retinopathy of prematurity photocoagulation at three stages: pre-threshold, threshold and «late-threshold» Annals d´Oftalmología. 2004; 12:36-42. [ Links ]
8. Peralta Calvo J, Abelairas Gómez J, Fernández Guardiola JM, Sánchez Jacob E. Fotocoagulación con láser diodo para la retinopatía del prematuro pre-umbral en zona I. En: Fonseca Sandomingo A., Abelairas Gómez J., Rodríguez Sánchez J.M., Peralta Calvo J., editors. Actualización en cirugía oftálmica pediátrica. Madrid (Spain): Sociedad Española de Oftalmología; 2000. 187-90. [ Links ]
9. Hernández M, Orduna C, Bosch V, Salinas R, Alcaráz JL, Marín JM. Retinopathy of prematurity in the Murcia region of Spain. Incidence and severity. Arch Soc Esp Oftalmol. 2008; 83:423-8. [ Links ]
10. González Viejo I, Ferrer Novella C, Pueyo Royo V, Mayoral Masana F, Marco Tello A, Rebaje Moisés V. Diode laser therapy in retinopathy of prematurity: more than a decade of experience. An Pediatr (Barc). 2006; 64:336-40. [ Links ]
11. Villegas Becerril E, González Fernández R, Perula Torres L, Gallardo Galera JM. IGF-I, VEGF and bFGF, as predictive factors for the onset of retinopathy of prematurity (ROP). Arch Soc Esp Oftalmol. 2006; 81:641-6. [ Links ]
12. Hellström A, Hard AL, Engström E, Niklasson A, Andersson E, Smith L, et al. Early weight gain predicts retinopathy in preterm infants: new, simple, efficient approach to screening. Pediatrics. 2009; 123:e 638-e645. [ Links ]
13. García Serrano JL, Ramírez García MC, Piñar Molina R. Retinopathy of prematurity in multiple births: risk análisis for plus disease. Arch Soc Esp Oftalmol. 2009; 84:191-8. [ Links ]
14. Christianse SP, Fray KJ, Spenses T. Ocular outcomes in low birth weight premature infants with intraventricular hemorraghe. J Pediatric Ophthalmol Strabismus. 2002; 39:157-65. [ Links ]
15. Carden SM, Good WV. Cortical visual impairment. En: Wright K.W., Spiegel P.H., Thompson L.S., editors. Handbook of Pediatric Neuro-Ophthalmology. New York: Springer; 2006. 247-54. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: antoniogalvanledesma@hotmail.com
(A. Galván Ledesma).
Recibido 10 Noviembre 2010
Aceptado 4 Abril 2011