Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Archivos de la Sociedad Española de Oftalmología
versão impressa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.87 no.3 Mar. 2012
Sarcoma granulocítico conjuntival en leucemia mieloblástica aguda M1
Conjunctival myeloid sarcoma in acute myeloblastic leukemia-M1
P. Méndez-Cepedaa, A.C. Millán-Rodrígueza, E. Diosa, C. Álvarezb y C. Sevillanoa
aServicio de Oftalmología, Complexo Hospitalario de Pontevedra, Pontevedra, España
bServicio de Anatomía Patológica, Complexo Hospitalario de Pontevedra, Pontevedra, España
Dirección para correspondencia
RESUMEN
Caso clínico: Varón de 69 años diagnosticado de leucemia mieloblástica aguda M1 en remisión completa, remitido a Oftalmología por cuadro de ojo rojo no doloroso. Biomicroscópicamente se observan lesiones sobreelevadas asalmonadas en conjuntiva tarsal superior de ojo derecho e inferior de ambos ojos. Mediante estudios histológicos e inmunohistoquímicos se confirma recidiva extramedular en forma de sarcoma mieloide en conjuntiva. El paciente fallece a los 3 meses de un fallo multiorgánico.
Discusión: La recidiva extramedular de una leucemia puede presentarse como una manifestación ocular que conlleva una recurrencia de la leucemia, siendo esta de mal pronóstico.
Palabras clave: Leucemia mieloblástica aguda. Sarcoma granulocítico. Conjuntiva. Inmunohistoquímica. Pronóstico.
ABSTRACT
Clinical case: A 69-year-old man with a history of acute myeloblastic leukemia-M1 presented with bilateral conjunctival injection. Ophthalmological examination revealed lesions located at the upper tarsal conjunctiva of the right eye and lower tarsal conjunctiva of both eyes. Histological and immunohistochemical studies confirmed conjunctival myeloid sarcoma. The patient died due to multiorgan failure three months later.
Discussion: Extramedullary recurrence of leukemia can appear as an ocular manifestation that brings about a recurrence of the leukemia, leading to a poor prognosis.
Key words: Acute myeloblastic leukemia. Myeloid sarcoma. Conjunctiva. Immunohistochemistry. Prognosis.
Introducción
La leucemia mieloblástica aguda (LMA) es una neoplasia hematológica agresiva con una supervivencia media del 19,5% a los 5 años1. Existen ocho tipos descritos según la clasificación Franco-Americana-Británica (FAB), de la M0 a la M7. Estudios en autopsias refieren una afectación oftálmica de entre el 50 y el 90% en pacientes con leucemia2. La infiltración leucémica más frecuente es a nivel de retina y coroides2.
El sarcoma mieloide (SM) se caracteriza por la presencia de una o más masas tumorales, formadas por células mieloides inmaduras, de localización extramedular. Puede preceder u ocurrir simultáneamente con una leucemia mieloblástica aguda o crónica o con síndromes mielodisplásicos3.
Caso clínico
Varón de 69 años de edad con antecedentes personales de LMA M1 (mieloblástica sin diferenciación), en remisión completa (RC) desde hace 11 meses tras tratamiento quimioterápico según protocolo PETHEMA-LAM 99. En febrero de 2008 ingresa por cuadro respiratorio catarral, con importante congestión nasal, sin respuesta a antibiótico. Presenta, a su vez, pápulas eritematosas en espalda, adenopatías supraclaviculares y submaxilares.
El paciente es remitido por el hematólogo por presentar ojo rojo de dos días de evolución, sin otra sintomatología ocular. En la exploración presentaba una agudeza visual con corrección de 20/20 en OD y 18/20 en OI. Los reflejos, motilidad y tonometría oculares se encontraban dentro de la normalidad. En la biomicroscopía de polo anterior se observó en OD una lesión carnosa sobreelevada de color salmón en el tarso superior (Fig. 1) e inferior. En el OI se encontró una lesión similar en conjuntiva tarsal inferior (Fig. 2). En el fondo de ojo no se apreciaron alteraciones.

Fig. 1. Infiltración conjuntival tarsal superior ojo derecho.

Fig. 2. Infiltración conjuntival tarsal inferior ojo izquierdo.
Se consideró la posibilidad de afectación leucémica de la conjuntiva por lo que se procedió a realizar una biopsia de la lesión. En el estudio histológico se observó una proliferación difusa de células de hábito mieloide dispuestas bajo el epitelio conjuntival, que mostraron positividad inmunohistoquímica para mieloperoxidasa y CD43 (Fig. 3 y Fig. 4), siendo negativas para marcadores de células B y T (CD20, CD3, CD5), así como para TdT, CD34 y CD117, por lo que se diagnosticó el caso como sarcoma granulocítico.
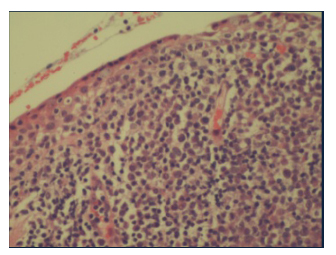
Fig. 3. Proliferación de células de hábito mieloide bajo
el epitelio conjuntival (hematoxilina-eosina, 200X).

Fig. 4. Positividad con mieloperoxidasa de
la población tumoral (mieloperoxidasa, 200X).
Nuevas biopsias confirmaron la afectación de mucosa nasal y piel. Con estos hallazgos el diagnóstico fue de SM que afectaba a conjuntiva, piel y mucosa nasal. Sin embargo, no se observaba recaída en frotis de sangre periférica y en médula, por lo que se consideró que a este nivel persistía en RC. La punción lumbar así como el resto de exploraciones resultaron normales.
Tras el diagnóstico de recidiva extramedular en forma de SM de la LMA, se inicia tratamiento de segunda línea según protocolo FLAG-IDA con buena respuesta de las lesiones infiltrativas. El paciente fallece en mayo de 2008, tres meses después del diagnóstico de SM, por un fallo multiorgánico.
Discusión
La afectación ocular por la leucemia es bien conocida, siendo lo más frecuente la hemorragia retiniana2. Esta habitualmente es debida a los efectos sistémicos de la enfermedad como leucocitosis, hiperviscosidad o anemia2. La retina es, a su vez, la estructura ocular más frecuentemente afectada de forma directa por células leucémicas, hasta en un 30%2.
La infiltración de la conjuntiva en la LMA ocurre raramente, siendo más frecuente en las formas mielomonocítica M4 y monocítica M5. En los otros tipos de LMA solo se han descrito 4 casos de infiltración de conjuntiva, todos ellos localizados en conjuntiva bulbar3. Dos casos ocurrieron en adultos y otros dos en niños. El 50% fueron bilaterales3. El aspecto de la lesión era nodular, aunque una fue descrita como una «masa carnosa asalmonada»3. Que sepamos este caso es el primero en el que se diagnostica un SM como masa asalmonada en conjuntiva tarsal, bilateral, en un adulto en remisión completa de una LMA M1. Aunque nuestro paciente presentó un SM simultáneamente en otras localizaciones (piel y mucosa nasal), en las demás estructuras del ojo no presentó infiltración, coincidiendo con otros casos publicados3.
El SM es más frecuente en niños con LMA, apareciendo a lo largo de la enfermedad desde un 2% hasta en un 13% de los pacientes. El SM puede presentarse en cualquier localización, siendo su localización más frecuente, según diferentes estudios, periostio y piel, incluyendo el tejido celular subcutáneo. Hasta el 25% de los SM se encuentran en la órbita, que es la localización más frecuente en niños con LMA. Ocasionalmente se presenta en varias zonas a la vez, como en el caso que presentamos. Suele ser indicio de enfermedad avanzada4.
Como conclusión resaltamos que la infiltración leucémica de la conjuntiva en el contexto de una leucemia aguda es un signo pronóstico ominoso. En nuestro caso, como en la mediana de la literatura revisada, la supervivencia fue de tres meses5. Esta infiltración puede ser un signo de presentación de la leucemia o de recidiva de la misma y habitualmente no suele afectar a la visión.
Conflicto de intereses
Los autores declaran que no tienen ningún conflicto de intereses.
Bibliografía
1. Pulte D, Gondos A, Brenner H. Improvements in survival of adults diagnosed with acute myeloblastic leukemia in the early 21st century. Haematologica. 2008; 93:594-600. [ Links ]
2. Kincaid MC, Green WR. Ocular and orbital involvement in leukemia. Surv Ophthalmol. 1983; 27:211-32. [ Links ]
3. Rosenberg C, Finger PT, Furlan L, Iacob CE. Bilateral epibulbar granulocytic sarcomas: a case of an 8-year-old girl with acute myeloid leukaemia. Graefe's Arch Clin Exp Ophthalmol. 2007; 245:170-2. [ Links ]
4. Zimmerman LE, Font RL. Ophthalmologic manifestations of granulocytic sarcoma (myeloid sarcoma or chloroma): the third Pan American Association of Ophthalmology and American Journal of Ophthalmology lecture. Am J Ophthalmol. 1975; 80:975-90. [ Links ]
5. Lee SS, Robinson MR, Morris JC, Mirtsching BC, Shen D, Chan CC. Conjunctival involvement with T-cell prolymphocytic leukemia: report of a case and review of the literature. Surv Ophthalmol. 2004; 49:525-36. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
pmendezcepeda@gmail.com,
pili.mendez.cepeda@hotmail.com
(P. Méndez-Cepeda).
Recibido 16 Marzo 2011
Aceptado 19 Julio 2011














