Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Archivos de la Sociedad Española de Oftalmología
versión impresa ISSN 0365-6691
Arch Soc Esp Oftalmol vol.87 no.5 may. 2012
Ranibizumab intravítreo en neovascularización coroidea secundaria a distrofia foveomacular viteliforme del adulto
Intravitreal ranibizumab for choroidal neovascularisation associated with adult-onset vitelliform dystrophy
E. Prieto-Calvo, C. Torrón-Fernández Blanco, C. Egea-Estopiñán, N. Güerri-Monclús, E. Ferrer-Novella, O. Ruiz-Moreno y L.E. Pablo-Julvez
Servicio de Oftalmología, Hospital Universitario Miguel Servet, Zaragoza, España
Dirección para correspondencia
RESUMEN
Caso clínico: Varón de 70 años diagnosticado de distrofia foveomacular viteliforme del adulto (DFVA) que en el curso de su enfermedad presenta disminución brusca de visión en el ojo izquierdo coincidiendo con la aparición de una membrana neovascular oculta. Dada la localización yuxtafoveal de la membrana, se decidió tratar con ranibizumab intravítreo, siendo necesarias 2 inyecciones para lograr el cierre completo de la lesión neovascular.
Discusión: El uso de ranibizumab intravítreo puede ser una opción de tratamiento eficaz en la neovascularización coroidea secundaria a DFVA, y se precisan series de casos más amplias para poder confirmar esta observación.
Palabras clave: Distrofia foveomacular viteliforme del adulto. Neovascularización coroidea. Inyección intravítrea. Ranibizumab. Distrofia macular.
ABSTRACT
Case report: A 70-year-old male patient diagnosed with bilateral adult-onset vitelliform dystrophy presented with a sudden decrease of vision in his left eye associated with the appearance of an occult type of neovascular membrane. It was treated with intravitreal ranibizumab due to juxtafoveal location of the membrane. Two injections were needed to induce total regression of the lesion.
Discussion: Intravitreal ranibizumab may be effective to induce morphological and functional improvement in cases of choroidal neovascularization secondary to adult-onset vitelliform foveomacular dystrophy. Further case series are required to confirm this observation.
Key words: Adult-onset foveomacular vitelliform dystrophy. Choroidal neovascularization. Intravitreal injection. Ranibizumab. Macular dystrophy.
Introducción
La distrofia foveomacular viteliforme del adulto (DFVA), también llamada distrofia seudoviteliforme, es una enfermedad poco frecuente caracterizada por la aparición de una lesión amarillenta subretiniana en el área macular, similar a la de la enfermedad de Best pero de menor tamaño (0,5-1diámetros papilares). La lesión está ocasionada por el depósito de un material eosinófilo y PAS(+) entre la membrana de Bruch y la retina. Suele afectar a ambos ojos, aunque de manera asimétrica1, y como su nombre indica, aparece en la edad adulta (35-55años) y responde a un patrón de herencia autosómico dominante, aunque se han descrito muchos casos esporádicos2.
La agudeza visual (AV) en estos pacientes suele estar bastante conservada, con un deterioro lento con los años hasta fases avanzadas de la enfermedad, en las que la degradación de la lesión viteliforme conduce finalmente a la atrofia retiniana, comprometiendo de forma importante la visión en esta fase1.
Las distrofias maculares, especialmente las que originan alteraciones a nivel de la membrana de Bruch, pueden ser consideradas un factor de riesgo para el desarrollo de membranas neovasculares coroideas (MNVC)3. Presentamos el caso de un paciente diagnosticado de DFVA, tratado con ranibizumab intravítreo por neovascularización coroidea asociada, con resultados anatómicos y funcionales satisfactorios.
Caso clínico
Varón de 70 años remitido por disminución progresiva de visión en ojo derecho (OD) y escotoma central relativo, de 6 meses de evolución. Sin antecedentes oftalmológicos personales ni familiares conocidos. Diabetes mellitus tipo 2, de tres años de evolución, con buen control metabólico, e hipertensión arterial en tratamiento.
La mejor agudeza visual con corrección en la exploración inicial era de 4/10 en OD (+1,75; -1.00×95o) y 8/10 en ojo izquierdo (OI) (+1,75; -1,50×85o). La biomicroscopia del polo anterior era normal. En el fondo de ojo se observaba la presencia de una lesión amarillenta, sobreelevada en el área macular del OD (fig. 1A) y alteración pigmentaria macular en el OI. No se encontraron signos de retinopatía diabética en ninguno de los ojos. La tomografía de coherencia óptica (OCT) mostraba, en el área macular del OD, la presencia de una masa de reflectividad media, por encima de la banda del epitelio pigmentario, con levantamiento de la retina neurosensorial, sin evidencia de fluido intrarretiniano ni subretiniano (fig. 1B). En la angiografía fluoresceínica (AGF) podía comprobarse la presencia de una lesión hiperfluorescente con centro de hipofluorescencia, que aumentaba de intensidad en fases tardías pero sin difusión del contraste (fig. 2), que confirmaría el diagnóstico de DFVA. Las pruebas electrofisiológicas, tanto el electrorretinograma como el electrooculograma, fueron normales.

Fig. 1. A) Retinografía de ojo derecho: lesión macular sobreelevada
de aspecto viteliforme. B) Tomografía de coherencia óptica:
engrosamiento cupuliforme subretiniano macular, con levantamiento
y rectificación de la depresión foveal.

Fig. 2. Angiografía fluoresceínica del ojo derecho: lesión
hiperfluorescente con área central de hipofluorescencia.
A partir de ese momento se establecieron controles oftalmológicos periódicos, en los que se evidenció la regresión progresiva de la lesión viteliforme y la evolución hacia la atrofia del epitelio pigmentario macular en el OD (fig. 3). La visión en el OI se mantuvo estable (7/10), a pesar de que las alteraciones pigmentarias maculares eran cada vez más evidentes.

Fig. 3. A) Retinografía de ojo derecho: Parche de atrofia retiniana tras
la desaparición de la lesión viteliforme. B) Tomografía de coherencia óptica
(OCT) mostrando el adelgazamiento y la atrofia del epitelio pigmentario
retiniano (EPR), con aumento de reflectividad de la coroides subyacente.
Dos años y medio después de la primera visita, el paciente consulta por disminución brusca de visión en el OI (2/10), coincidiendo con la aparición de un desprendimiento macular serohemorrágico en dicho ojo. La OCT mostraba un importante levantamiento macular con desprendimiento del epitelio pigmentario, quistes intrarretinianos y presencia de líquido subretiniano (LSR) en los bordes de la lesión. Mediante AGF se comprobó la existencia de una membrana neovascular oculta con difusión tardía del colorante (fig. 4). En este momento se decidió realizar tratamiento en el OI con ranibizumab intravítreo, a la dosis habitualmente utilizada para el tratamiento de la degeneración macular exudativa (0,5mg/0,05ml).

Fig. 4. A) Retinografía de ojo izquierdo: Desprendimiento serohemorrágico macular.
B) Imagen de angiografía fluoresceínica (AGF) de ojo izquierdo: membrana neovascular oculta.
C) Imagen de tomografía de coherencia óptica (OCT) del ojo izquierdo:
gran levantamiento macular con importante DEP, quistes intrarretinianos
y presencia de líquido subretiniano. DEP: desprendimiento
del epitelio pigmentario.
A las 4 semanas de la inyección la agudeza visual había mejorado a 3/10 en el OI, con reabsorción prácticamente completa de la hemorragia macular, apreciándose una mínima cantidad de LSR en la tomografía (fig. 5). Tras 8 semanas, la AV era de 4/10, comprobándose en la OCT una disminución importante del grosor macular central con mínima fibrosis subretiniana. En el control de los 3 meses, la visión en el OI había descendido (2/10), evidenciándose en la OCT un aumento del espesor macular superior a 100micras, con presencia de líquido subretiniano, por lo que se decide realizar segunda inyección de ranibizumab. La respuesta a esta segunda inyección fue favorable, y a las 12 semanas se pudo comprobar la reabsorción completa del fluido subretiniano, quedando una mínima fibrosis subretiniana como resultado del cierre de la membrana neovascular (fig. 6).
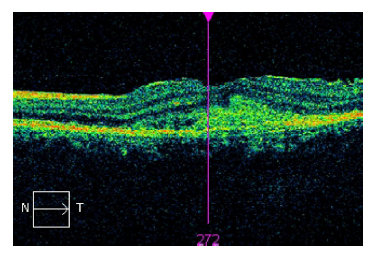
Fig. 5. Imagen de tomografía de coherencia óptica (OCT) macular
del ojo izquierdo a las 4 semanas de la primera inyección de Lucentis®.
Reducción importante del espesor macular, quedando mínima cantidad
de líquido subrretiniano.
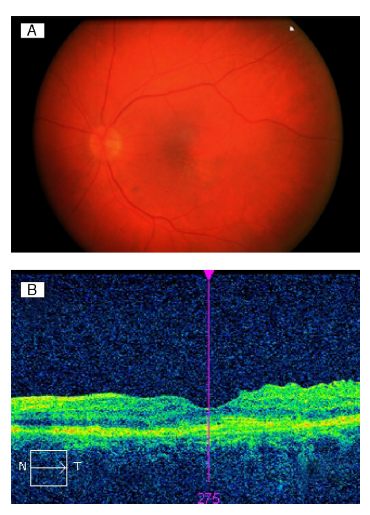
Fig. 6. A) Retinografía del ojo izquierdo a las 12 semanas de
la segunda inyección de Lucentis®: alteración pigmentaria, sin hemorragia macular.
B) Imagen de tomografía de coherencia óptica (OCT): reabsorción completa del fluido
subretiniano, quedando mínima fibrosis.
Doce meses después de la última inyección la agudeza visual se mantiene estable en el OI (6/10), sin signos de reactivación de la membrana y sin complicaciones derivadas del tratamiento intravítreo.
Discusión
La agudeza visual en los pacientes afectos de DFVA suele ser buena, experimentando un deterioro lento con los años1. El patrón angiográfico de la DFVA, en rueda de carro, con hiperfluorescencia en anillo que rodea una zona central hipofluorescente, recuerda bastante -y puede ser confundido- con el de una membrana neovascular oculta4. Por ello, la OCT se ha convertido en una herramienta fundamental en el diagnóstico diferencial entre la DFVA y la degeneración macular asociada a la edad (DMAE), al demostrar la localización exacta del material seudoviteliforme, que se presenta como una estructura de reflectividad media/alta por encima del epitelio pigmentario retiniano (EPR), separando éste de la capa de los fotorreceptores2,5. A diferencia de los desprendimientos serosos que aparecen en la DMAE exudativa, en nuestro caso existía un levantamiento de la retina neurosensorial pero no del EPR, que podía identificarse claramente bajo el depósito, aunque ligeramente adelgazado respecto a la retina adyacente. Además, frente a las lesiones neovasculares, el material viteliforme no produce efecto pantalla ni cascada sobre la coriocapilar subyacente4.
Recientemente se ha descrito el empleo de fármacos antiangiogénicos (anti-VEGF) en el tratamiento de las lesiones viteliformes, con resultados contradictorios y sin correlación entre el efecto anatómico y funcional obtenido4,5. La aparición de una MNVC en el contexto de la DFVA es una complicación poco frecuente. En los pocos casos documentados en la literatura sobre neovascularización coroidea asociada a distrofias maculares, como la enfermedad de Best, el tratamiento con antiangiogénicos ha mostrado buenos resultados3.
Este es el primer caso que describe el uso de ranibizumab intravítreo (Lucentis®) para el tratamiento de neovascularización coroidea asociada a DFVA. En nuestro caso fue suficiente un número limitado de inyecciones para lograr el cierre completo de la lesión neovascular. Sin embargo, son necesarias series de casos más amplias y con mayor tiempo de seguimiento para poder confirmar esta observación.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Renner A.B., Tillack H., Kraus H., Kohl S., Wissinger B., Mohr N. Morphology and functional characteristics in adult vitelliform macular dystrophy. Retina. 2004; 24:929-39. [ Links ]
2. Benhamou N., Souied E.H., Zolf R., Coscas F., Coscas G., Soubrane G. Adult-onset foveomacular vitelliform dystrophy: A study by optical coherence tomography. Am J Ophthalmol. 2003; 135:362-7. [ Links ]
3. Querques G., Bocco M.C., Soubrane G., Souied E.H. Intravitreal ranibizumab (Lucentis®) for choroidal neovascularization associated with vitelliform macular dystrophy. Acta Ophthalmologica. 2008; 86:694-5. [ Links ]
4. Gallego-Pinazo R., Dolz-Marco R., Pardo-López D., Arevalo J.F., Díaz-Llopis M. Primary intravitreal ranibizumab for adult-onset foveomacular vitelliform dystrophy. Graefes Arch Clin Exp Ophthalmol. 2011; 249:455-8. [ Links ]
5. Lee J.Y., Lim J., Chung H., Kim J.G., Yoon Y.H. Spectral domain optical coherence tomography in a patient with adult-onset foveomacular vitelliform dystrophy treated with intravitreal bevacizumab. Ophthalmic Surg Lasers Imaging. 2009; 40:319-21. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Correo electrónico: eprietocal@gmail.com
(E. Prieto-Calvo)
Recibido: 23 Enero 2011
Aceptado: 14 Septiembre 2011














