My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Archivos de la Sociedad Española de Oftalmología
Print version ISSN 0365-6691
Arch Soc Esp Oftalmol vol.87 n.8 Aug. 2012
https://dx.doi.org/10.1016/j.oftal.2011.10.010
Rotura escleral traumática atípica: a propósito de un caso
Atypical traumatic scleral rupture: Presentation of a case
A.V. Sánchez Ferreiro y J.R. Barreiro González
Servicio de Oftalmología, Hospital del Meixoeiro, Complejo hospitalario universitario de Vigo, Vigo, España
Dirección para correspondencia
RESUMEN
Caso clínico: Se presenta el caso clínico de un varón de 42 años que tras sufrir una contusión ocular presentaba una ruptura escleral posterior, diagnosticada a través de la TAC orbitaria, es controlado sin tratamiento quirúrgico. Después de 2 semanas, en la TAC se observa un globo ocular íntegro.
Conclusiones: La existencia de hipema junto a hemorragia conjuntival y hemovítreo, nos debe hacer siempre pensar en la posibilidad de ruptura escleral.
Palabras clave: Contusión ocular. Ruptura escleral posterior. Globo ocular íntegro. Hipema. Hemorragia conjuntival. Hemovítreo.
ABSTRACT
Case report: We describe the case of a 42 year-old man who, after suffering an eye contusion, subsequently presented with a posterior scleral rupture, which was diagnosed using orbital computed tomography (OCT), and controlled without surgical treatment. The OCT performed two weeks later showed that the eyeball was intact.
Conclusions: A scleral rupture must be suspected when these three characteristics are present: hyphema, subconjunctival and vitreous haemorrhage.
Key words: Ocular blunt trauma. Posterior scleral rupture. Perfecta oculus. Hyphema. Conjuctival haemorraghe. Hemovitreous.
Introducción
Los traumatismos oculares son un motivo de urgencia muy frecuente, tanto en los centros de Atención Primaria como en los especializados1. En la mayoría de los casos son traumatismos sin importancia; pero en otras ocasiones pueden generar secuelas de extrema gravedad, siendo la primera causa de ceguera unilateral en el mundo. Por consiguiente, en todo traumatismo que afecte al ojo o estructuras adyacentes debe realizarse una exploración oftalmológica que permita descartar una lesión ocular grave.
Los traumatismos oculares son mucho más frecuentes en varones que en mujeres, y se presentan normalmente en la edad adulta, aunque los niños no están exentos de riesgo. El segmento anterior se lesiona de forma aislada en más de la mitad de las situaciones, siendo raras las lesiones que afectan únicamente al polo posterior; además, hay que saber que el diagnóstico de rotura escleral, tras un traumatismo contuso, no siempre es fácil. Las dos localizaciones más frecuentes son el limbo esclerocorneal (bajo una conjuntiva intacta) y paralela a las inserciones musculares, entre la inserción y el ecuador. Las roturas radiales y posteriores son infrecuentes. Los datos clínicos más frecuentemente observados son: hipotonía (aunque no está siempre presente), una cámara anterior excesivamente profunda, limitación de la motilidad ocular y edema subconjuntival grave2. Raramente se puede diagnosticar la rotura por oftalmoscopia debido a que con frecuencia se asocia hipema y/o hemorragia vítrea2. Una vez la rotura ha sido diagnosticada, la intervención quirúrgica es llevada a cabo en la gran mayoría de las ocasiones1.
Los pacientes suelen acudir relatando un antecedente traumático, que según la gravedad y localización de las lesiones, implica que se encuentren asintomáticos o que refieran dolor, enrojecimiento o alteración de la visión entre otros. La agudeza visual3 es un factor clave y su disminución indica gravedad; en estos casos, inmediatamente después del traumatismo más del 40% de los pacientes refieren intensa pérdida de agudeza visual (menos de 20/200). La exploración oftalmológica, debe realizarse con sumo cuidado hasta descartar herida penetrante del globo ocular. Para no empeorar el cuadro clínico, al abrir los párpados para explorar el ojo hay que apoyarse sobre el reborde orbitario, evitando ejercer presión sobre el globo.
En traumatismos de gran intensidad, sobre todo, en los producidos por objetos de menor diámetro que el reborde orbitario, puede producirse la ruptura del globo, con más facilidad, sin embargo, en ojos con enfermedades o cicatrices previas2, son traumatismos de intensidades moderadas los que pueden producir un trauma abierto o un estallido. La actitud en Urgencias es la misma en ambos; en la mayor parte de los casos intentar la reconstrucción del globo, mientras que en algunos casos la actitud expectante es lo mejor1,4.
Caso clínico
Paciente varón de 42 años de edad, que acude a Urgencias tras sufrir una contusión, en su ojo izquierdo.
El paciente había sido intervenido previamente de una facoemulsificación del cristalino, con implante de lente intraocular; posteriormente se le realizó una vitrectomía por desprendimiento de retina. Manteniendo una agudeza visual posterior a la intervención de 2/10. Al examen oftalmológico la agudeza visual del ojo derecho era de 10/10 y de percepción y proyección de luz en el izquierdo. Biomicroscópicamente; en ojo izquierdo destacaba un hifema moderado, una diálisis importante del iris con afectación pupilar, pliegues en Descemet y una hipotonía extrema del globo ocular (confirmada posteriormente con la tonometría de aplanación que mostró una tensión ocular en valores cercanos a cero) (Figura 1). En la exploración de fondo de ojo se evidenció un hemovítreo masivo que imposibilitaba visualizar la retina. Tras descartar una herida penetrante anterior, se realizó un diagnóstico de sospecha de rotura escleral posterior, confirmándose mediante una tomografía axial computarizada (TAC) orbitaria (Figura 2).

Figura 1. Aspecto inicial del polo
anterior tras el traumatismo.

Figura 2. Corte tomográfico que evidencia
rotura escleral posterior del globo ocular izquierdo.
Ante la situación del globo, se procedió a ingresar al paciente; y se indicó observación debido al elevado riesgo de hemorragia supracoroidea expulsiva masiva, si se actuaba quirúrgicamente1. Se pautó tratamiento antibiótico y corticoideo; realizando un seguimiento exhaustivo del ojo afecto y del adelfo, al existir posibilidades de desarrollo de una oftalmía simpática. A las dos semanas se evidenció una mejoría de la agudeza visual que pasó de percibir y proyectar luz a bultos, con una recuperación de la estructura del globo ocular; que se confirmó con una nueva TAC orbitaria (Figura 3), observándose un punto de fuga posterior sellado, compatible con la reconstitución. Después de unos meses de control se produjo una reabsorción del hemovítreo de forma progresiva, hallando una importante rotura coroidea cicatricial (Figura 4 y Figura 5), esto no supuso una mejoría de la agudeza visual, debido a la afectación macular y del nervio óptico (Figura 6). En este caso nos planteamos al principio un estallido ocular masivo por la imagen inicial de la TAC, pero posteriormente, pensamos si realmente lo que ocurrió fue una hiperpresión masiva que comprimió el globo ocular dando la imagen tomográfica y posteriormente, al sellarse la rotura, se recuperó su constitución; a todo esto contribuyó que el globo estuviera vitrectomizado.

Figura 3. Dos semanas después, corte tomográfico
que muestra reconstitución del globo ocular izquierdo.

Figura 4. Cicatriz coroidea causada por traumatismo.
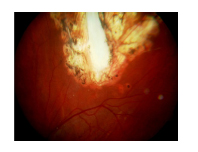
Figura 5. Cicatriz coroidea de mayor
tamaño, causada por el traumatismo.

Figura 6. Imagen del polo posterior
tras la desaparición del hemovítreo.
Discusión
La lesión contusa de intensidad suficientemente importante como para causar la rotura ocular es bien conocida, aunque poco habitual. La rotura escleral por traumatismo contuso pueden clasificarse en dos tipos: directas, las que se dan en el mismo lugar del traumatismo, e indirectas, las que se dan a distancia del traumatismo. Las roturas afectan también al tejido coroideo circundante, por lo que por regla general se asocian a importantes hemorragias, tanto intraoculares como subconjuntivales. Por este motivo la existencia de hipema junto a hemorragia subconjuntival y hemovítreo nos debe hacer siempre pensar en la existencia de una ruptura escleral. Característicamente, las lesiones oculares extensas2 suelen dar lugar a pérdidas de visión severas y con frecuencia permanentes. Hasta la introducción de la microcirugía intraocular, la rotura del globo ocular conllevaba un pobre pronóstico visual.
Cherry5 describía la frecuencia de la localización del estallido ocular, manifestando que afectaba predominantemente a la zona superior del hemisferio y más frecuentemente localizado en el cuadrante superonasal, entre el limbo y el anillo muscular. La localización preferente de la rotura escleral indirecta puede predecirse a partir de la teoría de Von Arlt: el diámetro del globo en la línea de impacto queda reducido y, secundariamente, existe un incremento en el diámetro del ecuador en relación a esta línea. Dado que el cuadrante inferotemporal del globo es la zona más expuesta, se puede prever que la localización más frecuente será el cuadrante superonasal, anterior a las inserciones musculares. Esto, por supuesto, no es aplicable a aquellos ojos vulnerables a los efectos de la lesión contusa en los cuales la localización de la rotura suele ser contigua a incisiones quirúrgicas previas. El diagnóstico clínico no suele presentar dudas, si estuviéramos en ese caso se podría recurrir a la ecografía, o mucho mejor a la TAC orbitaria. El tratamiento siempre que sea posible, es igual que el de una herida abierta del globo ocular; si no se pudiera realizar una cirugía, se esperaría a ver la evolución de la situación5.
Ante traumatismos que puedan comportar lesión del globo ocular, consideramos importante la exploración oftalmológica minuciosa y detallada1. Se deben realizar pruebas complementarias como el examen ecográfico o la TAC para tener un diagnóstico de certeza. Hoy en día lo más frecuente es tratar estas lesiones en el momento mediante cirugía, pero si existe un riesgo extremo de hemorragia supracoroidea expulsiva la actitud expectante puede ser la mejor opción.
Conflicto de intereses
Los autores declaran no tener ningún conflicto de intereses.
Bibliografía
1. Cooling RJ. Tratamiento actual de los traumatismos oculares. Departamento de cirugía vitreorretiniana del Moorfield Eye Hospital. Londres Retina. 1993; 13:136-41. [ Links ]
2. Crouch ER, Williams PB. Trauma: Ruptures and bleeding. En: Duane's Ophthalmology [en cd-rom]. Filadelfia: JB Lippincott Company; 1995. pp. 53909-54086. [ Links ]
3. Hutton WL, Fuller DG. Facttors influencing final visual results in severely injured eyes. Am J Opthalmol. 1984; 97:715-22. [ Links ]
4. Joondeph BC, Young TL, Saran BR. Multiple scleral ruptures after blunt ocular trauma. Am J Ophthalmol. 1989; 108:744. [ Links ]
5. Cherry PMH. Indirect traumatic ruptura of the globe. Arch Opthalmol. 1978; 96:252-6. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
vanesaferreiro1980@yahoo.es
(A.V. Sánchez Ferreiro).
Recibido 26 Octubre 2010
Aceptado 20 Octubre 2011














