Meu SciELO
Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Cirugía Plástica Ibero-Latinoamericana
versão On-line ISSN 1989-2055versão impressa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.32 no.4 Madrid Out./Dez. 2006
| Colgajos de perforantes de las arterias epigástricas inferiores profunda y superficial Deep and superficial inferior epigastric artery perforator flaps
|
|
| Gagnon, A. R.*, Blondeel, P. N.** |
| Resumen Con el desarrollo de los colgajos miocutáneos de recto abdominal (TRAM), el abdomen inferior ha sido reconocido como la principal área dadora de tejidos autólogos de alta calidad, especialmente útiles en reconstrucción mamaria. Más recientemente la habilidad para obtener componentes adiposocutáneos similares sin sacrificar el músculo recto ha revolucionado el campo de la Cirugía Reconstructiva. El advenimiento de los colgajos de perforantes ha permitido a los cirujanos plásticos lograr los mismos buenos resultados estéticos que con los colgajos miocutáneos tradicionales, pero con un considerable descenso en la morbilidad del área donante. Con los colgajos de perforantes de la arteria epigástrica inferior profunda (DIEP) y de la arteria epigástrica inferior superficial (SIEA), los pacientes han incrementado sus opciones de reconstrucción. Este artículo revisa la anatomía quirúrgica de la pared abdominal relativa a los colgajos SIEA y DIEP. Se explican detalladamente los pasos principales para la preparación preoperatoria, la técnica quirúrgica y los cuidados postoperatorios. Se discuten las ventajas y desventajas y se presen- tan los trucos técnicos que pueden ayudar a mejorar el resultado final. Además se ilustran con ayuda de casos clínicos las indicaciones típicas y atípicas.
| Abstract Following the development of the transverse rectus abdominis myocutaneous (TRAM) flap, the lower abdomen has been recognized as a prime source of high quality autogenous tissue, especially useful in breast reconstruction. More recently, the ability to harvest a similar adipocutaneous component without sacrifice of the rectus muscle has revolutionized the field of reconstructive surgery. The advent of perforator flaps has allowed plastic surgeons to achieve the same highly esthetic results as with the former myocutaneous flaps while significantly decreasing the donor site morbidity. With the deep inferior epigastric artery perforator (DIEP) flap and the superficial inferior epigastric artery (SIEA) flap becoming more mainstream, patients are increasingly seeking these reconstructive options. This article reviews the surgical anatomy of the abdominal wall as related to the SIEA and DIEP flaps. Key steps of preoperative preparation, operative technique and postoperative care are explained in details. Specific advantages and disadvantages are discussed and technical tips are presented to help improve final outcome. In addition, typical and atypical indications are illustrated with the use of clinical cases. |
|
|
* Microsurgery fellow.
** Professor of plastic surgery.
Departamento de Cirugía Plástica Hospital Universitario de Gante. Gante. Bélgica.
Introducción
Desde los inicios de la Cirugía Plástica, la región abdominal inferior ha sido siempre una zona fiable como donante de abundante tejido bien perfundido. Después de ser usado como colgajo pediculado y tubulizado para transferencias a distancia, el tejido dermograso de la región abdominal inferior se redescubrió como zona donante idónea para la reconstrucción mamaria. Esta aplicación específica del colgajo musculocutáneo de recto abdominal fue usada por primera vez por Drever en 1977 (1) y unos años después Hartrampf demostró que la isla cutánea podía ser disecada transversalmente en el abdomen (2). Nació el colgajo musculocutáneo de recto abdominal (TRAM) que finalmente se convirtió en el modelo de reconstrucción mamaria. Es interesante conocer que el primer colgajo TRAM fue realizado por Holmström en 1979 pero no se le reconoció durante años (3). El colgajo TRAM libre finalmente demostró tener mejor vascularización que el mismo pediculado debido al importante aporte sanguíneo a través del sistema epigástrico profundo inferior.
A mediados de los años 80, según el trabajo de Taylor sobre el territorio vascular de la arteria epigástrica inferior profunda (4), se asumió que el colgajo abdominal inferior podía vivir solamente de un vaso perforante periumbilical. Esta premisa se confirmó en 1989 cuando Koshima publicó 2 casos de "colgajos epigástricos inferiores sin músculo recto abdominal" (5). Allen y Blondeel ampliaron el uso del colgajo basado en perforantes de la arteria epigástrica inferior profunda (DIEP) a la reconstrucción mamaria y elevaron dicho procedimiento a un alto nivel técnico (6,7). El DIEP ganó popularidad rápidamente ya que aportaba las mismas ventajas en materia de reconstrucción que el TRAM pero sin la morbilidad añadida de sacrificar un importante músculo.
Al mismo tiempo, otros cirujanos realizaban transferencias de la misma región abdominal inferior pero basándose en los vasos epigástricos inferiores superficiales. En 1976, Boeckx publicó su experiencia con 6 colgajos libres basados en la arteria epigástrica inferior superficial (SIEA), la mayoría de ellos empleados para reconstrucción facial (8). En 1984, Hester et al demostraron con éxito la polivalencia del colgajo (9) y fue Grotting en 1991 el primero en usar el colgajo de la abdominoplastia para reconstrucción mamaria (10). El colgajo SIEA aporta abundante superficie cutánea y tejido adiposo subcutáneo con mínima morbilidad de la zona donante ya que preserva toda la musculatura abdominal.
En esta época en que la Ciencia avanza rápidamente, los colgajos de perforantes constituyen un importante paso en la interminable búsqueda del mejor resultado con el menor coste para el paciente. Los colgajos DIEP y SIEA aportan gran calidad en la reconstrucción con tejido autólogo con la mínima morbilidad y deberían ser tenidos en cuenta por el cirujano de hoy en día.
ANATOMÍA REGIONAL
Anatomía del sistema arterial
La anatomía vascular del abdomen es un complejo ensamblado de componentes interconectados (11). Varios sistemas vasculares principales dan lugar a múltiples vasos para nutrir a los músculos abdominales y al tegumento suprayacente. El aporte sanguíneo a la parte anterior del tronco se basa en 2 arcadas epigástricas, cada una de las cuales conecta la arteria ilíaca externa con la arteria subclavia a través del músculo recto abdominal. Caudalmente, la arteria epigástrica inferior profunda se origina en la arteria iliaca externa, proximal al ligamento inguinal. Transcurre superomedialmente por el tejido extraperitoneal, atraviesa la fascia transversalis y origina 2 ó 3 pequeñas ramas peritoneales. Entonces entra en la vaina de los rectos pasando anterior a la línea arcuata. Después de penetrar el músculo, la arteria epigástrica inferior profunda generalmente se divide en 2 ramas principales. La rama lateral es dominante en un 50% de los casos y la medial en un 7%. Ambas presentan un calibre similar en un 15% de los casos y en un 28% se presenta como un eje central con múltiples ramas secundarias (12). La porción craneal de la arcada epigástrica está compuesta por la arteria mamaria interna, la cual se origina en la arteria subclavia. La arteria mamaria interna continúa por el abdomen como arteria epigástrica superior para finalizar en una zona a medio camino entre la apófisis xifoides y el ombligo. En esta región existen múltiples anastomosis entre el sistema epigástrico superior y el inferior. Lateralmente, la arcada epigástrica se anastomosa con las ramas terminales de las 6 arterias intercostales más caudales, así como con la rama ascendente de la arteria circunfleja iliaca profunda.
A partir del trabajo original de Ian Taylor se consiguió una mejor comprensión de la perfusión de la pared abdominal. El concepto de angiosoma y de vasos retenidos ("choke vessels") facilitó la tarea de delinear los territorios clínicamente seguros de los colgajos (4). En el caso del aporte sanguíneo a la pared abdominal es evidente que la arteria epigástrica inferior profunda es relativamente más importante que la arteria epigástrica superior. Primero, la arteria epigástrica inferior profunda es mayor, con un diámetro externo de 3.4 mm en su punto de origen que los 1.6 mm de diámetro externo de la arteria epigástrica superior. Segundo, pero más importante, la gran mayoría de perforantes cutáneas se localizan en la región periumbilical, inferior a la zona anastomótica, es decir, en el territorio de la epigástrica inferior profunda. Hay ramas musculares para el músculo recto abdominal, perforantes miocutáneas que prestan una mayor contribución al músculo que a la piel y viceversa, perforantes que contribuyen principalmente a la vascularización cutánea. Obviamente, estas últimas constituyen el objetivo a identificar y usar para vascularizar el colgajo DIEAP. En ocasiones, se identifican perforantes que rodean el borde del músculo recto abdominal y que no lo atraviesan. Estas perforantes fasciocutáneas pararrectales pasan, bien medialmente justo al lado de la línea alba, o bien lateralmente, desde los vasos segmentarios laterales a través de la aponeurosis del músculo oblicuo externo. En general, aunque las perforantes de pequeño calibre son numerosas, hay una media de 5 perforantes con un diámetro mayor de 0.5 mm que nacen de cada epigástrica inferior profunda (4,13,14). A veces se encuentran perforantes de hasta 1.5 mm. En el Recuadro 1 se visualizan los puntos clave para la localización típica de las perforantes.
Después de atravesar la vaina anterior del recto anterior, las diferentes perforantes realizan distintos recorridos a través del tejido adiposo subcutáneo. Algunas ascienden verticalmente hacia la piel suprayacente mientras que otras presentan un trayecto más horizontal. Las perforantes generalmente se ramifican fractalmente hasta encontrarse con el plexo subdérmico. El plexo subdérmico constituye una intrincada red de microvasos que comprende toda la piel abdominal y permite innumerables y redundantes conexiones. A través del plexo subdérmico, se encuentra el segundo nivel de canales anstomóticos entre los vasos principales. Aquí es donde las perforantes procedentes de la epigástrica inferior profunda se unen con las ramas cutáneas de la arteria epigástrica superior, las arterias intercostales inferiores, las arterias iliacas circunflejas profunda y superficial, la arteria epigástrica inferior superficial, la arteria pudenda superficial externa y la arteria epigástrica inferior profunda contralateral. El plexo subdérmico conforma la red vascular de los colgajos cutáneos abdominales más inferiores y es la razón por la que una isla cutánea o adiposa puede ser perfundida bien por la epigástrica inferior profunda o bien por la superficial. De hecho, se puede considerar el plexo subdérmico como una interfaz entre los relativamente escasos vasos que emergen de la fascia profunda y el denso entramado de microvasos terminales dérmicos. Actúa como un sistema para equilibrar la distribución de sangre por áreas cutáneas adyacentes. Si se ligaran todos los vasos que nutren el plexo subdérmico excepto una perforante, el área de piel irrigada se determinaría por la presión que esta perforante crease en el sistema. Por lo tanto, el diámetro y el patrón de ramificación de la perforante constituyen los puntos clave para definir el territorio clínico de los colgajos de perforantes. Desde luego, se realizarán más estudios anatómicos y fisiológicos para comparar esta teoría con los conceptos de angiosoma y vasos retenidos ("choke vessels") y dilucidar los mecanismos de la perfusión cutánea.
La arteria epigástrica inferior superficial constituye el segundo suministrador sanguíneo para la piel de la región inferior abdominal. Esta arteria es un vaso cutáneo directo que se origina en la arteria femoral común, 2-3 cm por debajo del ligamento inguinal en el 17% de los casos o en un tronco común con la arteria iliaca circunfleja superficial en el 48% de los pacientes (15). La arteria se encuentra ausente o hipoplásica en el 35% de los sujetos y en tales casos se sustituye por una gran rama ascendente de la arteria iliaca circunfleja superficial. La arteria epigástrica inferior superficial pasa craneal y lateralmente por el triángulo femoral, cruzando el ligamento inguinal por su punto medio y yace profunda a la fascia de Scarpa. El vaso continúa superomedialmente hacia el ombligo, penetrando la fascia de Scarpa bastante por encima del ligamento inguinal, para seguir por el tejido subcutáneo superficial. Amenudo, la arteria epigástrica inferior superficial se anastomosa con grandes perforantes periumbilicales (4).
Anatomía del sistema venoso
La anatomía del sistema venoso de la zona abdominal inferior es similar a la anatomía arterial ya que las diferentes venas concomitantes acompañan a sus arterias hacia los vasos proximales. Ciertamente, las pequeñas venas que perforan la vaina anterior del recto abdominal drenan en las venas epigástricas inferiores profundas y éstas en la vena iliaca externa. De modo similar, la arteria epigástrica inferior superficial se acompaña de 2 venas concomitantes que drenan en la vena fermoral común y ocasionalmente, en el bulbo safeno. Sin embargo, muchas veces estas venas son pequeñas o pueden incluso estar ausentes. Por otro lado, existe una vena que es constante y de un calibre grande en la mayoría de ocasiones, la vena epigástrica inferior superficial, que se localiza medial a la arteria epigástrica inferior superficial y más superficial. La vena epigástrica inferior superficial no se acompaña de arteria y es tributaria de la vena safena mayor, cerca de la fosa oval. De hecho, drena en un extenso entramado poligonal de venas subcutáneas en la pared abdominal anterior. Existen conexiones anastomóticas entre este sistema superficial y las venas perforantes de la vena epigástrica inferior profunda (16). La vena epigástrica inferior superficial es considerada por algunos autores como el drenaje preferencial del panículo abdominal en condiciones normales y no quirúrgicas (17).
Anatomía nerviosa
La inervación motora y sensitiva de la pared abdominal depende principalmente de los nervios intercostales del séptimo al decimosegundo con alguna contribución del nervio iliohipogástrico y del ilioinguinal. Los músculos laterales están inervados por estos ocho nervios mientras que el músculo recto abdominal y el piramidal, más mediales, están inervados sólo por los intercostales. La inervación sensitiva de la piel abdominal depende de las ramas cutáneas lateral y anterior de los nervios intercostales dando lugar a dermatomas segmentarios. Hay una pequeña zona superior al pubis inervada por la rama cutánea anterior del nervio iliohipogástrico.
ANATOMÍA DEL COLGAJO
Suministro arterial del colgajo
Dominante
El colgajo abdominal inferior puede estar vascularizado por la arteria epigástrica inferior profunda o por la superficial. Por definición, el colgajo DIEP está perfundido sólo por una o más perforantes de la arteria epigástrica inferior profunda. Cuando se diseca el pedículo hacia el borde del recto abdominal inferior, se obtiene generalmente un pedículo de 10 a 14 cm de longitud, dependiendo de la posición de la perforante. Éste se puede incrementar unos 4 cm si se diseca el pedículo hasta su origen. En este punto, el diámetro de la arteria es de 3 a 3.5 mm. En el caso de un colgajo SIEA, un estudio anatómico reciente demostraba que se identificaba la arteria epigástrica inferior superficial en un 72% de los especímenes, con un diámetro medio de 1.6 mm (de 0.75 a 3.5 mm) a nivel del ligamento inguinal (18). En el 58% de los casos, la arteria se presentaba bilateralmente. La longitud del pedículo va de 4 a 7 cm.
Menor
Un aporte sanguíneo secundario proviene de la arteria epigástrica superior, de las arterias intercostales más caudales, de las arterias iliacas circunflejas superficial y profunda y de la arteria pudenda externa. Como los colgajos DIEP y SIEA se elevan basados en sus respectivos pedículos dominantes, los vasos secundarios deben ser ligados durante la disección de los colgajos. Sin embargo, está indicado disecar un pedículo menor y anastomosarlo también al pedículo dominante para poder extender el territorio del colgajo.
Drenaje venoso del colgajo
Primario
La piel de la región abdominal inferior posee 2 sistemas de drenaje: La vena epigástrica inferior profunda y la vena epigástrica inferior superficial. En la mayoría de los casos, el colgajo DIEP drena principalmente a través de las venas epigástricas inferiores profundas. Estas venas presentan cerca de su unión con la vena iliaca externa un diámetro medio de 3.5 a 4.5 mm. Sin embargo, existe una relación inversa entre las venas del sistema profundo y las venas superficiales. De hecho, el sistema de la vena epigástrica inferior superficial puede ser el dominante en algunos casos. Cuando la vena epigástrica inferior superficial presenta un diámetro considerable debería ser preservada porque la vena perforante de la vena epigástrica inferior profunda puede ser insuficiente (19). Por el contrario, si las venas superficiales han sido interrumpidas por una incisión tipo Pfannenstiel, puede tener lugar el fenómeno de retardo con el resultado de un potenciamiento del sistema venoso profundo. Por supuesto, en el caso de un colgajo SIEA, la vena epigástrica inferior superficial constituye el drenaje venoso primario. Su diámetro alcanza de 2 a 4 mm.
Secundario
El drenaje venoso secundario del colgajo está compuesto por las venas concomitantes de la arteria epigástrica inferior superficial, de la arteria epigástrica superior, de las arterias circunflejas iliacas y de las intercostales inferiores. Si las venas concomitantes de la arteria epigástrica inferior superficial son grandes, se pueden utilizar como drenaje del colgajo. Sin embargo, generalmente presentan un diámetro inferior a 1 mm o ni siquiera existen.
Inervación del colgajo
Sensitiva
El colgajo DIEP puede ser inervado si se utiliza una de las ramas sensitivas intercostales que atraviesan el tejido subcutáneo en su camino hacia la piel, generalmente acompañando a una perforante de la arteria epigástrica inferior profunda (20). Tras recorrer el plano entre el músculo oblicuo interno y el músculo transverso abdominal, acompañando a sus respectivas arterias y venas intercostales, los nervios intercostales T7-T12 atraviesan el borde lateral de la vaina de los rectos y discurren por la superficie posterior del músculo. Normalmente, penetran en el recto abdominal en la unión entre el tercio medio y el lateral (21,22). En este punto, se dividen dando lugar a ramas musculares motoras para el músculo medial y lateral y ramas sensitivas puras que perforan la vaina anterior del recto abdominal para inervar la piel suprayacente. El colgajo SIEA no se utiliza como colgajo sensitivo ya que la disección de un nervio sensitivo implica disección intramuscular
Motora
Al no incluirse músculo en estos colgajos no existe inervación motora.
VENTAJAS
Los colgajos DIEP y SIEA comprenden todas las ventajas del colgajo TRAM excluyendo la mayoría de sus inconvenientes. Aportan gran cantidad de tejido blando bien perfundido y su tasa de complicaciones es similar a la de cualquier otra transferencia libre de tejido. La primera y más importante ventaja de los colgajos DIEP y SIEA sobre el TRAM es la mínima morbilidad de la zona donante (23,24). Como no se sacrifica músculo, la incidencia de hernias tardías y eventraciones es mínima. El problema de la asimetría abdominal y umbilical que se da con el TRAM también se evita. El dolor postoperatorio es mínimo y el tiempo de hospitalización se reduce y por tanto resulta en un menor coste sanitario (25-27). Es más, los pacientes retoman más rápidamente sus actividades laborales y físicas. El pedículo presenta unos centímetros más de longitud gracias a la disección intra muscular permitiendo así una mayor flexibilidad a la hora de posicionar el colgajo en la zona receptora. Además de estas ventajas, las pacientes que se someten a este tipo de reconstrucción se benefician de una mejora en su contorno abdominal con una cicatriz bastante disimulable.
INCONVENIENTES
El colgajo DIEP presenta pocos aspectos que puedan ser considerados como desventajas. Al igual que otros colgajos de perforantes, la intervención presenta una curva de aprendizaje bastante larga y precisa una disección delicada. La duración de la intervención es mayor que la de un TRAM libre, sobre todo si el cirujano no está familiarizado con la técnica. Rara vez el colgajo presenta congestión venosa durante su disección. Sin embargo, esta situación se soluciona con una anastomosis venosa extra en la mayoría de los casos (19). El volumen de tejido bien perfundido en el caso de un colgajo tipo SIEA es ligeramente menor que el de los colgajos tipo DIEP o TRAM. Es más, el pedículo del colgajo SIEA es algo más corto, haciendo que la adaptación y remodelación del colgajo sea más complicada. La arteria epigástrica inferior superficial es anatómicamente inconstante y puede estar ausente en hasta un tercio de los casos. Dado que la disección del pedículo del colgajo tipo SIEA tiene lugar en el área de los ganglios inguinales, presenta una mayor tasa de seroma en la zona donante que los colgajos DIEP o TRAM (28).
PREPARACIÓN PREOPERATORIA
La clave para asegurar un resultado satisfactorio cuando se contempla la posibilidad de una reconstrucción microquirúrgica electiva con colgajos de perforantes es una selección adecuada del paciente. En la primera visita se debe realizar una historia clínica y una exploración física completas. Se debe prestar atención a la comorbilidad del paciente y las cicatrices abdominales. Una abdominoplastia o una lipectomía abdominal previas son contraindicaciones totales para un colgajo tipo DIEP o SIEA. Los antecedentes de liposucción abdominal son una contraindicación relativa y si en este caso se decide realiza un DIEP o un SIEA es obligatorio realizar un examen preoperatorio con Duplex o con TAC. La paciente debería presentar un buen estado general de salud para poder soportar el prolongado tiempo de anestesia asociado. Generalmente la edad no es un factor importante, pero nosotros preferimos ofrecer este tipo de reconstrucción microquirúrgica con tejido autólogo a pacientes menores de 80 años. Aunque realizar un colgajo de perforantes no está contraindicado en pacientes obesos, es mejor aconsejarles que pierdan peso antes de la intervención para limitar la incidencia de complicaciones postoperatorias. A los fumadores se les recomienda dejar de fumar al menos tres meses antes de la intervención. Se debería evitar el uso de aspirina, ainti-inflamatorios no esteroideos y hierbas medicinales desde tres semanas antes de la cirugía
Las pruebas preoperatorias deberían incluir un estudio de la vascularización de la pared abdominal. Aunque es posible disecar un colgajo tipo DIEP sin conocimiento previo de la localización y calibre de las perforantes, creemos que es mucho más fiable y rápido realizarla con la ayuda de un mapa de perforantes. En nuestro Servicio utilizamos de forma rutinaria el Duplex Color para la planificacióon preoperatoria de los colgajos DIEP (29). Esto permite la creación de un mapa tridimensional de los vasos perforantes basado en un sistema de coordenadas centrado en el ombligo. Además de la localización y calibre de los vasos, se evalúa el flujo sanguíneo y el patrón de arborización. Esto aporta una importante información al cirujano a la hora de planificar de manera segura un colgajo DIEP en cada individuo. También se evalúa el estado de los vasos mamarios internos ya que éstos son de primera elección como vasos receptores en la reconstrucción mamaria. Como alternativa, se puede usar el Doppler unidireccional portátil pero hay que tener en cuenta que esta prueba, a pesar de ser más asequible y económica, genera más falsos positivos y falsos negativos y aporta información anatómica y funcional menos detallada. Recientemente se ha introducido un escáner de multidetectores de alta resolución y aparece como una modalidad de planificación preoperatoria muy prometedora (Fig.1). Aunque no aporta información sobre la circulación venosa ni sobre el flujo, permite un mejor entendimiento tridimensional de la morfología de la perforante y del trayecto intramuscular de la arteria epigástrica inferior profunda.
Fig. 1: Scaner multidetector CT, muy util para valorar la anatomía vascular del abdomen.
Permite identificar fácilmente la posición, tamaño y morfología de las perforantes musculocutáneas.
DISEÑO DEL COLGAJO
Conceptos generales sobre el diseño del colgajo
Tal como muestran los estudios de perfusión cutánea, los vasos perforantes pueden irrigar de forma fiable islas cutáneas de su propio angiosoma así como piel de los angiosomas inmediatamente adyacentes (30). Esto es posible gracias a la presencia de interconexiones en el plexo subdérmico. De esta manera, los colgajos DIEP pueden ser diseñados de una manera personalizada siempre y cuando estén basados en una perforante adecuada. Primero se localiza la perforante elegida en el abdomen y luego se diseña el colgajo basándose en este vaso. La extensión del colgajo puede incluir de manera fiable la piel de los angiosomas adyacentes (vasos intercostales y vasos epigástricos inferiores contralaterales). Generalmente nosotros elevamos los colgajos DIEP siguiendo el diseño de una abdominoplastia convencional. Esto permite el cierre estético y los beneficios de la remodelación del contorno abdominal. Además, el tejido excedente disecado con el colgajo permite mayor flexibilidad en la adaptación y remodelación del colgajo en el área receptora.
Consideraciones especiales
Hay que prestar especial atención a las cicatrices abdominales. Aunque la presencia de una cicatriz abdominal transversal baja (p.e. Pfannenstiel) pueda constituir una contraindicación para un colgajo tipo SIEA, no representa un inconveniente para los colgajos tipo DIEP ya que la incisión del margen inferior puede estar situada al mismo nivel. Sin embargo, perforantes musculocutáneas de gran calibre procedentes de los músculos rectos abdominales pueden o no hallarse presentes, según el alcance de la disección del colgajo superior realizada en la intervención previa. Por tanto, es altamente recomendable en estos casos un estudio preoperatorio con Duplex o escáner. Las cicatrices abdominales menores como las de apendicectomía también pueden ser ignoradas ya que éstas no afectan significativamente la vascularización del colgajo. Las cicatrices de la línea media sí son más problemáticas ya que limitan el flujo sanguíneo a la región contralateral del colgajo. Si se necesita el colgajo entero para la reconstrucción, una excelente idea sería realizar un colgajo bipediculado y un par de microanastomosis extras para garantizar la vascularización de las dos mitades del colgajo.
Posibles diferencias en el diseño según se trate de un colgajo pediculado o libre
Los colgajos tipo DIEP/SIEA libres son los más usados en reconstrucción mamaria y se elevan de manera rutinaria siguiendo el diseño de abdominoplastia. Por otro lado, los colgajos pediculados se utilizan para defectos locales y, por tanto, se diseñan a medida para cubrirlos.
Dimensiones del colgajo
El tamaño medio de la paleta adipocutánea que se obtiene al elevar un colgajo tipo DIEP es de 34 x 14 cm pero puede alcanzar hasta 50 x 20 cm según la constitución del paciente y los requerimientos de tejido. Lo más habitual es que la zona IV no se necesite y se descarte. En los colgajos tipo SIEA la perfusión pasada la línea media puede no ser tan fiable. Sin embargo, el mismo diseño elíptico de un colgajo tipo DIEP se utiliza para facilitar el cierre de la zona dadora pero generalmente en la reconstrucción sólo se utiliza la mitad ipsilateral del colgajo.
Marcado del colgajo
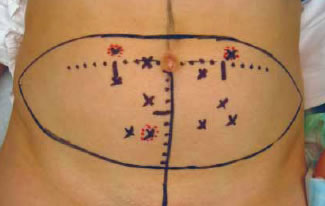
Se coloca al paciente en posición supina. Primero se marcan las mejores perforantes según los hallazgos obtenidos con el Duplex o con el escáner de multidetectores. Se utiliza un sistema de coordenadas centrado en el ombligo para localizar las perforantes de manera más precisa. Se puede usar un aparato doppler portátil para localizar y marcar la posición de los vasos epigástricos inferiores superficiales. Después se diseña el colgajo basado en la perforante principal. La resección cutánea total presenta generalmente una forma elíptica y abarca desde una espina iliaca anterosuperior a la contralateral (Fig.2). Si es necesario, el colgajo puede extenderse lateralmente a los flancos siguiendo la cresta iliaca. Hay que tener en cuenta que la forma de la paleta cutánea debe adaptarse de manera que garantice la inclusión de la perforante deseada. La incisión inferior se sitúa a la altura del pliegue suprapúbico y la incisión superior se sitúa justo por encima del ombligo. La laxitud del tejido se comprobará con el test del pellizco para asegurar un cierre directo sin excesiva tensión. También se puede elevar el colgajo con una incisión superior infraumbilical pero de esta manera se excluirían la grandes perforantes periumbilicales. Además, basar el colgajo en una perforante más caudal resulta en un pedículo más corto.
Fig. 2: Narcamos la posición de las perforantes de
la arteria epigástrica inferior profunda en la piel
abdominal. La paleta de piel puede diseñarse en base
a la(s) perforante(s) más apropiada(s). En este caso,
la isla de piel está situada ligeramente alta para
incorporar al colgajo las perforantes más craneales.
POSICIÓN DEL PACIENTE
El paciente deberá estar colocado en posición supina con las extremidades superiores en adducción e inmovilizadas junto al tronco. Para reconstrucción mamaria, la mesa operatoria debe permitir colocar al paciente en posición semisentada ya que esta posición es la más adecuada para remodelar el colgajo y asegurar la simetría con la mama contralateral. Para facilitar el cierre de la zona dadora suele ser necesario elevar las extremidades inferiores. La flexión de la cadera disminuye la tensión de la piel abdominal.
CONSIDERACIONES ANESTÉSICAS
La disección del colgajo se realiza bajo anestesia general. Es crucial que el paciente esté completamente relajado durante la disección intramuscular de las perforantes para facilitar la manipulación quirúrgica y evitar daños indebidos en el pedículo por contracciones musculares. Como la intervención puede ocupar un gran espacio de tiempo es importante llevar un control meticuloso del balance hídrico durante toda la operación para evitar híper o hipovolemia. La sobrecarga de líquidos puede causar edema del colgajo mientras que la hipoperfusión puede provocar un flujo insuficiente en el colgajo con el consiguiente aumento del riesgo de trombosis. Se deben tomar medidas de tromboprofilaxis en los períodos peri y postoperatorios. Nosotros usamos medias de compresión antiembólicas y heparina de bajo peso molecular durante la intervención y hasta el alta hospitalaria.
TÉCNICA DE DISECCIÓN
Tras la inducción de la anestesia general se entalla el paciente. Se infiltran las líneas de incisión con anestésico local con epinefrina excepto en la región de los vasos epigástricos inferiores superficiales. Primero se realiza la incisión abdominal inferior. La disección del tejido subcutáneo es poco sangrante gracias al uso del bisturí eléctrico. En un punto 4-5 cm lateral a la línea media se localiza la vena epigástrica inferior superficial de cada lado. Hay que fijarse en el calibre de estos vasos ya que dan una idea de la importancia relativa del drenaje venoso superficial sobre el drenaje venoso profundo. A no ser que la vena epigástrica inferior superficial sea muy pequeña e insignificante, ésta debe ser disecada unos cuantos centímetros y ligarse con cuidado las ramas colaterales. Por supuesto, en el caso del colgajo tipo SIEA, la vena epigástrica inferior superficial constituye la vía de drenaje principal y debe ser disecada hasta su origen. En un colgajo tipo DIEP se debe preservar la vena epigástrica inferior superficial ya que puede ser utilizada de rescate en el caso de un drenaje venoso profundo insuficiente. Luego se procede lateralmente para identificar la arteria epigástrica inferior superficial. Ésta generalmente se localiza en el punto medio del ligamento inguinal, unos 2-3 cm lateral a la vena epigástrica inferior superficial y profunda a la fascia de Scarpa (Fig.3). Si el diámetro de la arteria epigástrica inferior superficial es mayor de un milímetro se puede elevar el colgajo basado en los vasos superficiales de forma fiable. Si no, se explora la arteria epigástrica inferior superficial contralateral o se reconvierte el colgajo en un tipo DIEP.
Fig. 3: Después de trazar la incisión cutánea inferior,
se exploran los vasos de la epigástrica inferior superficial.
Esta fotografía es de la rama izquierda. SIEV se localiza
más medial y más superficial que SIEA. SIEV: vena epigástrica
inferior superficial. SIEA: arteria epigástrica inferior superficial.
SCIA: arteria circunfleja ilíaca superficial.
Si se toma la decisión de basar el colgajo en la arteria epigástrica inferior superficial, se disecan dicha arteria y sus 2 venas concomitantes hasta sus puntos de origen. Se realizan las incisiones periumbilical y abdominal superior y se profundiza hasta la fascia muscular. Se diseca el colgajo por un plano inmediatamente superficial a la fascia profunda tal como se realiza en una abdominoplastia clásica. La arteria epigástrica inferior superficial puede irrigar de forma fiable hasta la línea media y, algunas veces, extenderse a la mitad medial del músculo recto abdominal. Por tanto, generalmente se necesita resecar el resto del colgajo.
En el caso de la elevación del colgajo tipo DIEP, tras la disección de las venas epigátricas inferiores superficiales, se procede a la identificación y esqueletización de una o más perforantes musculocutáneas de cualquiera de los dos rectos abdominales. Primero se eleva el colgajo abdominal por un lado dejando el otro lado intacto y guardándolo como salvavidas. Las incisiones periumbilical y abdominal superior se realizan siguiendo el diseño preoperatorio. La parte superior del colgajo se diseca biselando hacia arriba un poco hasta alcanzar la fascia profunda. Esto permite incluir más volumen en el colgajo y evita dañar perforantes marginales. Se eleva el colgajo separándolo de la fascia profunda de lateral a medial. La disección procede rápidamente hasta llegar a la línea semilunar donde empieza una meticulosa exploración de las perforantes musculocutáneas (Fig.4). Según el marcado preoperatorio con el Duplex, se disecan secuencialmente las perforantes de mayor tamaño poniendo especial cuidado en no sacrificar ninguna perforante hasta no hallar otra más adecuada. Probablemente, el punto crucial de la intervención es la decisión de qué perforante( s) elegir. En el recuadro 2 hemos recopilado, desde nuestra experiencia, algunas directrices para ayudar en esta decisión.
Fig. 4: Cuando se diseca el colgajo de la fascia profunda,
se pueden ver las perforante de la epigástrica inferior
profunda (flechas) cuando atraviesan el recto para alcanzar la piel.
Una vez se ha seleccionado la mejor perforante se libera circunferencialmente por encima de la fascia. La vaina anterior del recto se abre longitudinalmente desde el punto de emergencia de la perforante hacia el pubis. Generalmente hay una pequeña hendidura en la fascia alrededor de los vasos perforantes que facilita la inserción de la punta de las microtijeras. Hay que tener mucho cuidado en este punto ya que a veces el pedículo sigue un trayecto puramente subfascial y puede ser fácilmente dañado. Es aconsejable abrir la fascia en dirección cefálica unos 2-3 cm para facilitar la exposición de la perforante. Tras la fasciotomía empieza la fase más delicada de la disección del colgajo. La disección intramuscular requiere una atención constante y un manejo meticuloso de los tejidos tanto por parte del cirujano como de los ayudantes. Es obligatorio mantener al paciente completamente relajado para evitar contracciones musculares que provoquen una avulsión del pedículo.
Se divide el músculo longitudinalmente siguiendo la dirección de las fibras minimizando de esta manera el daño muscular. Hay que evitar la sección indebida de fibras musculares. Con disección roma se va separando suavemente el pedículo del tejido areolar perimisial. Se ligan cuidadosamente las ramas colaterales y se cortan. Aunque existe una gran variabilidad en el trayecto intramuscular de los vasos, generalmente es más fácil la disección en la porción más inferior ya que en este punto los vasos han pasado a la parte posterior del músculo y discurren por un plano adiposo. Durante la disección del pedículo se suelen hallar uno o más nervios segmentarios intercostales. Éstos son nervios mixtos que atraviesan la vaina de los rectos por el lateral, penetran en el músculo por la superficie posterior y se dividen en un nervio motor y otro sensitivo. Los nervios sensitivos generalmente acompañan a los vasos perforantes en su trayecto hacia la piel. Se pueden sacrificar o bien preservar para obtener un colgajo con sensibilidad. Las ramas motoras discurren horizontalmente a través del músculo y normalmente se localizan anteriores al pedículo vascular intramuscular (Fig.5). Se aconseja preservar estas ramas nerviosas para evitar la denervación del músculo. A veces, cuando se utilizan una o más perforantes de una misma línea vertical se tiene que seccionar un nervio motor intermedio; en estos casos se puede reanastomosar antes del cierre.
Fig. 5: Durante la disección intramuscular del pedículo
del colgajo DIEP, son visibles los nervios motores intercostales
segmentarios cruzando sobre los vasos. Si es posible,
estos nervios deben quedar intactos para aportar un máximo
de función al músculo recto.
Normalmente, los vasos epigástricos inferiores profundos se disecan hasta alcanzar el borde lateral del músculo recto abdominal. A este nivel se obtiene bastante fácilmente la exposición de los vasos realizando una pequeña incisión en la línea semilunar inferior. Tras una adecuada disección del pedículo, se puede elevar el lado contralateral del colgajo. Después de la disección del colgajo, se observa un flujo arterial adecuado hasta la porción más distal del colgajo, por tanto, se puede utilizar en su totalidad si se necesita. Sin embargo, la zona IV normalmente se descarta porque no se necesita o porque puede presentar congestión venosa como en un colgajo libre tipo TRAM. Si se necesita todo el colgajo para la reconstrucción y la zona IV se encuentra congestiva, se debería realizar una anastomosis de rescate con la vena epigástrica inferior superficial contralateral para facilitar el drenaje venoso de la zona IV. Tras la transferencia del colgajo a la zona receptora, se repara la vaina anterior del recto con una sutura de hilo trenzado no reabsorbible. Como no se ha resecado fascia no hay tensión y no se necesita una malla. El colgajo adipocutáneo epigástrico se diseca hasta la apófisis xifoides, se exterioriza el ombligo en su nueva ubicación, se colocan drenajes aspirativos y se sutura el abdomen por planos. Se aplica Dermabond® (Ethicon Inc., Somerville, NJ) en las incisiones cutáneas.
MODIFICACIONES DEL COLGAJO
Se puede diseñar el colgajo cutáneo abdominal inferior como un colgajo Siamés disecando un pedículo vascular en cada lado. Como los dos lados son independientes, cualquier combinación de pedículo es posible: arteria epigástrica inferior profunda con arteria epigástrica inferior profunda contralateral, arteria epigástrica inferior profunda con arteria epigástrica inferior superficial, arteria epigástrica inferior superficial con arteria epigástrica inferior superficial contralateral. De esta manera se puede obtener una vascularización excelente de todo el colgajo en personas con una cicatriz en la línea media. Este colgajo siamés también se puede convertir en dos colgajos separados dividiéndolo en dos mitades. Este método es de elección en la reconstrucción simultánea bilateral mamaria (31,32). Por último, otra aplicación del colgajo con doble pedículo sería la de extender el territorio viable del colgajo DIEP: se puede transferir un colgajo aún más grande cuando también se conservan y anastomosan los vasos iliacos circunflejos superficiales.
También es posible conseguir un colgajo DIEP con sensibilidad (20). La perforante elegida generalmente va acompañada por un nervio sensitivo que es la rama anterior cutánea de uno de los nervios segmentarios mixtos que inervan el músculo recto abdominal. Se puede disecar esta rama sensitiva hasta el borde lateral de la vaina de los rectos separando las fibras del nervio mixto. Esto añade una longitud de 3 a 9 cm haciendo más asequible la anastomosis con el nervio de la zona receptora. En reconstrucción mamaria se utiliza como nervio receptor la rama anterior de la rama lateral cutánea del cuarto nervio intercostal para obtener un buen resultado en la recuperación de la sensibilidad e incluso de la sensación erógena.
Koshima describió la utilización de colgajos de perforantes paraumbilicales finos (33). Demostró que es realmente posible obtener una versión fina del colgajo DIEP resecando la mayor parte del panículo adiposo. Se dejan sólo 5 mm de tejido adiposo bajo la piel para proteger el plexo subdérmico. Sin embargo es crucial preservar un manguito de tejido de unos 3 cm alrededor de la perforante en el proceso de adelgazamiento del colgajo para no arriesgar. Este adelgazamiento del colgajo puede resultar muy arriesgado si no se conoce en profundidad la morfología de los vasos perforantes y por tanto sólo cirujanos con experiencia y con una cuidadosa técnica microquirúrgica pueden realizarlo. Creemos aconsejable proceder con un adelgazamiento y remodelación del colgajo en un segundo tiempo.
Por último, es posible diseñar un colgajo DIEP que contenga un fragmento de hueso vascularizado (34). Se puede obtener este colgajo compuesto disecando la parte superior del hueso púbico que se nutre por ramas púbicas de los vasos epigástricos inferiores profundos. Este tipo de colgajo se ha empleado en reconstrucción maxilofacial con una fina paleta cutánea.
TRUCOS TÉCNICOS PARA OPTIMIZAR LOS RESULTADOS Y EVITAR COMPLICACIONES
A pesar de que a primera vista pueda parecer que los colgajos de perforantes requieren más esfuerzo y mayor técnica que otros colgajos, la disección se vuelve rutinaria a medida que se va adquiriendo experiencia. Estas son algunas recomendaciones para que la disección del colgajo DIEP resulte segura y fiable y con unas tasas de complicación no mayores que las de cualquier otro colgajo libre.
Primero hay que insistir en dos principios quirúrgicos básicos: exposición y hemostasia. Una buena exposición del campo quirúrgico es importante para la disección intramuscular de los vasos perforantes. Incluso antes de empezar a ligar las ramas colaterales habría que incidir el músculo siguiendo la dirección de las fibras y separarlo de modo que expusiera toda la estructura tridimensional neurovascular. Hay que intentar conseguir un control de la hemostasia perfecto ya que hasta una mínima cantidad de sangre puede teñir el tejido areolar dificultando la disección. Es más, la hemoglobina extraluminal actúa como vasoconstrictor así que se debe irrigar continuamente con suero fisiológico para lavar los restos hemáticos. El uso de la electrocauterización bipolar permite una disección eficiente y de escaso sangrado. El cirujano debe tomarse su tiempo en comprender la anatomía y sus variantes antes de seguir adelante. Es obligatoria una manipulación cuidadosa de los tejidos y se aconseja realizar la elevación del colgajo con lupa de aumento.
Para evitar la desecación de los pequeños vasos se recomienda irrigar los tejidos periódicamente con suero fisiológico. Se debería fijar el colgajo bien con grapas o bien debería estar sujeto con el máximo cuidado por un ayudante, ya que el pedículo queda expuesto y vulnerable a tracciones y otros movimientos bruscos. Si aparecen más de una perforante adecuada que complica la decisión del cirujano, se pueden usar microclamps para ocluir selectivamente una perforante y comprobar el flujo con la perforante no ocluida. Tras completar las microanastomosis en la zona receptora hay que comprobar que el pedículo se encuentre en una posición adecuada sin torsión ni acodamientos, especialmente si éste es redundante. Una vez el colgajo es reperfundido el cirujano debe presentar un mínimo umbral de tolerancia con respecto a la congestión venosa y realizar una anastomosis venosa de rescate a la mínima duda. Nosotros usamos bien la vena epigástrica inferior superficial o bien una segunda vena perforante. Esto añade poco tiempo al procedimiento completo, pero asegura una recuperación adecuada del colgajo y minimiza el riesgo de pérdida del colgajo y esteatonecrosis.
APLICACIÓN DEL COLGAJO
En nuestra práctica habitual, los colgajos DIEP y SIEA han reemplazado completamente el uso del colgajo TRAM libre y constituyen nuestra primera elección para la reconstrucción mamaria con tejido autólogo. A pesar de coincidir en el componente adipocutáneo con el colgajo tipo TRAM, los colgajos tipo DIEP y SIEA tienen una ventaja adicional: menor morbilidad de la zona dadora. Esta razón hace que se prefieran estos colgajos considerando la tendencia médica hacia procedimientos menos invasivos.
Nosotros usamos los colgajos DIEP y SIEA cuando se necesita una transferencia microquirúrgica de una moderada cantidad de tejido blando. La región abdominal inferior constituye la mayor zona dadora de tejido adipocutáneo vascularizado del cuerpo humano. Un DIEP típico aporta de 400 gr a 2 Kg de tejido adiposo blando. También aporta una superficie considerable de piel con unas dimensiones medias de 34 X 14 cm. Pensamos que los colgajos tipo DIEP o SIEA son muy útiles para rellenar un hueco, especialmente cuando se requiere una textura blanda y natural. También se pueden emplear para cubrir un gran defecto, sobre todo cuando se necesita abultar.
Indicaciones típicas
Los colgajos tipo DIEP y SIEA se utilizan sobre todo en reconstrucción mamaria postoncológica porque aportan tejido de características similares a la mama (12, 35-37). Preferimos disecar el colgajo abdominal inferior contralateral a la mama a reconstruir, porque esto permite trabajar simultáneamente a dos equipos quirúrgicos, uno disecando el colgajo y el otro preparando la zona receptora. Es más, la inserción del colgajo contralateral implica la rotación en 180º dejando la vena epigástrica inferior superficial en posición cefálica y más cercana a los vasos mamarios internos, nuestros receptores preferidos. Así, la vena epigástrica inferior superficial puede ser movilizada fácilmente y microanastomosada como sistema de drenaje principal en el colgajo tipo SIEA o como sistema de drenaje secundario en el colgajo tipo DIEP si se presenta congestivo. En el caso de una reconstrucción mamaria bilateral, el colgajo abdominal se diseca como un colgajo bipediculado. Se divide el colgajo en dos y cada mitad se microanastomosa con los vasos mamarios internos contralaterales. Como se ve, el colgajo abdominal inferior aporta casi siempre suficiente tejido para una reconstrucción mamaria bilateral simultánea, incluso en mujeres delgadas.
Aunque comparte las mismas indicaciones que el colgajo DIEP, el SIEA es más adecuado en situaciones clínicas que precisen sólo una moderada cantidad de tejido para reconstrucciones mamarias uni o bilaterales (18, 38, 39). Esto es porque la perfusión del lado contralateral del colgajo es menos fiable que en el DIEP. Las pacientes obesas presentan a menudo un sistema superficial bien desarrollado y pueden por tanto ser buenas candidatas a un colgajo tipo SIEA. Es más, en pacientes con sobrepeso, el lado ipsilateral de un gran panículo abdominal puede ser más que suficiente para una reconstrucción mamaria unilateral. La reconstrucción mamaria bilateral parece ser una indicación ideal para el colgajo tipo SIEA porque se evita la disección intramuscular. Otra buena indicación es la reconstrucción mamaria parcial en la que se precisa un volumen de tejido limitado para corregir una deformidad mamaria secundaria tras una cirugía conservadora de mama.
Indicaciones atípicas
Aún en el campo de la cirugía mamaria, los colgajos tipo DIEP y SIEA pueden ser utilizados para corregir asimetrías congénitas como el Síndrome de Poland o como técnica de rescate en una prótesis de aumento complicada. Los colgajos tipo DIEP y SIEA también han sido empleados con excelentes resultados en el aumento mamario estético con tejido autólogo (40). El largo pedículo del colgajo DIEP permite el uso de una incisión axilar para insertar el colgajo en posición retroglandular y realizar las microanastomosis con los vasos toracodorsales. De esta manera se pueden conseguir unos resultados naturales y duraderos con una mínima cicatriz.
El colgajo DIEP puede ser útil en reconstrucción de cabeza y cuello, especialmente en casos que requieran volumen como una glosectomía total (41,42). Su largo pedículo alcanza fácilmente los vasos cervicales y el colgajo se puede elevar al mismo tiempo que se lleva a cabo la cirugía ablativa reduciendo de esta manera el tiempo quirúrgico. También se ha descrito el uso de los colgajos DIEP y SIEA para reconstrucción del contorno facial en deformidades como en la enfermedad de Romberg (43,44). Además, otras buenas indicaciones para un colgajo DIEP son los defectos en las extremidades superiores e inferiores especialmente cuando se necesitan volumen y una gran cobertura cutánea (45-47).
Por último, una aplicación menos común del DIEP es su uso como colgajo pediculado para la reconstrucción de defectos locorregionales (48,47). Disecando los vasos epigástricos inferiores profundos hasta su origen, un colgajo DIEP cubrirá fácilmente el periné, el trocánter mayor, el sacro e incluso el tercio medio del muslo. Si se necesita aún un mayor alcance del colgajo se puede extender la zona IV y realizar una anastomosis extra entre el pedículo epigástrico inferior superficial o profundo contralateral o incluso el sistema circunflejo iliaco superficial y los vasos geniculares. La disección de un colgajo DIEP pediculado generalmente implica la división de uno o más nervios motores segmentarios y éstos deben ser reparados antes del cierre abdominal.
CUIDADOS POSTOPERATORIOS
El paciente es enviado a la sala de recuperación donde se monitoriza clínicamente el colgajo. Se comprueban periódicamente el color del colgajo, la temperatura y el relleno capilar. Se administra hidratación intravenosa durante al menos dos días para mantener un volumen intravascular adecuado y optimizar la perfusión del colgajo. En el primer día postoperatorio se sustituyen los narcóticos intravenosos por analgésicos administrados por vía oral y se inicia la deambulación. Se administra a todos los pacientes heparina de bajo peso molecular y Nootropil® (Piracetam) 12 gr/24horas e.v. durante 5 días y en solución oral al 20% 25 cc q.i.d. otros 5 días. Este fármaco aumenta la viabilidad de la porción distal del colgajo cutáneo debido a un aumento del flujo sanguíneo capilar. Generalmente se da de alta al paciente a los 4-6 días.
Resultados
Resultados esperados
Nuestra experiencia basada en la realización de unos 1400 colgajos tipo DIEP y SIEA en la última década apoya la reivindicación de que estos colgajos son seguros y consiguen mejores resultados estéticos. Cuando se planean y realizan de una manera adecuada, estos colgajos presentan una tasa de complicación igual o inferior a colgajos TRAM libres al tiempo que mantienen el estándar de reconstrucción con tejido autólogo. Además, como la morbilidad de la zona dadora es mínima, es de esperar una recuperación más rápida. (Casos 1-3.Fig. 6-8)
Resultados adversos
Como todo colgajo libre, el DIEP y el SIEA están sujetos a las complicaciones microvasculares ya conocidas (49). Actualmente tenemos una tasa de revisión de colgajos de un 4% y una incidencia de pérdida total de menos del 1%. Se observó necrosis parcial del colgajo en un 7% de los casos iniciales pero desde que empezamos a descartar la zona IV sistemáticamente, esto rara vez ocurre. La necrosis grasa ocurre en un 6% de los casos, pero este porcentaje aumenta con los fumadores y en pacientes con radioterapia postreconstrucción. Los nódulos de necrosis grasa se resecan a los 6 meses de la intervención durante la reconstrucción del pezón.
También ocurren complicaciones en la zona dadora. Aparecen problemas con la herida quirúrgica en hasta un 10% de los casos y esta complicación se suele asociar a los fumadores. El seroma se desarrolla en un 3% de los DIEP pero es mucho más frecuente en los SIEA porque se realiza una disección más extensa de la zona inguinal. Se aconseja el uso de clips para ligar los grandes vasos linfáticos que se identifiquen y el uso de un vendaje compresivo. Por último, la aparición de protuberancias en la zona abdominal inferior tras la disección de un colgajo DIEP se observa en menos de un 1% de los casos. No hemos tenido nunca una hernia incisional verdadera. Esto constituye la mayor ventaja sobre el colgajo tipo TRAM y es una gran demostración de cómo se minimiza la morbilidad de la zona dadora en la cirugía de colgajos de perforantes.
Resultados a largo plazo
Se prevé que el uso de colgajos tipo DIEP o SIEA en la reconstrucción mamaria produzca resultados duraderos y de alta calidad. Sin embargo el resultado final se consigue en al menos tres pasos:
1) 0 meses: Transferencia del colgajo
2) 6 meses: Ajustes de volumen y simetría, cirugía de la mama contralateral, reconstrucción del pezón, revisión de cicatrices
3) 9 meses: Tatuaje de la areola
Al contrario que en la reconstrucción con prótesis, se espera que los resultados de la transferencia de tejido. DIEP/SIEA mejoren con el tiempo ya que el colgajo se ha de asentar y madurar. El volumen del colgajo puede fluctuar con las variaciones de peso del paciente. Tras la transferencia de un colgajo DIEP sensitivo, la recuperación de la sensibilidad es en general bastante satisfactoria, especialmente en reconstrucciones con grandes islas cutáneas (20). El 30% de las pacientes incluso recupera la sensibilidad erógena. Por supuesto, factores como la edad, el tabaco o la radioterapia poseen una gran influencia en la recuperación de la sensibilidad.
Conclusiones
El abdomen inferior definitivamente constituye una excelente zona donante de abundante tejido blando y se ha convertido en la primera elección para la reconstrucción mamaria con tejido autólogo. Se puede considerar el desarrollo de los colgajos de perforantes como un refinamiento de los colgajos miocutáneos ya que permiten disecar el tejido adecuado con las mínimas secuelas en la zona dadora. Hoy en día, el colgajo DIEP se ha convertido en el patrón oro de la reconstrucción y está allanando el camino hacia un excitante nuevo capítulo en la evolución de la Cirugía Plástica.
Dirección del autor
Dr. Alain Gagnon
Departamento de Cirugía Plástica
Hospital Universitario de Gante.
De Pintelaan 185, 9000 Gante. Bélgica
e-mail: alain_gagnon@hotmail.com
Bibliografía
1. Drever J.M. "The epigastric island flap". Plast. Reconstr. Surg. 1977; 59 (3): 343. [ Links ]
2. Hartrampf C.R., Scheflan M. and Black P.W. "Breast reconstruction with a transverse abdominal island flap". Plast. Reconstr. Surg. 1982; 69 (2): 216. [ Links ]
3. Holmstrom H. "The free abdominoplasty flap and its use in breast reconstruction. An experimental study and clinical case report". Scand. J. Plast. Reconstr. Surg. 1979; 13 (3): 423. [ Links ]
4. Boyd J.B., Taylor G.I. and Corlett R. "The vascular territories of the superior epigastric and the deep inferior epigastric systems". Plast. Reconstr. Surg. 1984; 73 (1): 1. [ Links ]
5. Koshima I. and Soeda S. "Inferior epigastric artery skin flaps without rectus abdominis muscle". Br. J. Plast. Surg. 1989; 42 (6): 645. [ Links ]
6. Allen R.J. and Treece P. "Deep inferior epigastric perforator flap for breast reconstruction". Ann. Plast. Surg. 1994; 32 (1): 32. [ Links ]
7. Blondeel P.N. and Boeckx W.D. "Refinements in free flap breast reconstruction: the free bilateral deep inferior epigastric perforator flap anastomosed to the internal mammary artery". Br. J. Plast. Surg. 1994; 47 (7): 495. [ Links ]
8. Boeckx W.D., de Coninck A. and Vanderlinden E. "Ten free flap transfers: use of intra-arterial dye injection to outline a flap exactly". Plast. Reconstr. Surg. 1976; 57 (6): 716. [ Links ]
9. Hester T.R. Jr., Nahai F., Beegle P.E. and Bostwick III J. "Blood supply of the abdomen revisited, with emphasis on the superficial inferior epigastric artery". Plast. Reconstr. Surg. 1984; 74 (5): 657. [ Links ]
10. Grotting J.C. "The free abdominoplasty flap for immediate breast reconstruction". Ann. Plast. Surg. 1991; 27 (4): 351. [ Links ]
11. Cormack G.C. and Lamberty G.H. "The Arterial Anatomy of Skin Flaps" London: Churchill Livingstone. 1994. Pp 166-175. [ Links ]
12. Blondeel P.N. "One hundred free DIEP flap breast reconstructions: a personal experience". Br. J. Plast. Surg. 1999; 52 (2): 104. [ Links ]
13. El-Mrakby H.H. and Milner R.H. "The vascular anatomy of the lower anterior abdominal wall: a microdissection study on the deep inferior epigastric vessels and the perforator branches". Plast. Reconstr. Surg. 2002; 109 (2): 539. [ Links ]
14. Munhoz A.M., Ishida L.H., Sturtz G.P., Cunha M.S., Montag E., Saito F.L., Gemperli R. and Ferreira M.C. "Importance of lateral row perforator vessels in deep inferior epigastric perforator flap harvesting". Plast. Reconstr. Surg. 2004; 113 (2): 517. [ Links ]
15. Taylor G.I. and Daniel R.K. "The anatomy of several free flap donor sites". Plast. Reconstr. Surg. 1975; 56 (3): 243. [ Links ]
16. Imanishi N., Nakajima H., Minabe T., Chang H. and Aiso S. "Anatomical relationship between arteries and veins in the paraumbilical region". Br. J. Plast. Surg. 2003; 56 (6): 552. [ Links ]
17. Carramenha e Costa M.A., Carriquiry C., Vasconez L.O., Grotting J.C., Herrera R.H. and Windle B.H. "An anatomic study of the venous drainage of the transverse rectus abdominis musculocutaneous flap". Plast. Reconstr. Surg. 1987; 79 (2): 208. [ Links ]
18. Allen R.J. and Heitland A.S. "Superficial Inferior Epigastric Artery Flap for Breast Reconstruction". Semin. Plast. Surg. 2002; 16 (1): 35. [ Links ]
19. Blondeel P.N., Arnstein M., Verstraete K., Depuydt K., Van Landuyt K.H., Monstrey S.J. and Kroll S.S. "Venous congestion and blood flow in free transverse rectus abdominis myocutaneous and deep inferior epigastric perforator flaps". Plast. Reconstr. Surg. 2000; 106 (6): 1295. [ Links ]
20. Blondeel P.N., Demuynck M., Mete D., Monstrey S.J., Van Landuyt K., Matton G. and Vanderstraeten G.G. "Sensory nerve repair in perforator flaps for autologous breast reconstruction: sensational or senseless?". Br. J. Plast. Surg. 1999; 52 (1): 37. [ Links ]
21. Duchateau J., Declety A. and Lejour M. "Innervation of the rectus abdominis muscle: implications for rectus flaps". Plast. Reconstr. Surg. 1988; 82 (2): 223. [ Links ]
22. Hammond D.C., Larson D.L., Severinac R.N. and Marcias M. "Rectus abdominis muscle innervation: implications for TRAM flap elevation". Plast. Reconstr. Surg. 1995; 96 (1): 105. [ Links ]
23. Blondeel N., Vanderstraeten G.G., Monstrey S.J., Van Landuyt K., Tonnard P., Lysens R., Boeckx W.D. and Matton G. "The donor site morbidity of free DIEP flaps and free TRAM flaps for breast reconstruction". Br. J. Plast. Surg. 1997; 50 (5): 322. [ Links ]
24. Futter C.M., Webster M.H., Hagen S. and Mitchell S.L. "A retrospective comparison of abdominal muscle strength following breast reconstruction with a free TRAM or DIEP flap". Br. J. Plast. Surg. 2000; 53 (7): 578. [ Links ]
25. Kroll S.S., Reece G.P., Miller M.J., Robb G.L., Langstein H.N., Butler C.E. and Chang D.W. "Comparison of cost for DIEP and free TRAM flap breast reconstructions". Plast. Reconstr. Surg. 2001; 107 (6): 1413. [ Links ]
26. Kroll S.S., Sharma S., Koutz C., Langstein H.N., Evans G.R.D., Robb G.L., Chang D.W. and Reece G.P. "Postoperative morphine requirements of free TRAM and DIEP flaps". Plast. Reconstr. Surg. 2001; 107 (2): 338. [ Links ]
27. Thoma A., Veltri K., Khuthaila D., Rockwell G. and Duku E. "Comparison of the deep inferior epigastric perforator flap and free transverse rectus abdominis myocutaneous flap in postmastectomy reconstruction: a cost-effectiveness analysis". Plast. Reconstr. Surg. 2004; 113 (6): 1650. [ Links ]
28. Vermeulen P, Fabre G. and Vandevoort M. "Superficial Inferior Epigastric Artery Flap for Breast Reconstruction: Results and Complications in 43 Cases". J. Reconstr. Microsurg. 2005; 21 A008. [ Links ]
29. Blondeel P.N., Beyens G., Verhaeghe R., Van Landuyt K., Tonnard P., Monstrey S.J. and Matton G. "Doppler flowmetry in the planning of perforator flaps". Br. J. Plast. Surg. 1998; 51 (3): 202. [ Links ]
30. Taylor G.I., Corlett R.J. and Boyd J.B. "The versatile deep inferior epigastric (inferior rectus abdominis) flap". Br. J. Plast. Surg. 1984; 37 (3): 330. [ Links ]
31. Hamdi M., Blondeel P., Van Landuyt K., Tondu T. and Monstrey S. "Bilateral autogenous breast reconstruction using perforator free flaps: a single center's experience". Plast. Reconstr. Surg. 2004; 114 (1): 83. [ Links ]
32. Guerra A.B., Metzinger S.E., Bidros R.S., Rizzuto R.P., Gill P.S., Nguyen A.H., Dupin C.L. and Allen R.J. "Bilateral breast reconstruction with the deep inferior epigastric perforator (DIEP) flap: an experience with 280 flaps". Ann. Plast. Surg. 2004; 52 (3): 246. [ Links ]
33. Koshima I., Moriguchi T., Soeda S., Tanaka H. and Umeda N. "Free thin paraumbilical perforator-based flaps". Ann. Plast. Surg. 1992; 29 (1): 12. [ Links ]
34. Itoh Y., Kawakami K., Mizuno H., Miyata N., Nakai K. and Arai K. "Combined paraumbilical perforator skin flap and vascularized pubic bone graft". Ann. Plast. Surg. 1994; 32 (2): 209. [ Links ]
35. Hamdi M., Weiler-Mithoff E.M. and Webster M.H. "Deep inferior epigastric perforator flap in breast reconstruction: experience with the first 50 flaps". Plast. Reconstr. Surg. 1999; 103 (1): 86. [ Links ]
36. Keller A. "The deep inferior epigastric perforator free flap for breast reconstruction". Ann. Plast. Surg. 2001; 46 (5): 474. [ Links ]
37. Craigie J.E., Allen R.J., Dellacroce F.J. and Sullivan S.K. "Autogenous breast reconstruction with the deep inferior epigastric perforator flap". Clin. Plast. Surg. 2003; 30 (3): 359. [ Links ]
38. Volpe A.G., Rothkopf D.M. and Walton R.L. "The versatile superficial inferior epigastric flap for breast reconstruction". Ann. Plast. Surg. 1994; 32 (2): 113. [ Links ]
39. Chevray P.M. "Breast reconstruction with superficial inferior epigastric artery flaps: a prospective comparison with TRAM and DIEP flaps". Plast. Reconstr. Surg. 2004; 114 (5): 1077. [ Links ]
40. Allen R.J. and Heitland A.S. "Autogenous augmentation mammaplasty with microsurgical tissue transfer". Plast. Reconstr. Surg. 2003; 112 (1): 91. [ Links ]
41. Beausang E.S., McKay D., Brown D.H., Irish J.C., Gilbert R., Gullane P.J., Lipa J.E. and Neligan P.C. "Deep inferior epigastric artery perforator flaps in head and neck reconstruction". Ann. Plast. Surg. 2003; 51 (6): 561. [ Links ]
42. Koshima I., Nanba Y., Tsutsui T., Takahashi Y., Watanabe A. and Ishii R. "Free perforator flap for the treatment of defects after resection of huge arteriovenous malformations in the head and neck regions". Ann. Plast. Surg. 2003; 51 (2): 194. [ Links ]
43. Koshima I., Inagawa K., Urushibara K., Ohtsuki M. and Moriguchi T. "Deep inferior epigastric perforator dermal-fat or adiposal flap for correction of craniofacial contour deformities". Plast. Reconstr. Surg. 2000; 106 (1): 10. [ Links ]
44. Koshima I. "Short pedicle superficial inferior epigastric artery adiposal flap: new anatomical findings and the use of this flap for reconstruction of facial contour". Plast. Reconstr. Surg. 2005; 116 (4): 1091. [ Links ]
45. Hamdi M., Van Landuyt K., Monstrey S. and Blondeel P. "A clinical experience with perforator flaps in the coverage of extensive defects of the upper extremity". Plast. Reconstr. Surg. 2004; 113 (4): 1175. [ Links ]
46. Duffy F.J. Jr., Brodsky J.W. and Royer C.T. "Preliminary experience with perforator flaps in reconstruction of soft-tissue defects of the foot and ankle". Foot Ankle Int. 2005; 26 (3): 191. [ Links ]
47. Van Landuyt K., Blondeel P., Hamdi M., Tonnard P., Verpaele A. and Monstrey S. "The versatile DIEP flap: its use in lower extremity reconstruction". Br. J. Plast. Surg. 2005; 58 (1): 2. [ Links ]
48. Eo S., Kim D. and Jones N.F. "Microdissection thinning of a pedicled deep inferior epigastric perforator flap for burn scar contracture of the groin: case report". J. Reconstr. Microsurg. 2005; 21 (7): 447. [ Links ]
49. Gill P.S., Hunt J.P., Guerra A.B., Dellacroce F.J., Sullivan S.K., Boraski J., Metzinger S.E., Dupin C.L. and Allen R.J. "A 10- year retrospective review of 758 DIEP flaps for breast reconstruction". Plast. Reconstr. Surg. 2004; 113 (4): 1153. [ Links ]











 texto em
texto em