Mi SciELO
Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Cirugía Plástica Ibero-Latinoamericana
versión On-line ISSN 1989-2055versión impresa ISSN 0376-7892
Cir. plást. iberolatinoam. vol.36 no.4 Madrid oct./dic. 2010
Abdominoplastia multifuncional en ancla: nuestra experiencia y nueva sistemática de abordaje en el paciente sin adelgazamiento
Multifunctional anchor shaping abdominoplasty: Our experience and new managing of the pacient without weight loss
Muñoz i Vidal, J.*, Ayestarán Soto, J.B.**, Caramés Estefanía, J.**, Gabilondo Zubizarreta, J.***, García García, S.****
* Médico Interno Residente.
** Médico Adjunto Especialista.
*** Jefe de Servicio.
**** Médico Adjunto Servicio de Anestesia y Reanimación.
Servicio de Cirugía plástica y Grandes Quemados del Hospital de Cruces, Baracaldo, Vizcaya. España.
Dirección para correspondencia
RESUMEN
La dermolipectomía multifuncional en ancla es una técnica efectiva en el tratamiento del contorno corporal en pacientes que han sufrido grandes pérdidas de peso.
En la actualidad, en el sistema público de salud español, no es infrecuente que el cirujano plástico deba abordar pacientes en los que no ha habido adelgazamiento alguno y que más allá del contorno corporal, requieren una reparación de la pared abdominal. Los procedimientos reconstructivos de la pared abdominal no están reñidos con un abordaje simultáneo del contorno corporal para una mejora funcional y de la calidad de vida del paciente.
Exponemos nuestra experiencia con este conocido patrón de dermolipectomía en 32 casos, en los que mostramos el abordaje hecho en 3 pacientes con ausencia o fracaso en el adelgazamiento. El gran volumen intrabdominal, graso y visceral, de estos pacientes sin adelgazamiento, conlleva que puedan presentar complicaciones por alteración en la relación continente-contenido abdominal tras grandes dermolipectomías; las más frecuentes son dehiscencia de sutura, necrosis de los colgajos, alteraciones respiratorias o cierre a tensión que en último término puede desencadenar un síndrome compartimental intrabdominal.
La adaptación y fisioterapia respiratoria preoperatoria del enfermo, el diseño de colgajos suprapúbicos que eviten el cierre a tensión en el punto de unión de las suturas, el no despegamiento de los colgajos y la estimación de la presión intrabdominal intraoperatoria, permiten ampliar la indicación de este patrón de dermolipectomía a pacientes en los que no ha habido adelgazamiento.
Palabras clave: Dermolipectomía abdominal, Dermolipectomía en ancla, Contorno corporal.
Código numérico: 53-5311.
ABSTRACT
Multifunctional anchor dermolipectomy has been a proved effective technique in the treatment of body contouring in patients who have suffered great loss of weight.
Currently, in Spanish public health system, are not uncommon for the plastic surgeon patients who have not lost enough weight, and beyond any body contour procedure require repair of the abdominal wall. As other authors describe, reconstructive procedures of the abdominal wall can be practised with a simultaneous approach of body contour, resulting in a patients´ functional improvement and better quality of life.
We present our experience with this dermolipectomy pattern in 32 cases and we show our managing of 3 patients with no weight loss.
The large intrabdominal volume, visceral and fatty in these patients without weight loss, involves complications that may result in alterations of the container-contained relationship after major abdominal surgery. The most common ones are suture dehiscence, flap necrosis, respiratory failure or stress closure that ultimately may result in an intra-abdominal compartimental syndrome.
Respiratory fisiotherapy and preoperative chest physiotherapy, suprapubic flap design to prevent the closure stress or non-stripping of the flaps and the measure of the stimative intraoperative intra-abdominal pressure can extend indication of this abdominoplasty pattern in patients in which there has been no thinning.
Key words: Abdominiplasty, Anchor shaping, Abdominoplasty Body Countouring.
Numeral Code: 53-5311.
Introducción
La obesidad es una enfermedad crónica multifactorial caracterizada por exceso de grasa corporal. En función del índice de masa corporal (IMC: Kg /m2), definimos al paciente obeso como aquel con un valor superior o igual a 30 unidades. La prevalencia de la obesidad en España de acuerdo con el estudio DORICA, se estima en un 15'5% de la población comprendida entre los 25 y los 64 años de edad. En la población infantil, otros estudios como el KID, la fija en un 13'9% (1).
En pacientes con IMC entre 35 y 39´9, la cirugía bariátrica resulta altamente eficaz. Su objetivo es el tratamiento y abordaje de las comorbilidades además del adelgazamiento. Es el único tratamiento que puede mejorar las expectativas a largo plazo (más de 5 años).
Hasta ahora, las indicaciones de inclusión de los pacientes en lista de espera para cirugía bariátrica estaban definidas con unanimidad para sujetos con IMC mayor o igual de 40 o mayor de 35 en presencia de comorbilidades mayores (Tabla I). La inclusión de pacientes con IMC superior o pacientes que aún no han desarrollado patologías asociadas a la obesidad como la Diabetes Mellitus tipo II y en los que la cirugía bariátrica puede ser preventiva, está actualmente en estudio.
El éxito de este tipo de cirugía logra pacientes con grandes adelgazamientos, con grandes excedentes cutáneos-grasos y en muchos casos, defectos de continencia de la pared abdominal. En un alto porcentaje de casos la existencia de cirugías previas sobre la pared abdominal condiciona el diseño de la dermolipectomía, pues la vascularización puede estar comprometida (2).
Sin embargo, con el desarrollo progresivo de las Unidades de Contorno Corporal en los diferentes sistemas de salud públicos en España, no es infrecuente que el equipo de Cirugía Plástica se enfrente a pacientes obesos en los que se realicen simultáneamente procedimientos reconstructivos de la pared abdominal y de mejora del contorno corporal.
Exponemos nuestra experiencia en el manejo de este tipo de pacientes con un patrón de dermolipectomía en ancla asociado a procedimientos reconstructivos de la pared abdominal. Diferenciamos 3 tipos de pacientes: un primer grupo procedente de cirugía bariátrica y con el que se ha logrado una pérdida de peso significativa; un segundo grupo de pacientes procedentes de cirugía bariátrica o en el que se ha logrado un adelgazamiento moderado mediante tratamiento médico y medidas higiénico-dietéticas; y finalmente, incidiendo de manera especial en ellos, un tercer grupo de pacientes problema: aquellos en los que ha habido un fracaso en el intento de adelgazamiento o ausencia del mismo.
Este último grupo se trató en la Unidad de Contorno Corporal debido a problemas dermatológicos recurrentes o bien a la existencia de defectos de continencia importantes de la pared abdominal que requerían de un procedimiento reconstructivo (3). En los 32 casos que componen nuestra serie, realizamos un patrón de dermolipectomía en ancla con reparación de la pared abdominal: plicatura de rectos, malla sintética o plastias locales, en función de cada caso (4,5). En el presente artículo, mostramos nuestra sistemática de trabajo que se fundamenta en los siguientes principios:
1. Evaluación preoperatoria multidisciplinar del paciente (6).
2. Marcaje del patrón de resección.
3. Monitorización de la presión intrabdominal, preoperatoria e intraoperatoria tras la plicatura del plano músculo-aponeurótico y tras el cierre del patrón de dermolipectomía.
4. Tratamiento de la pared abdominal y plicatura del plano músculo-aponeurótico.
5. No despegamiento de los colgajos laterales.
6. Diseño del colgajo suprapúbico dérmico o cutáneo en función de cada caso, que nos evite dehiscencia y/o necrosis en el punto de unión de los colgajos de la dermolipectomía.
7. Movilización precoz del paciente y rehabilitación respiratoria.
En aquellos pacientes con riesgo de cierre a tensión y con el fin de prevenir en el postoperatorio la hiperpresión intrabdominal o los problemas respiratorios de patrón restrictivo, realizamos una monitorización intraoperatoria de la presión intrabdominal mediante medición indirecta.
Esta sistemática nos permite un tratamiento más efectivo en pacientes que han logrado adelgazamientos importantes, moderados o incluso en aquellos en los que ha habido un fracaso de adelgazamiento.
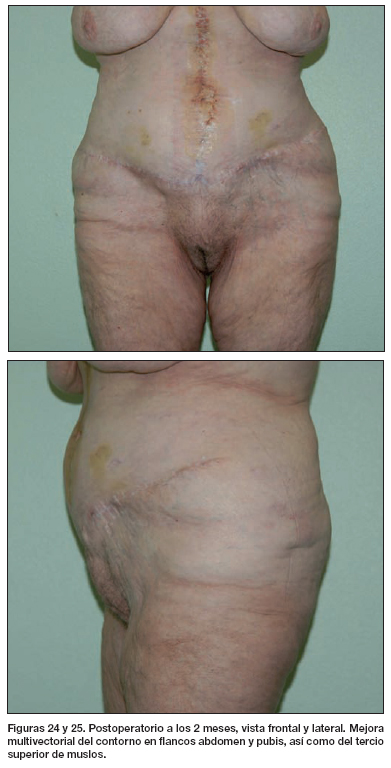
La dermolipectomía multifuncional en ancla consigue una mejora multivectorial en un único tiempo quirúrgico, de manera que en una sola programación, logramos la mejora del faldón abdominal, de los flancos, del tercio superior de los muslos y del pubis.
Material y método
Presentamos una serie de 32 pacientes tratados mediante un patrón de dermolipectomía multifuncional en ancla por la Unidad de Contorno Corporal de nuestro Servicio. Representan el 34´8 % del total de las dermolipectomías abdominales realizadas en nuestro Servicio entre Noviembre de 2006 y Mayo de 2009.
La muestra la componen 28 mujeres y 4 hombres, con edad media de 56´8 años. Todos ellos presentaban un riesgo quirúrgico anestésico (ASA) II-III. Del total del grupo, 17 pacientes habían sido intervenidos por el Servicio de Cirugía General para Cirugía Bariátrica. La técnica empleada en este grupo de pacientes fue by-pass gástrico de asa larga; en 1 único caso se había realizado previamente un procedimiento de banda gástrica. En este grupo de pacientes, la disminución estable de peso a los 12 meses fue de 58´26kg de media, 18 unidades expresado en términos de IMC.
Del grupo de pacientes no procedentes de cirugía bariátrica, 11 lograron adelgazar mediante medidas no quirúrgicas (tratamiento dietético y ejercicio). En este grupo de pacientes, el IMC medio en el momento de intervención fue de 32´4 unidades y habían experimentado un adelgazamiento medio de 19kg. Tres pacientes presentaban fracaso franco de adelgazamiento con defecto de continencia abdominal, por lo que en el mismo tiempo de reconstrucción de la pared se realizó una dermolipectomía con patrón en ancla (Tabla II). En 1 caso se realizó este patrón de dermolipectomía en una paciente con IMC dentro de la normalidad que presentaba una extensa diástasis de rectos tras 3 embarazos (7) y 1 paciente había sido intervenido realizándose una dermolipectomía transversa suprapúbica con transposición umbilical 5 años antes.
En 2 casos se intervino conjuntamente con el Servicio de Cirugía General debido a la existencia de grandes eventraciones.
Los criterios de inclusión para los pacientes de grupo de estudio se resumen en:
- Pacientes con cirugía bariátrica previa:
+ Más de 12 meses tras la cirugía.
+ Peso bajo control médico, estable durante 6 meses
+ Consenso de la comisión de obesidad hospitalaria.
+ Disminución del IMC en 15 Unidades.
- Pacientes con adelgazamiento moderados, con o sin cirugía bariátrica previa:
+ Ausencia de contraindicaciones para la cirugía.
+ Disminución de peso bajo control médico de al menos 20 % del peso máximo.
+ Potencial beneficio higiénico y funcional tras valoración por la Unidad de Contorno Corporal del Servicio de Cirugía Plástica.
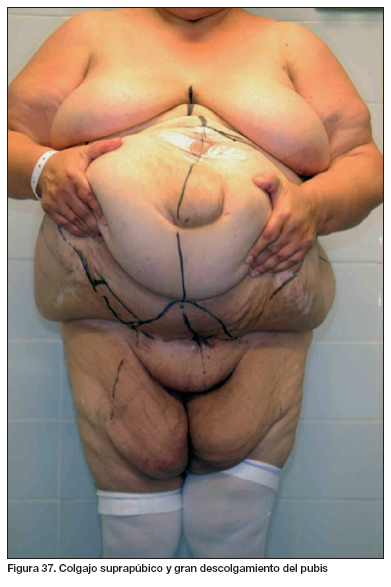
Describimos, del total del grupo, 3 casos intervenidos clasificados como fracaso o ausencia de adelgazamiento: pacientes de sexo femenino, con IMC medio de 39´9, peso medio de 100´3 kg, que no habían sido tratados mediante cirugía bariátrica y en los que tanto el tratamiento con medidas higiénico-dietéticas como el tratamiento médico no lograron una disminución del IMC. Estos 3 pacientes fueron intervenidos debido a defecto de continencia de la pared abdominal asociado a grandes excedentes cutáneo-grasos.
Antes de la inclusión en el grupo, se realizó una correcta anamnesis y exploración física de todos los pacientes, cuyos datos quedan recogidos en la ficha de contorno corporal (Fig. 1,2).

Cuando fue necesario, se realizaron estudios de imagen por Tomografía Axial Computerizada (TAC) para analizar la continencia del plano músculo-aponeurótico abdominal, así como la existencia de eventraciones, secuelas de cirugías previas o localización de material protésico. En 13 casos realizamos estudio funcional respiratorio para valorar la función y la capacidad respiratorias. Este estudio funcional se realizó en aquellos casos que presentaban patrón respiratorio patológico de tipo restrictivo en el preoperatorio, enfermedad respiratoria obstructiva crónica secundaria a tabaquismo y en aquellos que presentaban abdomen distendido por gran volumen de grasa visceral intrabdominal.
Todos los pacientes fueron intervenidos bajo anestesia general, sondaje urinario y con medias de compresión como profilaxis de trombosis venosa profunda. Sistemáticamente se aplicaron dos drenajes de succión cruzados con salida a nivel suprapúbico en línea media y se realizó en el mismo quirófano, tras la extubación, un enfajado no compresivo del abdomen.
Marcaje preoperatorio:
El marcaje se realizó el mismo día de la intervención quirúrgica, con el paciente en bipedestación y con los brazos alzados. El punto de referencia inicial es el apéndice xifoides o un punto ligeramente inferior, de 1 a 3 cm caudal, en función de las necesidades de cada caso. La maniobra de marcaje se realiza mediante test del pellizco, iniciándose en el asta de resección vertical. Este modelo de marcaje determina la resección del tercio más craneal del patrón de resección vertical, a nivel del epigastrio (Fig. 3,4).
Los puntos de referencia para el marcaje del patrón de resección transverso serán: la línea media a nivel suprapúbico, donde ejercemos una tracción craneal sobre el pubis y el monte de Venus y las crestas ilíacas anterosuperiores lateralmente. Marcamos inicialmente el punto central en la línea media, a la altura que sea necesaria para conseguir un efecto de estiramiento del pubis y lo comunicaremos, con dos líneas que lo unirán a ambas crestas ilíacas antero-superiores. Estas líneas serán paralelas al pliegue inguinal (Fig. 5, 6).
Las astas transversales de resección las determinamos, en función de cada caso, mediante la unión de los puntos previamente marcados sobre ambas espinas ilíacas ántero-superiores y las líneas verticales del patrón de resección vertical. La palpación bimanual y el test del pellizco nos sirven para determinar el equilibrio entre una resección efectiva y al mismo tiempo segura. Para finalizar, continuamos con el marcaje del asta vertical y, previa inmovilización del paciente, procedemos a realizar una maniobra de movilización tipo Wissenberguer del faldón (similar a la de la cirugía mamaria), ejerciendo una tracción oblicua hacia el lado contralateral y marcando en la línea media el excedente cutáneo-graso. El marcaje de la resección vertical lo prolongamos en función de cada caso hasta la convergencia con el patrón de la resección transversa (Fig. 7, 8).
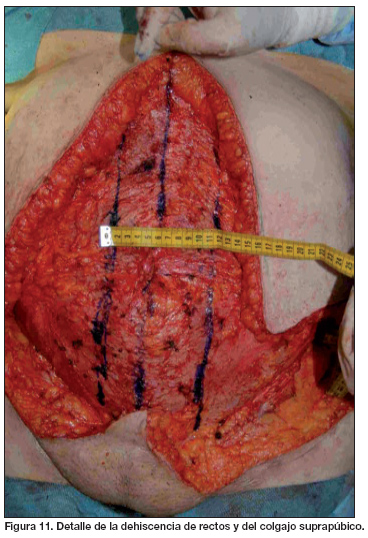
A nivel suprapúbico diseñamos un colgajo cutáneo o dermograso triangular con base caudal. Este colgajo triangular aporta un extra de tejido que disminuye la tensión en el punto de unión de ambos colgajos laterales en la línea media y es de vital importancia para evitar dehiscencias o necrosis en un área tan crítica.
Procedemos a la resección en bloque de todo el excedente cutáneo-graso, hasta el plano músculo-aponeurótico. Es importante señalar que en ningún momento se realiza despegamiento alguno de los colgajos remanentes. Iniciamos la resección del patrón vertical hasta nivel periumbilical y continuamos con ambos patrones laterales en sentido látero-medial. Esta sistemática en la resección permite un cómodo abordaje de las eventraciones y de otros defectos de continencia abdominal (Fig. 9, 10).
El ombligo, previamente marcado, se diseca y separa de la pieza de resección. Reducimos el diámetro umbilical al mínimo posible y conservamos toda su longitud fijándolo con dos puntos de seda, a la vez que diferenciamos el punto craneal del caudal para la posterior sutura en la posición anatómica más adecuada. Destacamos que en este tipo de pacientes los colgajos umbilicales alcanzan grandes longitudes. Una vez realizada la resección en bloque, seccionamos el colgajo umbilical con una longitud adaptada a cada caso y lo suturamos a 12-14 cm de la cresta pubiana, en la línea media. Hacemos esta sutura directamente al plano cutáneo, sin anclaje al plano músculo-aponeurótico. En los casos en los que se pueda temer por la viabilidad del colgajo umbilical debido a maniobras para la reparación de hernias periumbilicales o de grandes eventraciones, contemplamos la amputación del mismo y la posterior umbilicopoyesis.
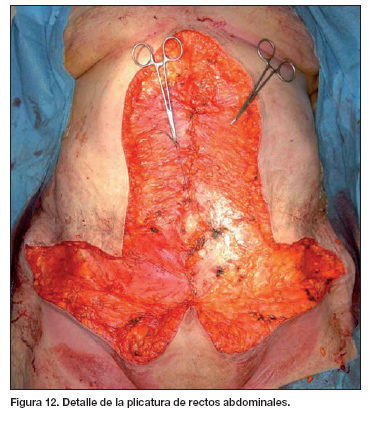
En este punto, procedemos a la reparación de cualquier defecto de competencia de la pared abdominal con plastias locales o material sintético. Posteriormente, suturamos los planos subcutáneo y cutáneo sin tensión (Fig. 11-14).


Estimación de presión intrabdominal:
En pacientes con transtornos respiratorios previos a la cirugía o en aquellos con grandes eventraciones, puede ocurrir que tras realizar la reconstrucción multifuncional de la pared abdominal se origine un desequilibrio entre continente y contenido, manifestándose una insuficiencia respiratoria en el postoperatorio inmediato de patrón restrictivo; esto se debe al gran volumen del contenido intrabdominal, tanto previo a la cirugía como en su reubicación tras la reparación de la pared. Es en estos pacientes en los que tras la resección de la pieza y el cierre del defecto pueden aparecer complicaciones postoperatorias, y en ellos realizamos 3 mediciones seriadas de la presión intrabdominal, todas ellas bajo anestesia general y en decúbito supino sobre la mesa quirúrgica por estimación indirecta de la presión intrabdominal mediante estimación de la presión intravesical. Para ello colocamos en la vejiga una sonda uretral de Foley y procedemos al vaciado del volumen vesical urinario residual mediante compresión suprapúbica. Posteriormente, introducimos 50 ml de suero salino estéril. Con el paciente en decúbito supino, al final de la espiración y con relajación muscular, se conecta el sistema al transductor de presión de la torre de monitorización anestésica. Se procede a purgar el sistema y a medir el valor cero a nivel de la sínfisis púbica (8).
Las medidas se toman al inicio de la intervención, tras la resección de la pieza y plicatura del plano músculo aponeurótico y tras el cierre completo.
Resultados
El tiempo quirúrgico fue de 3 horas como media. En la Gráfica 1 mostramos los valores de presión intrabdominal obtenidos. Los valores globales medios en los 13 pacientes a los que se realizó mediciones seriadas fueron de 3´7 mmHg preoperatoriamente, 5´2 mmHg tras la resección en bloque y plicatura de rectos y 6´8 mmHg tras el cierre completo. Observamos diferencias cuantitativas entre el grupo con gran adelgazamiento tras cirugía bariátrica y aquellos con adelgazamiento moderado o con fracaso de adelgazamiento, que comentaremos en la Discusión del artículo. Cuatro casos fueron trasladados preventivamente a la Unidad de Reanimación, debido a que requirieron soporte respiratorio mecánico por insuficiencia respiratoria de tipo restrictivo durante el despertar; en 1 caso se prolongó el ingreso en la misma debido a la necesidad de soporte respiratorio invasivo más allá de la 24 horas.
El peso medio de la pieza de resección en el grupo de pacientes previamente intervenidos de cirugía bariátrica fue de 2.241´6g frente al grupo de pacientes que no lo había sido intervenido previamente de cirugía bariátrica que presentaba un peso medio de 3.294´3g. En los 3 pacientes intervenidos con fracaso de adelgazamiento previo, el IMC en el momento de la intervención correspondía a 39´9 unidades y el peso medio de la pieza fue de 7.250g (Tabla III). En estos 3 casos, el estudio preoperatorio mediante TAC, fue de vital importancia debido a la existencia en todos ellos de grandes eventraciones. En 1 caso fue necesario el uso de marcadores sobre la piel del paciente para el estudio y planificación del patrón de abordaje y resección.
En 17 casos había defectos de continencia abdominal; los más frecuentes fueron pequeñas eventraciones periumbilicales y a través de cicatrices previas de cirugía abdominal. En 9 casos fue necesario el uso de material sintético para la reparación de la pared abdominal; en 8, la malla se colocó superficial al plano músculo aponeurótico y en 1 profunda al plano muscular sobre peritoneo. En los 3 casos clasificados como fracaso de adelgazamiento, había importantes eventraciones que requirieron del uso de malla de polipropileno para la restauración de la continencia abdominal. En 1 caso se realizó fijación ósteo-cartilaginosa mediante alambres de la malla a nivel de ambas crestas ilíacas ántero-superiores caudalmente y a nivel de los cartílagos costo-esternales de las últimas costillas cranealmente.
El uso de material sintético para la reparación de la continencia fue necesario en 3 de los casos operados sin cirugía bariátrica previa (30´7 %) y en 3 de los pacientes que si habían sido intervenidos previamente mediante by-pass gástrico.
No se produjeron hematomas postoperatorios, ni dehiscencias de suturas o necrosis de colgajos. En 3 casos, el ingreso hospitalario se prolongó más de 12 días debido a débito continuo de los drenajes, superior a 40ml/día. De estos, 2 pacientes no habían sido tratados con cirugía bariátrica frente a 1 que procedía del grupo de pacientes con cirugía bariátrica previa.
Durante el ingreso hospitalario, entre los pacientes con adelgazamiento moderado sin cirugía bariátrica, 3 requirieron interconsulta urgente a otros Servicios por los siguientes procesos durante el ingreso en planta:
- 1 episodio de disnea y edemas en paciente con insuficiencia cardiaca.
- 1 ataque de gota agudo.
- 1 episodio de bradicardia tratado por el Servicio de Cardiología.
De los pacientes tratados con cirugía bariátrica, 1 caso reingresó en el Hospital por un episodio de trombosis venosa bilateral y tromboembolismo pulmonar 35 días después del alta hospitalaria. De este grupo, una paciente presentó a las 48h de la cirugía trombosis parcial de la vena yugular interna que requirió anticoagulación mediante heparina de bajo peso molecular a altas dosis (100mg/24h).
De los 3 pacientes con fracaso de adelgazamiento, en 1 caso fueron necesarias medidas de respiración invasiva durante las 48 horas posteriores a la intervención, no siendo trasladado a planta hasta 72 horas después de la cirugía. En otro caso, fue necesario reintervenir 7 meses después de la cirugía para drenaje de absceso en pared abdominal (Casos clínicos 1-4, Fig. 15-39).

















Discusión
La dermolipectomía multifuncional en ancla ha demostrado ser una técnica altamente efectiva en el tratamiento de pacientes con grandes pérdidas ponderales, tanto en los que han sido tratados con técnicas de cirugía bariátrica, como en aquellos que han logrado adelgazar mediante tratamiento médico y medidas higiénico-dietéticas.
En pacientes con adelgazamiento moderado o grande, la dermolipectomía multifuncional consigue en un único tiempo quirúrgico una mejora multivectorial del contorno corporal; no sólo trata el faldón abdominal anterior, sino que permite una mayor redefinición de los flancos, del pubis y del tercio superior de muslos. Este tipo de técnica, no sólo aborda el tratamiento del excedente cutáneo-graso resultante de la pérdida masiva de peso, sino que también trata el plano músculo-aponeurótico.
En este artículo exponemos nuestra experiencia con esta técnica en pacientes con adelgazamiento moderado o severo y en un tercer grupo de pacientes problema, en el que hasta ahora este tipo de técnica no estaba sistematizada: pacientes con fracaso de adelgazamiento.
Pacientes con adelgazamiento moderado:
Presentan faldones importantes a nivel anterior y en flancos con laxitud moderada. En nuestra experiencia el estado del plano músculo-aponeurótico en estos pacientes, aún sin cirugías previas, presenta con frecuencia defectos de continencia, en su mayor parte pequeñas hernias periumbilicales. La explicación es la tensión a la que se ha sometido a la pared abdominal por parte del contenido graso y visceral previa al tratamiento de la obesidad. En estos pacientes, el abordaje multifuncional en ancla logra resultados satisfactorios en la redefinición del contorno corporal. Es frecuente aplicar mallas sintéticas paran complementar la plicatura del plano muscular de la pared abdominal.
Pacientes con grandes adelgazamientos:
Sin duda son los que más se benefician de este tipo de técnica. Presentan gran laxitud tanto del plano cutáneograso debido a la pérdida del excedente graso, como del plano músculo-aponeurótico debido a la pérdida de la grasa intramuscular y de la grasa visceral intra-abdominal. Esta gran laxitud permite resecciones agresivas y al mismo tiempo seguras, pues ofrecen un cierre sin tensión. También, plicaturas efectivas que evitan en muchos casos la necesidad de aplicar mallas como complemento a la reconstrucción de la continencia abdominal (9, 10). En estos pacientes la pérdida de grasa intra-abdominal constituye una gran ventaja por la disminución de la tensión a que es sometida la pared abdominal como continente de las vísceras abdominales.
Pacientes con fracaso o ausencia de adelgazamiento:
En este artículo pretendemos ampliar la indicación del patrón de abdominoplastia multifuncional en ancla a un tercer tipo de paciente, aquel con fracaso o ausencia de adelgazamiento. Se trata de un paciente de riesgo debido a los siguientes factores:
1. Persistencia de comorbilidades mayores y menores propias de la obesidad.
2. Defectos severos de la continencia abdominal.
3. Patrón restrictivo respiratorio debido al gran volumen del contenido intra-abdominal tanto previo a la cirugía como en su reubicación tras la reparación de la pared.
4. Frecuentemente, cicatrices previas de procedimientos quirúrgicos abdominales que condicionnan la vascularización de los colgajos diseñados.
5. Alto riesgo de hipertensión intrabdominal y de síndrome compartimental intrabdominal en el postoperatorio inmediato.
Todos estos factores obligan a una sistemática de trabajo que permita un abordaje efectivo y seguro de este tipo de pacientes con ausencia o fracaso de adelgazamiento y que es la que presentamos a continuación.
En la planificación quirúrgica queremos destacar la necesidad del estudio de la pared abdominal y de los defectos de la misma que conllevan grandes eventraciones. La valoración mediante técnicas de imagen, concretamente el estudio mediante TAC, nos informa de la localización de las vísceras y del saco herniario así como del volumen del mismo, lo que resulta de gran importancia para el diseño del patrón de resección y el abordaje del saco herniario. Por otra parte, el conocimiento del volumen visceral de la eventración nos pone en alerta ante posibles problemas en el postoperatorio, debidos a la reubicación visceral en la cavidad abdominal y al cierre de la pared.
En este artículo ilustramos 1 caso en el que fueron necesarios marcadores para el estudio del saco herniario y para su abordaje. Como hemos comentado, la reubicación del contenido visceral de las eventraciones de gran volumen puede originar en el postoperatorio inmediato 2 tipos de problemas que ponen en compromiso el éxito de la cirugía y la vida del enfermo: complicaciones respiratorias en el postoperatorio inmediato o aumento de la tensión intra-abdominal de forma mantenida que puede desencadenar un síndrome compartimental intra-abdominal y un posterior fracaso multiorgánico.
Complicaciones respiratorias en el postoperatorio
La obesidad en sí es un factor de riesgo dependiente del paciente en la presentación de complicaciones respiratorias postoperatorias. Este tipo de pacientes presentan una disminución de los volúmenes pulmonares y de la capacidad vital forzada (CVF) y un aumento del cortocircuito pulmonar y del trabajo respiratorio, lo que con lleva transtornos ventilatorios tras cirugías abdominales o torácicas, generalmente de patrón restrictivo. Se observan valores inferiores de capacidad vital forzada (CVF), volumen máximo espirado en el primer segundo de la espiración forzada (FEV1) y flujo espiratorio forzado (FEF) respecto a los valores preoperatorios. En pacientes con grandes eventraciones, puede ocurrir que tras realizar la reconstrucción multifuncional de la pared abdominal se origine un desequilibrio entre continente y contenido, manifestándose una insuficiencia respiratoria de patrón restrictivo en el postoperatorio inmediato, debida a una limitación de la movilización activa del diafragma que con su contracción, crea una presión negativa intratorácica que permite la inspiración del aire.
El aumento de la presión intra-abdominal se corresponde con un aumento de la presión intratorácica, una disminución de la distensibilidad pulmonar y una reducción de la perfusión pulmonar, lo que produce hipoxia, hipercapnia y acidosis. Para evitar tal situación, debemos realizar un minucioso estudio espirométrico en el preoperatorio y en la visita preanestésica. En aquellos pacientes de riesgo, habrá que indicar la realización de ejercicios de adaptación respiratoria previos a la cirugía, consistentes en realizar un enfajado que el paciente llevará durante un número de horas al día y que aumentará progresivamente antes de la intervención (11). Con ello pretendemos la adecuación de la musculatura respiratoria a su nueva situación tras la cirugía. En nuestra serie sólo en 1 caso fueron necesarias medidas terapéuticas invasivas por distress respiratorio postquirúrgico durante 48h. Este caso correspondía a una paciente en la que no hubo adelgazamiento previo y que presentaba gran eventración abdominal.
Monitorización de la presión intrabdominal
La cavidad abdominal es un espacio anatómico con distensibilidad limitada.
Los valores normales teóricos de presión intra-abdominal son de 0 ó presiones subatmosféricas. En la práctica clínica se aceptan como valores de normalidad de 5-7 mmHg, pudiendo llegar de forma puntual hasta los 16´2 mmHg. En el postoperatorio de cirugías abdominales complicadas, los valores aceptados oscilarían entre los 3 y 15 mmHg, pudiendo ser ocasionalmente y de manera transitoria de hasta 20 mmHg.
Se considera hipertensión intra-abdominal valores superiores a 12 mmHg en 3 medidas espaciadas entre 4 y 6h, con una presión de perfusión intra-abdominal superior a 60 mmHg en 2 medidas espaciadas entre 1 y 6 horas.
La hipertensión intra-abdominal alta y sostenida, por aumento del volumen del contenido abdominal, da lugar a alteraciones que desembocan en un síndrome compartimental intra-abdominal y un posterior fallo multiorgánico.
Si analizamos los resultados de las mediciones obtenidas en nuestra serie, observamos grandes diferencias entre los 3 tipos de pacientes analizados. Los pacientes con grandes pérdidas ponderales procedentes a su vez de tratamientos con cirugía bariátrica presentan una mayor laxitud de tejidos, lo que se traduce en una mayor distensibilidad de la pared abdominal y unas menores cifras de presión intrabdominal durante el procedimiento quirúrgico.
Frente a estos, los clasificados como fracaso de adelgazamiento presentan cifras elevadas de presión intra-abdominal próximas a los límites fisiológicos aceptables en todas las mediciones. En este grupo observamos como en la primera medición preoperatoria, el peso del faldón abdominal así como de la masa visceral repercuten en la presión intra-abdominal. Los valores obtenidos fueron superiores a la segunda medición obtenida tras la resección en bloque de la dermolipectomía y plicatura de rectos. En 1 caso obtuvimos valores postquirúrgicos superiores a 15mmHg (18´8mmHg) que remitieron en las primeras horas del postoperatorio. En ningún caso fueron necesarios procedimientos de descompresión abdominal u otras medidas terapéuticas (Tabla IV).
Patrón de resección en pacientes de alto riesgo
En pacientes con adelgazamiento moderado o en aquellos en los que no ha habido adelgazamiento, el patrón de resección en ancla debe añadir el diseño de un colgajo triangular en el punto de confluencia de los colgajos remanentes a nivel suprapúbico. En nuestra opinión, es la mejor medida para evitar suturas a tensión, dehiscencias y / o necrosis en este área crítica y de máxima tensión. Las dimensiones de este colgajo se adaptarán a cada caso en función de las necesidades y podrán ser modificadas intraoperatoriamente si es necesario. En nuestra serie no hemos lamentado ninguna dehiscencia de sutura en esta área en ninguno de los 12 pacientes en los que se ha realizado esta modificación del patrón de resección; 8 pacientes presentaban adelgazamiento moderado sin cirugía bariátrica, 3 eran casos de fracaso o ausencia de adelgazamiento y 1 procedía del grupo de cirugía bariátrica (Tablas I y II).
Reconstrucción multifuncional de la pared abdominal
Más allá de la simple dermolipectomía, la técnica que analizamos es un procedimiento reconstructivo de la pared abdominal. Queremos destacar la importancia del no despegamiento de los colgajos laterales durante la resección en monobloque (12, 13). En pacientes de riesgo con ausencia de adelgazamiento u adelgazamiento moderado, la plicatura de rectos a nivel de la línea media tiene como efecto tanto restaurar la continuidad de la pared como disminuir la tensión existente y aportar una mayor seguridad en el cierre de los planos cutáneo y subcutáneo.
Resultado funcional y estético
El patrón de resección en ancla ofrece una mejora multivectorial del contorno abdominal del paciente a nivel anterior, de flancos, pubis y tercio superior de muslos. Es por tanto más efectivo que la dermolipectomía suprapúbica transversa clásica. Presenta como única desventaja una cicatriz vertical en la línea media.
En nuestro entorno, un Servicio Público de Salud en España, tal circunstancia ha demostrado tener una gran aceptación por los pacientes tratados que podemos resumir bajo el siguiente planteamiento: "Cuanto más funcional es la cirugía, mayor es el grado de satisfacción del paciente". Los pacientes a los que hemos realizado esta técnica, buscan una mejora funcional y no sólo estética (14).
En nuestra opinión, es una medida eficaz y ofrece ventajas en la relación coste-efectividad en el contexto de un sistema público de salud en comparación con la dermolipectomía circunferencial o Lower body lift (15-17). Además, la abdominoplastia funcional en ancla también trata varias zonas de forma simultánea, redefiniendo el contorno no sólo abdominal sino también de pubis y de tercio superior de muslos, en un tiempo quirúrgico menor y sin necesidad de cambios posturales intraoperatorios. Permite también el tratamiento de forma efectiva y segura de pacientes con cicatrices abdominales previas, puesto que se pueden englobar en el patrón de resección (18).
Conclusiones
La dermolipectomía multifuncional en ancla es un procedimiento altamente eficaz en la redefinición del contorno corporal. La mejora multivectorial a nivel de abdomen, flancos, pubis y tercio superior de muslos en un único tiempo quirúrgico la ha convertido en una alternativa a la dermolipectomía suprapúbica transversa, a la dermolipectomía circunferencial u otros procedimientos. Destacamos que es un patrón aplicable a pacientes de riesgo en los que no ha habido adelgazamiento alguno y que permite su combinación con procedimientos reconstructivos de la pared abdominal. Desde nuestra experiencia en el abordaje de este tipo de pacientes, la monitorización de la presión intrabdominal y el diseño de colgajos suprapúbicos, así como el no despegamiento de los colgajos laterales, son medidas que aportan seguridad y eficacia en el tratamiento funcional y estético del contorno corporal.
Agradecimientos
Agradecer la siempre eficaz colaboración del personal de quirófano adscrito a nuestro Servicio.
Bibliografía
1. Rubio M.A., Salas Salvadó J.: "Consenso SEEDO 2007 para la evaluación del sobrepeso y la obesidad y el restablecimiento de criterios de intervención terapéutica". Revista Española de la obesidad 2007; 5 (3): 135. [ Links ]
2. Hernández Ramos, A. "Papel del cirujano plástico en la obesidad mórbida: experiencia en dermolipectomías tras cirugía bariátrica". Cir. plást. iberolatinoam. 2005, 31 (1): 1. [ Links ]
3. Hester TR Jr.: "Abdominoplasty convined with other major surgical procedures: safe or sorry?". Plast. Rec. Surg. 1989; 83:997. [ Links ]
4. Roxo C. P.D.: "Abdominoplastia Multifuncional: estudio retrospectivo de 5 años de experiencia con 108 pacientes". Cir. plást. iberolatinoam. 2008, 34 (3): 201. [ Links ]
5. Regnault P.: "Abdominal dermolipectomies". Clin. Plast. Surgery. 1975; 2 (3); 411. [ Links ]
6. Davidson, S.P.: "Saftey first: Precautions for the Massive Weight loss patient". Clin. Plast. Surg. 35 (2008) 173. [ Links ]
7. Nahas F.X.: "An aesthetic classification of the abdomen based on the myoaponeurotic layer". Plast. Rec. Surg. 2001,108:1787. [ Links ]
8. Castellanos G., Piñero A., Fernández J.A.: "La hipertensión intrabdominal y el síndrome compartimental abdominal. Qué debe saber y cómo debe tratarlos el cirujano". Cir. Esp. 2007, 81 (1): 4. [ Links ]
9. Girotto J.A: "Clousure of chronic abdominal wall defects. A long term evaluation of components separation". Ann. Plast. Surg. 1999; 42 :394. [ Links ]
10. Mathes S.J.: "Complex abdominal wall reconstruction a composition of the flan and mesh closure". Ann. Surg. 2000; 232:586. [ Links ]
11. Torres Morera, L.M.: "Tratado de Anestesia y Reanimación". Arán Ediciones 2001. Pp.1638-1639. [ Links ]
12. Saldanha OR et al.: "Lipoabdominoplasty without underminig". Aesth. Surg. J 2001; 21: 518. [ Links ]
13. Baroudi R.: "Seroma: how to avoid it and how to treat it". Aesth. Surg. J.. 1998, 18:439. [ Links ]
14. Sarwer, D.B.: "Psychiatric considerations of the Massive Weight loss Patient". Clin. Plastic. Surg. 35 (2008) 1. [ Links ]
15. Aly, A.S.: "Body contournig after massive weight loss". Quality Medical publishing, Inc. St Louis, Misouri 2006. [ Links ]
16. Aly, A.S.: "Truncal body countorning surgery in the massive weight loss patient". Clin. Plast. Surg. 2004; 31: 611. [ Links ]
17. Richter, D.F.:"Circumferencial Lower Truncal Dermolipectomy". Clin. Plast. Surg. 35 (2008) 53. [ Links ]
18. Nahai F. ."Blood suply to the abdominal wall as related to planning abdominal incisions". Am. Surg. 1976; 42:691. [ Links ]
 Dirección para correspondencia:
Dirección para correspondencia:
Dr. Joaquim Muñoz i Vidal.
Servicio de Cirugia Plástica
Hospital Universitario de Bellvitge. CSUB.
Feixa LLarga S/N.
L´Hospitalet de LLobregat, Barcelona. España.
C.P. 08907.
e-mail: qjgv@hotmail.com
Comentario al artículo: "Abdominoplastia multifuncional en ancla: nuestra experiencia y nueva sistemática de abordaje en el paciente sin adelgazamiento"
Dr. Carlos Del Pino Roxo
Jefe del Servicio de Cirugía Plástica y Reparadora del Hospital Federal de Andarai, Río de Janeiro, Brasil.
Al comentar el artículo, me gustaría agradecer al autor por poner el nombre que creé para este tipo de abordaje quirúrgico sin despegamiento de los colgajos (1), que sin duda diminuye la morbilidad, a la vez que facilita la marcación y la disección quirúrgica, disminuyendo por consiguiente el tiempo operatorio.
En los 3 grupos analizados por el autor en su artículo, podemos decir que los 2 primeros son ideales, con resultados muy buenos; incluso en el segundo grupo (de adelgazamiento sin cirugía) el pronóstico es aún mejor, por las mejores condiciones de los tejidos para la cicatrización y sin que observemos problemas de restricción respiratoria, puesto que cuando este tipo de pacientes adelgazan, pierden también grasa intraabdominal (cavitaria), lo que nos permite hacer una plicatura más rigurosa de los rectos abdominales y ejercer una mayor tracción de los colgajos.
En cuanto al tercer grupo, el de pacientes que no adelgazaron o tuvieron fracaso en la cirugía bariátrica, podemos decir que son casos más difíciles, pues no tuvieron pérdida de grasa intraabdominal, y pueden sufrir restricciones respiratorias importantes en el postoperatorio, tal y como demuestra el autor.
En nuestra experiencia, si vamos a practicar esta cirugía en este tipo de pacientes (tipo 3), llevamos a cabo una preparación proeperatoria con cintas compresivas durante 30 días, aumentando progresivamente la compresión, para que el paciente se acostumbre a la restricción que provocaremos en el postoperatorio; además, realizamos una marcación quirúrgica de un colgajo más pequeño, con una plicatura más conservadora, utilizando fisioterapia respiratoria en el postoperatorio inmediato con presión positiva.
Mi aportación al trabajo sería cambiar la marcación por debajo del ombligo y no disecar el colgajo suprapúbico, sino una vertical más ancha, lo que provocaría el mismo efecto de disminuir la restricción y mejoraría a la vez el aspecto estético
En conclusión, me gustaría felicitar a los autores por su artículo, puesto que abordan un tema que nos parece mundial y de salud pública, que sin duda aumenta cada año, aportando soluciones reproducibles que pueden ser practicadas por cirujanos plásticos de cualquier lugar del mundo.
Saludos desde Río de Janeiro
Bibliografía
1. Roxo, C.P.D., Roxo, A.C.W., Almenares, M.C.: "Abdominoplastia multifuncional: estudio retrospectivo de 5 años de experiencia con 108 pacientes". Cir. plást. iberolatinoam., 2008,34 (3): 201.
Respuesta al comentario del Dr. Carlos del Pino Roxo
Dr. Joaquim Muñoz i Vidal
En primer término reconocer la labor del Dr. Roxo en el desarrollo de esta técnica y sistematización del abordaje de este tipo de pacientes. Por otra parte insistir en que en pacientes con fracaso de adelgazamiento o ausencia de éste, es frecuente que se presenten comorbilidades que dificultan la cicatrización.
Debido al frecuente uso de material protésico en la reparación del plano músculo-aponeurótico y a la posible exposición por dehiscencia del mismo, creemos de suma importancia minimizar riesgos con el diseño sistematizado del colgajo triangular suprapúbico.