My SciELO
Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Cirugía Plástica Ibero-Latinoamericana
On-line version ISSN 1989-2055Print version ISSN 0376-7892
Cir. plást. iberolatinoam. vol.37 n.2 Madrid Apr./Jun. 2011
https://dx.doi.org/10.4321/S0376-78922011000200002
Análisis histológico de los injertos de cartílago autológos envueltos en fascia
Histologic analisis of autologous cartilage graft wrapping with fascia
Cedeño Lamus, N.E.*, Acosta Collado, J.L.*, Antoniadis Petrakis, N.*
* Especialista en Cirugía Plástica y Reconstructiva. Hospital Militar "Dr. Carlos Arvelo". Caracas, Venezuela
Dirección para correspondencia
RESUMEN
Los injertos de cartílago son ampliamente utilizados en Cirugía Plástica; sin embargo, existe un riesgo potencial de reabsorción que puede comprometer los logros obtenidos. Algunos autores presentan resultados exitosos utilizando injertos de cartílago envueltos en fascia. El propósito del trabajo es aportar evidencia científica en relación a las posibles ventajas de los mismos.
Realizamos un estudio descriptivo, prospectivo, experimental y comparativo de 20 ratas blancas Sprague-Dawley, desde mayo a octubre del 2007. Las unidades de muestra fueron los cortes histológicos obtenidos del cartílagos tras ser implantados durante 8 semanas. Trabajamos con 2 grupos: grupo estudio, de 10 ratas con cartílago autológo envuelto en fascia y grupo control, de 10 ratas con cartílago sólo. Se realizó examen histológico e inmunohistoquímico determinando viabilidad, reacción inflamatoria, necrosis, reabsorción y capacidad de regeneración.
Los injertos de cartílago autólogo envueltos en fascia resultaron menos fiables que los injertos de cartílago solos, mostrando una mayor reabsorción (80% frente a 60%), menor capacidad de regeneración (50% frente a 80%), mayor respuesta inflamatoria (80% frente a 30%), menor viabilidad (16% frente a 38%) y con necrosis (30%). El análisis estadístico no mostró diferencia significativa.
En conclusión, la envoltura en fascia del injerto de cartílago autólogo no aumentó su viabilidad, ni disminuyó su reabsorción, en animales de experimentación.
Palabras clave: Injerto, Cartílago, Fascia, Viabilidad, Reabsorción.
Código numérico: 1584-15842-15846.
ABSTRACT
Cartilage grafts are widely used in Plastic Surgery; however, there is a potential risk of reasorption that may affect the results obtained. Some authors report successful achievements using cartilage grafts wrapped in fascia. The purpose of this paper is to provide scientific evidence regarding the potential benefits of cartilage grafts wrapped with fascia.
A descriptive, prospective, experimental and comparative study of some 20 white Sprague-Dawley rats was performed from may to october 2007. The sample units were obtained from histological sections of cartilage after implantation for 8 weeks. They were divided into 2 groups: study, 10 rats with autologous cartilage wrapped with fascia, and control, 10 rats with cartilage only. We performed histological and inmunohistochemical examination determining viability, inflammation, necrosis, reasorption and regeneration capacity.
The autologous cartilage grafts wrapped with fascia were less reliable than grafts alone showing greater cartilage resorption (80% vs. 60%), lower regeneration capacity (50% vs. 80%), increased inflammatory response (80% vs. 30%), decreased viability (16% vs. 38%), and necrosis (30%). Statistical analysis showed no significant difference.
As a conclusion, the wrapping of autologous cartilage graft with fascia does not increase their viability or decrease their resorption in experimental animals.
Key words: Graft, Cartilage, Fascia, Viability, Resorption.
Numeral Code: 1584-15842-15846.
Introducción
En la Cirugía Reconstructiva se utilizan con mucha frecuencia los injertos de tejidos, que además de aportar volumen, ofrecen cierta consistencia; entre ellos, el injerto de cartílago, cuyo uso está bien establecido. Entre las aplicaciones del uso de cartílago tenemos las rinoplastias de aumento; reconstrucción del pabellón auricular; corrección de hemiatrofia facial; deformidades del malar y cigomático; defectos del piso de la órbita; corrección de retrusión del mentón y anquilosis de mandíbula. Las fuentes para obtenerlo son diversas entre las cuales tenemos: cartílagos costales, concha auricular, cartílago septal, cartílagos alares inferiores y del menisco articular de la rodilla (1-7). Los implantes aloplásticos (material sintético) también han sido utilizados por muchos autores con estos mismos propósitos: polímeros como la silicona, polietileno, politetrafluoretileno, pero por lo general presentan problemas de biocompatibilidad y la mayoría de los autores los consideran solo como opción cuando no se puede disponer de material autólogo. Por tanto, los injertos cartilaginosos autólogos son los preferidos por la mayoría de los cirujanos puesto que con ellos se obtienen los mejores resultados (1-7).
La viabilidad de los injertos de cartílago ha sido bien documentada; sin embargo existe un riesgo potencial de reabsorción que puede afectar los logros obtenidos o deseados a medio y largo plazo. Es por ello de interés general en Cirugía Plástica, descubrir métodos que permitan disminuir o evitar la reabsorción de dichos tejidos y de esa manera disminuir la morbilidad y alcanzar mejores resultados estéticos y funcionales.
El propósito de este estudio es evaluar el comportamiento y las posibles ventajas de los injertos de cartílago envueltos en fascia mediante examen histológico en cuanto a viabilidad, reacción inflamatoria, necrosis, reabsorción y capacidad de regeneración; y a su vez, comparar dichos resultados obtenidos con los injertos de cartílago implantados de forma convencional.
El cartílago es un tejido fuerte y avascular compuesto por 3 elementos: condrocitos, agua y matriz. Esta matriz se caracteriza por ser de consistencia homogénea. Está constituida por glucoproteinas, es inmunológicamente inerte y en ella se encuentran los condrocitos alineados en dirección similar a las líneas de tensión; éstos se encargan de sintetizar colágeno, elastina, polisacáridos y azufre. Poseen además un complejo molecular con una proteína central, carbohidratos y colágeno tipo II, exclusivo del cartílago. La concentración de oxígeno del cartílago es muy baja, su actividad metabólica la realiza a través de células vecinas y su nutrición la realiza por medio de la difusión de nutrientes en el agua que se realiza por migración y cambios de la capa de agua durante la composición del cartílago. La inmovilización perjudica la nutrición del cartílago y produce reabsorción del mismo. Su crecimiento ocurre por dos mecanismos: aposición del intersticio desde la capa más profunda de células pericondriales y mitosis de condrocitos dentro de la matriz. Los condrocitos a diferencia de otras células no se renuevan a lo largo de la vida de la persona. La velocidad de crecimiento del cartílago disminuye en el adulto y se produce una pérdida progresiva del mismo durante toda la vida.
La mejor propiedad del cartílago es su baja antigenicidad. Los condrocitos transplantados poseen antígenos similares a los de otros tejidos, considerándose la matriz un antígeno débil. Esta propiedad sirve como barrera protectora de los condrocitos, ya que como se menciona anteriormente, carecen de vasos sanguíneos y linfáticos. Se trata de un tejido de baja antigenicidad, lo que en un principio supuso una ventaja para su uso como homoinjertos. Posteriormente se comprobó que los buenos resultados obtenidos con ellos se limitaban a los dos primeros años, ya que después aparece una reabsorción progresiva de los mismos. Por tanto, los estudios realizados sobre homoinjertos y heteroinjertos han resultado decepcionantes.
La fascia es una banda de tejido conectivo fibroso que envuelve, separa o mantiene unidos a los músculos, órganos y estructuras blandas del cuerpo. Es 1 de los 4 tipos de tejido conectivo denso (los otros 3 son: tendones, ligamentos y aponeurosis). Esta matriz consiste en colágeno tipo I y glucosaminogliclanos sintetizados por los fibroblastos. La fascia es extremadamente resistente, tiene una fuerza tensil de 7000 libras por pulgada cuadrada, tolera bien las manipulaciones quirúrgicas y la aplicación de las fuerzas externas. La mayoría se forma en áreas de condensación del mesénquima. Eventualmente el término fascia incluye no solo la vaina de músculo sino también las envolturas de vísceras y estructuras disecables relacionadas a ellas.
El sitio donante de un injerto de fascia puede ser el sistema músculo aponeurótico facial (SMAS), la fascia lata o la aponeurosis temporal. Estudios histológicos de los injertos de la fascia en forma de pieza única demuestran que la fascia transpuesta produce un leve edema que desaparece pronto, aproximadamente en 6 días. Cuando ésta es examinada posteriormente, es evidente una revascularización inicial de la misma a los 3 días. A los 15-18 días la fascia es rodeada por una fina capa de capilares y fibroblastos relativamente densa, pero que se va adelgazando con el tiempo. La reabsorción anticipada es limitada y se estima que es menor del 20%. Desde el punto de vista clínico, se ha empleado la fascia para cobertura y relleno en diversas cirugías reconstructivas y estéticas, como por ejemplo la utilización de fascia temporal por el Dr. Gerrerosantos en rinoplastias, proporcionando una cobertura adecuada y un contorno grueso liso, así como un área donante discreta (2,8,9). En este sentido se ha empleado el parche de cobertura con fascia temporal en el tratamiento de la punta nasal difícil, en los casos de piel muy fina, para conseguir dar más grosor a la piel, creando un solo cuerpo entre la piel, el tejido fibroadiposo del vértice y la fascia (10).
Al realizar un procedimiento quirúrgico, nos enfrentamos a la respuesta del huésped ante nuestro procedimiento, respuesta que generalmente se expresa en inflamación. La inflamación es la reacción del tejido vivo vascularizado a una agresión local; es por tanto y fundamentalmente una respuesta de carácter protector cuyo objetivo último es librar al organismo de la causa inicial de la lesión celular y sus consecuencias, al mismo tiempo, está muy relacionada con el proceso de reparación.
Numerosos autores han ensayado diversas técnicas con la finalidad de disminuir la reabsorción de los injertos cartilaginosos con tal de mantener su estabilidad en el tiempo; entre ellas, el uso de injertos de cartílago envueltos en Surgicel®, es decir, celulosa regenerada oxidada y el uso de injertos de cartílago envueltos en fascia témporoparietal. Aunque los injertos de cartílago envueltos en Surgicel® inicialmente sobreviven, finalmente sufren reabsorción alrededor de los 6 meses. La hipótesis para este fallo clínico es que el Surgicel® incita una reacción a cuerpo extraño, llevando finalmente a la inflamación del injerto y subsecuentemente a la reabsorción del mismo (11-12).
Muchos autores han demostrado la eficacia clínica de los injertos de cartílago envuelto en fascia. Sin embargo, Daniel y Calvert han sido capaces de demostrar la eficacia clínica e histológica de los mismos. La experiencia temprana de dichos autores no indica problemas con esta técnica; sin embargo es obvio que se necesitan más estudios para investigar los resultados a corto y largo plazo debido a que faltan explicaciones científicas para estos hallazgos (2,13).
En la actualidad, se han publicado diversos trabajos en cuanto al uso de injertos de cartílago, en los que se han comparado diversas técnicas para disminuir su reabsorción (12-15); sin embargo, son necesarios más estudios para establecer sus ventajas. Por tal motivo se realiza el siguiente trabajo especial de grado, en la búsqueda de aportar evidencia científica en relación al uso de injertos de cartílagos envueltos en fascia.
Nuestro objetivo ha sido evaluar las características histológicas de los injertos de cartílago envueltos en fascia frente a los injertos de cartílago no envueltos en fascia, en animales de experimentación.
Material y método
Diseñamos un estudio descriptivo, prospectivo, experimental y comparativo. La población estuvo compuesta por ratas blancas adultas, de ambos sexos, Sprague-Dawley, de 300 +/-50 gr., con una edad promedio de 8 semanas, pertenecientes al bioterio de la escuela de Medicina del Hospital "Dr. José María Vargas" (Fig. 1). La muestra estuvo formada por 20 ratas escogidas al azar, con las características previamente descritas, criadas bajo condiciones ambientales estándar en dicho bioterio, durante el período de mayo a octubre del 2007. Fueron manipuladas respetando los principios éticos internacionales que guían la investigación biomédica con animales y de acuerdo con las normas del bioterio. La unidad de muestra y análisis fueron cortes histológicos obtenidos de la sección de cartílagos con o sin fascia y su tejido celular subcutáneo circundante, tras ser implantados.


La muestra se dividió en 2 grupos: un grupo estudio, compuesto por 10 ratas en las que se implantó injerto de cartílago autológo envuelto en fascia autóloga; y un grupo control, compuesto por 10 ratas en las que se implantó injerto de cartílago autológo solamente, sin ningún tipo de envoltura.
El procedimiento quirúrgico se llevó a cabo a través de técnicas estériles. A cada animal se le realizó anestesia con una mezcla de relajante muscular de uso veterinario, llamado Xylacina (dosis 10 mg/Kg) y Ketamina (dosis 40 mg/Kg); esta mezcla se inyectó intramuscularmente, proporcionando una anestesia durante aproximadamente 45 minutos. La cirugía comenzó una vez que se verificó la falta de respuesta del animal a la maniobra de pinzamiento con los dedos, dato que también se utilizó durante el procedimiento como indicador del mantenimiento de un nivel seguro de anestesia (11).
Rasuramos el dorso del animal y la piel se preparó con solución de yodo povidona; se colocaron campos estériles. Los injertos de cartílago se tomaron de la cola de los animales de experimentación y la fascia se tomó de la región tóracolumbar de cada animal de estudio. El animal se colocó en posición prona y la cola se preparó para obtener los injertos de cartílago. Después de la incisión cutánea se obtuvieron piezas de cartílago de 10x2x2mm. En el grupo estudio se realizó una incisión de 2 cm. sobre la línea media de la espina dorsal y se procedió a la disección de la fascia de los músculos del dorso, resecándose una porción de 2-3 cm. de la misma, que se utilizó para la envoltura del cartílago y se suturó con hilo absorbible Vicryl 6-0 (Fig. 4-6). Para la colocación del implante en cada animal, se creó un bolsillo subcutáneo, suprafascial, a la izquierda de la línea media, en el cual se colocó el injerto de cartílago bajo visión directa (Fig. 7). Los abordajes quirúrgicos se cerraron con puntos simples de sutura Vicryl 5-0 (Fig. 8). Tras su recuperación, los animales de experimentación se colocaron en sus respectivas jaulas debidamente codificadas. Todos los animales fueron observados durante el postoperatorio y se les realizaron cuidados y alimentación de modo habitual.


A las 8 semanas de colocar el implante se llevó a cabo el segundo tiempo quirúrgico, ya que está demostrado que este tiempo es adecuado para estudiar injertos de cartílago in vivo (11, 13). Sacrificamos a los animales según las normas establecidas por el bioterio y retiramos los injertos implantados en cada animal. Reincidimos el sitio quirúrgico original, disecamos los implantes y con una hoja de bisturí número 15 y mango número 3 procedimos a cortar la muestra siguiendo la longitud del injerto, con un margen de seguridad de 1cm (Fig. 9 y 10). Se introdujeron en envases codificados con números asignados, según el grupo al cual pertenecían.
Las muestras se procesaron y se estudiaron e un instituto privado de Anatomía Patológica, con personal capacitado para tal fin. Los especímenes de ambos grupos se describieron macroscópicamente, teniendo en cuenta el observar las características del injerto y de los tejidos circundantes. Tomamos fotografías de los mismos. El análisis macroscópico fue realizado por los autores, con orientación de la anatomopatóloga asignada.
Para el estudio histológico las muestras se fijaron en solución de formol al 10% (Fig. 11). Se les realizó deshidratación con alcohol isopropílico, aclaramiento con xilol e inclusión en parafina y se obtuvieron secciones de 2 micras de espesor que fueron coloreadas con hematoxilina y eosina para visualizar las características microanatómicas y evaluar la aceptación e integración estructural de los injertos (viabilidad), la reacción inflamatoria y la presencia de necrosis focal.
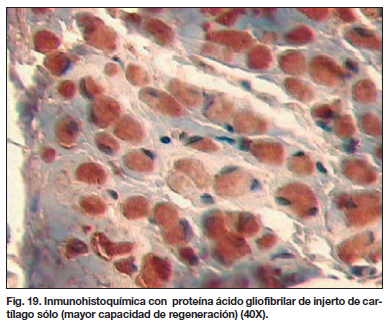
Para el estudio inmunohistoquímico, a los injertos extraídos se les aplicó la técnica de avidina estreptavidina y se utilizó el método de recuperación de antígenos para practicar la investigación con los anticuerpos de la proteína S100 y acido gliofibrilar. La proteína S100 positiva representa el marcaje nuclear y determinó la presencia o no del cartílago, por lo que se realizó a todas las muestras. La coloración marrón o parda en el citoplasma con la proteína ácido gliofibrilar indicó una tinción positiva, lo cual se consideró evidencia de la capacidad de regeneración del condrocito (11-13). La tinción parda de los núcleos no se consideró significativa. La proteína ácido gliofibrilar se realizó sólo a las muestras con proteína S100 positiva.
Utilizamos un microscopio óptico trinocular (Leica®) y tomamos microfotografías a través de ordenador, a las imágenes pertinentes, con un aumento de 10X, 20X y 40X.
El análisis histológico se hizo en base a la intensidad de la coloración de los diferentes especímenes mediante evaluación visual del grado de color basado en el porcentaje de la tinción lagunar del condrocito (11-13). Empleamos un método observacional de registro, codificación y clasificación de los cambios o reacciones tisulares observadas en cada muestra que se registraron en la ficha de recolección de datos elaborada para tal fin. Los cambios o reacciones tisulares se transformaron a variables para poder realizar el análisis estadístico de la información.
Una vez determinadas las características histológicas e inmunohistoquímicas de los injertos de cartílago implantados, analizamos los datos obtenidos de la investigación y se estudiaron las siguientes variables: presencia o no de fascia, grado de viabilidad, reacción inflamatoria, necrosis, capacidad de regeneración y reabsorción de los injertos de cartílagos. Posteriormente se compararon las mismas variables entre los injertos de cartílago envueltos en fascia y los injertos no envueltos. En la Tabla I se definen las variables estudiadas en el trabajo de investigación.
Calculamos la media y la desviación estándar de las variables continuas; en el caso de las variables nominales sus frecuencias y porcentajes. Los contrastes entre variables nominales se basaron en la prueba Chi-cuadrado de Pearson; los contrastes entre variables continuas se basaron en la prueba no paramétrica U de Mann-Whitney. Consideramos un valor significativo de contraste si p < 0,05. Los datos fueron analizados con el programa de computación SPSS 17.
Resultados
Presentamos a continuación los resultados obtenidos de la investigación. Estudiamos una población total de 20 animales de experimentación, divididos al azar en 2 grupos de 10 ratas cada uno. Un grupo estudio, al cual se le implantó injertos de cartílago envueltos en fascia y uno control, al cual se le colocó injertos de cartílago sólo.
Análisis macroscópico.
En el grupo control (injertos no envueltos en fascia), se recuperó el cartílago implantado en 4 de los 10 especímenes; en todos ellos la arquitectura se mantuvo sin aparente absorción, no hubo cambio de coloración discernible desde el color original antes de la implantación, ni en el tejido receptor, ni en el cartílago implantado (blanco perlado, brilloso) y no se identificó material de sutura (Fig. 12).
En el grupo estudio (injertos envueltos en fascia), en 8 de los 10 especímenes el tejido implantado fue completamente absorbido, no se identificó cartílago ni fascia y sólo se evidenció la presencia de una mancha marrón dentro del tejido conectivo circundante (Fig. 13). En 2 de los especímenes no hubo aparente absorción y se visualizó una coloración amarillenta y puntos de manchas marrones sobre la superficie, la pieza de cartílago era fácilmente identificable y se correspondía con una superficie irregular (Fig. 14). No hubo evidencia de restos del material de sutura.
Análisis microscópico.
La viabilidad de los injertos de cartílago envueltos en fascia en general fue pobre. De las 10 muestras obtenidas del grupo estudio, sólo en 2 se encontró cartílago, lo que representa un 20% del grupo. Los cartílagos encontrados tuvieron una viabilidad del 60 y 100%, respectivamente. Se determinó una media de 16% (Fig. 15).
En el grupo control, de las 10 muestras se reportó cartílago en 4 de ellas, expresando el 40% del grupo. La viabilidad de los cartílagos encontrados estuvo en un rango de 90 a 100%, con una media de 38% (Fig. 16). No hubo diferencia significativa entre los grupos, obteniéndose una p = 0,436 (Tabla II, Gráfico 1).
La reacción inflamatoria en el grupo estudio se presentó en un 80% de las muestras y estuvo ausente en un 20%. Se observó reacción inflamatoria leve en un 40%, moderada en un 40% y severa en un 10% (Fig. 17). En el grupo control, la reacción inflamatoria se presentó en un 30% y fue leve. No hubo diferencia significativa (p = 0,070) (Gráficos 2 y 3).
La necrosis se evidenció en 3 muestras de cartílagos envueltos en fascia, lo que representó un 70% de los cartílagos encontrados. En el grupo control no se evidenció necrosis en ninguna de las muestras extraídas (Fig. 18) (Gráfico 4).
En el grupo estudio se reabsorbió un 80% del total de cartílagos implantados y en el grupo donde los injertos de cartílago se colocaron solos, se reabsorbió un 60%. No hubo diferencia significativa (p ≥ 0,628) entre los grupos (Gráfico 5).
La capacidad de regeneración de los condrocitos se evaluó en las muestras de ambos grupos donde se encontró cartílago. En el grupo estudio, de los 2 cartílagos encontrados fue de 10 y un 90%, con una media del 50%. En el grupo control, en los 4 cartílagos encontrados la capacidad de regeneración fue del 50, 80, 90 y 100%; con una media del 80%. No hubo diferencia significativa, p = 0,393 (Fig. 19 y 20) (Gráfico 6).
Discusión
El relleno de defectos y la remodelación del contorno es uno de los mayores retos en el campo de la Cirugía Plástica. Algunas de las técnicas utilizadas para este fin emplean injertos de grasa, dérmicos, óseos y cartilaginosos, así como inyección de materiales sintéticos como colágeno, ácido hialurónico y otros, todo ello con resultados variables. Sin embargo, en la actualidad, existe una tendencia al uso de material de origen autólogo como injerto, siendo su problema principal el asegurar la supervivencia y adecuada integración de los mismos. En tal sentido, el deseo de obtener resultados predecibles en rinoplastia, ha estimulado un nuevo interés en el uso de injertos de cartílago en diferentes formas, como pueden ser los injertos machacados, seccionados en fragmentos cúbicos pequeños o envueltos en diferentes materiales sintéticos o biológicos, como el Surgicel® y la fascia temporal entre otros (1,2,12,13).
El presente estudio comparativo en modelo animal, se diseñó específicamente para analizar las diferencias anatómicas e histológicas entre los injertos de cartílago autólogo envueltos en fascia y aquellos mismos no envueltos en fascia. El tiempo total de implantación del cartílago, de 8 semanas, fue seleccionado sobre la base de estudios previos en modelos animales con conejos y ratones en los que se utilizó el mismo intervalo de tiempo (1, 12).
Miller describió el uso de la fascia témporoparietal y Guerrerosantos la utilizo extensamente en sus rinoplastias, así como más recientemente Rodríguez-Camps. En 1994, Baker y Courtiss mostraron pruebas histológicas de que los injertos de fascia témporoparietal no solo aportan una cobertura suave y lisa para cubrir superficies irregulares, sino que también se vascularizan y mantienen viables al año (2, 8, 9, 10).
Daniel y Calvert reportaron recientemente su experiencia con el uso de fascia témporoparietal para dar cobertura a los injertos de cartílago cortados en cubitos. Los hallazgos histológicos mostraron que los injertos de cartílago envueltos en fascia eran viables y no mostraron reacción a cuerpo extraño, contrario a lo que sucedía con los injertos de cartílago envueltos en Surgicel®, que mostraron menor viabilidad y mayor reabsorción (14).
Más recientemente, un estudio histológico experimental en modelo animal en ratones hecho por Brenner y Calvert mostró que la envoltura en fascia témporoparietal de los injertos de cartílago facilita la contención o inmovilización del implante y mantiene la viabilidad de los condrocitos; además señala esta estructura como la cobertura preferida. En ese mismo estudio, como en muchos otros, se demostró también que los injertos de cartílago envueltos en Surgicel®, clínicamente, muestran una mayor absorción correlacionada con fibrosis desorganizada e infiltrado inflamatorio en el examen histológico. En general, la reacción a cuerpo extraño se caracteriza por un infiltrado linfocítico inicial, células gigantes y fibrosis tardía (9, 11-15).
En este estudio, los injertos de cartílago autólogo envueltos en fascia resultaron menos fiables que los injertos de cartílago no envueltos, mostrando una mayor reabsorción (80% frente a 60%), una menor capacidad de regeneración (50% frente a 80%), mayor respuesta inflamatoria (80% frente a 30%), menor viabilidad (16% frente a 38%), y con cierto grado de necrosis (30%).
Aunque el análisis estadístico no mostró diferencia significativa entre el grupo de estudio y el grupo control, se evidenció claramente que la envoltura de los injertos de cartílago en fascia no ofrecía ventajas sobre la utilización de injertos de cartílago sin dicha envoltura, en contra de los resultados obtenidos por Daniel, Brenner y Calvert, entre otros (11-13).
Desafortunadamente, durante la implantación y extracción de los injertos no se utilizó un método suficientemente sensible como para captar alguna diferencia con relación al peso y volumen; sin embargo, en el análisis histológico, los injertos de cartílago no envueltos en fascia parecían ser más sanos y más viables que los injertos envueltos en fascia. Los injertos envueltos en fascia mostraron un menor potencial regenerativo (basado en la coloración con la proteína ácido gliofibrilar) y una mayor reabsorción (basada en la tinción con proteína S-100).
Nuestro estudio evaluó la respuesta tisular originada al implantar cartílagos con o sin fascia. El análisis microscópico en el grupo control demostró que no se observaron reacciones inflamatorias o fueron leves en la mayoría de los casos. Estas observaciones reafirman el hecho bien conocido de que los injertos de cartílago, en general, son muy bien tolerados por los tejidos vivos. Por otro lado, en el grupo de estudio se evidencia un infiltrado inflamatorio, células gigantes y necrosis que conducen a pensar que la envoltura en fascia incita una reacción a cuerpo extraño que crea un ambiente tisular local hostil, no tan favorable para el injerto de cartílago; además, la fascia provee una barrera avascular que puede limitar la nutrición del cartílago (el cartílago es un tejido avascular cuya nutrición ocurre por imbibición desde los tejidos vecinos vascularizados), pudiendo llevar a necrosis y posterior reabsorción del mismo.
Los resultados obtenidos en nuestro estudio niegan la hipótesis planteada y contradicen publicaciones de estudios previos (11, 13). Aunque en el análisis estadístico los resultados no son tan significativos como para concluir la tesis contraria de manera definitiva, abren un punto de vista diferente, que cuestiona los conceptos recientemente aceptados, sobre las ventajas de los injertos de cartílagos envueltos en fascia.
En tal sentido, hacemos referencia al Dr. Guerrero-Santos quien ha publicado diversas técnicas de preparación para la combinación de injertos de cartílago y fascia, con buenos resultados clínicos; también cita en una de sus primeras publicaciones en 1984 "si el injerto de cartílago es completamente cubierto por el injerto de fascia, la supervivencia del cartílago puede no estar asegurada, porque no recibiría un suministro sanguíneo adecuado" (2). De tal manera que los injertos de cartílago envueltos en fascia constituyen una herramienta en Cirugía Plástica, donde la técnica utilizada y la experiencia del cirujano juegan un papel importante en la supervivencia, reabsorción e integración de los mismos.
Conclusiones
Los injertos de cartílago autólogo envueltos en fascia muestran características histológicas de menor viabilidad en comparación con los injertos de cartílago implantados solos. Esta disminución en la viabilidad está directamente relacionada con la mayor reacción inflamatoria a cuerpo extraño y cierto grado de necrosis que histológicamente muestran los cartílagos con fascia, ya que ésta incita a una reacción a cuerpo extraño y/o inflamación que crea un ambiente tisular local hostil, no favorable para el injerto de cartílago.
Las características inmunohistoquímicas de los injertos de cartílagos más fascia muestran menor capacidad de regeneración en comparación con los injertos de cartílagos sin fascia. Igualmente, los injertos con fascia presentan más reabsorción que los cartílagos implantados solos. La fascia determina una barrera avascular que puede limitar la nutrición del cartílago.
La envoltura en fascia del injerto de cartílago autólogo no aumenta su viabilidad ni disminuye su reabsorción, en animales de experimentación. Por el contrario, determina mayor reabsorción, menor capacidad de regeneración, más respuesta inflamatoria, menor viabilidad y cierto grado de necrosis en comparación con los injertos de cartílago no envueltos en fascia. Sin embargo, estas diferencias no son estadísticamente significativas, por lo que se necesitan estudios posteriores con mayor número de muestras para confirmar dichos hallazgos.
En condiciones modernas existe una necesidad permanente de material para reparación de defectos y corrección del contorno. Idealmente este material tiene que ser fácilmente disponible, no tóxico, no alergénico, biocompatible y seguro contra la transmisión de las infecciones. En rinoplastia y cirugía facial, la implantación de cartílago autólogo puede dar ventajas evidentes y resolver el problema; sin embargo, asegurar la supervivencia de estos tejidos sigue siendo uno de los mayores retos en la Cirugía Plástica debido a que hasta el momento, en general, los resultados no son del todo predecibles. Por anto éste seguirá siendo un atractivo campo de estudio en la actualidad y en el futuro.
Bibliografía
1. Ortiz-Monasterio, F., Olmedo, A., and Ortiz Oscoy L.: "The use of cartilage grafts in primary esthetic rhinoplasty". Plast. Reconstr. Surg. 1981; 67:597. [ Links ]
2. Guerrerosantos J.: "Temporoparietal free fascia grafts in rhinoplasty" Plast. Reconstr. Surg., 1984, 74 (4): 465. [ Links ]
3. Collawn, S., Fix, J., Moore, J. and Vasconez, L. Nasal Cartilage Grafts: More than a Decade of Experience. Plast. Reconstr. Surg. November 1997; 100 (6): 1547. [ Links ]
4. Tanzer, R., Rueckert, F. and Brown, F.: "Technical Advances in Ear Reconstruction with Autogenous Rib Cartilage Grafts: Personal Experience with 1200 cases". Plast. Reconstr. Surg. 1999; 104 (2):335. [ Links ]
5. Cárdenas-Camarena, L., and Guerrero, M.T.: "Use of cartilaginous autografts in nasal surgery: 8 years of experience". Plast. Reconstr. Surg. 1999; 103 (3):1003. [ Links ]
6. Gunter, J. P., and Rohrich, R. J.: "Augmentation rhinoplasty: Dorsal onlay grafting using shaped autogenous septal cartilage". Plast. Reconstr. Surg.1990; 86 (1):39. [ Links ]
7. Sheen, J. H.: "The ideal dorsal graft: A continuing quest". Plast. Reconstr. Surg. 1998; 102 (7): 2490. [ Links ]
8. Miller, T. A.: "Temporalis fascial graft". Plast. Reconstr. Surg.1980; 65 (2): 236. [ Links ]
9. Baker, T.M., and Courtiss, E.H.: "Temporalis fascia grafts in open secondary rhinoplasty". Plast. Reconstr. Surg.1994; 93 (4):802. [ Links ]
10. Rodríguez-Camps S.: "Una nueva técnica para el tratamiento de la punta nasal difícil. Experiencia personal de 22 años (1987-2009)". Cir.plást.iberolatinoam. 2010: 36 (1): [ Links ]
11. Brenner, K., McConnell, M., Evans, G. and Calvert, J.: "Survival of Diced Cartilage Grafts: An experimental Study". Plast. Reconstr. Surg. 2006. 117 (1):105. [ Links ]
12. Uysal, A., Ozbek, S. and Ozcan, M.: "Comparison of the Biological Activities of High-Density Porous Polyethylene Implants and Oxidized Regenerated Cellulose-Wrapped Diced Cartilage Grafts". Plast. Reconstr. Surg.2003; 112 (2):540. [ Links ]
13. Calvert, J., Brenner, K., Dacosta-Iyer, M., Evans, G. and Daniel, R.: "Histological Analysis of Human Diced Cartilage Grafts". Plast. Reconstr. Surg.2006; 118 (1):230. [ Links ]
14. Ylmaz, S., Rza Ercocen, A., Can, Z., Yenidunya, S.,Edal, N., and Erdem Y.: "Viability of Diced, Crushed Cartilage Grafts and Effects of Surgicel (Oxidized Regenerated Cellulose) on Cartilage Grafts". Plast. Reconstr. Surg. 2001; 108 (4):1054. [ Links ]
15. Daniel, R. and Calvert, J. "Diced Cartilage Grafts in Rinoplasty Surgery". Plast. Reconstr. Surg. 2004; 113 (7):2156. [ Links ]
![]() Dirección para correspondencia:
Dirección para correspondencia:
Dra. Niurka Estela Cedeño Lamus
Hospital Militar "Dr. Carlos Arvelo"
Av. José Antonio Lamas. Venezuela
e-mail: niurkacede@gmail.com